-
Medical journals
- Career
Studie SPARCL – the Stroke Prevention by Aggressive Reduction in Cholesterol Levels: komentář
Authors: H. Rosolová
Authors‘ workplace: II. interní klinika LF UK a FN Plzeň ; Centrum preventivní kardiologie
Published in: Kardiol Rev Int Med 2006, 8(4): 208-210
Category: Editorial
Overview
Autorka ve svém článku informuje o cílech, výsledcích a závěrech prospektivní, randomizované, placebem kontrolované studie SPARCL a tuto studii komentuje Do studie byli zařazeni nemocní ve věku nad 18 let s prodělanou ischemickou nebo hemoragickou CMP. Cílem studie bylo zjistit, zda statiny snižují riziko vzniku CMP také u nemocných po CMP nebo tranzitorní ischemické atace mozku. Autorka konstatuje přes limitace studie SPARCL (v heterogenitě CMP i v heterogenitě nemocných z hlediska celkového kardiovaskulárního rizika) budou výsledky a další analýzy podskupin studie dalším obohacením sekundární prevence především ischemických CMP.
Klíčová slova:
SPARCL, CMP, statin, LDL-cholesterol, TIAÚvod
Cévní mozkové příhody jsou velmi častou chorobou ve vyspělých zemích světa včetně naší republiky; ročně vzniká na naší planetě cca 15 milionů příhod. Cévní mozkové příhody se podílejí na vysoké nemocnosti, invaliditě a úmrtnosti. Jedná se o nemoci, které velmi zhoršují kvalitu života a často vytvářejí částečnou, nebo i úplnou závislost nemocného na pomoci druhých. Většinu CMP tvoří ischemické příhody, které mají patofyziologii velmi podobnou srdečnímu infarktu; pouze 12 % všech CMP tvoří příhody hemoragické.
Od 90. let minulého století prokázala řada známých statinových studií, že u nemocných s ischemickou chorobou srdeční nebo s vysokým kardiovaskulárním rizikem léčba statiny redukuje riziko vzniku nejen další kardiální příhody, ale i riziko cévní mozkové příhody (CMP). Metaanalýza přibližně 90 000 nemocných zařazených do statinových studií ukázala, že na snížení výskytu CMP se podílelo především snížení LDL-cholesterolu [2]. Dosud nebyl podán důkaz o tom, zda statiny snižují riziko vzniku CMP také u nemocných po CMP nebo tranzitorní ischemické atace mozku (TIA). Proto vznikla studie SPARCL, která si tuto otázku položila.
Charakteristika studie
Design studie
Studie SPARCL (Stroke Prevention by Aggressive Reduction in Cholesterol Levels) je prospektivní, randomizovaná, placebem kontrolovaná studie, do které byli zařazeni nemocní ve věku nad 18 let, kteří prodělali ischemickou nebo hemoragickou CMP (podle přesně daných neurologických kritérií) v průběhu 1-6 měsíců před randomizací do studie [1]. Každý zařazený nemocný musel mít LDL-cholesterol v rozmezí 2,6-4,9 mmol/l (v některých zemích dle lokálních etických komisí pouze do 4,1 mmol/l). Hlavním vyřazovacím kritériem byla fibrilace síní a jiné srdeční zdroje embolů a subarachnoideální krvácení. Předchozí hypolipidemická terapie musela být vysazena 30 dnů před screeningovou fází. Nemocní byli randomizováni na léčbu 80 mg atorvastatinem nebo placebem.
Cíle
Primárním cílem studie byla první nefatální nebo fatální CMP po zavedené terapii. Sekundárních cílů bylo sledováno celkem 7: CMP nebo TIA, velká koronární příhoda (úmrtí ze srdečních příčin, nefatální infarkt myokardu nebo resuscitace pro srdeční zástavu), velká kardiovaskulární příhoda (CMP + jakákoli koronární příhoda), akutní koronární příhoda (velká koronární příhoda nebo nestabilní angina pectoris), jakákoli koronární příhoda (akutní koronární příhoda + koronární revaskularizace, nestabilní angina nebo angina či ischemie vyžadující okamžitou hospitalizaci), revaskularizace (koronární, periferní nebo karotická) nebo jakákoli kardiovaskulární příhoda (jakákoli předchozí příhoda + klinicky významná ischemická choroba dolních končetin).
Materiál a metodika
Celkem bylo randomizováno 4 731 mužů a žen, jejichž průměrný věk byl 63 ± 0,2 let; střední doba sledování nemocných činila 4,9 roku. Na začátku studie byly obě skupiny, tj. placebová a léčená, zcela srovnatelné. Statiny otevřeně užívalo v průběhu studie 25 % nemocných v placebové skupině a 11 % v léčené skupině. Po měsíci léčby klesl LDL-cholesterol v léčené skupině o 53 % a v placebové skupině se nezměnil.
Výsledky
Primární cíl studie, tj. fatální nebo nefatální CMP, se objevil u 265 nemocných v léčené skupině a u 311 nemocných v placebové skupině (p = 0,05). Atorvastatin v dávce 80 mg denně významně snížil 5leté absolutní riziko CMP o 2,2 % a adjustované relativní riziko o 16 % (p = 0,03) (graf 1). Významný účinek atorvastatinu se projevil především na snížení výskytu fatálních CMP (tab. 1). Také sekundární cíle se vyskytovaly ve skupině léčené atorvastatinem významně méně; léčba významně snížila relativní riziko výskytu CMP a TIA o 23 % (p < 0,001) a relativní riziko výskytu velkých koronárních příhod o 35 % (p = 0,003); absolutní 5leté riziko velkých koronárních příhod bylo sníženo o 3,5 %. Celková úmrtnost včetně kardiovaskulární úmrtnosti a úmrtnosti na rakovinu v obou sledovaných skupinách nemocných nebyla rozdílná (tab. 1).
Graph 1. Primární cíl studie, tj. výskyt fatální nebo nefatální cévní mozkové příhody ve skupině léčené atorvastatinem a ve skupině placebové. 
Table 1. Výskyt primárních a sekundárních cílů studie, adjustované relativní riziko (Hazard ratio) pro sledované cíle studie vlivem léčby atorvastatinem. 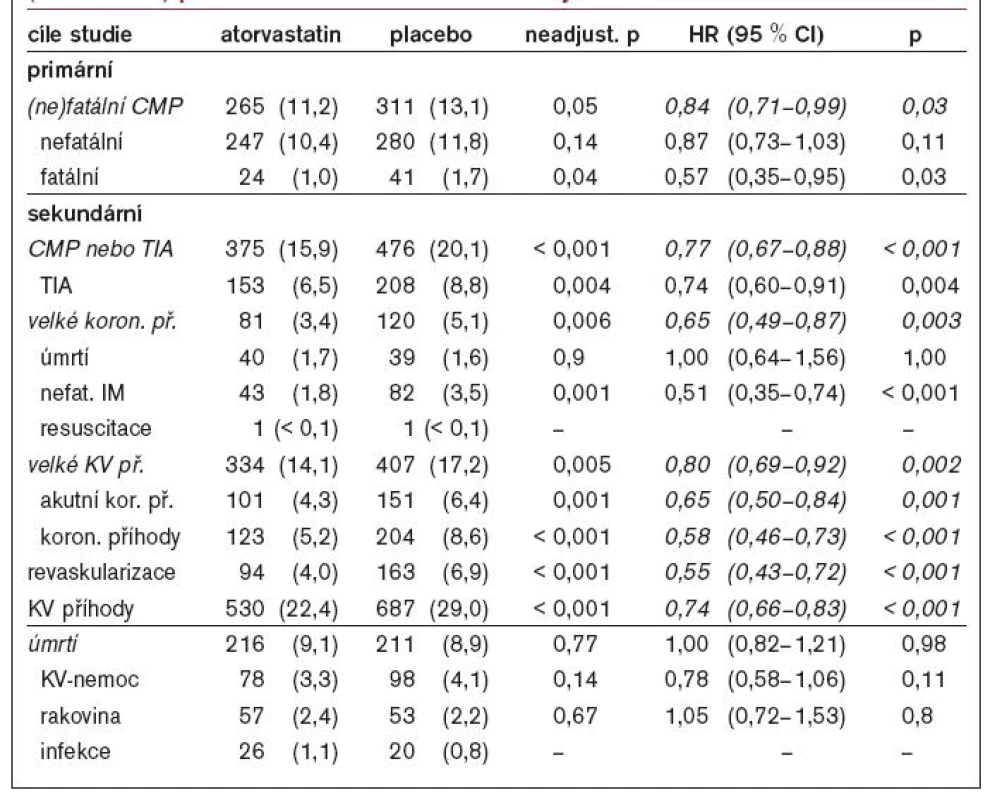
Post hoc analýza ukázala, že léčba atorvastatinem snížila riziko vzniku ischemické CMP, ale zvýšila riziko hemoragické CMP, zatímco neovlivnila riziko neklasifikované CMP (tab. 2). Výskyt fatálních hemoragických CMP se však nelišil ve skupině placebové (18 nemocných) a léčené (17 nemocných). Bezpečnost léčby atorvastatinem podávané ve vysoké dávce, tj. 80 mg denně, byla vysoká.
Table 2. Adjustované relativní riziko pro jednotlivé typy cévních mozkových příhod (Hazard ratio) vlivem léčby atorvastatinem. 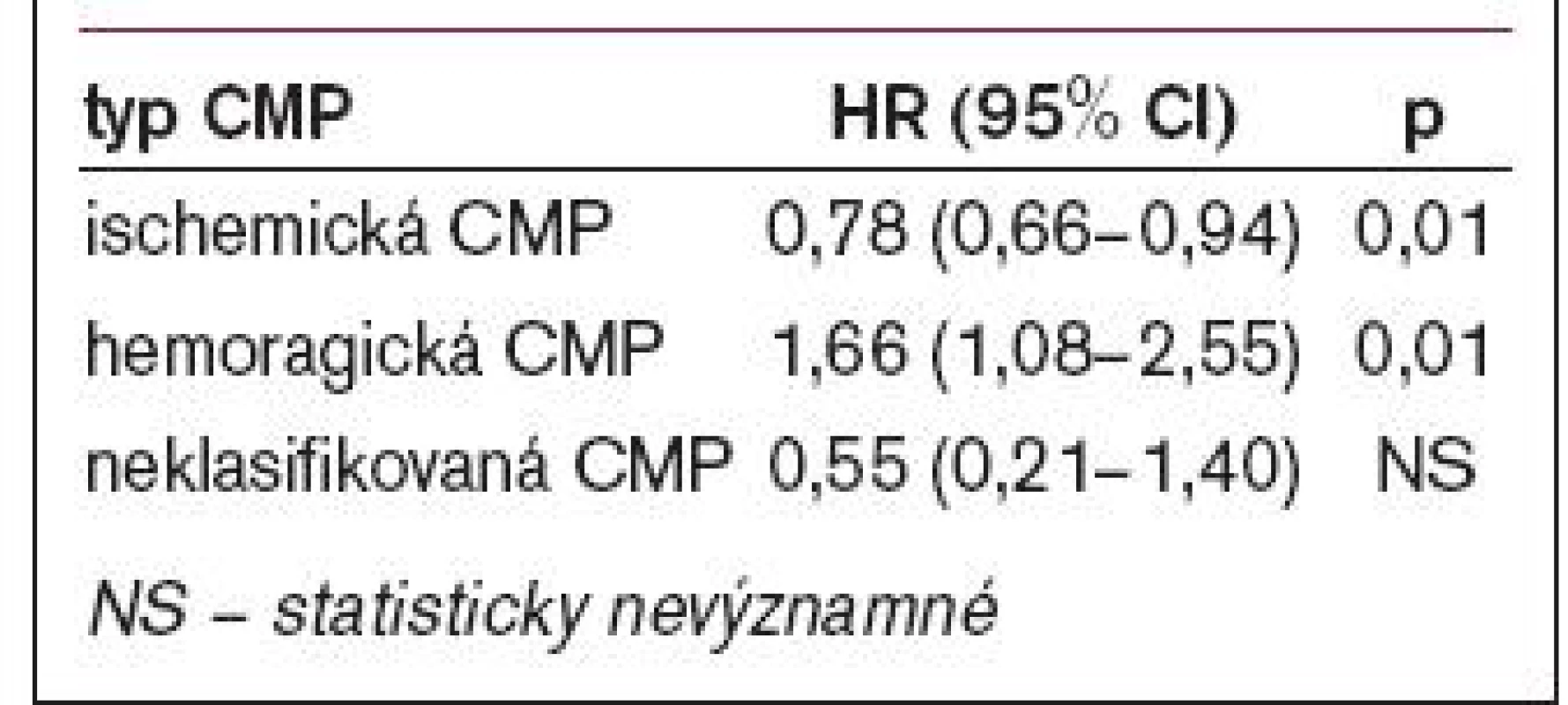
Výsledky a závěry
Autoři studie SPARCL docházejí k závěru, že na základě těchto výsledků , že atorvastatin v dávce 80 mg denně podávaný nemocným bez známé ischemické choroby srdeční v anamnéze, kteří prodělali CMP nebo TIA mozku v posledním půlroce před zařazením do studie, významně snížil incidenci CMP a kardiovaskulárních příhod, i když došlo k malému zvýšení hemoragických CMP. V diskusi autoři uvádějí, že studie SPARCL opět potvrdila, že redukce rizika kardiovaskulárních příhod, tj. CMP, koronárních příhod, srdečních i periferních revaskularizací a dalších, je v asociaci se snížením LDL-cholesterolu, a to přesto, že byly statiny otevřeně ordinovány v průběhu studie do obou sledovaných skupin; zároveň připouštějí možnost působení pleiotropních účinků statinů. Autoři dále uvádějí, že z hlediska statinové terapie by CMP a TIA měly být považovány za ekvivalenty ischemické choroby srdeční. Zvýšení hemoragických CMP ve skupině léčené atorvastatinem autoři srovnávají s výsledky studie HPS, kde léčba 40 mg simvastatinu také zvýšila výskyt krvácivých CMP u nemocných s CMP. Poukazují však i na jiné statinové studie, které neprokázaly, že by snížení LDL-cholesterolu na plazmatickou hladinu 1,8 mmol/l vyvolalo mozkové krvácení. Podle autorů není malý počet krvácivých mozkových příhod na začátku studie SPARCL relevantní k posouzení problematiky vlivu statinu na mozkové krvácení. Autoři však upozorňují, že je třeba před zahájením léčby statinem riziko krvácení u každého nemocného s hemoragickou CMP v anamnéze posoudit individuálně.
Komentář ke studii SPARCL
Cévní mozkové příhody jsou však na rozdíl od ischemické choroby srdeční velmi heterogenní skupinou chorob. Do studie SPARCL byli zařazeni nemocní po CMP nebo TIA nejen ischemické etiologie, ale i hemoragické příhody, přestože bylo z epidemiologických studií známo, že nižší cholesterol patří mezi faktory, které jsou spojeny s vyšším výskytem krvácivých CMP. Nelze zcela vyloučit, že byli zařazeni i nemocní s CMP na podkladě tromboembolie. V samotné studii SPARCL bylo zjištěno, že více krvácivých CMP se vyskytlo ve skupině léčené atorvastatinem, a to o 66 % více (HR, tj. adjustované Hazard ratio = 1,66; CI: 1,08-2,55). Je třeba připustit, že celkový výskyt hemoragických CMP byl ve studii nízký, nicméně i autoři připouštějí, že u nemocných s krvácivou CMP v anamnéze je třeba indikaci statiny individuálně zhodnotit (podle rizika rekurentního mozkového krvácení). Jak určit riziko dalšího mozkového krvácení, však autoři neuvádějí; snad nám toto objasní po analýzách podskupin studie SPARCL, kdy budou blíže charakterizováni nemocní s krvácivou CMP.
Význam studie SPARCL je však jistě veliký vzhledem k závažnosti problematiky CMP ve vyspělých populacích. I když má studie SPARCL (jako každá jiná studie) své limitace, a to především v heterogenitě CMP i v heterogenitě nemocných z hlediska celkového kardiovaskulárního rizika, budou výsledky a další analýzy podskupin studie SPARCL dalším obohacením sekundární prevence především ischemických CMP.
Doručeno do redakce 4. 10. 06
Přijato k otištění po recenzi 20. 4. 06
prof. MUDr. Hana Rosolová, DrSc., FESC
Centrum preventivní kardiologie,
II. interní klinika LF UK a FN Plzeň
Sources
1.The Stroke Prevention by Aggressive Reduction in Cholesterol Levels (SPARCL) Investigators. High-Dose Atorvastatin after Stroke or Transient Ischemic Attack. N Engl J Med 2006; 355 : 549-559.
2.Amarenco P, Labreuche J, Lavallée P et al. Statins in stroke prevention and carotid atherosclarosis: systematic review and meta-analysis. Stroke 2004; 35 : 2902-2909.
Labels
Paediatric cardiology Internal medicine Cardiac surgery Cardiology
Article was published inCardiology Review

2006 Issue 4-
All articles in this issue
- Historie trvalé kardiostimulace
- Automatické funkce kardiostimulátorů
-
Jsou moderní automatické kardiostimulátory skutečně automatické?
Medtronic Adapta a jeho automatické funkce - Nová antiarytmika v léčbě fibrilace síní
- Akutní infarkt myokardu u žen
- Léčba hypertenze u chronické renální insuficience
- Studie SPARCL – the Stroke Prevention by Aggressive Reduction in Cholesterol Levels: komentář
- Vyšetřování srdeční stability
- Cardiology Review
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Automatické funkce kardiostimulátorů
- Vyšetřování srdeční stability
- Léčba hypertenze u chronické renální insuficience
- Nová antiarytmika v léčbě fibrilace síní
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

