-
Medical journals
- Career
Nutriční intervence u pacientky s familiární chylomikronemií: kazuistika
Authors: Martina Daňková
Authors‘ workplace: III. interní klinika – klinika endokrinologie a metabolismu 1. LF UK a VFN v Praze
Published in: AtheroRev 2018; 3(2): 142-144
Category:
Overview
Prezentujeme případ gravidní pacientky s familiární chylomikronemií se závažným deficitem lipoproteinové lipázy s recidivujícími atakami akutní pankreatitidy. Konzervativní terapii byla zaměřena na nutriční i metabolickou podporu léčby familiární chylomikronemie. Cílových a optimálních hodnot lipidů pacientka v rámci hospitalizace nedosáhla, výrazně ovšem profitovala ze stravy se sníženým obsahem tuků (do 30 g tuku/den) a během 5 dní hospitalizace došlo k poklesu celkového cholesterolu o 0,86 mmol/l na 4,42 mmol/l a o 9,09 mmol/l na 10,42 mmol/l u triacylglycerolů.
Klíčová slova:
familiární chylomikronemie, hypertriacylglycerolemie, léčebná nutriční terapie
Úvod
27letá pacientka s familiární chylomikronemií se závažným deficitem lipoproteinové lipázy s recidivujícími atakami akutní pankreatitidy byla hospitalizována na naší klinice za účelem nastavení nutričního plánu v domácích podmínkách. Pacientka se nacházela v 12.–14. týdnu gravidity. Akutní pankreatitida je relativně vzácnou komplikací těhotenství i bez přítomnosti dyslipoproteinemie. Její výskyt je obdobný jako u populace netěhotné a mezi nejčastější příčiny řadíme výraznou elevaci hladiny triacylglycerolů (zčásti právě v graviditě fyziologickou). Při kombinaci těhotenství a familiární chyomikronemie, během níž jsou chylomikrony tvořeny z 95 % z triacylglycerolů, tak dochází ke vzniku excesivní hypertriacylglycerolemie. V anamnéze naší pacientky to již bylo celkem 7 atak pankreatitidy, z toho 3 při poslední graviditě, ve 33. týdnu fetus mortus, gravidita ukončena.
Nutriční management
Hlavním cílem každé léčebné nutriční terapie je zajistit ve stravě pacienta vyrovnanou (v přítomnosti nadváhy či obezity negativní) energetickou bilanci. Při sestavování nutričního plánu u pacienta vždy stanovujeme nutriční a jiné priority. Typickými prioritami mohou být parametry současného zdravotního stavu pacienta, např. malnutrice při onkologickém onemocnění; dědičné metabolické poruchy aj) nebo stavy fyziologické, při kterých dochází ke změnám nutriční potřeby jedince. Další, neméně důležitou prioritu představují fyziologické, ale na kvalitu výživy extrémně náročné stavy, např. těhotenství.
Nutriční terapie
Konzervativní terapii jsme u této pacientky zaměřili na nutriční i metabolickou podporu léčby familiární chylomikronemie, stěžejním pilířem nefarmakologických opatření je dietetická léčba. Nutriční management je nutné zaměřit jak na množství, tak i kvalitu přijímaného tuku. Nedoporučujeme však jeho kompletní vyřazení, pouze omezujeme množství na stanovenou dávku za den. Vedle omezení lipidů je vhodné omezení přívodu jednoduchých sacharidů – přidaných cukrů.
U naší pacientky jsme při odběru nutriční anamnézy zjistili, že přesto že pacientka onemocněním trpí od narození a snaží se vyhledávat nízkotučné potraviny, si je však neváží a množství zkonzumovaného tuku ve stravě nikterak nepočítá. Záznamy stravy si nevede. Je patrné, že i přes udávanou snahu preferovat potraviny s nízkým obsahem tuku u ní činí denní příjem tuků minimálně cca 50–60 g. Pacientka připouští i občasnou konzumaci vysokotučných potravin (udávaná frekvence konzumace 1-krát za 14 dní). Pravidelně zařazuje ovocné přesnídávky, ovoce, zeleninu, kuřecí maso (dle odhadu cca 100–150 g masa/porce). Pacientka neudává potřebu svačin, tomuto faktu vhodně přizpůsobujeme i stravování v domácích podmínkách (3 hlavní pokrmy + sipping bez tuku).
V rámci hospitalizace byla pacientce natavena přísná pankreatická dieta, tj. strava s výrazným omezením tuků. Strava sestávala téměř výhradně ze sacharidů – veka, džem, přesnídávka, polévky šlemové, vločkové, nemléčná bramborová kaše atp.
Lipidy jsou vedle sacharidů a proteinů jednou ze základních živin. Představují velice heterogenní slupinu, která zahrnuje mastné kyseliny, triacylglyceroly, fosfolipidy, steroidy. V lidském organizmu plní tuky četné funkce. Mezi nejdůležitější patří:
- zdroj a zásobárna energie
- mechanická ochrana vnitřních orgánů
- tepelná izolace
- strukturální funkce (např. součástí buněčných membrán)
- materiál pro tvorbu tělu potřebných látek
Z hlediska nutričního dále nelze opomenout nutnost tuků pro využití lipofilních látek v organizmu (zejm. vitaminů rozpustných v tucích, karotenoidů atd). Zejména při jejich eliminaci z jídelníčku musíme mít také na paměti, že tuky se velmi pozitivně podílejí na senzorickém vjemu potravin.
Nutriční doporučení do domácích podmínek
Nutriční potřebu stanovujeme s ohledem na původní onemocnění a současnou graviditu pacientky. Kromě nutriční anamnézy pacientky vycházíme i z laboratorního vyšetření. První měřené hodnoty při nástupu na kliniku se pohybovaly výrazně mimo fyziologická rozmezí. Vstupní TGA 19,51 mmol/l, celkový cholesterol 5,28 mmol/l. Další nutričně stěžejní parametry (celková bílkovina, albumin, glykemie, HbA1c, endokrinologické markery) se nacházely v mezích normy.
Nutriční potřebu (tab. 1), stejně jako procentuální rozdělení makronutrientů (tab. 2), lze upravit dle aktuálních potřeb, progrese těhotenství a preferencí pacientky.
Table 1. Nastavení nutriční potřeby gravidní pacientky 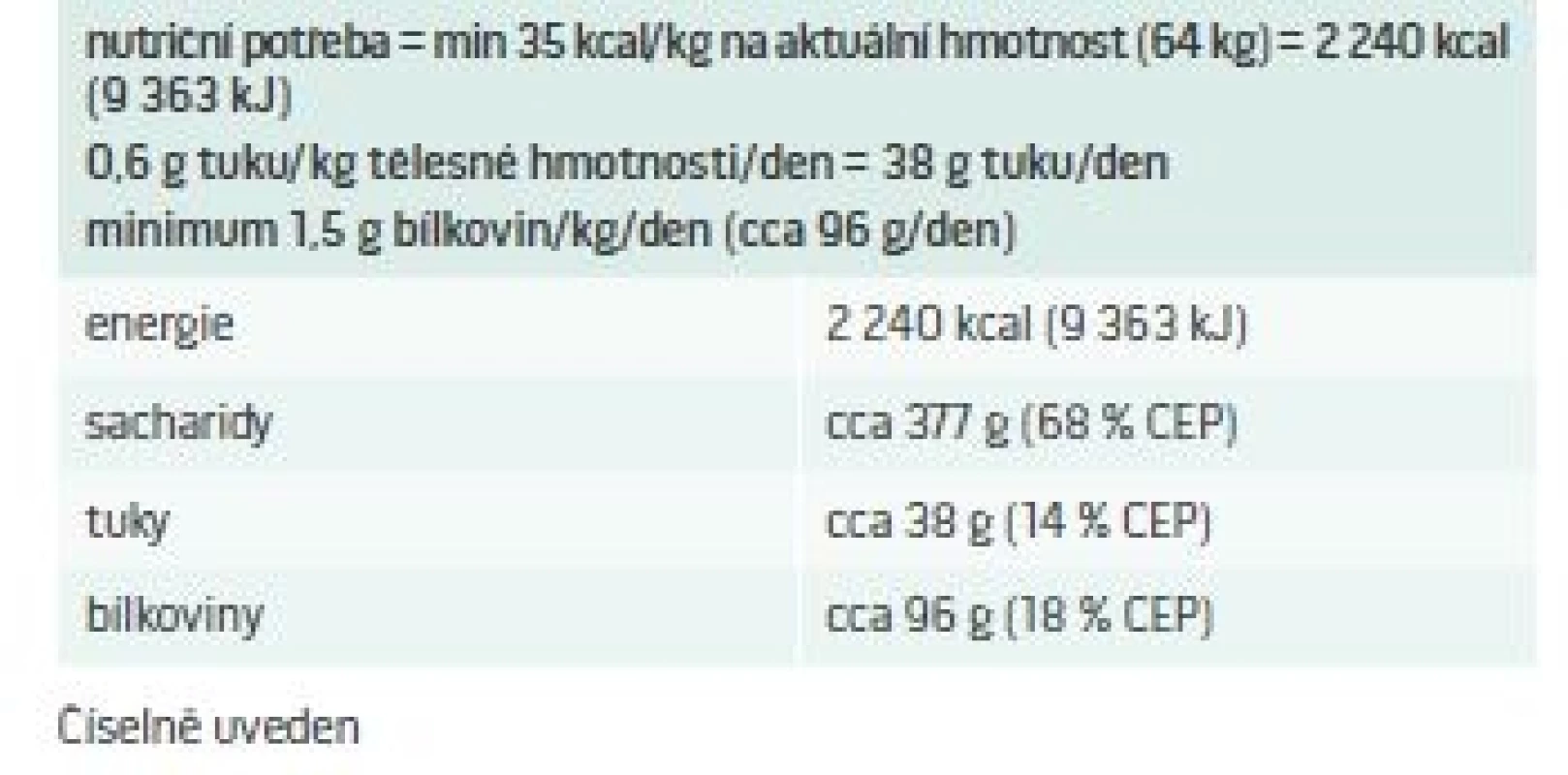
Table 2. Rozvržení dávky tuků do jednotlivých pokrmů dne 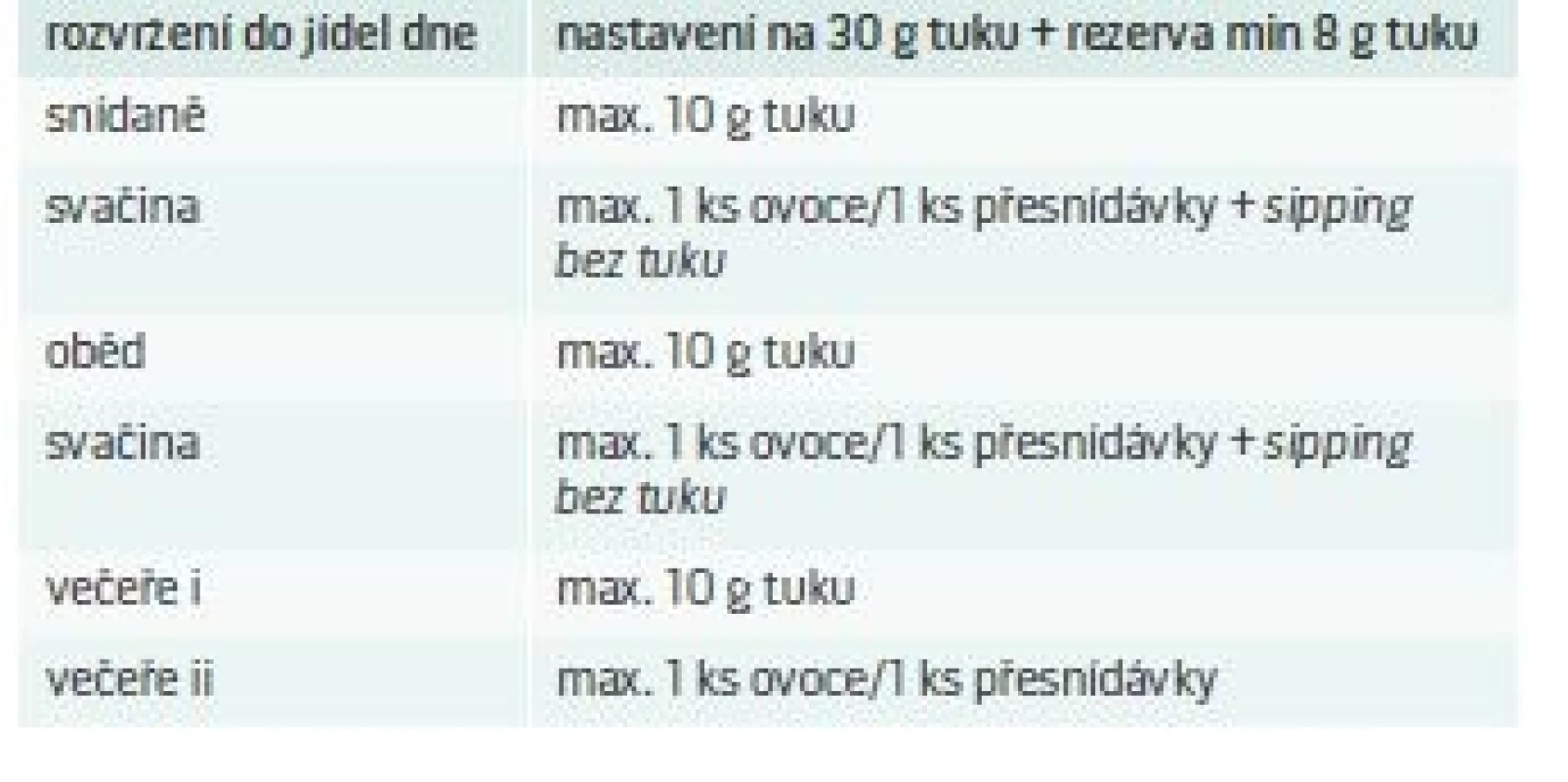
Pacientce doporučujeme výrazné omezení lipidů ve stravě na 10–15 % celkového energetického příjmu. Dle nutriční potřeby pacientce doporučujeme dodržovat množství cca 38 g tuku/den. Cílem je snížit příjem tuku oproti příjmu tuku před početím, který byl pravděpodobně vyšší, a současně dbát na kvalitu tuků v jídelníčku. Dále zdůrazňujeme nutnost adekvátně substituovat esenciální mastné kyseliny (např. Maxicor přípravek obsahující omega-3 esenciální mastné kyseliny). S ohledem na preference pacientky doporučujeme zachovat tři hlavní jídla + v mezidobí zcela netukové dobře tolerované potraviny (zelenina, ovoce, přesnídávky) atp.
S ohledem na charakteristické rysy hlavního onemocnění pacientky by strava měla současně respektovat zásady antisklerotické diety. Nutriční terapie v rámci léčby komplexního onemocnění sestává ze speciální nutriční definované stravy zohledňující aktuální a mnohdy často se měnící nutriční potřebu jedince. Využíváme kombinaci klasické smíšené stravy s důrazem na omezení lipidů a speciálního sippingu (oral nutrition supplements – ONS, tj. umělá klinická výživa určená k popíjení) včetně využití vybraných modulárních dietetik (specifické přípravky klinické enterální výživy doplňující vybrané ze základních živin (sacharidy, lipidy nebo proteiny).
Doporučujeme energetický příjem denně doplňovat 1–2 dávkami doplňkové enterální výživy bez tuku (např. Nutridrink Fat free, nebo Fresubin JUCY drink; oba přípravky 0 % tuku, balení = 200 ml = 300 kcal/1 250 kJ = 0 g tuku). Tuky lze výhodně nahrazovat MCT olejem (zdroj triacylglycerolů se středním řetězcem, lépe stravitelný zdroj tuku), existuje také možnost využít margarínu s MCT tuky (83 % MCT) Ceres MCT (t.č. dostupný jen v zahraničí – možnost objednat přes internet). Pacientku dále edukujeme o možných kombinacích a využití MCT oleje v recepturách, předáváme jí edukační materiál. Bílkoviny lze doplnit modulovým přípravkem přidáním přímo do pokrmu (např. Protifar, 1 odměrka = 2,5 g = 2,2 g bílkoviny). Sacharidy a současně i další energii lze doplnit modulovým přípravkem Fantomalt (1 odměrka = 5 g sacharidů = 20 kcal/84 kJ). Současně doporučujeme adekvátně nastavenou suplementaci vitaminy (zejména lipofilními vitaminy, např. v přípravcích Kanavit, Vigantol a další).
Přítomnost hypertriacylglycerolemie a hypercholesterolemie představuje mj. rizikové faktory pro rozvoj kardiovaskulárních onemocnění. Dietou lze snížit hladinu celkového cholesterolu přibližně o 10 %. Strava bohatá na tuky navíc prohlubuje inzulinovou rezistenci, působí toxicky na B-buňku ovšem současně zvyšuje energetickou nálož stravy, což je mnohdy kýženým efektem. Rigidní omezení tuků naopak vede k výraznému poklesu energetické nálože stravy a může docházet k energetickému deficitu. Je obtížné hradit energetickou potřebu při její zvýšené míře (např. těhotenství) za současného omezení energeticky nejbohatšího substrátu – tuku. Energii lze dále doplnit přípravkem MILUPA BASIC F (bez tuku) – 3 odměrky + 90 ml vody = 100 ml nápoje, který lze využít jako náhradu mléka do vaření (příprava pudingů, do bramborové kaše, do koktejlů atd).
S pacientkou byly probrány konkrétní potraviny s nízkým obsahem tuku. Emailem byly odeslány možné recepty na určité množství tuku a energie. Vzhledem ke vzdálenosti bydliště pacientky bylo jako podpůrný prostředek navrženo a nastaveno dálkové sledování – monitoring stravy prostřednictvím volně dostupných e-portálů bez poplatků, např. www.kaloricketabulky.cz a pacientské aplikace Čas pro zdraví, ve kterém je možné průběžné sledování a komunikace s terapeutem.
Mezi klíčové body stravování při familiární chylomikronemii zahrnujeme:
- omezení přívodu lipidů na 10–15 % celkového energetického příjmu, ideálně do 30–40 g tuku/den; při nastavení omezení je ale zásadní výchozí příjem tuků v dietě a aktuální zdravotní stav pacienta
- sledovat dostatek ostatních makronutrientů (ne pouze tuků) + vlákniny
- při výběru všech makronutrientů (zejména bílkovin a tuků v povoleném množství) preferovat kvalitní a plnohodnotné zdroje
- sledovat dostatečný přívod mikronutrientů
- nutná fortifikace diety vitaminy rozpustnými v tucích
- dbát na maximální možnou pestrost stravy
- dbát na pravidelný pitný režim
Závěr
Cílových a optimálních hodnot lipidů pacientka v rámci hospitalizace nedosáhla, výrazně ovšem profitovala ze stravy se sníženým obsahem tuků (do 30 g tuku/den) a během 5 dní hospitalizace došlo k poklesu celkového cholesterolu o 0,86 mmol/l na 4,42 mmol/l a o 9,09 mmol/l na 10,42 mmol/l u triacylglycerolů. Režim musí být nastaven přísně individuálně pro každého pacienta. Do domácího prostředí nastavujeme stravu s omezením tuků na 30–40 g tuku/den s možností úprav dle aktuálního stavu pacientky. Stejně tak je vhodné mít na paměti zjevnou individuální citlivost lipidového metabolizmu k faktorům zevního prostředí a jejich změnám. Za stěžejní považujeme pravidelné sledování na specializovaných pracovištích. Ze strany pacienta je nutný monitoring přijatých tuků a pravidelné a flexibilní úpravy stravovacího režimu.
Doručeno do redakce: 2. 5. 2018
Přijato po recenzi: 25. 5. 2018
Mgr. et Bc. Martina Daňková
Sources
- Fernandes J, Saudubray JM, van den Berghe G et al. Diagnostika a léčba dědičných metabolických poruch. 4. vyd. Triton: Praha 2008. ISBN 9788073870966.
- Keller U, Meier R Bertoli S et al. Klinická výživa. Scientia Medica: Praha 1993. ISBN 8085526085.
- Muntau AC. Pediatrie. Grada Publishing: Praha 2009. ISBN 978802472525
Labels
Angiology Diabetology Internal medicine Cardiology General practitioner for adults
Article was published inAthero Review

2018 Issue 2-
All articles in this issue
- Kardiovaskulární bezpečnost léčby přípravkem tocilizumab: výsledky klinické studie ENTRACTE
- Kardiovaskulárne riziko u pacientov s reumatoidnou artritídou
- Vliv léčby revmatických onemocnění na kardiovaskulární riziko
- Vzťah mikro-RNA k osteoporóze pri chronickom srdcovom zlyhávaní
- Co by měl revmatolog vědět o statinech a jejich nežádoucích účincích
- Vliv revmatických onemocnění na kardiovaskulární riziko a na lipidogram
- Detekcia aortálnych kalcifikátov pri hodnotení bočných denzitometrických skenov
- Familiárna chylomikronémia: patogenéza, klinické prejavy a kazuistika
- Nutriční intervence u pacientky s familiární chylomikronemií: kazuistika
- Athero Review
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Co by měl revmatolog vědět o statinech a jejich nežádoucích účincích
- Familiárna chylomikronémia: patogenéza, klinické prejavy a kazuistika
- Detekcia aortálnych kalcifikátov pri hodnotení bočných denzitometrických skenov
- Vliv revmatických onemocnění na kardiovaskulární riziko a na lipidogram
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

