-
Medical journals
- Career
Emergentní delirium po použití sevofluranu u dětí
Authors: Mixa Vladimír 1; Klimovič Michal 2
Authors‘ workplace: Klinika anesteziologie, resuscitace a intenzivní medicíny, 2. LF UK a FN Motol, Praha 1; Klinika dětské anestézie a resuscitace, LF MU a FN Brno 2
Published in: Anest. intenziv. Med., 24, 2013, č. 6, s. 385-390
Category: Anesthesiology - Review Article
Overview
Emergentní delirium (ED) je stav psychomotorického neklidu, percepční poruchy a excitace dítěte vznikající po skončení nejčastěji inhalační anestezie. V dětské populaci se vyskytuje v 25–55 % anestezií. ED se objevuje v prvních minutách po ukončení inhalace anestetika. Délka závisí na farmakologickém ovlivnění, povaze dítěte, prostředí a řadě dalších faktorů. ED se vyskytuje nejčastěji mezi 1. a 6. rokem dítěte. Novorozenci a malí kojenci reagují na sevofluranovou anestezii neobvyklým neklidem a mávavými pohyby. Podmínkou pro hodnocení neklidu dítěte po anestezii jako emergentního deliria je jistota důkladné pooperační analgezie. Pro objektivní stanovení přítomnosti ED a hodnocení jeho závažnosti bylo sestaveno PAED skóre (Paediatric Anesthesia Emergence Delirium score).
Příčiny emergentního deliria nejsou dosud stanoveny. Vznik pooperační zmatenosti se přičítá rychlému probuzení z inhalační anestezie. Zvažuje se též přímý účinek sevofluranu na CNS. Vznik ED je podporován emocionální nezralostí dítěte, jeho temperamentem, úzkostlivostí nebo neklidem přítomných. Vznik a průběh ED je zásadně ovlivněn způsobem vedení ane-stezie. Praxe nám přinesla následující poznatky: monoanestezie sevofluranem a kombinovaná anestezie incidenci ED prokazatelně zvyšuje. Výskyt ED zvýší i vysoká koncentrace sevofluranu na závěr anestezie. Nejvyšší výskyt ED je od kojeneckého do předškolního věku a pohlaví dítěte není rozhodující. Výskytu ED lze zabránit nebo jeho frekvenci snížit účinnou sedativní premedikací (např. midazolam 0,3–0,5 mg/kg p. o.), a to zejména u výkonů trvajících do 1 hodiny. Nižší výskyt ED pozorujeme po doplňované anestezii, při níž byl podáván zejména sufentanil. Pokud se ED po skončení anestezie rozvine, ovlivňujeme je před propuštěním ze sálu nejčastěji podáním midazolamu i. v. (0,1 mg/kg) nebo propofolu (0,5 mg/kg i. v.), ojediněle ketaminu (1 mg/kg i. v.). Na oddělení bývá použit chloralhydrát 20–100 mg/kg p. r.Klíčová slova:
emergentní delirium – sevofluran – anestezie dětí – PAED skóre – midazolam – propofol – ketaminÚVOD
Inhalační anestezie, případně doplňovaná nebo kombinovaná anestezie s použitím inhalačního anestetika je odedávna nejpoužívanějším způsobem celkového znecitlivění dětí. Historická éterová volatilní anestetika dietyléter (Ether pro narcosi) a divinyléter (Vinesten, Vinydan) byla v šedesátých letech minulého století postupně vystřídána halogenovanými, z nejznámějších jmenujme trichlor-etylen (Narcogen, Trilen), etylchlorid (Kelén, Chloretyl), metoxyfluran (Anecotan, Penthrane) a konečně halotan (Narcotan, Fluothane). Ačkoliv žádný z těchto preparátů nebyl prostý vedlejších účinků, umožnily rozvoj dětské anestezie a zejména zvýšily její bezpečnost. To bezezbytku platí i o trojici volatilních anestetik v současné době používaných v péči o dětské pacienty – o isofluranu, desfluranu a sevofluranu. Jejich základní vlastnosti a charakteristiky jsou dostatečně známé stejně jako ojedinělé, přesto často diskutované nežádoucí účinky. U isofluranu se jedná především o dráždivý zápach, který prakticky znemožní inhalační úvod, často způsobí laryngo - a bronchospasmus a o tachykardizující účinek. Rovněž desfluran nelze použít pro inhalační úvod dětí kvůli dráždivému zápachu. V posledním desetiletí jednoznačně nejužívanějším inhalačním anestetikem v anestezii dětí je sevofluran.
SEVOFLURAN V ANESTEZII DĚTÍ
Rychlý a příjemný inhalační úvod, dobrá řiditelnost, uspokojivá bezpečnostní šíře a rychlé probuzení z anestezie – to jsou hlavní výhody, pro které je sevofluran v anestezii dětí v současné době nenahraditelný. Je používán ve všech věkových kategoriích, od nedonošených až po adolescenty, ve formě inhalační monoanestezie, doplňované anestezie i v kombinaci s některou z forem regionální anestezie.
Účinek na kardiovaskulární systém dítěte je charakterizovaný stabilitou tepové frekvence, poklesem krevního tlaku, který je patrný zejména ve vyšších dávkách, a je způsoben kombinací negativně inotropního a periferně vazodilatačního účinku. Nemá arytmogenní účinky a nesenzibilizuje myokard vůči účinům katecholaminů. Z účinků na dýchací systém dominuje bronchodilatace, sevofluran nedráždí horní dýchací cesty a nezvyšuje tracheobronchiální sekreci [1]. Nemá hepatotoxické účinky a jako všechna halogenovaná inhalační anestetika je možným spouštěčem maligní hypertermie [2]. Způsobuje vazodilataci cév CNS ve vysokých koncentracích méně než isofluran. V poslední době se studuje jeho možná epileptogenní aktivita [3, 4]. Klinicky je hojně využíván jeho myorelaxační účinek, který za cenu výrazně zvýšené vdechované koncentrace (1,5–2,5 MAC) snižuje napětí příčně pruhovaných svalů a šetří svalová relaxancia – při vdechování 8% koncentrace po 3–4 minuty zcela eliminuje použití sukcynylcholinjodidu při endotracheální intubaci a koncentrace 1,5 MAC při vedení anestezie sníží spotřebu nedepolarizujících myorelaxancií o 50 %. Příčinu lze hledat ve sníženém prejunkčním uvolnění kvant acetylcholinu, vlivu na fluiditu lipidové vrstvy buněčné membrány i v přímém vlivu na membránový kalciový proud [5]. Neklid, zmatenost až agresivita u určité skupiny dětských pacientů v období po zastavení přívodu sevofluranu je jedinou vážnější komplikací, kterou podávání sevofluranu přináší. Pro tento stav se vžil název emergence delirium (ED) [6].
EMERGENCE DELIRIUM (ED)
Emergentní delirium nebo též emergence agitation (EA) je stav psychomotorického neklidu, percepční poruchy a excitace dítěte vznikající po skončení anestezie, a to nejenom inhalační ale i intravenózní, např. při použití propofolu nebo remifentanilu [7]. Vzhledem k frekvenci používání sevofluranu – ať jako monoanestetika nebo jako součásti doplňované nebo kombinované anestezie – je výskyt ED nejčastěji spojován právě s tímto inhalačním anestetikem.
V případě sevofluranové anestezie je frekvence výskytu emergentního deliria v různých studiích velmi rozdílná, v dětské populaci se pohybuje od 25 až do 55 % [8, 9], výjimečně do 80 % anestezií [10] ve sledované skupině, v dospělé populaci do 4 %. ED se objevuje v prvních minutách po ukončení inhalace anestetika. Ukončení, respektive délku trvání ED lze stanovit velmi obtížně, závisí velmi na farmakologickém ovlivnění, povaze dítěte, prostředí a řadě dalších faktorů.
Věková skupina, ve které je ED nejčastěji sledována a zároveň popisována, je období od kojeneckého do nižšího školního věku [11].
Příznaky ED jsou individuální, modifikované věkem a případným hypnosedativním účinkem léčiv podaných před anestezií a v jejím průběhu. Dominuje neztišitelný neklid, necílené zmítání i cílený odpor proti snaze přidržet pacienta. Nářek, pláč a sténání nelze zmírnit domluvou, s pa-cientem nelze navázat kontakt způsobem, který odpovídá jeho věku. U větších dětí je neklid často doprovázen blouzněním a slovní i fyzickou agresivitou (tab. 1). Novorozenci a malí kojenci reagují na sevofluranovou anestezii neobvyklými mávavými pohyby, neklidem a nereagují na obvyklé tišící prostředky – dudlík, teplé balení a podobně. Pro zdravotnický personál představují takovéto projevy ED ošetřovatelský problém vyžadující maximální pozornost a ohleduplnost. Pro nepřipravené rodiče jsou překvapením a jejich rozrušení neklid dítěte často stupňuje.
Table 1. Termíny obvykle charakterizující ED a jejich české ekvivalenty 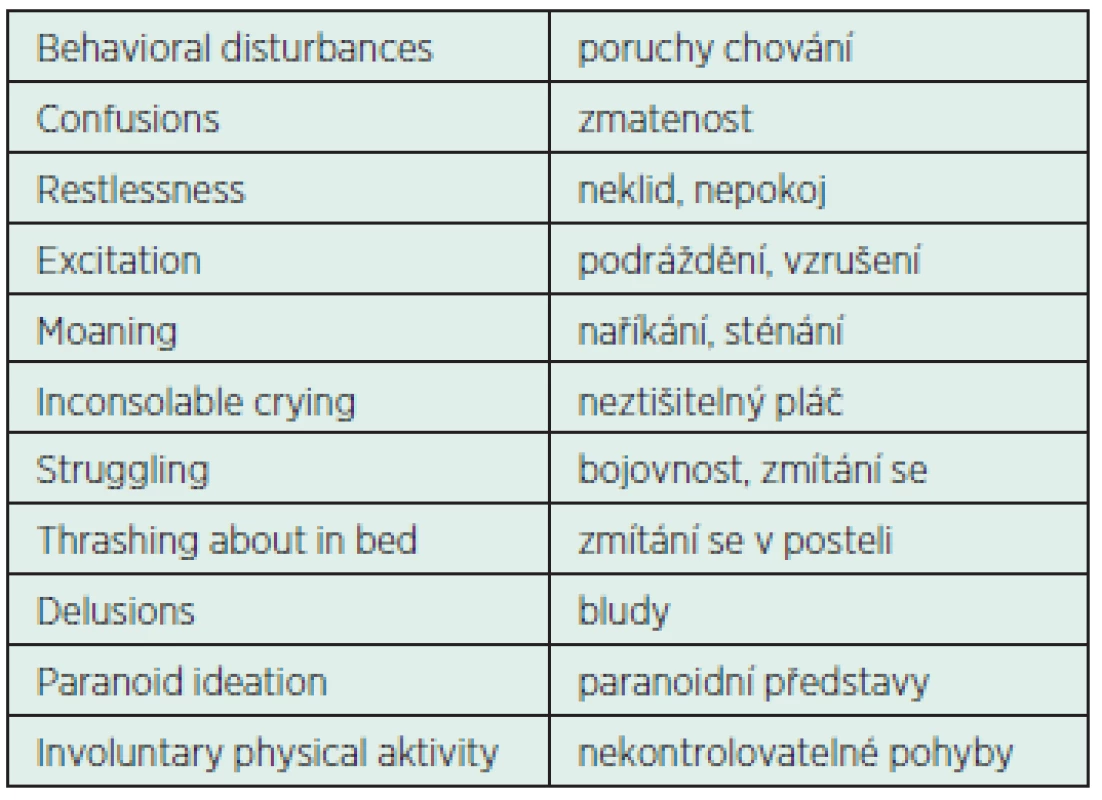
Základní podmínkou pro hodnocení neklidu dítěte po anestezii jako emergentního deliria je jistota důkladné pooperační analgezie.
V současné době je pro objektivní stanovení přítomnosti ED a hodnocení jeho závažnosti patrně nejpoužívanější PAED score (Paediatric Anesthesia Emergence Delirium score) (tab. 2) [6]. Pokud je celkovým hodnocením uvedených pěti skutečností dosaženo skóre rovno nebo vyšší 10 bodů, je stav dítěte možno hodnotit jako ED. První tři známky (oční kontakt, účelnost pohybů a vnímání okolí) jasně ukazují na stupeň poruchy chování a zmatenosti, značí se jako specifické skóre deliria ED I, pozitivní je při zisku devíti a více bodů. Zjevně nesouvisí s případnou pooperační bolestí. Nespecifické skóre ED II stanoví míru neklidu pacienta, pozitivní je při pěti a více bodech a může, avšak nemusí souviset s pooperační bolestí (obr. 1). Kromě nedostatečně zvládnuté pooperační analgezie je možné neklid způsobený ED zaměnit s excitací či zmateností způsobenou hypoglykémií, hyperkapnií, hypoxií a vzestupem nitrolebního tlaku [15]. Často může pooperační excitaci až agresivitu dítěte způsobit upoutání na lůžko, fixace končetiny, obvaz operační rány, žaludeční sonda, tamponáda nosních průduchů nebo distenze močového měchýře.
Table 2. PAED (Paediatric Anesthesia Emergence Delirium score) – ED ≥ 10 bodů 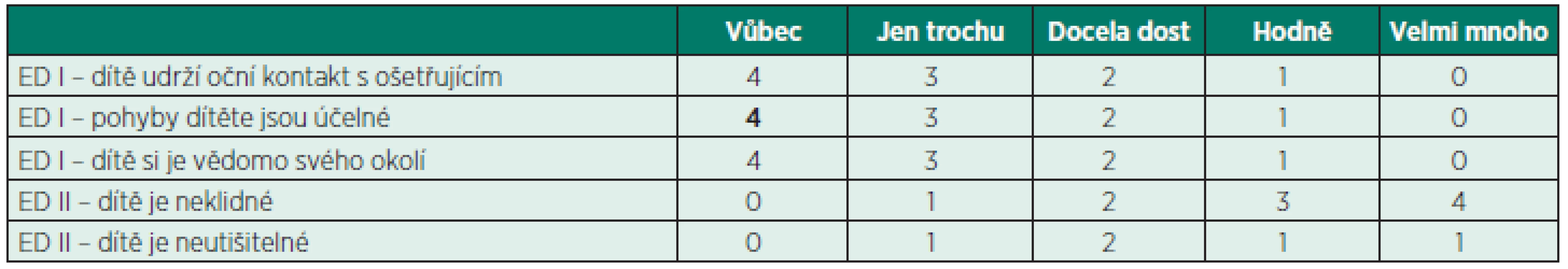
Podle Locatelli et al., 2013 [14] Image 1. Graf znázorňující procentuální výskyt ED, ED I a ED II v závislosti na čase ve skupině 260 dětí předškolního věku operovaných pro hernioplastiku [14] ![Graf znázorňující procentuální výskyt ED, ED I a ED II v závislosti na čase ve skupině 260 dětí předškolního věku operovaných pro hernioplastiku [14]](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image/2e8cb7eefcaef9811a7a60f5860a87e5.jpg)
PŘÍČINY A NÁSLEDKY ED
Příčiny emergentního deliria nejsou dosud jednoznačně stanoveny. Nejčastěji se vznik pooperační zmatenosti přičítá relativně rychlému probuzení z inhalační anestezie. Dítě reaguje neklidem na diskomfort a neschopnost orientovat se po proběhlé celkové anestezii [12]. Zvažuje se též přímý účinek sevofluranu na CNS, respektive individuální míra doznívání modifikace funkce iontových kanálů membrány mozkové buňky. Pro tuto teorii není jednoznačný důkaz. V nedávné době byla zveřejněna studie [13, 15], která popisuje dvojnásobné zvýšení hladiny laktátu v buňkách mozkové kůry u dětí po anestezii sevofluranem ve srovnání s propofolovou anestezií. Zvýšená hladina laktátu korelovala s výskytem ED. Je tedy možné, že výskyt ED podporuje zvýšená metabolická aktivita mozkové kůry. Kromě zmíněného věkového rozmezí vznik ED podporuje emocionální nezralost dítěte, jeho temperament, úzkostlivost nebo neklid přítomných rodičů i prostředí, v němž probíhá pooperační péče. Z následujících citací i zkušeností autorů vyplývá, že vznik ED zásadně ovlivní způsob vedení anestezie.
Jednoznačně nejsou stanoveny ani dlouhodobé následky ED. Není ale pochyb o tom, že negativní pooperační zážitky mohou mít vliv na intenzivnější prožívání strachu ze samoty a odloučení od rodičů, strachu z nemocnice a lékařských výkonů a mohou například způsobit poruchy spánku a přijímání potravy. Trvalé nebo přechodné zhoršení učení a paměti a porucha chování s poruchou rozvoje osobnosti jsou předmětem dlouhodobého výzkumu vlivu inhalačních anestetik na dětský organismus.
Problematika emergentního deliria u dětí je v současné době v literatuře hojně diskutována. Uvádíme zde několik prací, které se ED věnují z různých pohledů. Locatelli et al. [14] ve své studii srovnávají výskyt ED při použití sevofluranu a desfluranu ve skupině 260 dětí předškolního věku indikovaných k anestezii pro hernioplastiky, analgezie byla zabezpečena kaudální blokádou, použití PAED, ED ≥ 10. Emergentní delirium bylo zaznamenáno u 25 % dětí v obou skupinách, trvalo 5–18 minut, nepatrně déle po podání sevofluranu. V této studii nebylo ED farmakologicky ovlivňováno. Průběh odeznívání ED v závislosti na čase lze odečíst z grafu na obrázku 1. Autoři spoléhali na fungující kaudální epidurální blokádu a bolest jako příčinu ED vylučují.
Srovnání výskytu ED při použití anestezie vedené sevofluranem a TIVA (propofol-remifentanil) provedl v letošním roce Chander et al. [16]. Skupina 112 dětí ve věku 2–6 let, indikací k operaci byla korekce strabismu. Děti byly premedikovány kombinací paracetamol-ibuprofen, peroperační analgezie byla zajištěna fentanylem. Byla použita skóre PAED a FLACC (hodnocení pooperační bolesti). Výskyt ED byl menší ve skupině TIVA (14,9% vs. 38,3%), pooperační FLACC skóre bylo vyšší ve skupině vedené sevofluranem (větší pooperační bolestivost).
Výskyt ED při použití laryngální masky (LMA) a jejím odstranění v hluboké či mělké anestezii porovnávali s endotracheální intubací a extubací v hluboké anestezii a při vědomí Lee et al. [17]. Zařazeno bylo 156 dětí ve věku 2–7 roků, indikací byly malé výkony v oblasti perinea a třísel. Anestezie byla vedena sevofluranem. Nebyl velký rozdíl ve výskytu ED při časné a pozdní extubaci. Odstranění LMA v hluboké anestezii se ukázalo nejvýhodnější. Výskyt ED byl nižší než při jejím odstranění při vědomí a nižší než při použití ETI.
Výskyt ED v závislosti na koncentraci sevofluranu popsali Na a Song [18]. Soubor 84 předškolních dětí, indikovaných k anestezii pro adenotonzilektomie byl rozdělen do dvou skupin: na skupinu REMI – úvod thiopental, rocuronium, sevo 1% a vedení anestezie sevo 1%, remifentanil kontinuálně a na skupinu SEVO – úvod thiopental, rocuronium, sevo 8%, vedení anestezie sevo 2–3%. Ketorolac 1 mg/kg byl podán jako analgetikum v obou skupinách. Míra ED byla hodnocena škálou PAED. Výskyt ED byl signifikantně nižší ve skupině REMI (11 %), ve skupině SEVO dosáhl 21 %.
Z prací, které se zabývají možností ovlivnění vzniku emergentního deliria, jsou k dispozici např. práce Yoona a Woona [19], kteří podávali ketamin 0,25 mg/kg a 0,5 mg/kg 10 minut před koncem adenotomie, anestezie byla vedena sevo-fluranem, soubor tvořilo 93 dětí ve věku 2–14 let. Ketamin očekávaně prohloubil analgezii (CHEOPS, Children’s Hospital of Eastern Ontario Pain Scale) a signifikantně snížil frekvenci ED.
Vliv opiátů na rozvoj emergentního deliria zkoumali Hyun a Jon [20]. Pacienty určené k operaci strabismu uvedli buď ketaminem, nebo thio-pentalem. Anestezie byla vedena sevofluranem. Obě skupiny poté byly opět rozděleny, po úvodu byl přidán buď fentanyl 1,5 µg/kg, nebo F1/1. Incidence ED byla stejná ve skupině uvedené ketaminem i thiopentalem, přidání fentanylu pak výskyt ED výrazně tlumilo.
Srovnání propofolu a fentanylu v prevenci ED [21]. Skupina 222 dětí ve věku 18–72 měsíců, anestezie byla vedena sevofluranem. Soubor autoři rozdělili do tří skupin, v nichž na závěr anestezie aplikovali buď propofol 1 mg/kg, nebo fentanyl 1 µg/kg nebo F1/1. Využito bylo opět skórování pomocí PAED. Malé dávky propofolu a fentanylu potlačily výskyt ED srovnatelně. Propofol navíc snížil incidenci PONV.
Srovnáním midazolamu, propofolu a ketaminu v kombinaci s fentanylem v prevenci ED se zabývali čínští autoři [22]. Celkem 120 předškolních dětí indikovaných pro nitrooční výkony bylo rozděleno do tří skupin (každá n = 40), úvod do anestezie byl proveden sevofluranem a anestezie vedena sevofluranem v kombinaci s remifentanilem. Subhypnotické dávky zmíněných léků byly podány před ukončením inhalace sevofluranu. Výskyt ED byl nejčastější ve skupině ketamin-fentanyl (10krát), méně propofol-fentanyl (6krát), a nejméně midazolam-fentanyl (5krát).
Na závěr je třeba zmínit práci Dahmaniho et al. [23], kteří provedli rozsáhlou metaanalýzu zaměřenou na prevenci ED. Vyhodnotili 37 článků, v nich 1 695 dětí a 1 477dětí v kontrolní skupině. Anestezie byla vždy vedena sevofluranem nebo desfluranem. Po statistickém zpracování výsledků článků zjistili, že k prevenci ED byl úspěšně použit propofol, ketamin, fentanyl, alfa 2 agonista (dexmedetomidin). Předpokládá se, že analgetická složka těchto látek s prevencí ED nesouvisela. Na potlačení ED se též významně podílela peroperační analgezie. V našich podmínkách často používaný midazolam a také 5HT3 inhibitory na prevenci a rozvoj ED vliv nemají.
ZÁVĚR
Výsledky výše zmíněných studií se do značné míry shodují se zkušenostmi autorů. Monoanestezie sevofluranem incidenci ED prokazatelně zvyšuje. Jedná se především o anestezie pro nebolestivé, diagnostické výkony (CT, MRI apod.). V případě, že není podána sedativní premedikace, se mohou příznaky ED plně rozvinout. Podobná situace vzniká při použití kombinované anestezie. Epidurálně podané lokální anestetikum nemá hypnosedativní účinky a při zanedbání premedikace je incidence klinicky závažných příznaků ED vyšší. Výskyt ED též zvyšuje používání vyšší koncentrace sevofluranu, např. pro myorelaxaci při uzávěru peritonea. Výskytu ED lze zabránit nebo jeho frekvenci snížit účinnou sedativní premedikací (např. midazolam 0,3–0,5 mg p. o.), a to zejména u výkonů trvající do 1 hodiny. Pokud se ED po skončení anestezie rozvine, ovlivňujeme je před propuštěním ze sálu nejčastěji podáním midazolamu i. v. (0,1 mg/kg)nebo propofolu (0,5 mg/kg i. v.), ojediněle ketaminu (1 mg/kg i. v.). Na oddělení bývá použit chloralhydrát 20–100 mg/kg p. r.
Do redakce došlo dne 26. 5. 2013.
Do tisku přijato dne 4. 10. 2013.
Adresa pro korespondenci:
MUDr. Vladimír Mixa, PhD.
Klinika anesteziologie, resuscitace a intenzívní péče FN Motol a II. LF UK, Praha
V Úvalu 84
150 06 Praha 5-Motol
e-mail: vmxa@volny.cz
Sources
1. Lerman, J., Sikich, N., Kleinman, S., Yentis, S. The pharmacology of sevofluran in infants and children. Anestesiology, 1994, 80, p. 814–824.
2. Black, A. A comparison of the induction characteristics of sevoflurane and halotane in children. Anaesthesia, 1996, 51, p. 539.
3. Woodforth, I. J. et al. Electroencephalographic evidence of sei-zure activity under deep sevoflurane anesthesia in a nonepileptic patient. Anesthesiology 1997;87 : 1579–82.
4. Kaisti, K. K. et al. Epileptiform discharges during 2 MAC sevoflurane anesthesia in two healthy volunteers. Anesthesiology, 1999, 91, p. 1952–1955.
5. Herold, I. Svalová relaxancia v anesteziologii a intenzivní péči. Maxdorf: Praha 2004, s. 62–63 a další.
6. Sikich, N., Lerman, J. Development and psychometric evaluation of the pediatric anesthesia emergence delirium scale. Anesthesiology, 2004, 100, p. 1138–1145.
7. Veyckemans, F. Excitation phenomena during sevoflurane anaesthesia in children. Current Opinion in Anaesthesiology, 2001, 14, 3, p. 339–343.
8. Kuratani, N., Oi. Y. Greater incidence of emergence agitation in children after sevoflurane anesthesia as compared with halothane: a meta-analysis of randomized controlled trials. Anesthesiology, 2008, 109, 2, p. 225–232.
9. Bong, Ch. et al. Evaluation of emergence delirium in Asian children using the Pediatric Anesthesia Emergence Delirium Scale. Paediatr. Anaesth., 2009, 19, 6, p. 593–600.
10. Vajkovic, G. P., Sindjelic, R. Emergence delirium in children: many questions, few answers. Anesth. Analg., 2007, 104, 1, p. 84–91.
11. Cole, J. W., Murray, D. J., McAllister, J. D., Hirschberg, G. E. Emergence behaviour in children: defining the incidence of excitement and agitation following anaesthesia. Paediatr. Anaesth., 2002, 12, p. 442–447.
12. Voepel-Lewis, T., Malviya, S., Tait, A. R. A prospective cohort study of emergence agitation in the pediatric postanesthesia care unit. Anesth. Analg., 2003, 96, 1p. 625–630.
13. Benveniste, H. et al. Metabolomic profiling of children’s brains undergoing general anesthesia with with sevoflurane and propofol. Anesthesiology, 2012, 117, 5, p. 1062–1071.
14. Locatelli, B. G., Ingelmo, P. M., Emre, S., Meroni, V. et al. Emergence delirium in children: a comparison of sevoflurane and desflurane anesthesia using the Paediatric Anesthesia Emergence Delirium scale. Pediatric. Anesthesia, 2013, 23, p. 301–308.
15. Nedomová, B., Hargaš, M., Pecníková, M., Šagát, T. Stavy pooperačnej agitácie po sevoflurane u detí. VII. Slovensko-český kongres pediatrickej anesteziologie a intenzívnej medicíny, Bratislava, 15.–16.11. 2012, abstrakt. Pediatria, 2012, S 7, s. 10.
16. Chandler, J. R., Myers, D., Mehta, D., Whyte, E., Groberman, M. K., Montgomery, C. J., Ansermino, M. J. Emergence delirium in children:a randomized trial to compare total intravenous anesthesia with propofol and remifentanil to inhalational sevoflurane anesthesia. Pediatric Anesthesia, 2013, 23, p. 309–315.
17. Lee, Y. C., Kim, J. M., Ko, H. B., Lee, S. R. Use of laryngeal mask airway and its removal in a deeply anaesthetized state reduces emergence agitation after sevoflurane anaesthesia in children. The Journal of International Medical Research, 2011, 39, 6, p. 2385–2392.
18. Na, H. S., Song, I. A., Hwang, J. W., Do, S. H., Oh, A. Y. Emergence agitation in children undergoing adenotonsillectomy: a comparison of sevoflurane vs. sevoflurane-remifentanil administration. Acta Anaesthesiologica Scandinavica, 2013, 57, 1, p. 100–105.
19. Yoon, Sook Lee, Woon, Young Kim, Jae, Ho Choi, Joo, Hyung Son et al. The effect of ketamine on the incidenceof emergence agitation in children undergoing tonsillectomy and adenoidectomy under sevoflurane general anesthesia. Korean J. Aanesthesiol., 2010, 58, 5, p. 440–445.
20. Hyun, Ju Jung, Jon, Bun Kim, Kyong, Shil Im, Seung, Hwa Oh, Jae, Myeong Lee Effect of ketamine vers. thiopental sodium anesthetic induction and a small dose of fentanyl on emergence agitation after sevoflurane anesthesia in children undergoing brief ophtalmic surgery. Korean J. Anasthesiol., 2010, 58, 2, p. 148–152.
21. Kim, M. S., Moon, B. E., Kim, H., Lee, J. R. Comparison of propofol and fentanyl administered at the end of anaesthesia for prevention of emergence agitation after sevoflurane anaesthesia in children. Br. J. Anaesth., 2013, 110, 2, p. 274–280.
22. Jiayao, Chen, Wenxian, Li, Xiao, Hu, Dingding, Wang Emergence agitation after cataract surgery in children: a comparison of midazolam, propofol and ketamine. Pediatric Anesthesia, 2010, 20, 9, p. 873–879.
23. Dahmani, S., Stany, I., Brasher, C., Lejeune, C., Bruneau, B., Wood, C., Nivoche, Y., Constant, I., Murat I. Pharmacological prevention of sevoflurane - and desflurane-related emergence agitation in children: a meta-analysis of published studies. Br. J. Anaesth., 2010, 104, 2, p. 216–223.
Labels
Anaesthesiology, Resuscitation and Inten Intensive Care Medicine
Article was published inAnaesthesiology and Intensive Care Medicine

2013 Issue 6-
All articles in this issue
- Obtížné zajištění dýchacích cest – tři kazuistiky se šťastným koncem
- Emergentní delirium po použití sevofluranu u dětí
- Tracheální intubace v intenzivní péči – život zachraňující nebo život ohrožující výkon?
- Léčba selhání pravé komory po transplantaci srdce
- Srdce v septickém šoku a beta blokáda – paradox k zamyšlení?
- Anaesthesiology and Intensive Care Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Tracheální intubace v intenzivní péči – život zachraňující nebo život ohrožující výkon?
- Obtížné zajištění dýchacích cest – tři kazuistiky se šťastným koncem
- Léčba selhání pravé komory po transplantaci srdce
- Emergentní delirium po použití sevofluranu u dětí
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

