-
Medical journals
- Career
Obtížné zajištění dýchacích cest – tři kazuistiky se šťastným koncem
: Horáková Lenka; Hegedüsová Michaela; Kozák Šimon; Vymazal Tomáš
: KARIM, 2. LF UK, Fakultní nemocnice v Motole
: Anest. intenziv. Med., 24, 2013, č. 6, s. 380-384
: Anaesthesiology - Case Report
V každodenní anesteziologické praxi se s obtížným zajištěním dýchacích cest setkáváme s četností 3 až18 %. Fatální selhání zajištění dýchacích cest je nejčastější příčinou úmrtí v souvislosti s anestezií. Příčin obtížné intubace je mnoho a patří sem nepříznivé anatomické poměry u pacienta, nedostatečné technické vybavení a nedostatečná erudice intubujícího. Ke zvládnutí technik a postupů bezpečného zajištění dýchacích cest je věnována velká pozornost. Kromě dostatečně fundované teoretické přípravy a praktické zkušenosti intubujícího, je pro úspěšné zajištění dýchacích cest nezbytné správná volba anestetika a použitého instrumentária. Je nutné si uvědomit, že hladký průběh intubace může být narušen anatomickými a funkčními změnami po proběhlých operacích a patologických stavech v oblasti krku a hlavy. Naše kazuistiky popisují některé z možností, jak předejít fatálním komplikacím.
Klíčová slova:
obtížné zajištění dýchacích cest – kazuistikaÚVOD
Obtížné zajištění dýchacích cest je takové, které trvá zkušenému déle než 10 minut a jsou k němu potřeba více než 3 pokusy. S očekávanou obtížnou intubací se setkáváme u 3–18 % pacientů, s ne-očekávanou pak 1 : 10 000. Obtížná ventilaceobličejovou maskou se objevuje s frekvencí přibližně 1 : 20, neúspěšná pak 1 : 3 000. Situace, kdy nejde ani ventilovat, ani intubovat, se objevuje 1 : 5 000.Fatální selhání zajištění dýchacích cest je nejčastější příčinou úmrtí v souvislosti s anestezií a bývá uváděno s četností 1 : 20–30 000. Příčin obtížné intubace je mnoho. Mezi možné příčiny patří nepříznivé anatomické poměry u pacienta [1], nedostatečné technické vybavení [2] a nedostatečná erudice intubujícího [3,4]. Nácviku správného zvládnutí technik a postupů bezpečného zajištění dýchacích cest je celosvětově věnována velká pozornost [5–9]. Ve FN v Motole bylo v roce 2012 podáno více než 14 000 celkových anestezií se zajištěním dýchacích cest tracheální intubací. Statisticky to představuje několik set predikovatelných obtížných intubací a několik jednotlivých nepredikovatelných obtížných intubací. Ve skutečnosti bylo podezření na obtížnou intubaci vysloveno při před-operačním vyšetření u 176 pacientů, z nichž u 118 reálná intubace nesplnila kritéria pro obtížnou. U 10 pacientů musel naopak být pro nepředpokládanou obtížnou a neúspěšnou intubaci operační výkon odložen. Z důvodu akutního stavu byli tři pacienti intubování fibroskopicky a perioperačně tracheostomováni. Ani intubovat, ani ventilovat obličejovou maskou nebylo možné 24 pacientů,22 z nich bylo následně úspěšně ventilováno laryngeální maskou. Dva pacienti byli urgentně tracheostomováni. Ve sledovaném období žádný z našich pacientů nezemřel z důvodu asfyxie. V dalším textu popisujeme tři nejzajímavější případy obtížného zajištění dýchacích cest na našem pracovišti v roce 2012.
POPIS PŘÍPADŮ
Kazuistika 1
První kazuistika popisuje případ 60leté ženy s BMI 24,6 kg/m2 (tělesná výška 169 cm, tělesná hmotnost 70 kg). Osobní anamnéza byla bez pozoruhodností až do roku 2002, kdy žena podstoupila na soukromé klinice vaginoplastiku. Během intubace jí byl vylomen 1. a 2. řezák vpravo nahoře. Pro nezdokumentovanou obtížnou intubaci svědčila i popisovaná bolest v krku a chrapot v průběhu následujících 3 dní. Na tuto komplikaci si pacientka vzpomněla až na cílený dotaz. Další operaci pro adenom příštítného tělíska vpravo pacientka prodělala v únoru 2012 na Klinice otorinolaryngologie a chirurgie hlavy a krku 1. LF UK a FN Motol. Zajištění dýchacích cest bylo provedeno lékařem naší kliniky s 21letou praxí, který do dokumentace zapsal: „Intubace obtížná pro nepříznivé anatomické poměry 2x opakovaná s vodičem.“ Detailnější popis chyběl. V říjnu 2012 byla pacientce provedena doposud poslední operace, pravostranná myringoplastika, opět na Klinice otorinolaryngologie a chirurgie hlavy a krku 1. LF UK a FN Motol. Předanestetické vyšetření provedl anesteziolog v přípravě s 3letou praxí, zapsal Mallampati 2 bez dalších pozoruhodností. Pacientka přijela na sál po premedikaci bromazepamem (Lexaurin) 1,5 mg perorálně. Anesteziolog s praxí 19 let neshledal na obličeji žádnou anatomickou zvláštnost, která by svědčila pro obtížné zajištění dýchacích cest (obr. 1),otevření úst i záklon hlavy bez omezení (obr. 2 a 3). Při pohledu do nepříliš prostorné dutiny ústní bylo vidět pouze měkké patro – Mallampati 4, palpací byl zjištěn tuhý neprohmatný krk. Orotracheální intubace byla provedena po úvodu do anestezie propofolem 160 mg, sufentanilem 20 µg a rokuroniem 40 mg (s vědomím možnosti okamžité reverze nervosvalové blokády sugammadexem v dávce 6 mg/kg t. h.) intravenózně s bužií naslepo, první pokus o intubaci byl do jícnu, druhý pak s maximálním tlakem na oblast laryngu s úspěšným „nasondováním“ trachey. Následně volně zavedena kanyla 8,0 s těsnicí manžetou. Operace byla provedena v klidné doplňované anestezii s izofluranem. Extubace na sále proběhla bez komplikací a druhý den byla pacientka bez bolesti v krku a s normální fonací. Tento případ opakovaně nezdokumentované obtížné intubace nás motivoval k vytvoření „Průkazu obtížného zajištění dýchacích cest“, ve kterém jsou uvedeny všechny důležité podrobnosti obtížného zajištění dýchacích cest. Průkaz se stává součástí zdravotnické dokumentace a pacient jej nosí stále u sebe, podobně jako třeba průkaz diabetika nebo průkaz o implantaci trvalého kardiostimulátoru (obr. 4).
1. Anatomie obličeje a krku při čelním pohledu bez viditelných deformit či malformací 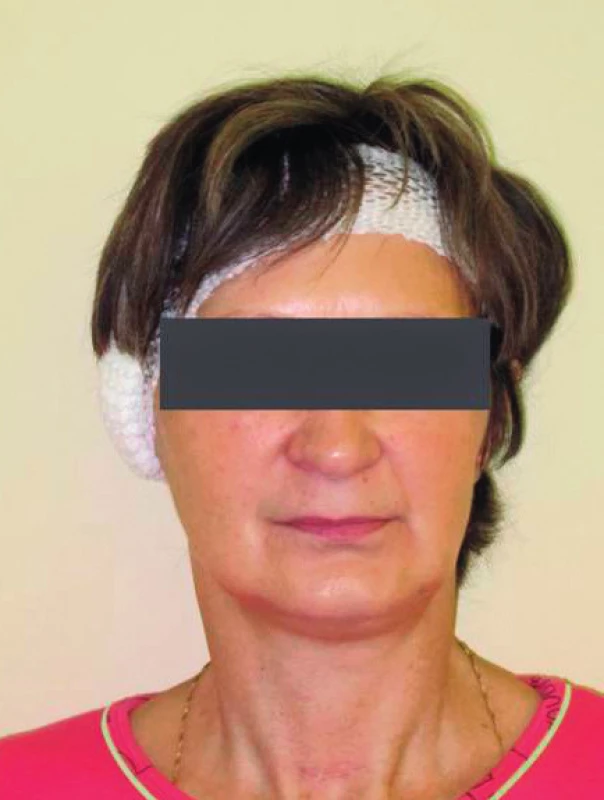
2. Volné otevření úst na více než 5 cm 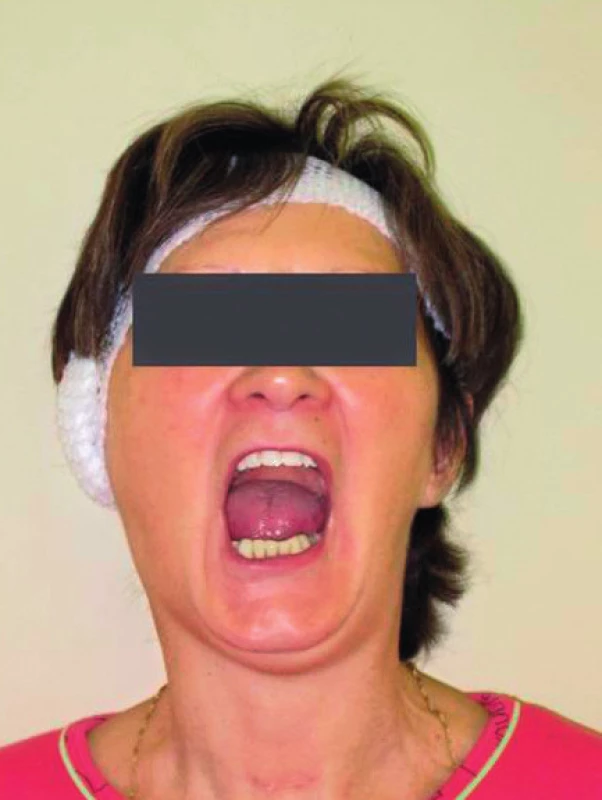
3. Volný záklon hlavy o více než 15° 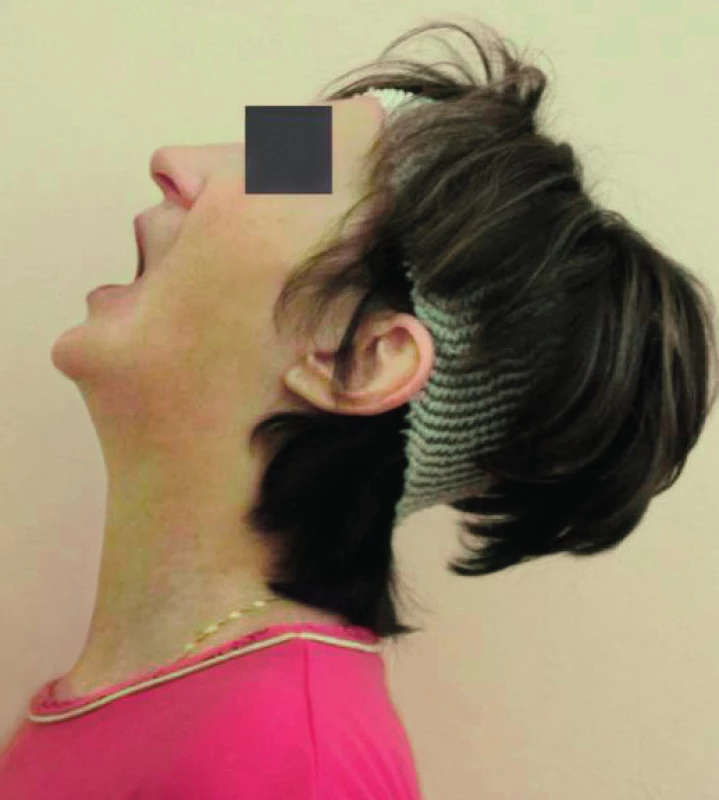
4. Navrhovaný „Průkaz obtížného zajištění dýchacích cest“ jako součást zdravotnické dokumentace 
Kazuistika 2
Druhá kazuistika popisuje případ 64leté pacientky s BMI 27,1 kg/m2 (tělesná výška 171 cm, tělesná hmotnost 78 kg) s velmi vzácnou mykotickou infekcí feohyfomykózou způsobenou Cladosporiem cladosporoides (obr. 5), která se hojně vyskytuje v rostlinné říši. U člověka byla popsána pouze v ojedinělých případech u imunokompromitovaných jedinců (HIV pozitivních). Přesto, že u naší pacientky nebyl imunodeficit nikdy prokázán, houba jí způsobila osteomyelitidu maxily i mandibuly a byla příčinou ankylózy temporomandibulárního kloubu vlevo. Mykotická infekce prakticky zdestruovala měkké tkáně na levé polovině obličeje a pacientka prodělala řadu drobnějších chirurgických výkonů, které přispěly k zjizvení celé levé poloviny obličeje (obr. 6). V průběhu května až srpna 2012 žena podstoupila 3 rozsáhlé spondylochirurgické operace (laminektomie Th 11–L 4) v pronační poloze, v září 2012 pak TEP kyčle vpravo pro mykotickou nekrózu hlavice. Pro odmítnutí svodné anestezie byl výkon proveden v doplňované anestezii s tracheální intubací. Úvod do anestezie byl ve všech případech proveden kombinací propofol 150 mg, sufentanil 20 μg a sukcinylcholinjodid 80 mg intravenózně. V prvních třech případech proběhla ventilace obličejovou maskou i tracheální intubace bez komplikací. Při posledním ortopedickém výkonu pacientka nešla ani ventilovat, ani intubovat. Obličejová maska netěsnila pro veliký únik v místě chybějících měkkých tkání, laryngální masku ani lžíci laryngoskopu (McIntosh i McCoy č. 4) nešlo zavést pro trismus přetrvávající i po podání sukcinylcholinjodidu. Dýchací cesty byly následně bezpečně zajištěny orotracheálně fibroskopicky. Po výkonu byla pacientka extubována na operačním sále bez komplikací. Proč ale trval trismus i po podání obvyklé dávky nepolarizujícího svalového relaxans, které dříve zajistilo adekvátní podmínky pro intubaci? Mohly být příčinou dva drobnější esteticko-chirurgické výkony v oblasti levé tváře, provedené mezi poslední laminektomií a TEP kyčle? Ano. Jejich hojením došlo k vazivové přestavbě a fibrotickému zajizvení, které se následně projevilo rigiditou celé oblasti bez ovlivnění svalovým relaxanciem.
5. Mutilující defekt levé strany obličeje a brady způsobený organismem Cladosporium cladosporoides s maximálním otevřením úst na méně než 2 cm 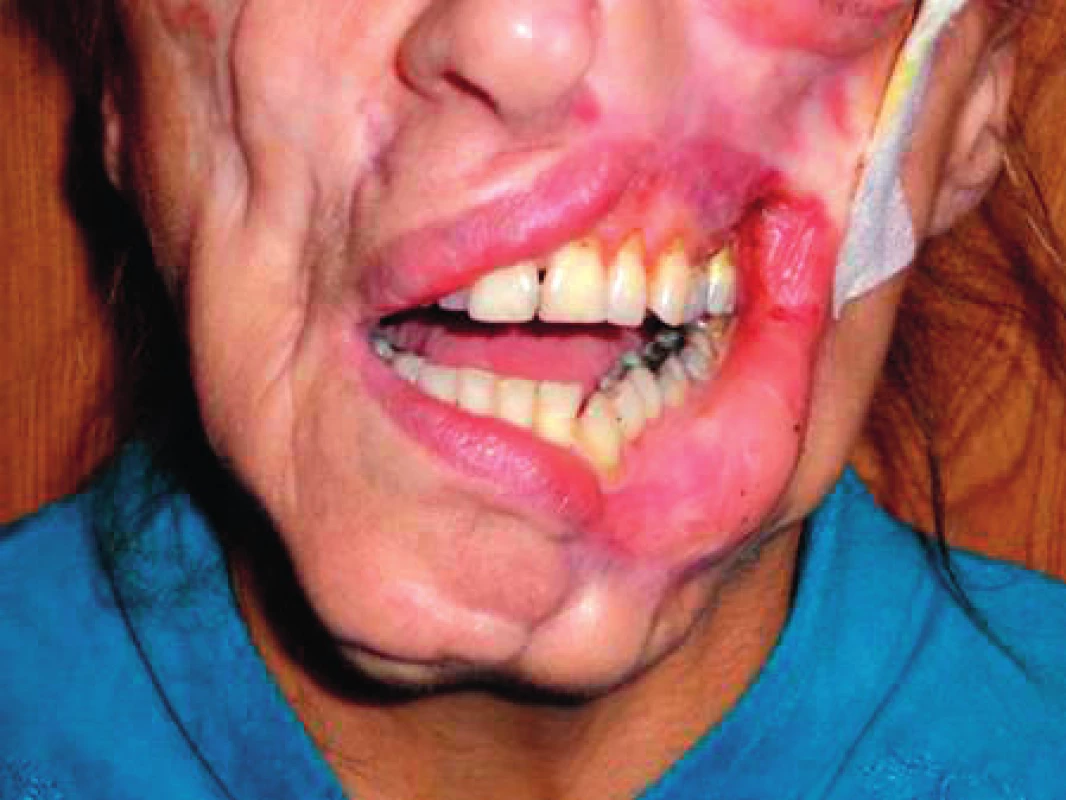
6. Zjizvená a deformovaná levá část obličeje a brady po řadě drobnějších estetickochirurgických operací 
Kazuistika 3
Třetí kazuistika popisuje zajištění dýchacích cest u 48letého pacienta s BMI 22,9 kg/m2 (tělesná výška 180 cm, tělesná hmotnost 75 kg) s diagnostikovaným vřetenobuněčným nediferencovaným karcinomem spodiny dutiny ústní vpravo. Muž podstoupil v roce 2008 endo-orální excizi a pětitýdenní radiotera-peutický cyklus. Pro recidivu onemocnění mu byla v roce 2011 provedena rozsáhlá záchovná operace transmandibulární bukofaryngektomie vpravo s hemiglottektomií, mandibulektomií a rekonstrukcí lalokem z musculus pectoralis (obr. 7). Po 10 měsících došlo k další recidivě s nutností chirurgického řešení. Při předanestetickém vyšetření bylo zjištěno Mallampati 2, uspokojivé otevření úst, významně omezený záklon hlavy, postradiační fibróza, tuhý neprohmatný krk s pooperační fibrotizací jizev. V nepřímé laryngoskopii široká epiglottis naléhající na zadní stěnu hypofaryngu znemožňující pohled do hrtanu. Sonograficky byl zjištěn nepřehledný terén s hypoechogenní masou velikosti 6 ml těsně naléhající na a. carotis com.dx., na MRI patrná výrazná malpozice faryngu i dalších struktur (obr. 8 a 9). Na operační sál přijel pacient premedikovaný midazolamem v dávce 10 mg perorálně. Po preoxygenaci 100% kyslíkem obličejovou maskou po dobu 5 minut byl podán propofol 200 mg intravenózně. Anesteziolog s 21letou praxí v přímé laryngoskopii lžící McIntosh č. 4 ozřejmil pouze lem epiglotis a jizevnatou tkáň s postradiační fibrózou, která znemožňovala manipulacis hrtanem. Byly provedeny dva pokusy „nasondovat“ bužií tracheu naslepo, oba však neúspěšné. Po přidání 50 mg propofolu třetí pokus přímým laryngoskopem rovněž neúspěšný, navíc komplikovaný drobným slizničním krvácením okolo vstupu do laryngu. Anesteziolog a přítomný otorinolaryngolog rozhodli o provedení emergentní tracheotomie. Během výkonu přidáván propofol v dávkách 20 mg, před incizí sufentanil 10 μg jednorázově. Ventilace obličejovou maskou byla obtížná, laryngeální masku se opakovaně nedařilo uspokojivě usadit. Obtížná byla také chirurgická preparace v jizevnatém terénu. Dýchací cesty byly úspěšně zajištěny tracheotomickou kanylou č. 8 po 9 minutách a 22 sekundách. Po celou dobu neklesla saturace kyslíkem SpO2 měřená pulzním oxymetrem pod 92 % a pacient byl hemodynamicky stabilní. Vlastní chirurgický výkon byl pouze paliativní. Radikální exstirpaci bránil velmi těsný vztah s cévními strukturami. Po výkonu, který trval 196 minut, byl kardiopulmonálně stabilizovaný pacient přeložen na JIP ORL kliniky. Osmý den byl propuštěn do domácího ošetřování.
7. Štěp z musculus pectoralis major použitý k úpravě rozměrného defektu po rozsáhlé záchovné operaci v levé části krku, tracheotomická kanyla 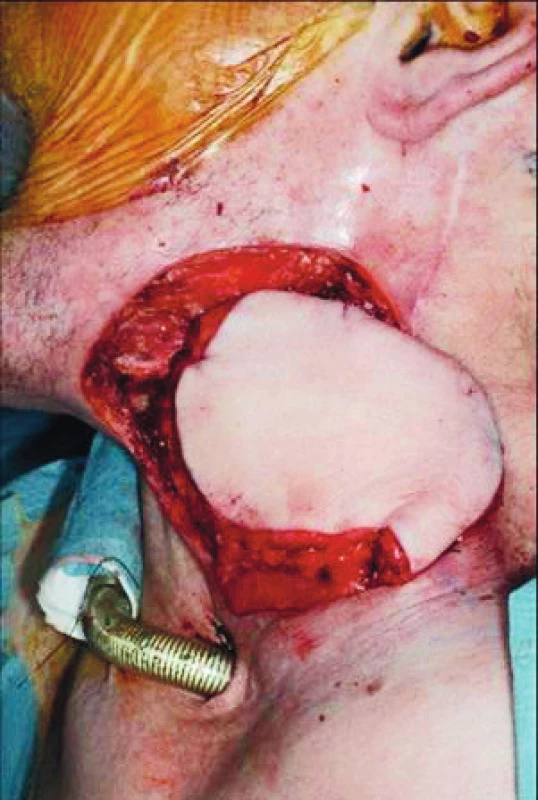
8. Řez MRI vyšetření s viditelnou deviací hrtanu do leva 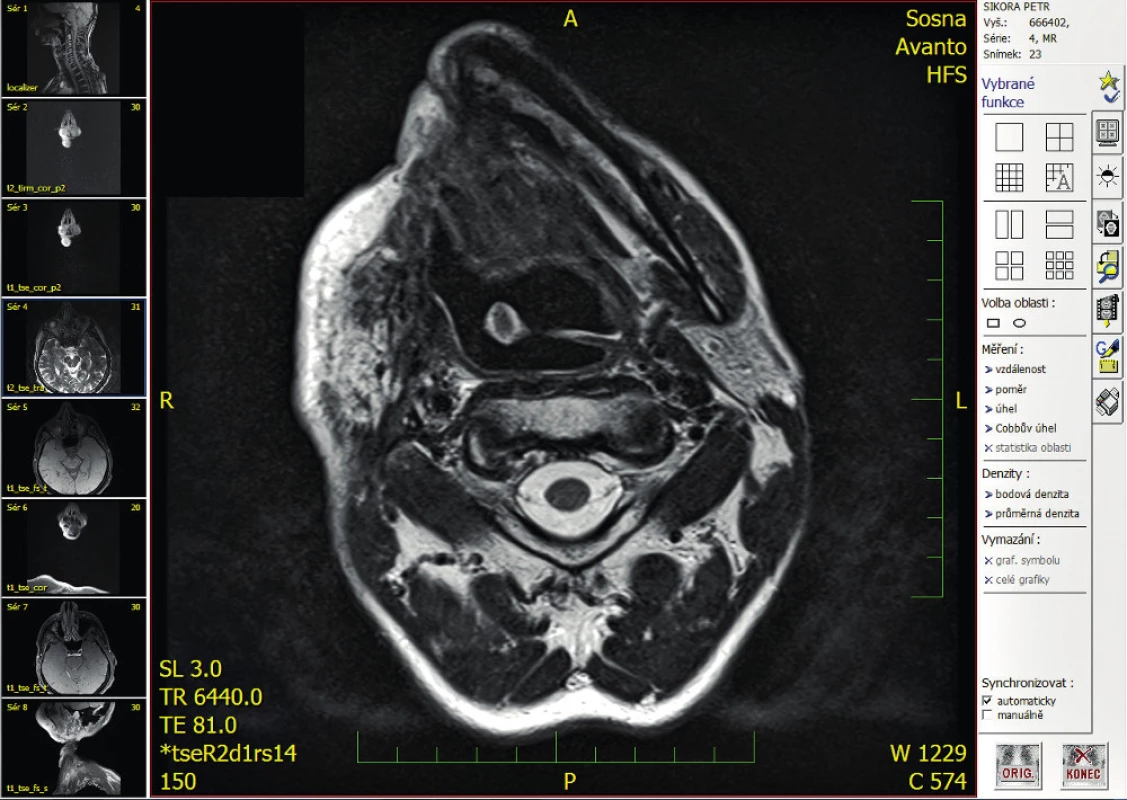
9. Řez MRI vyšetření s patologickou masou měkkých tkání vlevo v oblasti hypofaryngu 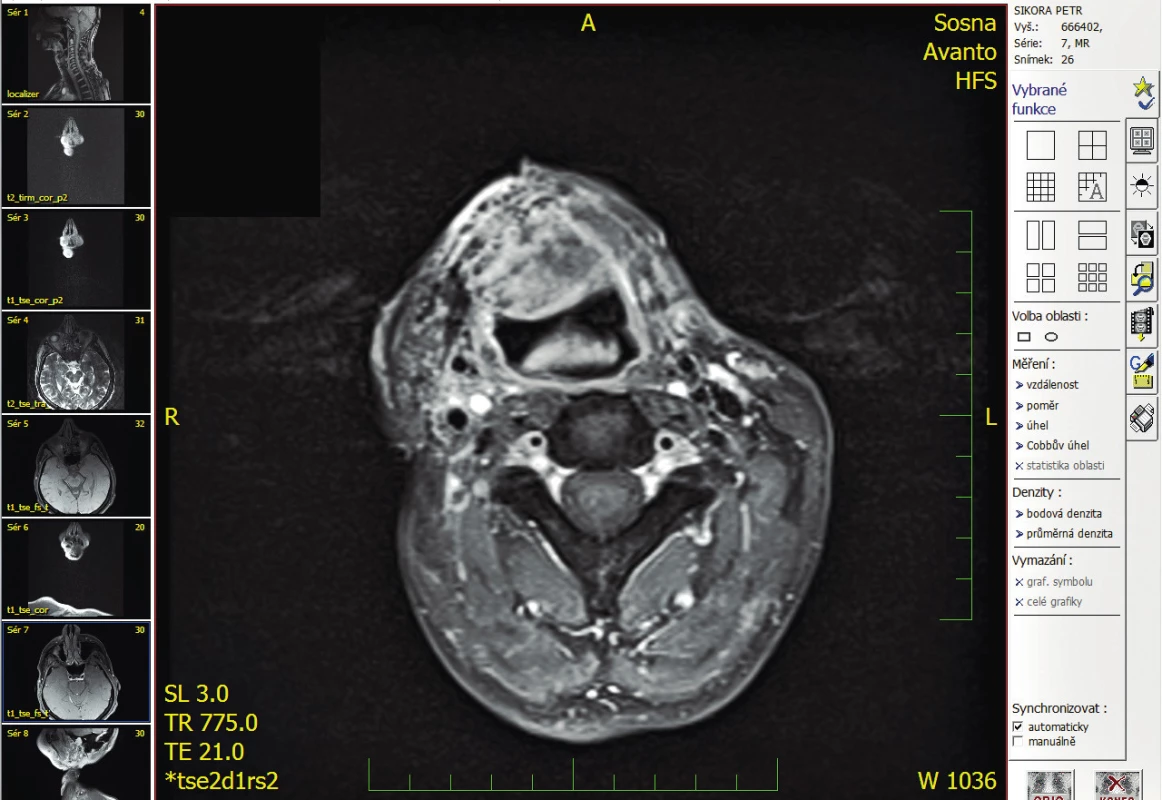
DISKUSE
Ani na první pohled normální anatomické poměry nemusí umožnit hladkou intubaci [8, 9, 11, 12]. Informace získané od pacienta o obtížném zajištění dýchacích cest u předchozí operace nejsou z hlediska opravdu obtížné intubace statisticky významné, protože jsou podávány laikem a ve většině případů se nepodaří zjistit, v jaké anestezii byl výkon prováděn a jaké pomůcky byly použity. Naopak velmi cenné je vyšetření zkušeným anesteziologem [8]. K odhalení možných záludností je nutná zkušenost anesteziologa a vhodná vyšetření k verifikaci anatomických poměrů [8–10, 12]. Celosvětově nejrozšířenějším skórovacím systémem, který slouží k predikci obtížné tracheální intubace je vyšetření podle Mallampatiho (Mallampati skóre). Poprvé bylo použito v roce 1985 a od té doby byla publikována řada studií s často protichůdnými závěry. Mallampati skóre často predikuje obtížnější tra-cheální intubaci, než jaká ve skutečnosti je, přesto bývá jediným vyšetřením, na které anesteziolog spoléhá [10]. Naopak vzdálenost mezi horními a dolními řezáky při maximálním otevření úst, thyreomentální vzdálenost a omezená pohyblivost temporomandibulárního skloubení jsou významnými prediktory obtížné tracheální intubace [8]. V současné době máme k dispozici celou řadu skórovacích systémů, které slouží k predikci obtížného zajištění dýchacích cest. Žádný však není dostatečně přesný a spolehlivý. Jako nejbezpečnější se zdá zhodnocení alespoň tří současně [9]. Výuce zajištění dýchacích cest musí být věnována patřičná pozornost, stejně jako výběru vhodných pomůcek [2, 3, 6, 7].
Naše kazuistiky potvrdily, že pro bezpečné zajištění dýchacích cest je vhodné znát relevantní anamnestické údaje z předchozích obtížných intubací [1, 4, 5, 7]. K úspěšnému zvládnutí bezpečného zajištění dýchacích cest je nutné si uvědomit, že svalová relaxancia ovlivňují svalový tonus. Tkáně, které jsou vazivově změněné a po předchozích operacích zjizvené, relaxovat nelze, což může být příčinou nečekaných komplikací [13]. Ani předchozí hladký průběh zajištění dýchacích cest nepredikuje snadnou intubaci v budoucnu [8, 14]. Přesto, že Cladosporium cladosporoides se vyskytuje převážně v rostlinné říši, může výjimečně u imunokompromitovaného člověka způsobit závažné stavy [15] a jak popisuje naše kazuistika, i u imunosuficientního jedince může, byť nepřímo, způsobit vážné komplikace při bezpečném zajištění dýchacích cest. V situacích předpokládané i nečekaně obtížné tracheální intubace je nezbytné správné a včasné rozpoznání hrozícího nebezpečí a volba adekvátního postupu [16]. Podmínkou je také souhra celého týmu, rozvaha o použitých anestetikách i instrumentáriu. Všeobecně však platí, že štěstí přeje připraveným.
ZÁVĚR
Obtížné zajištění dýchacích cest není sice častou, o to však záludnější anesteziologickou komplikací, která může skončit fatálně. Kromě dostatečně fundované teoretické přípravy a praktické zkušenosti intubujícího je pro úspěšné zajištění dýchacích cest nezbytná správná volba anestetika a použitého instrumentária. Stejně zásadní je také důkladné předanestetické vyšetření pacienta a stanovení výše rizika obtížného zajištění dýchacích cest zkušeným anesteziologem. Je třeba si také uvědomit, že hladký průběh intubace může být narušen anatomickými a funkčními změnami po proběhlých operacích a patologických stavech v oblasti krku a hlavy. Nezbytná je souhra celého perioperačního týmu.
Konflikt zájmů
Ze strany autorů tohoto sdělení nedošlo ke konfliktu zájmů.
Do redakce došlo dne 15. 1. 2013.
Do tisku přijato dne 30. 5. 2013.
Adresa pro korespondenci:
Prim. MUDr. Tomáš Vymazal
KARIM, 2. LF UK, FN v Motole
V Úvalu 84
150 00 Praha 5
e-mail: tomas.vymazal@fnmotol.cz
Sources
1. Wilson, H. I. Prediction and management of difficult tracheal intubation. Practical Procedures, 1998, 9, 9, p. 1–4.
2. Baker, P. A., Flanagan, B. T., Greenland, K. B., Morris, R., Owen, H., Riley, R. H., Runciman, W. B., Scott, D. A., Segal, R., Smithies, W. J., Merry, A. F. Australian and New Zealand College of Anaesthetists. Equipment to manage a difficult airway during anaesthesia. Anaesth Intensive Care, 2011, 39, 1, p. 16–34.
3. McPherson, D., Vaughan, R. S., Wilkes, A. R., Mapleson, W. W., Hodzovic, I. A survey of anaesthetic practice in predicting difficult intubation in UK and Europe. Eur. J. Anaesthesiol., 2012, 29, 5, p. 218–222.
4. Theiler, L., Fischer, H., Voelke, N., Basciani, R., Hasty, F., Greif, R. Survey on controversies in airway management among anesthesiologists in the UK, Austria and Switzerland. Minerva Anestesiol., 2012, 78, 10, p. 1088–1094.
5. Ogilvie, L. Difficult Airway Society guidelines for the management of tracheal extubation. Anaesthesia, 2012, 67, 11, p. 1277–1278.
6. Leeuwenburg, T. J. Access to difficult airway equipment and training for rural GP-anaesthetists in Australia: results of a 2012 survey. Rural Remote Health, 2012, 12, 3, p. 2127.
7. Moreno, M. E., Vera, C. P., Tellería, A. M. The objective structured clinical evaluation of teaching in anaesthesiology and resuscitation. Rev. Esp. Anestesiol. Reanim., 2012, 59, 3, p. 134–141.
8. Fritscherova, S., Adamus, M., Dostalova, K., Koutna, J., Hrabalek, L., Zapletalova, J., Uvizl, R., Janout, J. Can difficult intubation be easily and rapidly predicted? Biomed. Pap. Med. Fac. Univ. Palacky Olomouc Czech Repub, 2011, 155, 2, p. 165–172.
9. Adamus, M., Jor, O., Vavreckova, T., Hrabalek, L., Zapletalova, J., Gabrhelik, T., Tomáškova, J., Janout, V. Inter-observer reproductibility of 15 tests used for predicting difficult intubation. Biomed. Pap. Med. Fac. Univ. Palacky Olomouc Czech Repub, 2011, 155, 3, p. 275–282.
10. Adamus, M., Fritscherova, S., Hrabalek, L., Gabrhelik, T., Zaple-talova, J., Janout, J. Mallampati test as a predictor of laryngoscopic view. Biomed. Pap. Med. Fac. Univ. Palacky Olomouc Czech Repub 2010, 154, 4, p. 339–344.
11. Mallampati, S., Gatt, S., Gugino, S. A clinical sign to predict difficult tracheal intubation: a prospective study. Can. Anaesth. Soc. J., 1985, 32, 4, p. 429–434.
12. Stefan, M., Ciupilan, C., Scutariu, D. M. Study on the association of imaging and clinical anatomic data in the prediction of difficult intubation. Rev. Med. Chir. Soc. Med. Nat. Iasi, 2012, 116, 1, p. 75–82.
13. Han, T., Teissler, H., Han, R., Gaines, J., Nguyen, T. Managing difficult airway in patients with post-burn mentosternal and cicrumoral scar contractures. Int. J. Burns Trauma, 2012, 2, 2, p. 80–85.
14. Isono Shiroh, Ishikawa Teruhiko Oxygenation, Not Intubation, Does Matter. Anesthesiology, 2011,114, p. 7–9.
15. Pacheco, F. A. Phaeohyphomycosis due to Cladosporium cladosporioides. Med. Mycol., 2001, 39, 1, p. 135–137.
16. Schmidt, U., Eikermann, M. Organizational Aspects of Difficult Airway Management: Think Globally, Act Locally. Anesthesiology, 2011, 114, p. 3–6.
Labels
Anaesthesiology, Resuscitation and Inten Intensive Care Medicine
Article was published inAnaesthesiology and Intensive Care Medicine

2013 Issue 6-
All articles in this issue
- Difficult airway management. Three happy ending case reports
- Emergence delirium after use of sevofluranein children
- Tracheal intubation in intensive care – a life saving or life threathening procedure?
- Post-transplant right ventricular failure management
- The heart in septic shock and beta-blockade. Reconsidering the paradox?
- Anaesthesiology and Intensive Care Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Tracheal intubation in intensive care – a life saving or life threathening procedure?
- Difficult airway management. Three happy ending case reports
- Post-transplant right ventricular failure management
- Emergence delirium after use of sevofluranein children
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

