-
Medical journals
- Career
Klasifikace infekcí v intenzivní péči, srovnání inkubační doby a nosičství
Authors: Žurek Jiří; Košinová Lucie; Košut Peter; Marek Lukáš; Koudelková Ludmila; Dominik Petr; Fedora Michal
Authors‘ workplace: Klinika dětské anesteziologie a resuscitace Lékařské fakulty Masarykovy univerzity a Fakultní nemocnice Brno
Published in: Anest. intenziv. Med., 19, 2008, č. 2, s. 91-95
Category: Intensive Care Medicine - Original Paper
Overview
Cíl studie:
Zjistit výskyt infekcí a infekčních komplikací u dětí hospitalizovaných na Klinice dětské anesteziologie a resuscitace (KDAR) FN Brno v letech 2004–2005 s ohledem na rozlišení infekcí na primárně endogenní (PE), sekundárně endogenní (SE) a exogenní (EX). Porovnat toto rozdělení s CDC kritérii pro nozokomiální infekce. Zjistit nejčastější patogeny vyvolávající nozokomiální infekce na dětském resuscitačním oddělení.Typ studie:
Prospektivní observační studie.Název a sídlo pracoviště:
Klinika dětské anesteziologie a resuscitace fakultní nemocnice.Materiál a metoda:
Do studie byly zařazeny všechny děti hospitalizované na KDAR v letech 2004–2005 déle než 72 hodin. Vyloučeni byli pacienti s infekcí při příjmu a ti, u kterých v průběhu hospitalizace nedošlo k rozvoji infekce. Kontrolované vzorky (krk, nos, stolice) byly odebírány vždy při příjmu a 2krát týdně (pondělí, čtvrtek). Diagnostické vzorky byly odebírány při podezření na infekci podle klinického stavu a laboratorních nálezů (tracheální aspirát, bronchoalveolární laváž, krev, moč, stěr atd.). Infekce byly hodnoceny jako PE, SE a EX a jejich výskyt byl porovnán s CDC kritérii pro nozokomiální infekce. Ke statistickému hodnocení byly použity Fisherův exaktní test, Pearsonův chí-kvadrát test a Mannův-Whitneyův U test; za statisticky významnou jsme považovali p < 0,05.Výsledky:
Z 617 pacientů, přijatých v letech 2004–2005, bylo 264 hospitalizováno déle než 72 hodin, z toho 86 pacientů mělo infekci při příjmu. Ze 178 pacientů došlo k rozvoji infekce u 44 pacientů (24,7 %). 25 pacientů (61,3 %) mělo PE, 10 pacientů (22,7 %) SE a 7 pacientů (15,9 %) EX infekci. Za nozokomiální považujeme SE a EX infekce, tedy 17 pacientů (38,6 %).
CDC kritériím nozokomiální infekce vyhovělo 31 pacientů (70,5 %), z nichž mělo 17 (55 %) PE, 14 (45 %) SE nebo EX infekci. Ve všech třech kategoriích infekcí (PE, SE, EX) byla nejčastější infekce dolních cest dýchacích (95 %). Nejčastějšími patogeny byly Candida albicans, Escherichia coli a Staphylococcus aureus.Závěr:
Podle CDC kritérií splňovalo definici nozokomiální infekce 70,5 % infekčních epizod (31 ze 44 pacientů), podle „carrier state“ 38,6 % (17 ze 44 pacientů).
Vzhledem k tomu, že výskyt nozokomiálních infekcí je jedním z faktorů ovlivňujících kvalitu péče o kriticky nemocné pacienty, je rozhodující jejich přesná klasifikace.Klíčová slova:
intenzivní péče – děti – infekce – nozokomiální – endogenní – exogenníÚvod
Nozokomiální infekce představují jednu z nejčastějších příčin mortality a morbidity u dětí vyžadujících intenzivní péči včetně mechanické ventilace [1]. Nejčastější infekce vyskytující se na odděleních intenzivní péče jsou infekce dolních cest dýchacích [2]. Téměř vždy jsou spojovány s používáním invazivních metod v léčbě těžce nemocných pacientů, tj. s katetrizací a mechanickou ventilací [3, 9].
Infekce se v současné době dělí podle klasifikace Centers for Disease Control and Prevention (CDC) na: komunitní (infekce způsobené bakteriemi vyskytujícími se v přirozeném prostředí člověka), nemocniční (infekce způsobené bakteriemi vyskytujícími se výhradně v prostředí nemocnic), eventuálně infekce získané na odděleních intenzivní péče, tj. infekce u těžce nemocných pacientů vyžadujících intenzivní péči [4].
I když CDC klasifikace neuvádí žádná přesná kritéria a hraniční inkubační dobu pro odlišení infekcí získaných v komunitě, v nemocnici nebo na odděleních intenzivní péče, běžně se používá hraniční inkubační doba 48 hodin [5]. Řada kliniků přesto uznává, že i když infekční onemocnění propukly až po 48hodinové hospitalizaci na oddělení intenzivní péče, bývají způsobeny mikroorganismy přítomnými v těle pacienta již při přijetí na oddělení intenzivní péče, a nemohou být proto považovány za „pravé“ infekce vzniklé na oddělení intenzivní péče. Nad to je hraniční inkubační doba 48 hodin a teorie, že všechna infekční onemocnění, která propuknou po 48hodinové hospitalizaci, jsou způsobena infekčními agens ze zevního prostředí oddělení intenzivní péče, nedostatečně podložena a ověřena [6, 7].
Z tohoto důvodu byla navržena jiná klasifikace infekcí na odděleních intenzivní péče, která je založená na nosičství. Tento přístup dovoluje určit, zda se jedná o nosičství komunitních nebo nozokomiálních (potencionálně) patogenních mikroorganismů, a rozlišuje infekce endogenní a exogenní [8].
Cílem práce bylo zjistit výskyt infekcí a infekčních komplikací u dětí hospitalizovaných na Klinice dětské anesteziologie a resuscitace FN Brno v letech 2004–2005 s ohledem na rozlišení infekcí na primárně endogenní (PE), sekundárně endogenní (SE) a exogenní (EX), porovnání tohoto rozdělení s CDC kritérii pro nozokomiální infekce a zjistit nejčastější patogeny vyvolávající nozokomiální infekce na dětském resuscitačním oddělení.
Soubor pacientů a metoda
Do prospektivní observační studie byli zařazeni všichni pacienti hospitalizovaní v období 1. 1. 2004 až 31. 12. 2005 na Klinice dětské anesteziologie a resuscitace FN Brno déle než 3 dny (72 hodin). Vyloučeni byli pacienti s infekcí při příjmu a ti, u kterých v průběhu hospitalizace nedošlo k rozvoji infekce. Kontrolované vzorky z krku, nosu a stolice byly odebírány vždy při příjmu a dále 2krát týdně (pondělí a čtvrtek). Diagnostické vzorky byly odebírány při podezření na infekci podle klinického stavu a laboratorních nálezů – tracheální aspirát (TA), bronchoalveolární laváž (BAL), krev, moč, stěr atd. Infekce byly definovány podle daných kritérií [10, 18–21]. Mikroorganismy způsobující infekce byly rozděleny podle patogenity na potenciálně patogenní mikroorganismy – PPM (Streptococcus pneumoniae, Haemophilus influenzae, Moraxella catarhalis, Staphylococcus aureus, Escherichia coli, Candida albicans) a na patogenní mikroorganismy – PM (Klebsiella species, Proteus species, Morganella species, Enterobacter species, Citrobacter species, Serratia species, Acinetobacter species, Pseudomonas species, Stenotrophomonas species) [9].
Všechny infekce byly klasifikovány podle kritérií CDC – infekce vzniklá po 48 hodinách hospitalizace (cut-off interval) [5] a podle tzv. carrier state (nosičství) [8].
Užitím kritérií carrier state [8] byly rozlišovány infekce na tři typy:
- Primárně endogenní infekce (PE) jsou vyvolány patogenními (PM) nebo potenciálně patogenními mikroorganismy (PPM), přítomnými v organismu před přijetím, a vyvolaly infekci kvůli oslabení organismu onemocněním, které bylo důvodem k hospitalizaci.
- Sekundárně endogenní infekce (SE) jsou vyvolány PM nebo PPM, které před přijetím nebyly v organismu, ale dostaly se na sliznice (kontrolní vzorky) a následně vyvolaly infekci (diagnostické vzorky).
- Exogenní infekce (EX) jsou způsobeny PM nebo PPM, které nebyly v organismu před přijetím a přímo vyvolaly infekci (diagnostické vzorky).
Podle těchto kritérií byly pouze sekundárně endogenní a exogenní infekce označeny jako infekce nozokomiální [8].
Pacienti byli rozděleni na pacienty s infekcí při příjmu a pacienty bez infekce při příjmu. Pacienti bez infekce při příjmu se dále dělili na pacienty, jejichž hospitalizace byla nebo nebyla komplikována infekcí.
U všech pacientů byla sledována tato data: věk, hmotnost, pohlaví, příjmové Pediatric Risk of Mortality (PRISM) skóre, původ základního onemocnění, Multiorgan Failure Score (MOFS), délka hospitalizace, klasifikace infekcí podle CDC kritérií a podle kritérií carrier state, incidence jednotlivých mikroorganismů a typ infekce, kterou následně vyvolaly.
Výtěry z krku, nosu, rekta (kontrolní vzorky) byly zpracovány kvalitativně a semikvantitativně k určení typu nosičství. Pro identifikaci, typizaci a senzitivitu všech mikroorganismů byly použity standardní mikrobiologické metody.
Ke statistickému zhodnocení byl použit program STATISTIKA.CZ s využitím Fisherova exaktního testu, Pearson chí-kvadrát testu a Mannova-Whitneyova U testu.
Výsledky
Z 617 pacientů přijatých v letech 2004–2005 bylo 264 pacientů (42,7 %) hospitalizováno déle než 72 hodin a 86 z nich (32,57 %) mělo infekci při příjmu. Do studie bylo zařazeno 178 pacientů (67,4 %), kteří neměli infekci při příjmu. Z těchto 178 pacientů se rozvinula infekce během hospitalizace u 44 pacientů (24,7 %) – 22 chlapců a 22 dívek, (průměrný věk 88,1 měsíců; průměrná hmotnost 26,9 kg; průměrná délka hospitalizace 13,9 dní).
Tabulka 1srovnává obě skupiny pacientů, tj. pacienty s infekcí a bez infekce během hospitalizace. Obě skupiny pacientů se neliší demografickými daty (věk, hmotnost, pohlaví a původ základního onemocnění), závažností celkového stavu při příjmu (PRISM, MOFS) a mortalitou. Statisticky významný rozdíl je v délce hospitalizace (13,9 vs 8,9 dne, p = 0,0001). Rozložení bakteriálních a kvasinkových infekcí použitím dvou klasifikačních schémat – 48hodinovým cut - -off intervalem podle CDC a kritériem carrier state – ukazují grafy 1 a 2.
Table 1. Srovnání pacientů s infekcí a bez infekce během hospitalizace 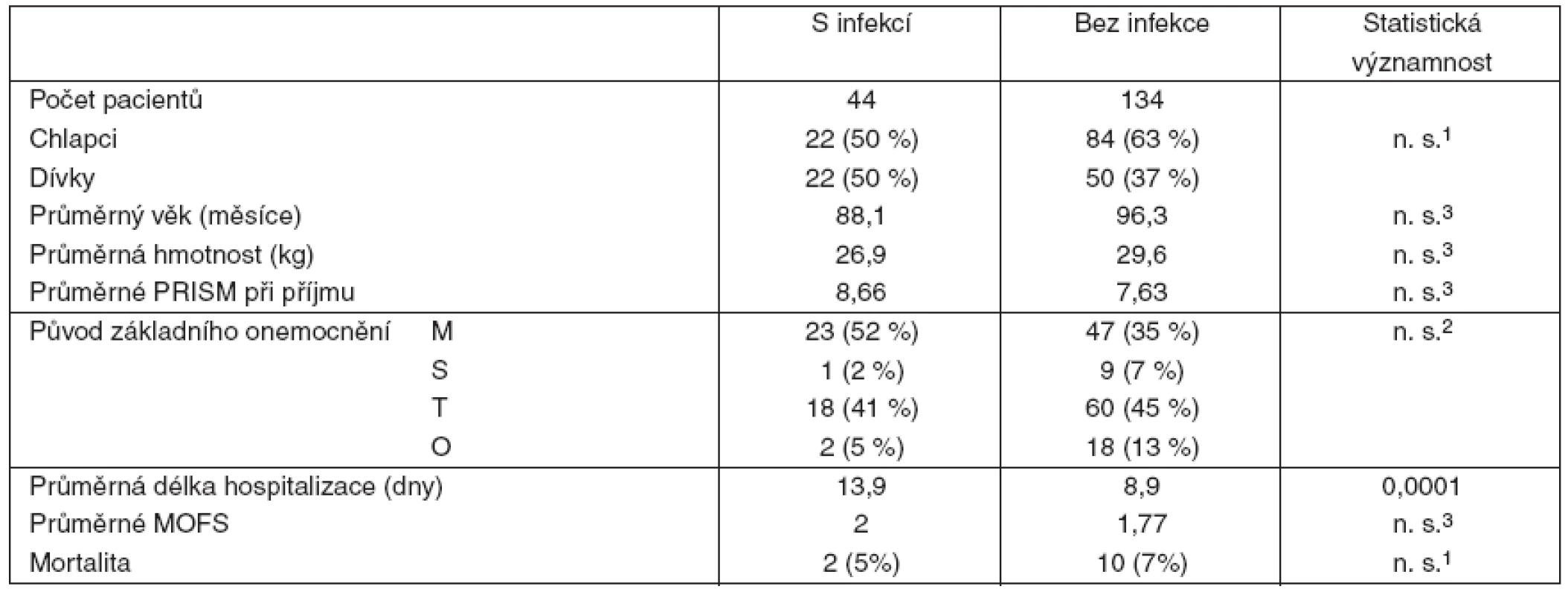
Vysvětlivky:1 – Fisherův exaktní test, 2 – Pearsonův chí-kvadrát test, 3 – Mannův-Whitneyův U test, PRISM – Pediatric Risk of Mortality, MOFS – Multiorgan Failure Score, M – interní, S – chirurgický, T – traumatický, O – onkologický Graph 1. Rozdělení infekcí podle CDC kritérií 
Graph 2. Rozdělení infekcí podle carrier state Vysvětlivky: PE – primárně endogenní infekce, SE – sekundárně endogenní infekce, EX – exogenní infekce 
Podle CDC kritérií (viz graf 1) bylo klasifikováno 70,5 % ze všech infekcí jako nozokomiální a 29,5 % jako komunitní. Při použití kritéria carrier state (viz graf 2) bylo 27 infekcí (61,3 %) označeno jako primárně endogenní (PE), 10 (22,7 %) jako sekundárně endogenní (SE) a 7 (15,9 %) jako exogenní infekce (EX).
Ve všech třech kategoriích infekcí (PE, SE, EX) byla nejčastější infekce dolních cest dýchacích 95 % (42 ze 44 infekcí) – tabulka 2. PE a SE byly nejčastěji způsobeny potenciálně patogenními mikroorganismy (PPM), jejichž nosiči bývají i zdraví lidé (komunitní bakterie). PE byla nejčastěji způsobena E. coli – 8 ze 27 infekcí (29,62 %), SE nejčastěji způsobila C. albicans 8 z 10 infekcí (80 %). O první místo u EX se dělí Klebsiella species a Pseudomonas aeruginosa, což jsou typické nozokomiální patogenní mikroorganismy.
Table 2. Rozložení patogenů podle kritéria nosičství 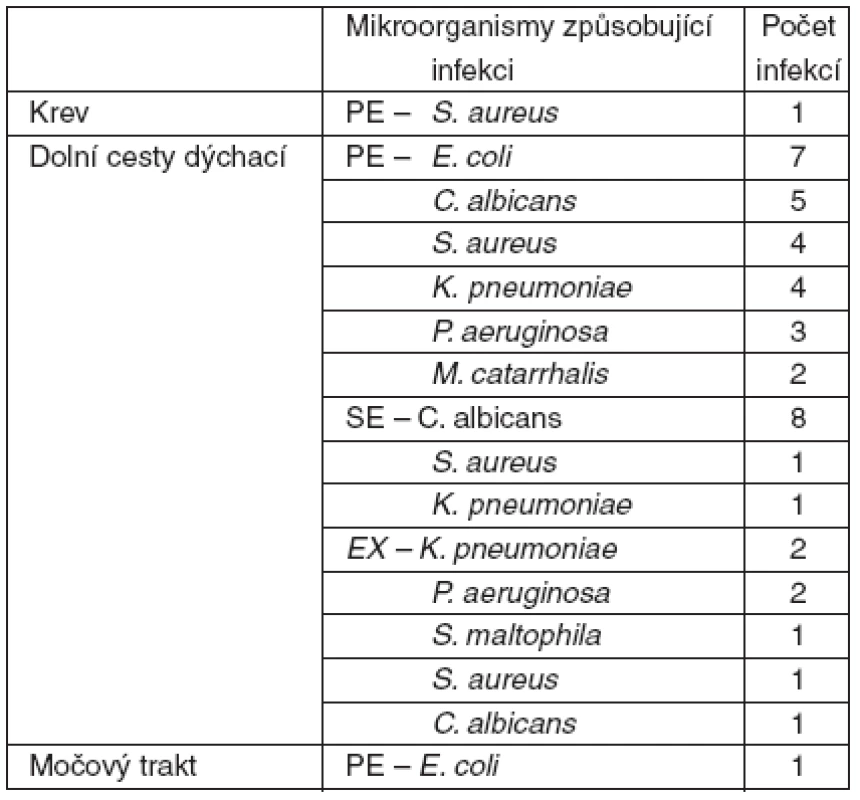
Diskuse
Termíny exogenní a endogenní, odvozené od řeckého slova genous = záležet, rozvinout, vystihují, zda původci infekčních onemocnění pocházejí z vnitřního prostředí pacienta, či z prostředí zevního [11]. Podle klasifikace založené na nosičství jsou endogenní infekce způsobené mikroorganismy, jichž je pacient nosičem, tzn. tyto mikroorganismy se nacházejí v jeho těle (na sliznicích dutiny ústní a nosní a střeva). Pokud jsou mikroorganismy přítomny v těle pacienta při přijetí na oddělení intenzivní péče, původ infekce je hodnocen jako primárně endogenní (PE). Infekce je sekundárně endogenní (SE), jestliže mikroorganismy, které způsobily infekci, nebyly v těle pacienta při přijetí na oddělení intenzivní péče, ale byly získány později, nejdříve kolonizovaly sliznici a následně způsobily infekci. Nosičství nepřichází v úvahu u exogenních infekcí (EX)[8].
Je zřejmé, že mikroorganismy způsobující jak exogenní, tak sekundárně endogenní infekce, pocházejí ze zevního prostředí. Rozdíl mezi těmito dvěma nozokomiálními infekcemi je ten, že mikroorganismy způsobující sekundárně endogenní infekce jsou neseny na sliznicích zažívacího traktu, a až následně kolonizují a způsobují infekce vnitřních orgánů. Typické exogenní infekce jsou infekce horních cest dýchacích u pacientů s tracheotomií. Tito pacienti získávají bakterie přímo do dolních cest dýchacích přes tracheotomii. Hlavními patogeny exogenních infekcí jsou pseudomonády a Staphylococcus aureus [2].
Literární zdroje uvádějí, že množství nozokomiálních infekcí podstatně vzrůstá v závislosti na závažnosti onemocnění dětí vyžadujících intenzivní péči [12]. Zahrnující kritérium v naší studii bylo, zda děti na oddělení intenzivní péče vyžadují umělou plicní ventilaci déle než 3 dny. Trvání umělé plicní ventilace je všeobecně považováno za odraz vážnosti onemocnění [13]. Těžké stavy jsou spojeny s akutní imunosupresí [12]. Mikroorganismus, který způsobí infekci, byl již dříve na sliznicích pacienta, tj. pacient byl jeho nosičem. Jestliže byl pacient předtím zdravý a nebyl hospitalizován, primárně endogenní infekce jsou způsobeny komunitními bakteriemi. Trpěl-li pacient chronickou nemocí a je přeložen z jiného oddělení nebo jiné nemocnice, mohou být primárně endogenní infekce způsobeny nemocničními bakteriemi.
Exogenní infekce se může rozvinout kdykoliv během hospitalizace na oddělení intenzivní péče. Tradiční definice uvádí, že infekce, u kterých je inkubační doba delší než 48 hodin od přijetí, nejsou preventabilní [13]. Dezinfekce rukou je hlavním doporučením k prevenci nozokomiálních infekcí, které se rozvinou na odděleních intenzivní péče po hraniční inkubační době 48 hodin [14]. Naproti tomu při používání kritéria nosičství se považují za preventabilní prakticky všechny infekce vznikající na odděleních intenzivní péče. Exogenním infekcím se dá preventivně zabránit vysokou úrovní hygieny. Parenterálním podáním antibiotik lze redukovat vznik primárně endogenních infekcí a orálním podáním nevstřebatelných antibiotik docílíme prevence sekundárně endogenních infekcí.
Podstatná část studií se též zabývá analýzou rizikových faktorů pro vznik infekcí. Prakticky všechny tyto analýzy hodnotí věk, ventilaci, antibiotika, parenterální výživu a délku hospitalizace jako rizikové faktory pro vznik infekce u ventilovaných pacientů [1, 2, 3]. Tyto proměnné totiž konstantně odrážejí vážnost původního onemocnění, jak bylo ukázáno americkou skupinou ve Washingtonu [1]. K určení vážnosti původního onemocnění Singh-Naz et al. používali bodovací systém Pediatric Risk of Mortality (PRISM) skóre a ukázali, že čtyřbodový nárůst v PRISM skóre při přijetí je spojován s 1,5krát větším rizikem vzniku nozokomiálních infekcí.
Klasifikaci infekcí vzniklých v nemocnici, a zvláště na odděleních intenzivní péče, považujeme za rozhodující pro definici „nozokomiálních“ infekcí, protože nozokomiální infekce zvyšují mortalitu, prodlužují délku hospitalizace a zvyšují náklady na léčbu [1, 2]. Navíc, procento výskytu nozokomiálních infekcí bývá považováno za ukazatel kvality péče o kriticky nemocné pacienty [8]. V našem souboru pacientů sice prodloužila infekce získaná během hospitalizace dobu pobytu na oddělení intenzivní péče (13,9 vs 8,9 dne, p = 0,0001), ale mortalitu neovlivnila (2 vs 10 pacientů, n. s.). Vzhledem k tomu, že obě skupiny pacientů – s infekcí během hospitalizace i bez ní – jsou srovnatelné demograficky i závažností stavu (viz tab. 1), je prodloužení doby hospitalizace nepochybně způsobeno infekcí.
V našem souboru pacientů byly infekce získané během hospitalizace rozděleny podle CDC kritérií [5] na nozokomiální (70,5 %) a komunitní (29,5 %). Podle kritéria nosičství je však rozdělení infekcí značně rozdílné – PE 61,3 %, SE 22,7 % a EX 15,9 %. Za nozokomiální infekce se z pohledu nosičství považují SE a EX infekce, tedy celkově bylo 38,6 % nozokomiálních infekcí. K podobnému závěru docházejí i jiní autoři [2, 3, 8]. Bylo by tedy i hodnocení kvality péče o kriticky nemocné děti z pohledu procenta nozokomiálních infekcí značně odlišné.
Dalším důležitým aspektem je možnost prevence infekcí vzniklých během hospitalizace. Nejrizikovější faktory – zahrnující věk, potřebu umělé plicní ventilace a závažnost onemocnění při přijetí – nelze ovlivnit. Při hodnocení nosičství lze jako důležité faktory pro vznik infekcí redukovat riziko morbidity a mortality několika manévry – jako je protektivní izolace a selektivní dekontaminace trávícího traktu [1, 14, 15]. Důkazem je, že množství infekcí bylo signifikantně redukováno ve studiích, při nichž byla pacientům podána neabsorbovatelná antibiotika [16].
Přesto si hodnocení účinnosti prevence infekcí pomocí selektivní dekontaminace trávícího traktu žádá klasifikaci založenou na nosičství, protože neabsorbovatelná antibiotika mohou snížit výskyt endogenních i exogenních infekcí [17].
Závěr
Podle CDC kritérií splňovalo definici nozokomiální infekce 70,5 % infekčních epizod (31 ze 44 pacientů), podle „carrier state“ 38,6 % (17 ze 44 pacientů). Vzhledem k tomu, že výskyt nozokomiálních infekcí je jedním z faktorů ovlivňujících kvalitu péče o kriticky nemocné pacienty, je rozhodující jejich přesná klasifikace.
Došlo 31. 7. 2007.
Přijato 6. 1. 2008.
Adresa pro korespondenci:
MUDr. Jiří Žurek
Klinika dětské anesteziologie a resuscitace LF MU a FN
Černopolní 9
662 63 Brno
e-mail: jzurek@fnbrno.cz
Sources
1. Singh-Naz, N., Sprague, B. M., Patel, K. M. et al. Risk factors for nosocomial infection in critically ill children: A prospective cohort study. Crit. Care Med., 1996, 24, p. 875–878.
2. Richards, M. J., Edwards, J. R., Culver, D. H. et al. Nosocomial infections in pediatric intensive care units in the United States. Pediatrics, 1999, 103, p. 39–45.
3. Urrea, M., Pons, M., Serra, M. et al. Prospective incidence study of nosocomial infections in a pediatric intensive care unit. Pediatric Infect. Dis. J., 2003, 22, p. 490–493.
4. Vincent, J. L., Bihari, D., Suter, P. M. et al. for the EPIC International Advisory Committee The prevalence of nosocomial infections in intensive care units in Europe. Results of the European prevalence of infection in intensive care (EPIC) study. JAMA, 1995, 274, p. 639–644.
5. Pingleton, S. K., Fagon, J. Y., Leeper, K. V. Patient selection for clinical investigation of ventilator-associated pneumonia. Chest, 1992, 102 (Suppl.), p. 553S–556S.
6. Langer, M., Cigada, M., Mandelli, M. et al. Early onset pneumonia: a multicenter study in intensive care units. Intensive Care Med., 1987, 13, p. 342–346.
7. Korinek, A. M., Laisne, M. J., Nicolas, M. H. et al. Selective decontamination of the digestive tract in neurosurgical intensive care units patients – a double blind, randomized, placebo-controlled study. Crit. Care Med., 1993, 21, p. 1466–1473.
8. van Saene, H. F. K., Damjanovic, V., Murray, A. E. et al. How to classify infections in intensive care units: The carrier state, a criterion whose time has come. J. HospIinfect., 1996, 33, p. 1–12.
9. Leonard, E. M., van Saene, H. K. F., Stoutenbeek, C. P. et al. An intrinsic pathogenicity index for micro-organism causing infection in a neonatal surgical unit. Microb. Ecol. Health. Dis., 1990, 3, p. 151–157.
10. Sarginson, R. E., Taylor, N., Reilly, N. et al. Infection in prolonged pediatric critical illness: A prospective four-year study based on knowledge of the carrier state. Pediatric Critical Care, 2004, 32, p. 839–847.
11. Brachman, P. H. S. Epidemiology of nosocomial infections. In: Bennett, J. V., Brachman, P. H. S. Hospital Infections. 3rd ed., Boston, 1992, p. 3–20.
12. Britt, M. R., Schleupner, C. J., Matsumiya, S. Severity of underlying disease as a predictor of nosocomial infection: utility in the control of nosocomial infection. JAMA, 1978, 239, p. 1047–1051.
13. Silvestri, L., Sarginson, R. E., Hughes, J. et al. Most nosocomial pneumonias are not due to nosocomial bacteria in ventilated patients. Evaluation of the accurancy of the 48 h time cut-off using carriage as the gold standard. Anaesth. Intensive Care, 2002, 3, p. 275–282.
14. Zobel, G., Kuttnig, M., Grubbauer, H. M. et al. Reduction of colonisation and infection rate during pediatric intensive care by selective decontamination of the digestive tract. Care Med., 1991, 19, p. 1242–1246.
15. Klein, B. S., Perloff, W. H., Maki, D. G. Reduction of nosocomial infection dutiny pediatric intensive care by protective isolation. New Engl. J. Med., 1989, 320, p. 1714–1721.
16. Sun, X., Wagner, D. P., Knaus, W. A. Does selective decontamination of the digestive tract redukce mortality for severely ill patiens? Crit. Care Med., 1996, 24, p. 753–755.
17. Donowitz, L. G. Failure of the overgrown to prevent nosocomial infection in a paediatric ICU. Pediatrics, 1986, 77, p. 35–38.
18. Langley, J. M., Bradley, J. S. Defining pneumonia in critically ill infants and children. Pediatr. Crit Care Med., 2005, 6, p. S9–S13.
19. Lum Chai See, L. Bloodstream infection in children. Pediatr. Crit. Care Med., 2005, 6, p. S42–S44.
20. Langley, J. M. Defining urinary tract infection in the critically ill child. Pediatr. Crit. Care Med., 2005, 6, p. S25–S29.
21. Randolph, A. G., Brun-Buisson, Ch., Goldmann, D. Identification of central venous catheter-related infections in infants and children. Pediatr. Crit. Care Med., 2005, 6, p. S19–S24.
Labels
Anaesthesiology, Resuscitation and Inten Intensive Care Medicine
Article was published inAnaesthesiology and Intensive Care Medicine

2008 Issue 2-
All articles in this issue
- Teória a zjednodušený matematický model viachladinovej umelej ventilácie pľúc
- Trojhladinová ventilácia pľúc (3LV® – 3 level ventilation) – prvé klinické skúsenosti
- Epidemiologie invazivní kandidózy a kandidémie – stále aktuální problém
- Laryngeální maska LMA-ProSeal™ – bezpečná možnost zajištění dýchacích cest pro laparoskopické cholecystektomie
- Použití intramuskulárního podání dexmedetomidinu u popálených – předběžné výsledky
- Intravenózní sedace kombinací dexmedetomidinu a ketaminu u operací v místní anestezii
- Klasifikace infekcí v intenzivní péči, srovnání inkubační doby a nosičství
- Anaesthesiology and Intensive Care Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Epidemiologie invazivní kandidózy a kandidémie – stále aktuální problém
- Laryngeální maska LMA-ProSeal™ – bezpečná možnost zajištění dýchacích cest pro laparoskopické cholecystektomie
- Trojhladinová ventilácia pľúc (3LV® – 3 level ventilation) – prvé klinické skúsenosti
- Intravenózní sedace kombinací dexmedetomidinu a ketaminu u operací v místní anestezii
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

