-
Medical journals
- Career
Epidemiologie invazivní kandidózy a kandidémie – stále aktuální problém
: Haber Jan 1; Mallátová Naďa 2; Kolešková Evženie 1; Hnátková Markéta 1; Kořen Jan 1; Herold Ivan 3
: I. interní klinika – hematoonkologie VFN a 1. LF UK Praha 1; Centrální laboratoře Nemocnice České Budějovice, a. s. 2; Anesteziologicko-resustitační oddělení, Oblastní nemocnice Mladá Boleslav, a. s. 3
: Anest. intenziv. Med., 19, 2008, č. 2, s. 110-119
: Intensive Care Medicine - Original Paper
V posledních několika desetiletích jsou významnou příčinou hematogenní sepse mykotické infekce. Invazivní mykózy jsou fatální hrozbou nejen pro neutropenické nemocné s hematologickými malignitami, ale také pro nemocné bez neutropenie na JIP, po operaci střev, po transplantaci solidních orgánů. Vzestup incidence invazivních kandidóz je pozorován od 80. let 20. století. Incidence koncem 90. let však postupně klesá, zejména u nemocných s hematologickými malignitami (akutní leukémie, transplantace kostní dřeně…), na jednotkách intenzivní péče je incidence rozdílná, podle typu JIP. Pokles souvisí jednak se širokým zavedením flukonazolu do profylaxe, jednak s rozvojem včasné empirické, respektive preemptivní léčby v souvislosti s poznáním rizikových faktorů vzniku oportunní mykózy. Mortalita na kandidózu je přesto stále velmi vysoká, dosahuje hodnot kolem 50 %.
Klinické projevy invazivní kandidózy nejsou specifické, proto základem úspěchu vždy bude vzdělaný ošetřující lékař, který by měl u rizikových nemocných na možnost invazivní mykózy myslet. Zlepšení současného stavu předpokládá zhodnocení rizikových faktorů, uplatnění nových diagnostických možností a včasné zahájení léčby.Klíčová slova:
invazivní mykózy – kandidóza – incidence – mortalita – rizikové faktory – kandidémie – transplantaceInvazivní kandidóza a kandidémie jsou nejčastější mykotickou infekcí a negativně ovlivňují morbiditu i mortalitu v hematoonkologických a transplantačních centrech a na jednotkách intenzivní péče (JIP). Jde v naprosté většině o endogenní infekci, nejčastějším zdrojem je zažívací trakt [1]. V tabulce 1 jsou uvedeny nejčastější druhy kandid způsobující oportunní infekce u člověka.
Vzestupný trend výskytu kandidémie je pozorován od 80. let 20. století [3, 4], kdy se zpočátku celková incidence pohybovala mezi 2–5 %. Podle analýzy 25 tisíc hematogenních infekcí za období 1980–1989 došlo koncem sledovaného období k vzestupu incidence kandidémie o 219–487 %, s nejvyšším nárůstem ve velkých univerzitních nemocnicích [5, 6]. Weinberger [4] uvádí 2,7násobný růst celkové roční incidence v letech 1984–1993. Koncem 90. let již byly kandidy příčinou celkově 8–10 % nozokomiálních hematogenních infekcí [7]. Ve studii SCOPE (viz také tab. 1) z let 1995–1996 [8] byly kandidy příčinou sepse celkem v 8 % a zaujímaly 4. místo v pořadí etiologických agens. V pozdější analýze 24 179 hematogenních infekcí za sedmileté období 1997–2002 byly kandidy stále na 4. místě, avšak v hemokultuře byly izolovány již v 9 % [9] – tabulka 2. Spencer [10] publikoval výsledky studie EPIC (European Prevalence of Infection in Intensive Care), ve které bylo v Evropě v jeden den analyzováno 10 038 nemocných z 1417 JIP z hlediska prevalence infekce. I tam byly kandidy 4. v pořadí, celkově byly izolovány u 17,1 % nemocných.
1. Výskyt jednotlivých druhů kandid, změna zastoupení v časovém vývoji Souhrnná data z několika sledovacích studií kandidémie (Surveillance program) – podle [2]. ![Výskyt jednotlivých druhů kandid, změna zastoupení v časovém vývoji Souhrnná data z několika sledovacích studií kandidémie (Surveillance program) – podle [2].](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image/d508e5a80967108ac01402b8a6649ff8.png)
Zkratky: CDC – Centers for Disease Control; NEMIS – National Epidemiology of Mycoses Study; SCOPE – Surveillance and Control of Pathogens of Epidemiologic Importance; EIEIO – Emerging Infections and the Epidemiology of Iowa Organisms; NNIS – National Nosocomial Infection Surveillance System. 2. Incidence kauzálních agens hematogenních infekcí, mortalita podle [9] ![Incidence kauzálních agens hematogenních infekcí, mortalita podle [9]](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image/3def6ece433c2311ef38f609741ca7d5.png)
Vysvětlivky: asignifikantně častější výskyt u nemocných bez neutropenie, bsignifikantně častější výsky u nemocných s neutropenií. Od počátku 90. let, v souvislosti s profylaktickým zavedením flukonazolu, dochází postupně k celkovému snížení výskytu kandidémie [11, 12, 13, 14], celkové mortality i mortality na kandidózu. Pokles dokumentuje graf z JIP z období 1989–1999 [15] – graf 1; stejné údaje uvádí i další práce [16].
1. Pokles mortality na kandidémii v letech 1980–1996 Patrný je vrchol vzestupu mortality v roce 1989 a pak postupný pokles, podle [15]. ![Pokles mortality na kandidémii v letech 1980–1996 Patrný je vrchol vzestupu mortality v roce 1989 a pak postupný pokles, podle [15].](https://pl-master.mdcdn.cz/media/image/7f0ab4b5fdc3a6636b8641a4c8b3a2db.png?version=1537790191)
Pokles je pozorován u nemocných jak po transplantaci kostní dřeně [11, 17, 18–21], tak na některých JIP [22]. Jiná pracoviště sice dokumentují pokles incidence, avšak pokles mortality na kandidózu nepotvrzují [13, 23]. Další práce z období profylaxe flukonazolem dokumentují pokles mortality na kandidózu, ale bez ovlivnění celkové mortality [12, 24], stejné údaje se uvádějí i po transplantaci solidních orgánů – jater [25]. Souhrnný přehled o vývoji mortality na kandidózu recentně prezentoval Pfaller [26]. Trochu překvapivě konstatuje, že za posledních 20 let je mortalita na invazivní kandidózu prakticky stabilní, neměnná, kolem 0,4 úmrtí na 100 000 obyvatel.
Zajímavý je vývoj celkové mortality (crude mortality) a mortality na kandidózu (attributable mortality) na jednom pracovišti v intervalu 15 let. Wey [27] na souboru 88 nemocných s kandidémií, ve srovnání se stejným počtem kontrol, uvádí v letech 1983–1986 celkovou mortalitu 57% a mortalitu na kandidózu 38%, zatímco o 15 let později, v letech 1997–2001, na témže pracovišti dosáhla v souboru 108 nemocných a stejného počtu kontrol celková mortalita 61 % a mortalita na kandidózu 49 % [13].
I přes mírný pokles zůstává celková incidence kandidémie stále vysoká, zejména u non neutropenických nemocných na JIP [28, 29], s letalitou kolem 40–50 % [7, 13, 9, 23, 30, 31]. Nevýznamné rozdíly ve sledovaných údajích jsou dány charakterem pracoviště a velikostí nemocnice.
Z epidemiologických studií vyplývá, že v různých evropských státech je celková incidence kandidémie obdobná jako v USA. Orientaci při srovnání však ztěžuje různý způsob uvádění epidemiologických dat – v některých centrech je incidence uváděna na 100 000 obyvatel, v jiných centrech na 10 000 paciento-dní (tab. 3).
3. Incidence kandidémie v Evropě a v USA 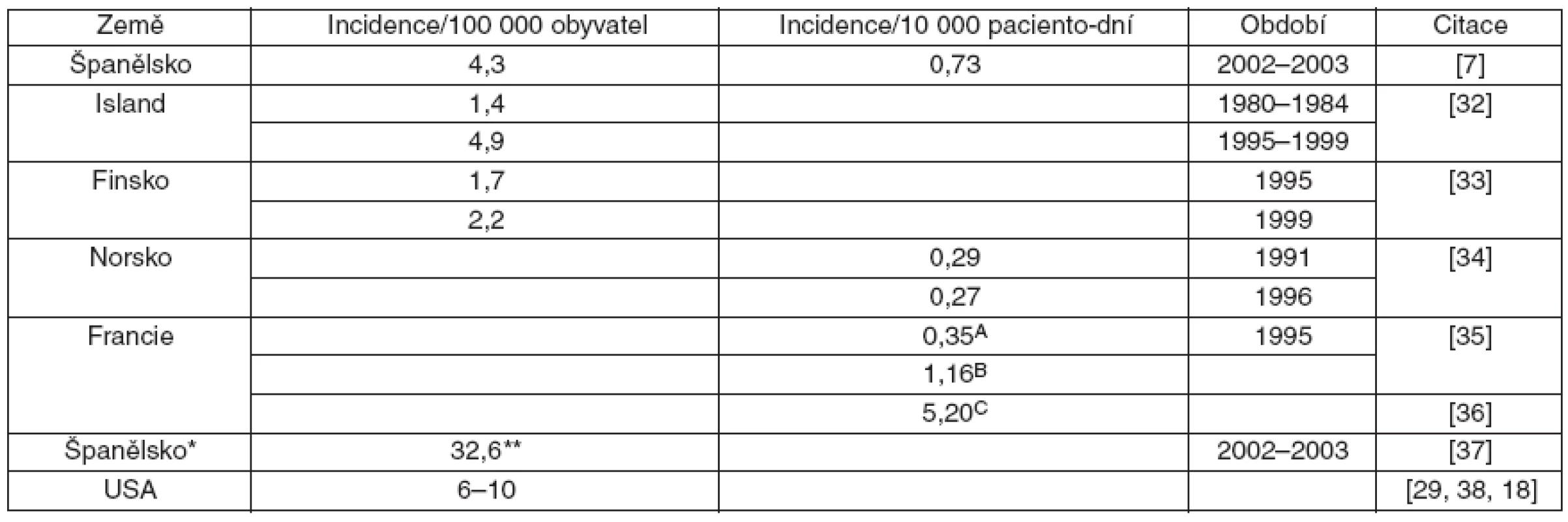
Acelkem; Bonkologická centra; Cuniverzitní nemocnice; *novorozenecká JIP; **incidence na 100 000 narozených dětí. Změna spektra kandid
V 60.–80. letech 20. století převažovala Candida albicans (85–90 % všech případů kandidémie), koncem 80. let v některých centrech USA poklesl záchyt C. albicans pod 50 % [11], zatímco v ostatních případech byly izolovány non-albicans kandidy. Počátkem 90. let byla sice stále dominantním agens C. albicans [39], avšak v dalších letech většinou incidence C. albicans klesala a v relativně vyšším procentu se objevovaly non-albicans kmeny kandid (graf 2), a to jak v Americe (USA, Kanada, Jižní Amerika) [8, 22, 40, 41, 42, 43, 44], tak v Evropě [14, 23, 45, 46]. Jak celkový pokles výskytu kandidémie, tak i změna zastoupení jednotlivých druhů kandid izolovaných z hemokultur souvisí se širokým zavedením flukonazolu [11, 18, 19, 41, 42].
2. Incidence nozokomiálních hematogenních infekcí způsobených kmeny C. albicans a non-albicans v letech 1989–1999, podle [22] Zkratky: CŽT – centrální žilní katétr ![Incidence nozokomiálních hematogenních infekcí způsobených kmeny C. albicans a non-albicans v letech 1989–1999, podle [22] Zkratky: CŽT – centrální žilní katétr](https://pl-master.mdcdn.cz/media/image/7a802b86006a149099ff875dff296f9b.png?version=1537790191)
Při analýze 1116 JIP v USA bylo zachyceno celkem 2759 kandidémií [22] se signifikantním poklesem výskytu C. albicans (59 %, p < 0,001) a vzestupem Candida glabrata (12 %, p = 0,05) – graf 3. C. parapsilosis byla izolována v 11 %, C. tropicalis v 10 %, a kandidémie způsobená C. krusei byla zjištěna pouze v 1,2 %. Prakticky stejné výsledky s opačným pořadím C. glabrata a C. parapsilosis uvádí i Pfaller (viz tab. 1) [2], dominantní vzestup C. glabrata u neutropenických nemocných s hematologickými malignitami potvrzuje i Bodey [42].
3. Vývoj zastoupení hlavních druhů kandid v hemokultuře v letech 1989–1999 [podle 22] Zkratky: CŽT – centrální žilní katétr ![Vývoj zastoupení hlavních druhů kandid v hemokultuře v letech 1989–1999 [podle 22] Zkratky: CŽT – centrální žilní katétr](https://pl-master.mdcdn.cz/media/image/26ba566f9e94b3c28496a061a0f2f916.png?version=1537790191)
Podobné výsledky jako globální studie Tricka [22] a Pfallera [2] přináší i méně rozsáhlá observační prospektivní studie z let 1995–1997 u non-neutropenických dospělých (n = 1447) a dětí (< 13 let, n= 144) s kandidémií [47]. Ta prokázala jako nejčastější agens kandidémie C. albicans u dospělých i dětí (45 % vs 49 %), u dospělých byla jako druhá nejčastější izolována C. glabrata (21 %), která byla u dětí naopak významně méně častá (6 %). U dětí převažovala v izolátech C. parapsilosis (34 %), ta však byla u dospělých zachycena v hemokultuře významně méně (12 %). Jako třetí byla nejčastěji izolována C. tropicalis, u dospělých ve 12 % a u dětí v 8 %. V této studii byla vyšší mortalita u dospělých (47 %) než u dětí (29 %). I celkové přežití v intervalu 3 měsíců bylo vyšší u dětí než u dospělých (76 % vs 54 %; p < 0,001), mortalita byla ovlivněna závažností celkového stavu podle APACHE II – graf 4.
4. Mortalita podle APACHE II skóre 3 měsíce po prvním záchytu kandidy v hemokultuře Pro malý celkový počet nejsou do grafu zavzaty děti. Je patrné, že nejvyšší mortalita je při průkazu C. albicans a C. glabrata [podle 47]. ![Mortalita podle APACHE II skóre 3 měsíce po prvním záchytu kandidy v hemokultuře Pro malý celkový počet nejsou do grafu zavzaty děti. Je patrné, že nejvyšší mortalita je při průkazu C. albicans a C. glabrata [podle 47].](https://pl-master.mdcdn.cz/media/image/20db2eaee104ddaba820cf5ee9c6fc9c.png?version=1537790191)
Rozložení jednotlivých druhů kandid se liší i podle věkové skupiny – na rozdíl od dospělých se u novorozenců prakticky nevyskytuje C. glabrata, na dětské JIP převládá C. parapsilosis [2, 47, 48] s menším výskytem u starších dětí [37] – graf 5.
5. Procentové zastoupení jednotlivých druhu kandid jako zdroje kandidémie Rozdělení výskytu podle věkových skupin, podle [2]. ![Procentové zastoupení jednotlivých druhu kandid jako zdroje kandidémie Rozdělení výskytu podle věkových skupin, podle [2].](https://pl-master.mdcdn.cz/media/image/28fc07412a9baa34af919b724b04e49b.png?version=1537790191)
Údaje z Evropy
Souhrnné údaje zastoupení jednotlivých kmenů kandid v evropských zemích přináší tabulka 4. Ve Švýcarsku situaci dokumentuje Marchetti [49]. Ve výsledku studie z období let 1991–2000 ze 17 univerzitních nemocnic, které reprezentují 79 % všech hospitalizačních lůžek ve Švýcarsku, zachytil 1137 epizod kandidémií. Uvádí záchyt C. albicans v 66 %, 15 % C. glabrata, C. tropicalis 9 % a zjišťuje pokles incidence C. parapsilosis na 1 %, se stabilním ojedinělým nálezem C. krusei ve 2 %. Retrospektivní analýza 190 izolátů z pěti laboratoří ve Francii v okolí Lyonu [36] potvrdila v letech 1998–2001 sice nejvyšší záchyt C. albicans, ale „jen“ ve 49,5 %, dále následuje C. glabrata (12,6 %) a C. parapsilosis (12,1 %). U hematoonkologických nemocných byla nejčastější C. krusei (34 %) a C. albicans pouze u 19 %. V 19 španělských nemocnicích prospektivně sledoval incidenci kandidémie a zastoupení jednotlivých kandid Pemán [48]. V souboru 290 kandidémií (80 dětí < 15 let) zachycených v letech 1997–1999 byly u dospělých a dětí nejčastěji zachyceny C.albicans (dospělí: 46 %; děti: 36,2 %), C. parapsilosis (dospělí: 21,9 %; děti: 50 %), C. tropicalis (dospělí: 12,8 %; děti: 3,75 %) a C. glabrata (dospělí: 10,1 %; děti: 5 %). Mortalita do 30. dne dosáhla 40,6 % a nejčastěji byla spojena s C. krusei (60 %). Podobně Almirante [7] potvrzuje výskyt C. albicans pod 50 %, na rozdíl od ostatních uvádí vyšší záchyt C. parapsilosis a naopak nízký výskyt C. glabrata. V závěru studie konstatuje, že výskyt jednotlivých kmenů kandid je v Evropě prakticky stejný. Bedini [23] dokumentuje pokles incidence C. albicans v souvislosti s profylaxí flukonazolem: udává 48,6% incidenci C. albicans zachycenou u nemocných bez profylaxe a 16,7% s profylaxí. Podobný pokles incidence při profylaxi flukonazolem zjistil u C. parapsilosis z 25,7 % na 12,5 %, ale naopak vzestup záchytu C. tropicalis z 12,9 % na 25 % a C. glabrata z 8,6 % na 25 %. Mortalita ve sledovaném souboru 30. den dosáhla 38,2 %, nejvyšší byla u hematologických nemocných (71,4 %) a u nemocných po transplantaci orgánů (50 %). S úmrtím byly nejčastěji spojeny infekce způsobené C. tropicalis a C. glabrata. Podobně nejvyšší mortalitu uvádíBen-Abraham při infekci C. glabrata [31]. Sendid [14] udává za desetileté období (1993–2003) neměnnou incidenci C. albicans a C. glabrata, avšak s nárůstem C. glabrata v dílčím období 1995–2000.
V České republice výskyt jednotlivých kmenů kandid v šesti velkých nemocnicích za půlroční období na přelomu roku 1995–1996 zmapoval Buchta [55] – graf 6 A, B.
6. A, B. Zastoupení jednotlivých druhů kandid v hemokultuře (n = 48) a v moči (n = 224), podle [55] ![A, B. Zastoupení jednotlivých druhů kandid v hemokultuře (n = 48) a v moči (n = 224), podle [55]](https://pl-master.mdcdn.cz/media/image/1f415bc8b44e3c6085619a262e79aca4.png?version=1537790191)
Později se výskytem kandid zabýval Hamal [56], který za období 2000–2002 analyzoval nálezy z hemokultur z devíti velkých nemocnic. Od 476 nemocných získal 1045 pozitivních hemokultur, ve kterých byla nejčastěji zastoupena C. albicans (46,8 %), dále C. parapsilosis (19,7 %), C. tropicalis (15,8 %), C. glabrata (5,5 %) a C. krusei (4,8 %). Aktualizovaná data, zahrnující roky 2000–2006, již obsahují 2378 pozitivních hemokultur získaných od 1141 nemocných [57]. Za sledované sedmileté období je patrný mírný vzestup počtu kandidémií i vyšší počet vyšetřených nemocných (graf 7). V roce 2000 bylo celkem 188 pozitivních hemokultur od 118 nemocných, v roce 2001 byl poměr: počet hemokultur/počet nemocných 288/128; v roce 2002 : 310/144; v roce 2003 : 472/ 218; v roce 2004 : 366/194; v roce 2005 : 335/164 a v roce 2006 bylo získáno 419 pozitivních vzorků od 189 nemocných. Zda jde skutečně o reálný vzestup, nebo jsou uvedená data projevem vyšší vzdělanosti lékařů indikujících správná vyšetření u rizikových nemocných, je téma k diskusi. Průměrný výskyt jednotlivých druhů kandid – viz tab. 4. Autoři zdůrazňují signifikantní vzestup C. glabrata z 1,7 % v roce 2000 na 10,1 % v roce 2006.
7. Celková incidence kandidémie ve sledovaných nemocnicích v letech 2000–2006 (podle [57], s laskavým svolením) ![Celková incidence kandidémie ve sledovaných nemocnicích v letech 2000–2006 (podle [57], s laskavým svolením)](https://pl-master.mdcdn.cz/media/image/21838096830f2296f79732a0dc58854f.png?version=1537790191)
4. Zastoupení jednotlivých kmenů kandid v hemokultuře (souhrnné údaje z evropských studií) 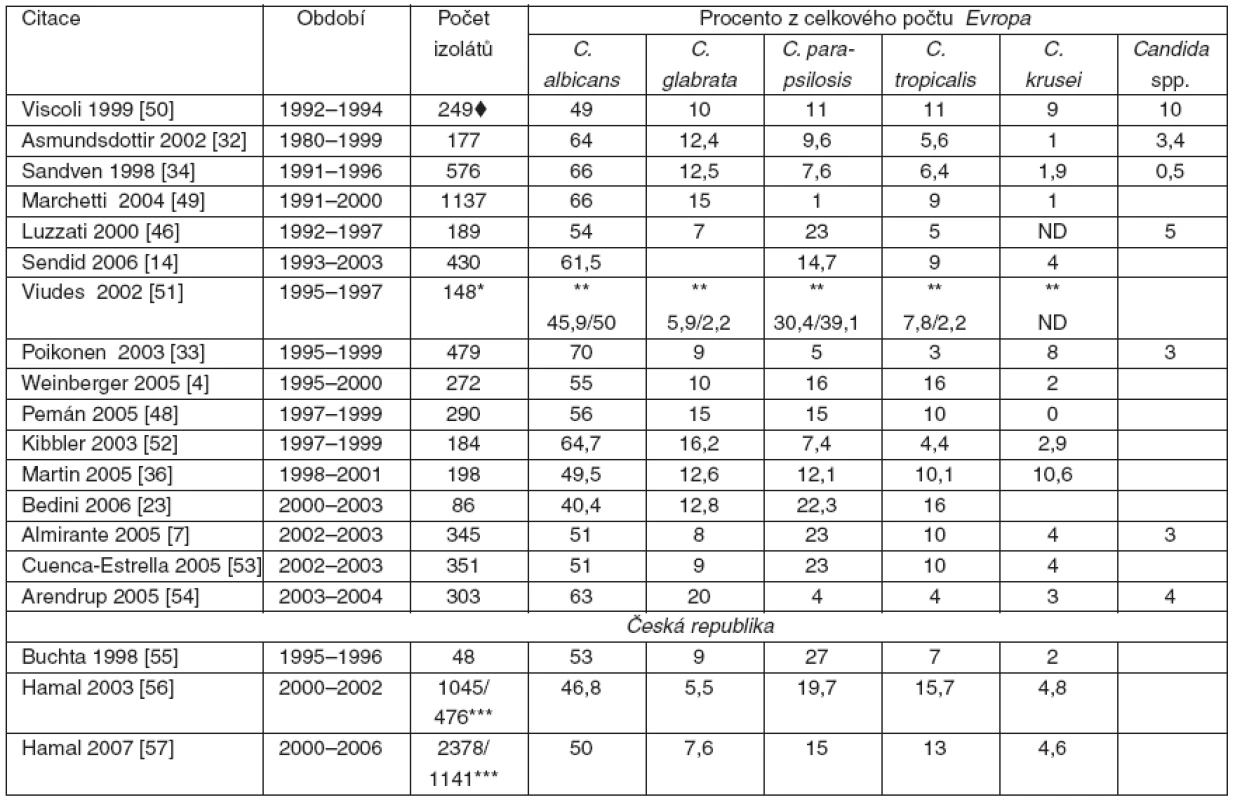
90/249 = solidní nádory, 159/249 = hematologické malignity; *z toho 46 dětí, z nichž bylo 8 novorozenců; **dospělí/děti; ***počet pozitivních hemokultur/počet vyšetřených nemocných Z velkých epidemiologických přehledů [7] tak vyplývá, že Candida albicans je stále nejčastějším agens kandidémie [2], z non-albicans kandid jsou nejčastěji v hemokultuře zachyceny kmeny – v USA C. glabrata [22], v Evropě a Kanadě C. parapsilosis a C. tropicalis [49, 44].
Data několika epidemiologických sledování, ukazující vývoj jednotlivých kmenů kandid izolovaných od nemocných na jednotkách intenzivní péče v období posledních dvou desetiletích, zpracoval Montravers [58] a údaje shrnuje tabulka 5.
5. Druhy kandid v hemokultuře nemocných na JIP (podle [58]) ![Druhy kandid v hemokultuře nemocných na JIP (podle [58])](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image/3ac72200e4a1b86b83ccabdab87521d0.png)
JIP: Jednotka intenzivní péče, S-chirurgická, M-interní; C-kardiochirurgická; B-popáleniny Kdy myslet na kandidózu?
Klinické projevy invazivní kandidové infekce jsou nespecifické, různorodé, liší se podle orgánové lokalizace infekce. Závažným problémem jsou infekce systémové (orgánové, invazivní), s postižením parenchymatózních orgánů. Akutní diseminovaná kandidóza (dříve: hepatolienální kandidóza) na sebe upozorní vedle horečky (86 % nemocných), ikteru (29 %), nevolnosti a zvracení (25 %), průjmu (32 %), také bolestmi břicha (54 %), narůstající hepatosplenomegalií a vzestupem obstrukčních jaterních enzymů, zejména 3–5násobným zvýšením ALP (86 %) a GMT (50 %), a hepatocelulárních enzymů (50 %) [59]. Kandidóza ledvin se klinicky neliší od bakteriální nefritidy, vzácná je pneumonie. Nejčastější však bývá postižení sliznic zažívacího ústrojí, infekce z původně lokalizované (slizniční) formy často proniká do hlubších struktur tkáně, a stává se tak zdrojem invazivní formy.
Rizikové faktory vzniku invazivní kandidózy a kandidémie
Vzhledem k tomu, že klinické projevy invazivní kandidózy nejsou patognomonické a nelze je odlišit od infekce bakteriální, je nutné na tuto infekci myslet, a to zejména u imunologicky oslabených nemocných. Změna komenzální saprofytující kandidy v oportunní patogen je dána podmínkami, které umožní přemnožení kandid a uplatnění jejich virulence, to vše za předpokladu oslabení obranných mechanismů hostitele. Tyto podmínky – rizikové faktory – jsou shrnuty v tabulce 6.
6. Rizikové faktory vzniku invazivní kandidózy a kandidémie (podle [8, 60]) ![Rizikové faktory vzniku invazivní kandidózy a kandidémie (podle [8, 60])](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image/20fb4fdd0136def623d9b77a1c3c4fd1.png)
Vysvětlivky: *nezávislé rizikové faktory, potvrzené regresní analýzou Závěr
Epidemiologické studie jsou významnou součástí poznání reálné incidence invazivní kandidózy a kandidémie, a to i s vědomím, že určité procento stále uniká detekci, neboť nejsou vždy prováděna screeningová kultivační a další vyšetření. Z tabulky 4, která mapuje situaci v Evropě, je patrná stále dominantní role C. albicans. Při kolísajícím výskytu v jednotlivých státech se incidence pohybuje mezi 40–70 %. Není zcela jasná geografická prevalence jednotlivých druhů kandid (sever-jih), kterou by bylo možné očekávat vzhledem k rozdílnému podnebí. Při hlubší analýze jednotlivých studií je však rozdíl výskytu kandid patrný podle charakteru pracoviště – hematologie vs nemocní na JIP, tj. neutropeničtí nemocní vs nemocní bez neutropenie, avšak s jinými rizikovým i faktory.
Základní cílem této práce je připomenout závažné riziko invazivních mykóz, v tomto případě je uveden přehled incidence invazivní kandidózy. Při podhodnocení závažnosti problému invazivních mykóz na konkrétních pracovištích může dojít k přehlédnutí této infekce, zejména pro relativně nízkou incidenci ve srovnání s infekcemi bakteriálními. Sekční nález invazivní mykózy pak může být nemilým překvapením. Na tyto infekce je proto nutné myslet.
Došlo 7. 1. 2008.
Přijato 13. 1. 2008.
Adresa pro korespondenci:
MUDr. Jan Haber, CSc.
U Nemocnice 2
128 08 Praha 2
e-mail: janhaber@quick.cz
Sources
1. Nucci, M., Anaissie, E. Revisiting the source of candidemia: skin or gut? Clin. Infect. Dis., 2001, 33, p. 1959–1967.
2. Pfaller, M. A., Diekema, D. J. Role of sentinel surveillance of candidemia: trends in species distribution and antifungal susceptibility. J. Clin. Microbiol., 2002, 40, p. 3551–3557.
3. Beck-Sagué, C., Jarvis, W. R. Secular Trends in the Epidemiology of Nosocomial Fungal Infections in the United States, 1980–1990. National Infections Surveillance system. J. Infect. Dis., 1993, 167, p. 1247–1251.
4. Weinberger, M., Sacks, T., Sulkes, J., Shapiro, M., Polacheck, I. Increasing fungal isolation from clinical specimens: experience in a university hospital over a decade. J. Hosp. Infect., 1997, 35, 3, p. 185–195.
5. Banerjee, S. N., Emori, T. G., Culver, D. H. et al. Secular trends in nosocomial primary bloodstream infections in the United States, 1980–1989. National Nosocomial Infections Surveillance System. Am. J. Med., 1991, 16, 91, 3B, p. 86S–89S.
6. Pfaller, M., Wenzel, R. Impact of the changing epidemiology of fungal infections in the 90’s. Eur. J. Clin. Microbiol. Infect. Dis., 1992, 11, 4, p. 287–291.
7. Almirante, B., Rodriguez, D., Park, B. J. et al. Epidemiology and predictors of mortality in cases of Candida bloodstream infection: results from population-based surveillance, Barcelona, Spain, from 2002 to 2003. J. Clin. Microbiol., 2005, 43, 4, p. 1829–1835.
8. Pfaller, M. A., Jones, R. N., Messer, S. A., Edmond, M. B., Wenzel, R. P. National surveillance of nosocomial blood stream infection due to species of Candida other than Candida albicans: frequency of occurrence and antifungal susceptibility in the SCOPE Program. Diagn. Microbiol. Infect. Dis., 1998, 30, p. 121–129.
9. Wisplinghoff, H., Bischoff, T., Tallent, S. M. et al. Nosocomial Bloodstream Infections in US Hospitals: Analysis of 24,179 Cases from a Prospective Nationwide Surveillance Study. Clin. Infect. Dis., 2004, 39, p. 309–317.
10. Spencer, R. C. Predominant pathogens found in the European Prevalence of Infection in Intensive Care Study. Eur. J. Clin. Microbiol. Infect. Dis., 1996, 15, 4, p. 281–285.
11. Abi-Said, D., Anaissie, E., Uzun, O. et al. The epidemiology of hematogenous candidiasis by different Candida species. Clin. Infect. Dis., 1997, 24, p. 1122–1128.
12. Goodman, J. L., Winston, D. J., Greenfield, R. A. et.al. A Controlled Trial of Fluconazole to Prevent Fungal Infections in Patients Undergoing Bone Marrow Transplantation. N. Engl. J. Med., 1992, 326, 13, p. 845–851.
13. Gudlaugsson, O., Gillespie, S., Lee, K. et al. Attributable mortality of nosocomial candidemia, revisited. Clin. Infect. Dis., 2003, 37, p. 1172–1177.
14. Sendid, B., Cotteau, A., François, F. et al. Candidaemia and antifungal therapy in a French University Hospital: rough trends over a decade and possible links. BMC Infect. Dis., 2006, 6, p. 80–89.
15. Hobson, R. P. The global epidemiology of invasive Candida infections—is the tide turning? J. Hosp. Infect., 2003, 55, 3, p. 159–168.
16. McNeil, M. M., Nash, S. L., Hajjeh, R. A. et al. Trends in Mortality Due to Invasive Mycotic Diseases in the United States, 1980–1997. Clin. Infect. Dis., 2001, 33, p. 641–647.
17. Slavin, M. A., Osborne, B., Adams, R. et al. Efficacy and safety of fluconazole prophylaxis for fungal infections after marrow transplantation – a prospective, randomized, double-blind study. J. Infect. Dis., 1995, 171, 6, p. 1545–1552.
18. Marr, K. A., Seidel, K., White, T. C., Bowden, R. A. Candidemia in allogeneic blood and marrow transplant recipients: evolution of risk factors after the administration of prophylactic fluconazole. J. Infect. Dis., 2000, 181, p. 309–316.
19. Marr, K. A., Seidel, K., Slavin, M. A. et al. Prolonged fluconazole prophylaxis is associated with persistent protection against candidiasis-related death in allogenetic marrow transplant recipients: long-term follow-up of a randomized, placebo-controlled trial. Blood, 2000, 96, 6, p. 2055–2061.
20. Marr, K. A. Invasive Candida Infections: The Changing Epidemiology. Oncology (Williston Park), 2004, 18, 14 (Suppl. 13), p. 9–14.
21. Pagano, L., Caiara, M., Nosari, A. et al. Fungal Infections in Recipients of Hematopoietic Stem Cell Transplants: Results of the SEIFEM B-2004 Study. Clin. Infect. Dis., 2007, 45, p. 1161–1170.
22. Trick, W. E., Fridkin, S. K., Edwards, J. R. et al. and National Nosocomial Infections Surveillance System Hospitals Secular trend of hospital-acquired candidemia among intensive care unit patients in the United States during 1989–1999. Clin. Infect. Dis., 2002, 35, p. 627–630.
23. Bedini, A., Venturell, C., Mussini, C. et al. Epidemiology of candidaemia and antifungal susceptibility patterns in an Italian tertiary-care hospital. Clin. Microbiol. Infect., 2006, 12, 1, p. 75–80.
24. Rotstein, C., Bow, E. J., Lavardiere, M. et al. Randomized placebo-controlled trial of fluconazole prophylaxis for neutropenic cancer patients: benefit based on purpose and intensity of cytotoxic therapy. The Canadian Fluconazole Prophylaxis Study Group. Clin. Infect. Dis., 1999, 28, 2, p. 331–340.
25. Winston, D. J., Pakrasi, A., Busuttil, R. W. Prophylactic fluconazole in liver transplant recipients. A randomized, double-blind, placebo-controlled trial. Ann. Intern. Med., 1999, 16, 131, 10, p. 729–737.
26. Pfaller, M. A., Diekema, D. J. Epidemiology of invasive candidiasis: a persistent public health problem. Clin. Microbiol. Rev., 2007, 20, 1, p. 133–163.
27. Wey, S. B., Mori, M., Pfaller, M. A. et al. Hospital-acquired candidemia. Arch. Intern. Med., 1988, 148, p. 2642–2645.
28. Diekema, D. J., Messer, S. A., Brueggemann, A. B. et al. Epidemiology of Candidemia: 3-Year Results from the Emerging Infections and the Epidemiology of Iowa Organisms Study. J. Clin. Microbiol., 2002, 40, 4, p. 1298–1302.
29. Hajjeh, R. A., Sofair, A. N., Harrison, L. H. et al. Incidence of Bloodstream Infections Due to Candida Species and In Vitro Susceptibilities of Isolates Collected from 1998 to 2000 in a Population-Based Active Surveillance Program. J. Clin. Microbiol., 2004, 42, 4, p. 1519–1527.
30. Weinberger, M., Leibovici, L., Perez, S. et al. Characteristics of candidaemia with Candida-albicans compared with non-albicans Candida species and predictors of mortality. J. Hosp. Infect., 2005, 61, 2, p. 146–154.
31. Ben-Abraham, R., Keller, N., Teodorovitch, N. et al. Predictors of adverse outcome from candidal infection in a tertiary care hospital. J. Infect., 2004, 49, 4, p. 317–323.
32. Asmundsdottir, L. R., Erlendsdottir, H., Gottfredsson, M. Increasing incidence of candidemia: results from a 20-year nationwide study in Iceland. J. Clin. Microbiol., 2002, 40, p. 3489–3492.
33. Poikonen, E., Lyytikäinen, O., Anttila, V. J., Ruutu, P. Candidemia in Finland, 1995–1999. Emerg. Infect. Dis., 2003, 9, 8, p. 985–990.
34. Sandven, P. L., Bevanger, A., Digranes, P. et al. Constant low rate of fungemia in Norway, 1991 to 1996. J. Clin. Microbiol., 1998, 36, 12, p. 3455–3459.
35. Richet, H., Roux, P., Des Champs, C. et al. and French Candidemia Study Group Candidemia in French hospitals: incidence rates and characteristics. Clin. Microbiol. Infect., 2002, 8, p. 405–412.
36. Martin, D., Persat, F., Piens, M. A., Picot, S. Candida species distribution in bloodstream cultures in Lyon, France, 1998–2001. Eur. J. Clin. Microbiol. Infect. Dis., 2005, 24, p. 329–333.
37. Rodriguez, D., Almirante, B., Park, B. et al. Candidemia in Neonatal Intensive Care Units: Barcelona. Spain Pediatric Inf. Disease J., 2006, 25, 3, p. 224–229.
38. Kao, A. S., Brandt, M. E., Pruitt, W. R. et al. The epidemiology of candidemia in two United States cities: results of a population-based active surveillance. Clin. Infect. Dis.,1999, 29, p. 1164–1170.
39. Yamamura, D. L., Rotstein, C., Nicolle, L. E., Ioannou, S. Candidemia at selected Canadian sites: results from the Fungal Disease Registry, 1992–1994. Can. Med. Assoc. J., 1999, 23,160, 4, p. 493–499.
40. Pfaller, M. A., Jones, R. N., Doern, G. V. et al. International surveillance of bloodstream infections due to Candida species: frequency of occurrence and antifungal susceptibilities of isolates collected in 1997 in the United States, Canada, and South America for the SENTRY Program. J. Clin. Microbiol., 1998, 36, 7, p. 1886–1889.
41. Pretti, N., Malani, Suzanne F., Bradley, Rhonda S., Little, Carol A., Kauffman Trends in species causing fungaemia in a tertiary care medical centre over 12 years. Mycoses, 2001, 44, 11–12, p. 446–449.
42. Bodey, G. P., Mardani, M., Hanna, H. et al. The epidemiology of Candida glabrata and Candida albicans fungemia in immunocompromised patients with cancer. Am. J. Med., 2002, 112, 5, p. 380–385.
43. Antoniadou, A., Torres, H. A., Lewis, R. P. et al. Candidemia in a tertiary care cancer center: in vitro susceptibility and its association with outcome of initial antifungal therapy. Medicine (Baltimore), 2003, 82, 5, p. 309–321.
44. Pfaller, M. A., Jones, R. N., Doern, G. V. et al. Bloodstream Infections Due to Candida Species: SENTRY Antimicrobial Surveillance Program in North America and Latin America, 1997–1998. Antimicrob. Agents Chemother., 2000, 44, 3, p. 747–751.
45. Pfaller, M. A., Jones, R. N., Doern, G. V. et al. International surveillance of blood stream infections due to Candida species in the European SENTRY program: species distribution and antifungal susceptibility including the investigational triazole and echinocandin agents. Diagn. Microbiol. Infect. Dis., 1999, 35, 1, p. 19–25.
46. Luzzati, R., Amalfitano, G., Lazzarini, L. et al. Nosocomial candidemia in non–neutropenic patients at an Italian tertiary care hospital. Eur. J. Clin. Microbiol. Infect. Dis., 2000, 19, 8, p. 602–607.
47. Pappas, P. G., Rex, J. H., Lee, J. et al. A Prospective Observational Study of Candidemia: Epidemiology, Therapy, and Influences on Mortality in Hospitalized Adult and Pediatric Patients. Clin. Infect. Dis., 2003, 37, p. 634–643.
48. Pemán, J., Cantón, E., Gobernado, M. and the Spanish ECMM Working Group on Candidaemia Eur. J. Clin. Microbiol. Infect. Dis., 2005, 24, p. 23–30.
49. Marchetti, O., Bille, J., Fluckiger, U. et al. Epidemiology of candidemia in Swiss tertiary care hospitals: secular trends, 1991–2000. Clin. Infect. Dis., 2004, 38, p. 311–320.
50. Viscoli, C., Girmenia, C., Marinus, A. et al. Candidemia in cancer patients: a prospective, multicenter surveillance study by the Invasive Fungal Infection Group (IFIG) of the European Organization for Research and Treatment of Cancer (EORTC). Clin. Infect. Dis., 1999, 28, p. 1071–1079.
51. Viudes, A., Peman, J., Canton, E. et al. Candidemia at a tertiary-care hospital: epidemiology, treatment, clinical outcome and risk factors for death. Eur. J. Clin. Microbiol. Infect. Dis., 2002, 21, p. 767–774.
52. Kibbler, C. C., Seaton, S., Barnes, R. A. et al. Management and outcome of bloodstream infections due to Candida species in England and Wales. J. Hosp. Infect., 2003, 54, 1, p. 18–24.
53. Cuenca-Estrella, M., Rodriguez, D., Almirante, B. et al. In vitro susceptibilities of bloodstream isolates of Candida species to six antifungal agents: results from a population-based active surveillance programme, Barcelona, Spain, 2002–2003. J. Antimicrob. Chemother., 2005, 55, 2, p. 194–199.
54. Arendrup, M. C., Fuursted, K., Gahrn-Hansen, B. et al. Seminational Surveillance of Fungemia in Denmark: Notably High Rates of Fungemia and Numbers of Isolates with Reduced Azole Susceptibility. J. Clin. Microbiol., 2005, 43, 9, p. 4434–4440.
55. Buchta, V., Kolář, M., Bergerová, T. et al. Výskyt potenciálně patogenních kvasinek v krvi a moči pacientů ve velkých nemocnicích v České republice. Klin. Mikrobiol. Inf. Lék., 1998, 4, p. 10–17.
56. Hamal, P., Dobiášová, S., Kocmanová, I. Candidemia in large Czech hospitals, 2000–2002: an epidemiological study. 15th Congress of the International Society for Human and Animal Mycology, San Antonio, 2003, p. 463.
57. Hamal, P., Kocmanová, I., Jedličková, A. et al. Epidemiological analysis of candidemia in Czech tertiary care hospitals in 2000–2006. J. Chemother., 2007, 19, (Suppl. 3), p. S61–S62.
58. Montravers, P., Jabbour, K. Clinical consequences of resistant Candida infections in intensive care. Int. J. Antimicrob. Agents, 2006, 27, 1, p. 1–6.
59. Pagano, L., Mele, L., Fianchi, L. et al. Chronic disseminated candidiasis in patients with hematologic malignancies. Clinical features and outcome of 29 episodes. Haematologica, 2002, 87, p. 535–541.
60. Vincent, J. L., Anaissie, E., Bruining, H. et al. Epidemiology, diagnosis and treatment of systemic candida infection in surgical patients under intensive care. Intensive Care Med., 1998, 24, p. 206–216.
Labels
Anaesthesiology, Resuscitation and Inten Intensive Care Medicine
Article was published inAnaesthesiology and Intensive Care Medicine

2008 Issue 2-
All articles in this issue
- The theory and simplified mathematical model of multi-level intermittent positive pressure ventilation
- Tri-level pulmonary ventilation (3LV®) – initial clinical experience
- Epidemiology of invasive candidiasis and candidemia – a persistent problem
- LMA-ProSeal™ laryngeal mask is a safe option for securing the airways for laparoscopic cholecystectomy
- Intramuscular dexmedetomidine in burns victims – preliminary results
- Dexmedetomidine-ketamine intravenous sedation during local anaesthesia
- Classification of infections in intensive care and a comparison of their incubation period and carrier status
- Anaesthesiology and Intensive Care Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Epidemiology of invasive candidiasis and candidemia – a persistent problem
- LMA-ProSeal™ laryngeal mask is a safe option for securing the airways for laparoscopic cholecystectomy
- Tri-level pulmonary ventilation (3LV®) – initial clinical experience
- Dexmedetomidine-ketamine intravenous sedation during local anaesthesia
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

