-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Dentálne výkony pri perorálnej antitrombotickej liečbe
Dental interventions in oral antithrombotic therapy
Dentists commonly encounter patients taking oral antithrombotic agents who require invasive dental procedures. Although antithrombotics can cause an increase in bleeding, there is consensus that treatment regimens with antiplatelet agents, older anticoagulants (warfarin) and direct oral anticoagulants should not be altered before routine dental procedures when the risk of bleeding is low. Thromboembolic risk of their discontinuing likely outweighs potential bleeding complications associated with surgery. Therefore, the risks of stopping or reducing these medications must be weighed against the potential consequences of prolonged bleeding, which can be controlled with local measures such as mechanical pressure, suturing, haemostatic agents or antifibrinolytics. Some patients who are taking antithrombotic medications may have additional comorbid conditions or receive other therapy that can increase the risk of prolonged bleeding after dental treatment. Where a patient is believed to be at high bleeding risk, the dentist should consider a consultation with the patient’s physician to discuss temporarily discontinuing the antithrombotic therapy.
Keywords:
warfarin – Antiplatelet therapy – bleeding – direct oral anticoagulants – Tooth extraction – dental procedures – oral anticoagulant therapy
Autoři: Juraj Deglovič 1; Anna Remková 2
Působiště autorů: Katedra zubného lekárstva Lekárskej fakulty SZU, Bratislava 1; REMEDIKA, s. r. o., Bratislava 2
Vyšlo v časopise: Vnitř Lék 2023; 69(1): 31-36
Kategorie: Přehledové články
doi: https://doi.org/10.36290/vnl.2023.004Souhrn
Zubní lekári sa bežne stretávajú s pacientmi užívajúcimi perorálne antitrombotiká, ktorí vyžadujú invazívne dentálne výkony. Hoci antitrombotiká môžu spôsobiť zvýšené krvácanie, existuje konsenzus, že liečebné režimy s protidoštičkovými liekmi, staršími antikoagulanciami (warfarín) a priamymi perorálnymi antikoagulanciami by sa pred rutinnými dentálnymi výkonmi nemali meniť, keď je riziko krvácania nízke. Trombembolické riziko pri ich prerušení pravdepodobne prevažuje nad potenciálnymi krvácavými komplikáciami spojenými s chirurgickým výkonom. Riziká pozastavenia alebo redukcie týchto liekov sa preto musia zvážiť oproti možným následkom predĺženého krvácania, ktoré možno kontrolovať lokálnymi opatreniami, ako je mechanický tlak, šitie, hemostatiká alebo antifibrinolytiká. Niektorí pacienti, ktorí užívajú antitrombotiká, môžu mať ďalšie komorbidity alebo dostávajú inú liečbu, ktorá môže zvýšiť riziko predĺženého krvácania po dentálnom ošetrení. Ak sa predpokladá, že pacient má vysoké riziko krvácania, zubný lekár by mal zvážiť konzultáciu s ošetrujúcim lekárom pacienta, aby prediskutoval dočasné prerušenie antitrombotickej liečby.
Klíčová slova:
warfarin – protidoštičková liečba – krvácanie – priame perorálne antikoagulanciá – extrakcia zubov – dentálne výkony – perorálna antikoagulačná liečba
Úvod
Viac ako polstoročie sa perorálna antikoagulačná a protidoštičková liečba používa u pacientov s vysokým rizikom trombembolizmu alebo po prekonaní trombembolickej príhody. Perorálne antikoagulanciá zahŕňajú antagonistov vitamínu K (u nás warfarín) a novšie priame perorálne antikoagulanciá (DOAK) ako je priamy inhibítor faktora IIa trombínu dabigatran a priame inhibítory faktora Xa (apixaban, edoxaban, rivaroxaban). Protidoštičkové lieky zahŕňajú kyselinu acetylsalicylovú (aspirín), klopidogrel, tiklopidín, prasugrel a tikagrelor (1, 2).
Počet pacientov nastavených na perorálnu antikoagulačnú, protidoštičkovú alebo kombinovanú antitrombotickú liečbu sa stále zvyšuje a preto aj zubní lekári sa s nimi stretávajú čoraz častejšie. V prípadoch, keď sa vyžadujú minimálne invazívne dentálne výkony, sú perorálne antitrombotiká pre zubných lekárov aj napriek ich bezpečnosti zdrojom nepohodlia a bežným dôvodom na odporúčanie k špecialistovi (3). Nežiaduce účinky, ktoré odrádzajú zubných lekárov od ošetrenia pacientov užívajúcich antitrombotiká, sú riziko nadmerného krvácania pri invazívnych dentálnych výkonoch, pričom adekvátna hemostáza je rozhodujúca pre ich úspech. Napriek tomu existuje všeobecný konsenzus, že liečebné režimy by sa pred rutinnými dentálnymi výkonmi s nízkym rizikom krvácania nemali meniť (4). Bez antikoagulancií alebo protidoštičkových liekov sú títo pacienti vystavení vyššiemu riziku vzniku trombov, ktoré môžu viesť k trombembólii, mozgovej príhode alebo infarktu myokardu. Z praktického hľadiska je preto dôležité zubné výkony klasifikovať podľa rizika s ním spojeného pooperačného krvácania (Tab. 1).
Tab. 1. Špecifické zubné výkony a riziko procedurálneho krvácanía (upravené podľa: 3–8) 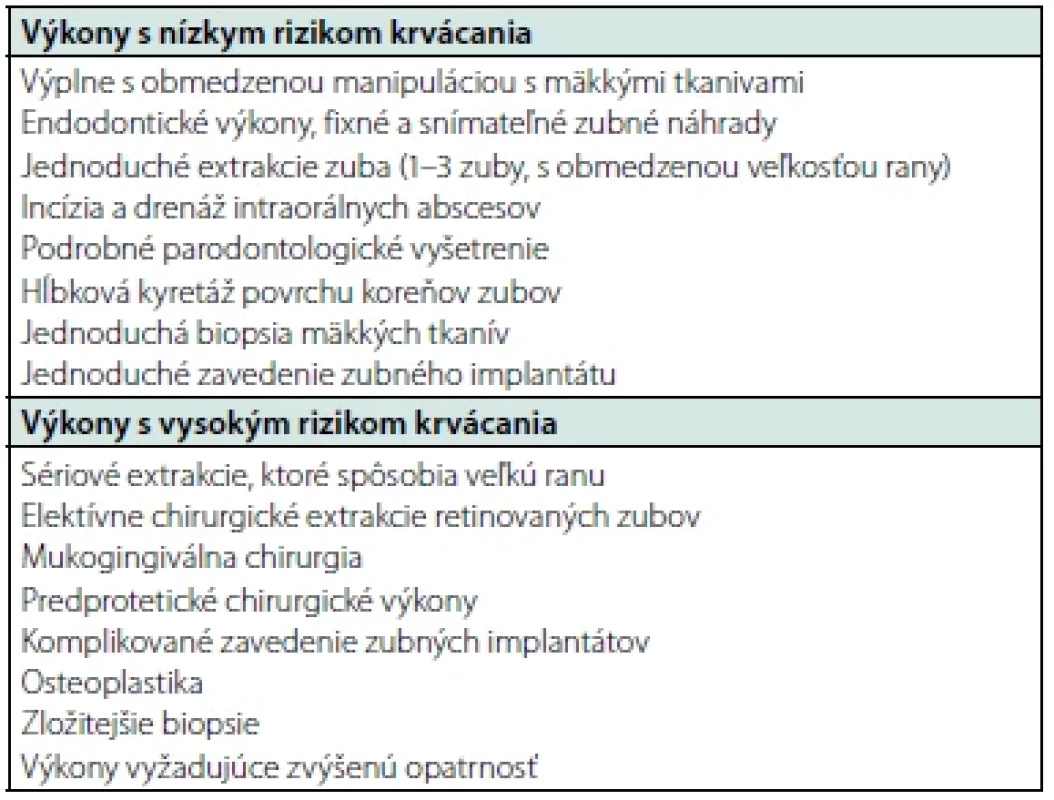
Riziko pooperačného krvácania pri dentálnych výkonoch
V tabuľke 1 sú uvedené dentálne výkony s nízkym alebo vysokým rizikom pooperačného krvácania (3–8).
Možné následky predĺženého krvácania, ktoré sa dajú pri dentálnych výkonoch kontrolovať lokálnymi opatreniami, sa vždy musia posudzovať oproti závažným rizikám vysadenia alebo zníženia dávok antitrombotickej liečby (2, 4). Podľa American Dental Association (ADA) v bežných prípadoch nie je potrebné pri výkonoch s nízkym rizikom krvácania prerušiť liečbu, ale treba použiť lokálne opatrenia na kontrolu krvácania (2). Aj Európska arytmologická asociácia (European Heart Rhythm Association, EHRA) v prípade DOAK navrhuje, aby intervencie nevyhnutne nevyžadujúce ich vysadenie zahŕňali extrakciu 1 – 3 zubov, parodontálnu chirurgiu, incíziu abscesu alebo zavedenie zubného implantátu (8). U pacientov s vyšším rizikom krvácania sa však má akákoľvek navrhovaná úprava liečebného režimu pred zubným chirurgickým výkonom vykonať po konzultácii s ošetrujúcim lekárom pacienta (2).
Protidoštičková liečba
Kyselina acetylsalicylová (aspirín) ako najstarší protidoštičkový liek reverzibilne inhibuje cyklooxygenázu 2 a znižuje tak produkciu tromboxanu A2 v trombocytoch. Bráni tak ich agregácii počas ich života (8–9 dní) (1, 4). Najčastejšie sa používa v nízkych dávkach ako prevencia infarktu myokardu a ischemickej mozgovej príhody. Ďalšie protidoštičkové lieky klopidogrel, tiklopidín, prasugrel a tikagrelor inhibujú ADP‑indukovanú expresiu glykoproteínu IIb/IIIa, umožňujúcu väzbu trombocytov na fibrinogén a ďalšie trombocyty. Ireverzibilnou väzbou blokujú P2Y12 receptor pre ADP (1). V kombinovanej (duálnej) liečbe s aspirínom sú dôležité pri koronárnych intervenciách a v prevencii trombózy implantovaného stentu.
Súčasné odporúčania nenavrhujú prerušenie denného užívania aspirínu pred rutinnými extrakciami zubov, vrátane viacnásobných rutinných extrakcií (4). Odporúčania tiež uvádzajú, že trombembolické riziko prerušenia liečby aspirínom a klopidogrelom pravdepodobne prevažuje nad potenciálnymi krvácavými komplikáciami spojenými s chirurgickým výkonom. V zriedkavých prípadoch, keď sa predpokladá u pacienta vysoké riziko krvácania, by mal zubný lekár zvážiť konzultáciu s ošetrujúcim lekárom pacienta, aby prediskutoval dočasné prerušenie protidoštičkovej liečby. Takéto situácie sa môžu týkať pacientov s kvalitatívnymi alebo kvantitatívnymi poruchami krvných doštičiek, koagulopatiami, zlyhávaním obličiek alebo pečene a alkoholikov, ako aj s kombinovanou antitrombotickou (napr. tripletnou) liečbou. Ak sa pri konzultácii usúdi, že pacient je vystavený príliš vysokému riziku prerušenia protidoštičkovej liečby, treba ho odoslať na liečbu do nemocničného zariadenia. Nemocnica je lepšie vybavená na zvládnutie závažných krvácavých príhod a komplikácií spojených s komplexným zdravotným stavom pacienta (4).
Viaceré americké odborné spoločnosti publikovali spoločný názor na invazívne výkony pri protidoštičkovej liečbe u pacientov so stentmi uvoľňujúcimi liečivo. V duálnej protidoštičkovej liečby pred menším orálnym chirurgickým výkonom sa neodporúča (11).
Antagonisty vitamínu K (warfarín)
Viaceré systematické prehľady a metaanalýzy nepotvrdili zvýšené riziko krvácania spojené s pokračovaním pravidelných dávok warfarínu v porovnaní s prerušením liečby alebo úpravou dávky warfarínu u pacientov podstupujúcich extrakciu jedného alebo viacerých zubov (2). Pacienti, ktorí majú pri liečbe warfarínom medzinárodný normalizovaný pomer (INR) v terapeutickom rozpätí (2 – 3) môžu pokračovať pred výkonom v jeho pravidelnom užívaní. Na základe literárnych prehľadov sa preukázalo, že stredne invazívne zubné chirurgické výkony (definované ako „nekomplikovaná extrakcia zuba“) sú bezpečné aj pri INR do 3,5, podľa niektorých odborníkov až do 4,0 (2). Na základe silných dôkazov sa dospelo k všeobecnej zhode, že liečebné režimy s týmito staršími antikoagulanciami by sa pred dentálnymi výkonmi nemali meniť (2).
Po extrakciách zubov sa síce pri warfaríne zistil vyšší výskyt krvácania (9,1 % pri warfaríne, 8,1 % po jeho ukončení) ako pri protidoštičkovej liečbe (aspirín 1,1 %; klopidogrel 3,1 %; duálna protidoštičková liečba 4,2 %) a v kontrolnej skupine (0,7 %), ale tieto rozdiely neboli významné a nesúviseli s INR alebo počtom a typom extrakcie zubov (12). Pooperačné krvácanie bolo u väčšiny pacientov úspešne zvládnuté lokálnym ošetrením. Aj táto štúdia tak ukázala, že nie je potrebné prerušiť warfarín (INR < 4,0) a protidoštičkovú liečbu pred extrakciou zubov, a že dostatočnú hemostázu je možné dosiahnuť pomocou lokálnych postupov (12). Tento prístup môže uchrániť pacientov pred rizikom trombembólie a nepohodlia z premostenia antikoagulácie heparínom.
Prerušenie warfarínu alebo protidoštičkovej liečby na 3 – 10 dní pred extrakciou zuba bolo u zubných lekárov bežnou praxou, aby sa predišlo riziku krvácania. Predpokladalo sa, že ich vysadenie na krátke obdobie predstavuje pre pacienta zanedbateľné riziko. Ale „rebound“ hyperkoagulačný stav so zvýšenou aktivitou trombínu po vysadení warfarínu a progresívna obnova funkcie krvných doštičiek s nadmernou aktivitou tromboxanu A2 plus znížená fibrinolýza po prerušení aspirínu sú spojené s rizikom trombembólie, čím sa pacient vystavuje vyššiemu riziku recidívy trombózy, mozgovej príhody a infarktu (12).
Priamo pôsobiace perorálne antikoagulanciá (direktné orálne antikoagulanciá, DOAK)
Priame perorálne antikoagulanciá (DOAK) majú viaceré výhody oproti tradičnej perorálnej antikoagulačnej terapii warfarínom (2, 13). Doteraz neexistujú žiadne priame dôkazy z randomizovaných prospektívnych štúdií porovnávajúcich rôzne stratégie periprocedurálneho manažmentu v zubnom lekárstve so špecifickými perorálnymi antikoagulanciami a s hodnotením ich účinkov. Existujú však viaceré štúdie, ktoré sa otázkou krvácavých komplikácií po zubných výkonoch podrobne zaoberali.
Štúdia u pacientov liečených DOAK v porovnaní s warfarínom nezistila žiadny významný rozdiel v počte postextrakčných krvácavých príhod (definovaných ako krvácanie trvajúce dlhšie ako 20 minút) (14). Okrem toho 91,7 % krvácavých príhod bolo miernych a dali sa kontrolovať tlakom na miesto krvácania gázou. Zvyšných 8,3 % vyžadovalo opätovné priblíženie okrajov rany, nanesenie fibrínového tmelu a následné opätovné zašitie (resutúru). Výsledky tejto štúdie naznačujú, že extrakcie zubov a menej invazívne postupy možno v prípade potreby bezpečne vykonávať pomocou lokálnych hemostatických postupov bez úpravy alebo prerušenia prebiehajúcej perorálnej antikoagulačnej liečby (14).
Otázkou, ako bezpečne spravovať DOAK u pacientov vyžadujúcich zubné výkony s nízkym až stredným rizikom krvácania, sa zaoberal aj nedávny systematický prehľad (15). Nízkorizikové výkony boli definované ako podanie lokálneho anestetika, jednoduché výplne, supragingiválne škálovanie a jednotlivá extrakcia zuba; postupy považované za stredne rizikové boli extrakcie 2 – 4 zubov a lokálny gingiválny chirurgický výkon pri ≤ 5 zuboch. Medzi pacientmi, ktorí dostávali DOAK a podstúpili zubné výkony spojené s nízkym až stredným rizikom krvácania, bol výskyt krvácania nízky bez ohľadu na to, či sa v antikoagulačnej liečbe pokračovalo aj periprocedurálne. Krvácanie bolo vo všeobecnosti mierne a kontrolované lokálnymi hemostatickými opatreniami (15).
Neskôr ani systematický prehľad a metaanalýza manažmentu invazívnych orálnych výkonov pri DOAK nepreukázali žiadne dôležité rozdiely v pooperačných krvácavých príhodách medzi pacientmi, ktorí pokračovali v antikoagulačnej liečbe DOAK oproti prerušeniu liečby (16). Jedným z návrhov na zváženie je maximalizovať čas medzi poslednou dávkou DOAK a zubným výkonom.
Stanovením bezpečnosti pokračovania DOAK v porovnaní s warfarínom (INR 2 – 4) pri extrakcii zubov s ohľadom na 7-dňové výsledky krvácania sa zaoberala nedávna štúdia DENTIST (17). Žiadne závažné krvácavé príhody sa pri nej nevyskytli. Výskyt malého plus klinicky relevantného nezávažného krvácania bol porovnateľný medzi kohortami DOAK, a warfarínu (36 % a 43 %). Extrakcie zubov u pacientov, ktorí pokračovali v DOAK teda viedli k podobnému výskytu krvácania ako u pacientov užívajúcich warfarín. Zubné extrakcie zahŕňajúce lokálne hemostatické postupy boli rovnako bezpečné pre pacientov, ktorí pokračujú vo svojom obvyklom dávkovacom režime DOAK, ako aj pre pacientov užívajúcich warfarín s terapeutickým INR. Výsledky ukázali, že nie je potrebné upravovať dávkovanie DOAK pred extrakciou zubov. DOAK aj warfarín teda môžu bezpečne pokračovať pri jednoduchých alebo chirurgických extrakciách zubov, čím sa eliminuje trombotické riziko spojené s prerušením antikoagulácie (17).
K zaujímavým výsledkom dospela prospektívna klinická štúdia, analyzujúca riziko pooperačného krvácania u pacientov podstupujúcich chirurgický výkon s vložením jedného alebo viacerých zubných implantátov, augmentáciou kosti a jej dostavbou pomocou autológnych kostných štepov pri pokračujúcej antikoagulačnej liečbe (18). Pacienti boli liečení protidoštičkovou liečbou, warfarínom, warfarínom s premostením heparínom alebo DOAK. Pacienti v kontrolnej skupine boli bez liečby. Výskyt pooperačných krvácaní bol pri antikoagulačnej liečbe v 3,4 % a bez nej v 0,6 %. Invazívnosť chirurgického výkonu nemala významný vplyv na frekvenciu krvácania. Všetky krvácania boli ľahko kontrolovateľné lokálnymi hemostatickými postupmi. U pacientov užívajúcich DOAK sa nezaznamenalo žiadne pooperačné krvácanie. Autori dospeli k záveru, že pri výkonoch s implantáciou zubov a dostavbou kosti pomocou kostného štepu by antikoagulačná liečba mala pokračovať, aby sa predišlo trombembolickým komplikáciám. Chirurg by mal konsenzuálnom stanovisku sa uvádza, že špecialisti vykonávajúci invazívne alebo chirurgické zákroky (napr. zubní lekári), ktorí majú obavy z periprocedurálneho krvácania, by mali kontaktovať kardiológa pacienta ohľadom jeho protidoštičkového režimu a prediskutovať optimálny manažment pacienta pred vysadením protidoštičkových liekov. Vzhľadom na dôležitosť protidoštičkových liekov po implantácii stentu kvôli minimalizácii rizika jeho trombózy, lieky by sa nemali predčasne vysadiť (9). Tento názor podporili aj ďalšie sledovania, ktoré nezistili klinicky významné zvýšenie rizika pooperačných krvácavých komplikácií v dôsledku invazívnych zubných výkonov či už pri monoterapii alebo duálnej protidoštičkovej terapii (10). V nedávnom systematickom prehľade a metaanalýze hodnotiacej výskyt krvácania po menšom orálnom chirurgickom výkone u pacientov s duálnou protidoštičkovou terapiou (aspirín plus iná protidoštičková liečba) v porovnaní s monoterapiou alebo bez protidoštičkovej liečby sa v rámci všetkých skupín zistil klinicky podobný výskyt krvácania. Keď sa vyskytlo krvácanie, zvládlo sa lokálnymi postupmi a nevyskytli sa žiadne fatálne dôsledky. Autori takisto dospeli k záveru, že prerušenie vždy aplikovať čo najmenej invazívny prístup na zníženie pooperačných rizík a mal by byť schopný aplikovať lokálne hemostatické postupy na prevenciu krvácavých komplikácií (18).
U pacientov liečených DOAK podstupujúcich zubné ošetrenie je vždy potrebné správne zhodnotiť 1) invazívnosť dentálneho výkonu a potenciálne riziko krvácania s ním spojené (Tab. 1) a 2) trombembolické riziko spojené so stavom, ktorý je základom indikácie antikoagulačnej liečby, s možnosťou výskytu komplikácií v prípade vysadenia liečby (13, 19). Je tiež vhodné zvážiť komorbidné stavy (napr. vyšší vek, dysfunkcia obličiek alebo pečene, poruchy hemostázy), ktoré môžu zvýšiť riziko krvácania počas výkonu (19).
Vzhľadom na pomerne skromnú základňu dôkazov o tejto téme sú publikované odporúčania založené väčšinou na názoroch odborníkov a konsenze multidisciplinárnych skupín alebo na klinických skúsenostiach (6). Zubné výkony s nízkym rizikom krvácania (Tab. 1) nevyžadujú zmenu (prerušenie) akéhokoľvek typu antikoagulačnej liečby (2, 3, 6, 13, 19). V prípade DOAK ich možno uskutočniť v čase minimálnej účinnej koncentrácie, ktoré sa vyskytujú 12 hodín po poslednom užití dabigatranu a apixabanu (užívané dvakrát denne) a 24 hodín po poslednom užití rivaroxabanu alebo edoxabanu (užívané raz denne), avšak nie v čase ich vrcholnej koncentrácie (cca 2–3 hodiny po užití). V praxi ide teda o preskočenie rannej dávky DOAK (7, 8). Intervenciu možno teda naplánovať za 18 – 24 hodín po poslednej dávke DOAK a potom o 6–8 hodín neskôr reštartovať liečbu, s vynechaním jednej dávky dabigatranu alebo apixabanu a bez vynechania dávky edoxabanu alebo rivaroxabanu (7, 8). Ak sa používa warfarín, hodnoty INR by mali byť v čase výkonu v terapeutickom rozmedzí (INR ≤ 3) (4, 7, 19). Možné pooperačné krvácavé komplikácie sú zvládnuteľné konvenčnými hemostatickými postupmi (2, 4, 6-7, 13). Premosťovací postup heparínom sa paušálne neodporúča (13).
Zubné výkony pri vysokom riziku krvácania
Zubné výkony spojené s vysokým rizikom pooperačného krvácania (Tab. 1) obyčajne vyžadujú dočasné prerušenie perorálnej antikoagulačnej liečby. Mali by sa vykonávať len po konzultácii s ošetrujúcim lekárom pacienta.
Pacienti, ktorí užívajú perorálne antikoagulanciá a majú súčasne poruchy hemostázy, trombocytopéniu, ochorenie pečene alebo obličiek, môžu mať ešte väčšie riziko krvácania. Je preto potrebné vziať vždy do úvahy charakteristiky pacienta (vrátane veku, rizika mozgovej príhody, krvácavých komplikácií v anamnéze, súbežnej medikácie, funkcie obličiek atď.), ako aj chirurgické faktory, aby sa určilo, kedy prerušiť a reštartovať antikoagulačnú liečbu (8). V týchto prípadoch sa má zvážiť odporúčanie k dentoalveolárnemu chirurgovi alebo maxilofaciálnemu chirurgovi v nemocničnom zariadení (6). Pre zubné výkony s vysokým rizikom krvácania existuje pre každé konkrétne antitrombotikum vypracovaný podrobný harmonogram s načasovaním prerušenia a reiniciovania antitrombotickej liečby (5, 8). Načasovanie prerušenia a reiniciovania liečby bude ovplyvnené renálnou funkciou pacienta, rizikom krvácania pri dentálnom výkone a biologickým polčasom lieku. Akékoľvek rozhodnutie o prerušení antikoagulačnej liečby sa musí urobiť len po starostlivom zvážení rizika trombembolickej príhody oproti riziku pooperačného krvácania. Takéto rozhodnutia treba robiť od prípadu k prípadu a zahŕňajú komunikáciu medzi lekárom pacienta a zubným lekárom. U pacientov s komorbiditami alebo extenzívnymi invazívnymi výkonmi spojenými s vysokým rizikom krvácania možno po súhlase pacientovho ošetrujúceho lekára posunúť čas užitia dennej dávky až po výkone, načasovať dentálnu intervenciu čo najneskôr po poslednej dávke lieku alebo dočasne prerušiť liečbu na 24 – 48 hodín. Pacienti musia byť tiež informovaní o možných rizikách spojených s prerušením alebo neprerušením ich antikoagulácie, aby sa mohli informovane rozhodnúť (6).
Predoperačné premostenie heparínom s nízkou molekulovou hmotnosťou (LMWH) alebo nefrakcionovaným heparínom (UFH) sa u pacientov liečených DOAK pre ich krátky polčas neodporúča, pretože predvídateľné slabnutie antikoagulačného účinku umožňuje správne načasovať krátkodobé prerušenie liečby DOAK pred operáciou (8, 19). U pacientov na warfaríne ako aj pri DOAK je premostenie LMWH/UFH spojené s významne vyšším rizikom závažného krvácania počas prerušenia perorálnej antikoagulácie, ale neznižuje trombembolické príhody (8). Je len málo vysokorizikových situácií, v ktorých možno uvažovať o premostení, zahŕňajúcich urgentný chirurgický výkon s vysokým rizikom krvácania u pacientov s nedávnou (≤ 3 mesiace) trombembolickou príhodou (vrátane mozgovej príhody, systémovej embólie alebo venóznej trombózy a pľúcnej embólie) (8, 19). Ak je potrebné dočasné prerušenie perorálnej antikoagulácie, odporúčaná dĺžka prerušenia pred výkonom je väčšinou založená na riziku krvácania z výkonu a hodnotách INR 5 – 7 dní pred výkonom v prípade warfarínu alebo na renálnych funkciách v prípade DOAK (19). Po invazívnom výkone s dosiahnutou okamžitou a úplnou hemostázou možno vo všeobecnosti DOAK obnoviť (reštartovať) za 6 – 8 hodín po ukončení intervencie, ak nie sú prítomné krvácavé komplikácie (8), zatiaľ čo je rozumné počkať 48 – 72 hodín, ak je riziko postprocedurálneho krvácania vyššie (19).
Ako minimalizovať a manažovať zubné perioperačné krvácanie
Mnohé zubné výkony možno vykonávať aj počas užívania antitrombotík, ak sa pritom použijú opatrenia na minimalizáciu perioperačného krvácania. Väčšine krvácaní sa dá predchádzať použitím lokálnych mechanických aj farmakologických hemostatických postupov, ako je mechanická kompresia, sutúra, hemostatiká alebo antifibrinolytiká (2).
Pri extrakcii zuba u pacienta s antikoaguláciou by sa malo lôžko rany jemne obaliť absorbovateľným hemostatickým obväzom (napr. oxidovaná celulóza, kolagénová špongia, želatínová špongia alebo fibrín bohatý na krvné doštičky) a potom starostlivo zašiť. Sutúra pomáha zadržať hemostatický výplňový materiál a koagulum. Po uzavretí by sa mal na lôžko lokálne aplikovať adekvátny mechanický tlak pomocou gázového tampónika a nechať pacienta doň zahryznúť po dobu 1 hodiny, kým sa krvácanie nezastaví (2, 4). Ďalšiu kontrolu krvácania možno v prípade potreby dosiahnuť vložením čajového vrecúška do lôžka rany a jeho 30 minútovým zahryznutím; kyselina trieslová v bežnom čaji slúži ako lokálny vazokonstriktor (20). Ako doplnok možno použiť lokálne antifibrinolytiká, ako je kyselina ε‑aminokaprónová alebo kyselina tranexamová (u nás je dostupná kyselina aminometylbenzoová) (3, 4). Ak sú indikované ďalšie opatrenia, odporúča sa podľa možností elektrokauterizácia, lokálne anestetikum s obsahom adrenalínu a kostný vosk (3, 4). Oxidovaná celulóza a absorbovateľné špongie pôsobia tak, že poskytujú matricu pre adhéziu a aktiváciu krvných doštičiek. Adrenalín v lokálnom anestetiku pôsobí ako chemický turniket tým, že spôsobuje lokálnu vazokonstrikciu, čím pomáha minimalizovať stratu krvi. Elektrickú kauterizáciu možno indikovať pri lacerácii väčšej cievy, ak sa nevytvoril trombus. Kostný vosk sa používa ako tamponáda, keď zdroj krvácania pochádza z kosti; použité množstvo by malo byť čo najmenšie, pretože vosk nie je absorbovateľný. Ako cudzie teleso môže vyvolať zápalovú reakciu, narušenú osteogenézu alebo zvýšenú náchylnosť na infekciu (4).
Každý pacient by mal dostať jasné, najlepšie písomné pooperačné pokyny. Mal by sa vyvarovať intenzívneho oplachovania, pľuvania, cmúľania alebo žuvania na postihnutej strane. Pokyny by mali obsahovať aj kontakt na ošetrujúceho lekára a inštrukcie pre prípad opakovaného krvácania (6). V tom prípade treba v mieste rany na 20 minút zatlačiť pomocou zloženého kúska gázy. Pacienti by mali byť informovaní o prejavoch nadmerného krvácania, ktoré by mali byť podnetom k tomu, aby vyhľadali ďalšiu starostlivosť v zubnej ambulancii. Obr. 1 je vizuálnym znázornením krokov v manažmente pooperačného krvácania u pacientov na antitrombotickej liečbe vyžadujúcich zubný výkon (4).
Obr. 1. Manažment u pacientov na antitrombotickej liečbe vyžadujúcich dentálny výkon (upravené podľa: Felix et al., 2020 (4)) 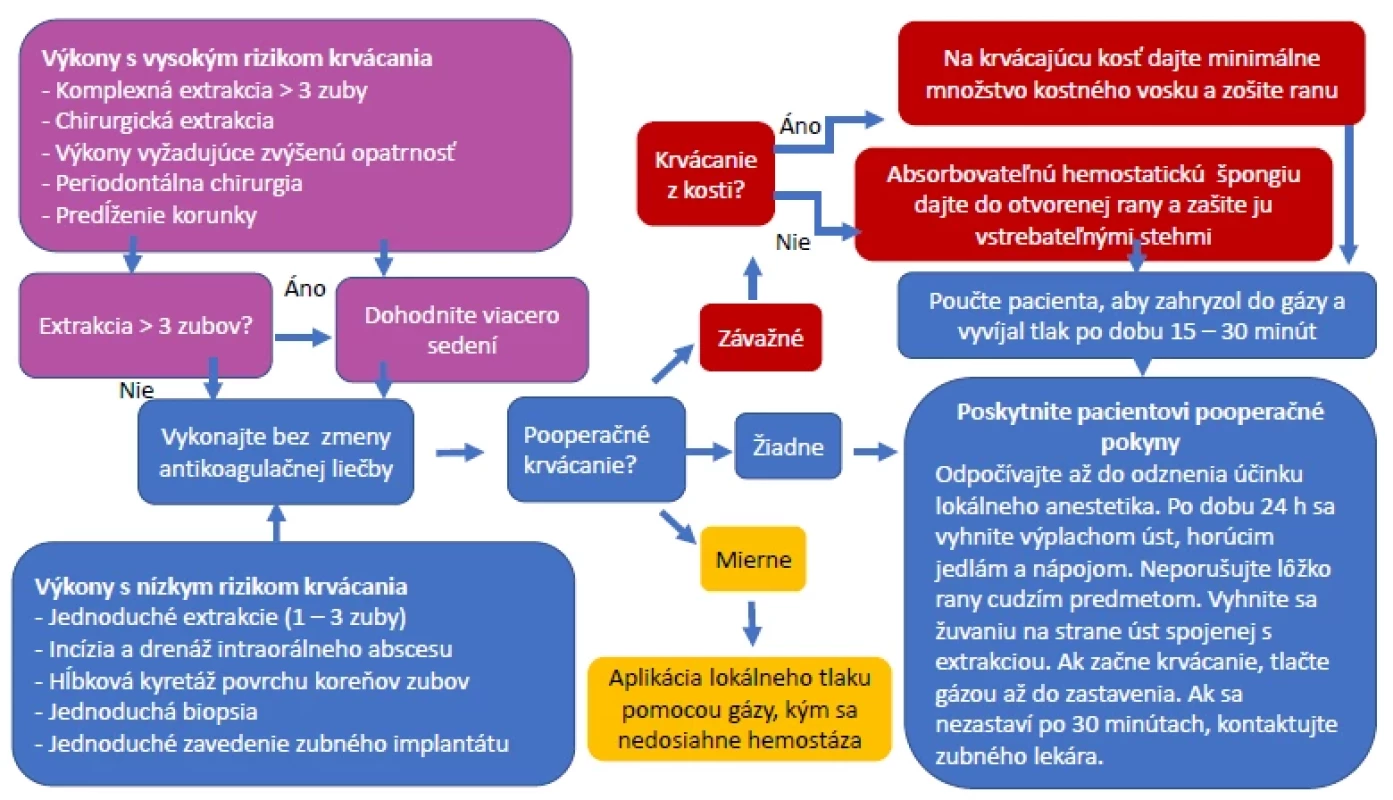
Záver
Existuje všeobecný konsenzus, že vo väčšine prípadov sa liečebné režimy s perorálnymi antitrombotikami pred extrakciou 1 – 3 zubov a ďalšími rutinnými zubnými výkonmi s nízkym rizikom krvácania nemajú upravovať a v liečbe možno pokračovať. Riziká prerušenia alebo zníženia dávok týchto liečebných režimov ďaleko prevažujú nad následkami dlhšieho krvácania, ktoré možno kontrolovať lokálnymi hemostatickými postupmi. Každý pacient sa však musí posudzovať individuálne: napr. pri výraznom zápale ďasien môže byť riziko krvácavých komplikácií vyššie a vyžaduje opatrnosť (6). Zubný výkon je vhodné načasovať v ranných hodinách (najlepšie pri minimálnej koncentrácii liečiva), aby sa umožnilo monitorovanie a manažment prípadného pooperačného krvácania počas bežných ordinačných hodín (5, 6).
Ak pacient na antikoagulačnej liečbe vyžaduje zubný výkon s vysokým rizikom pooperačného krvácania, treba sa rozhodnúť, či liečbu vysadiť alebo nie. Toto rozhodnutie a akékoľvek potenciálne zmeny v liečebnom režime by sa mali naplánovať až po konzultácii s ošetrujúcim lekárom pacienta (6).
V priebehu času môžu zubní lekári očakávať, že sa stretnú s oveľa väčším počtom pacientov liečených DOAK (vďaka ich výhodám) než so staršími antikoagulanciami. Je dôležité, aby zubní lekári poznali dôvody protidoštičkovej a/alebo antikoagulačnej liečby a aby ovládali perioperačný manažment, ak pacienti liečení antitrombotikami vyžadujú invazívny zubný výkon (2, 4).
prof. MUDr. Anna Remková, DrSc.
REMEDIKA, s. r. o., Bratislava
remkova@gmail.comCit. zkr: Vnitř Lék. 2023;69(1):31-36
Článek přijat redakcí: 21. 10. 2022
Článek přijat po recenzích: 13. 12. 2022
Zdroje
1. Remková A, Remko M. Antitrombotiká v klinickej praxi. Samedi: Bratislava 2014 : 318 strán. ISBN 978-80-970825-8-1.
2. American Dental Association 2020. Oral anticoagulant and antiplatelet medications and dental procedures. Available from: https://www.ada.org/resources/research/science‑and‑research‑institute/ oral‑health‑topics/ oral‑anticoagulant‑and‑antiplatelet‑medications‑and‑dental‑procedures
3. Kaplovitch E, Dounaevskaia V. Treatment in the dental practice of the patient receiving anticoagulation therapy. J Am Dental Association. 2019;150(7):P602-608.
4. Felix J, Chaban P, Ouanounou A. Dental management of patients undergoing antithrombotic therapy. J Can Dent Assoc. 2020; k17.
5. Scottish Dental Clinical Effectiveness Programme. Management of dental patients taking anticoagulants or antiplatelet drugs. Dental clinical guidance. August 2015. www. sdcep.org.uk/published‑guidance/ anticoagulants‑and‑antiplatelets).
6. Daly C. Dental note: Treating patients on new anticoagulant drugs. Aust Prescr. 2016;39(6):205-207.
7. Remková A, Deglovič J, Šupler M. Dental procedures in oral anticoagulation therapy. Dentálne výkony pri perorálnej antikoagulačnej liečbe. Cardiology Lett. 2020;29(3):154-159.
8. Steffel J, Collins R, Antz M, et al. 2021 European Heart Rhythm Association Practical Guide on the use of non‑vitamin K antagonist oral anticoagulants in patients with atrial fibrillation. Europace. 2021;23(10):1612-1676.
9. Grines CL, Bonow RO, Casey DE, Jr., et al. Prevention of premature discontinuation of dual antiplatelet therapy in patients with coronary artery stents: a science advisory from the American Heart Association, American College of Cardiology, Society for Cardiovascular Angiography and Interventions, American College of Surgeons, and American Dental Association, with representation from the American College of Physicians. J Am Dent Assoc. 2007; 138(5): 652-655/ Circulation. 2007;115(6):813-818.
10. Napenas JJ, Oost FC, DeGroot A, et al. Review of postoperative bleeding risk in dental patients on antiplatelet therapy. Oral Surg Oral Med Oral Pathol Oral Radiol. 2013;115(4):491 - 499.
11. Ockerman A, Bornstein MM, Leung YY, et al. Incidence of bleeding after minor oral surgery in patients on dual antiplatelet therapy: a systematic review and meta‑analysis. Int J Oral Maxillofac Surg. 2020;49(1):90-98.
12. Lu S‑Y, Lin L‑H, Hsue S‑S. Management of dental extractions in patients on warfarin and antiplatelet therapy. J Formos Med Assoc. 2018;117 : 979e986.
13. Lanau N, Mareque J, Giner L, et al. Direct oral anticoagulants and its implications in dentistry. A review of literature. J Clin Exp Dent. 2017;9(11):e1346-54.
14. Mauprivez C, Khonsari RH, Razouk O, et al. Management of dental extraction in patients undergoing anticoagulant oral direct treatment: a pilot study. Oral Surg Oral Med Oral Pathol Oral Radiol. 2016;122(5):e146-155.
15. Lusk KA, Snoga JL, Benitez RM, et al. Management of direct‑acting oral anticoagulants surrounding dental procedures with low‑to‑moderate risk of bleeding. J Pharm Pract. 2018;31(2):202-207.
16. Manfredi M, Dave B, Percudani D, et al. World workshop on oral medicine VII: Direct anticoagulant agents management for invasive oral procedures: A systematic review and meta‑analysis. Oral, DiS. 2019;25Suppl1 : 157-173.
17. Brennan Y, Ying Gu Y, Schifter M, et al. Dental extractions on direct oral anticoagulants vs. warfarin: The DENTST study. Res Pract Thromb Haemost. 2020; 4 : 278–284.
18. Clemm R, Neukam FW, Rusche B, et al. Management of anticoagulated patients in implant therapy: a clinical comparative study. Clin Oral Impl Res. 2016; 27(10):1274-1282.
19. Gorog DA, Gue YX, Chao T‑F, et al. Assessment andmitigation of bleeding risk in atrial fibrillation and venous thromboembolism: A Position Paper from the ESC Working Group on Thrombosis, in collaboration with the European Heart Rhythm Association, the Association for Acute CardioVascular Care and the Asia‑Pacific Heart Rhythm Society. Europace. 2022;00,1–28. https://doi.org/10.1093/europace/euac020
20. Hupp JR, Ellis E, Tucker MR. Contemporary oral and maxillofacial surgery. 6th ed. St. Louis, Mo.: Mosby; 87 s. ISBN 978-0-323-09177-0
Štítky
Diabetologie Endokrinologie Interní lékařství
Článek Histaminová intoleranceČlánek Novinky v kardiologii 2022Článek ESC 2022 a studie DELIVERČlánek Zprávy o knihách
Článek vyšel v časopiseVnitřní lékařství
Nejčtenější tento týden
2023 Číslo 1- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
- Magnosolv a jeho využití v neurologii
- Moje zkušenosti s Magnosolvem podávaným pacientům jako profylaxe migrény a u pacientů s diagnostikovanou spazmofilní tetanií i při normomagnezémii - MUDr. Dana Pecharová, neurolog
- Biomarker NT-proBNP má v praxi široké využití. Usnadněte si jeho vyšetření POCT analyzátorem Afias 1
- S prof. Vladimírem Paličkou o racionální suplementaci kalcia a vitaminu D v každodenní praxi
-
Všechny články tohoto čísla
- Co je nového v doporučeních ESC 2022 pro předoperační vyšetření a perioperační péči
- Infekční komplikace syndromu diabetické nohy – diagnostika a léčba
- Jistoty a nejistoty na křižovatkách současné medicíny
- Dentálne výkony pri perorálnej antitrombotickej liečbe
- Histaminová intolerance
- Črevný mikrobióm a transplantácia obličky
- Diferenciální diagnostika urychlení sedimentace erytrocytů
- Novinky v kardiologii 2022
- ESC 2022 a studie DELIVER
- Zprávy o knihách
- Izolovaná plicní embolie – specifická klinická jednotka?
- Vnitřní lékařství
- Archiv čísel
- Aktuální číslo
- Pouze online
- Informace o časopisu
Nejčtenější v tomto čísle- Histaminová intolerance
- Diferenciální diagnostika urychlení sedimentace erytrocytů
- Dentálne výkony pri perorálnej antitrombotickej liečbe
- Co je nového v doporučeních ESC 2022 pro předoperační vyšetření a perioperační péči
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



