-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Interdisciplinární spolupráce k maximálnímu zrychlení dostupnosti moderní léčby ischemických iktů pro všechny nemocné, kteří potřebují endovaskulární trombektomii
Interdisciplinary cooperation for a maximum acceleration of availability of modern therapy for ischemic stroke for all patients in need of endovascular thrombectomy
Catheter-based (endovascular) thrombectomy is class I.A indication for the treatment of acute ischemic stroke. However, its availability in most countries is extremely low due to the lack of trained staff. Even the countries with best stroke services (e.g. Czech Republic) currently treat only one third of patients, who would be indicated to such therapy and in many countries the treatment simply is not available. It is estimated, that on the European level only 10% of the suitable patients are currently treated. This review manuscript is written by representatives of the three main specializations dealing with acute ischemic stroke treatment and prevention: a neurologist, a radiologist and a cardiologist. The aim is to demonstrate, that only close interdisciplinary cooperation may improve the outcomes of this devastating disease.
Keywords:
acute ischemic stroke – endovascular thrombectomy – interdisciplinary cooperation
Autoři: Petr Widimský 1; Ivana Štětkářová 2; Hana Malíková 3
Působiště autorů: III. interní – kardiologická klinika 3. LF UK a FN Královské Vinohrady, Praha 1; Neurologická klinika 3. LF UK a FN Královské Vinohrady, Praha 2; Radiodiagnostická klinika 3. LF UK a FN Královské Vinohrady, Praha 3
Vyšlo v časopise: Vnitř Lék 2019; 65(10): 606-609
Kategorie: Přehledné referáty
Souhrn
Katetrizační (endovaskulární) trombektomie je indikací třídy I.A pro léčbu akutní ischemické mozkové příhody. Její dostupnost ve většině zemí je však z důvodu nedostatku školeného lékařského zdravotnického personálu extrémně nízká. Dokonce i země s nejlepšími službami v oblasti léčby mozkové příhody (např. Česká republika) v současnosti léčí pouze jednu třetinu pacientů, kteří by byli k takové terapii indikováni, a v mnoha zemích tato léčba prostě není dostupná. Odhaduje se, že v Evropě je nyní touto metodou léčeno pouze 10 % z pacientů pro ni vhodných. Tento přehledový rukopis napsali zástupci tří hlavních specializací zabývajících se léčbou a prevencí akutní ischemické mozkové příhody: neurologem, radiologem a kardiologem. Jeho cílem je prokázat, že pouze úzká interdisciplinární spolupráce může zlepšit výsledky léčby této vážné choroby.
Klíčová slova:
akutní ischemická mozková příhoda – endovaskulární trombektomie – interdisciplinární spolupráce
Úvod
Ischemická cévní mozková příhoda (iCMP) je jednou z nejobávanějších a bohužel i nejčastějších závažných diagnóz v medicíně. V Evropě na iCMP ročně umírá více než 1 milion (!) nemocných [1] a iCMP je rovněž nejčastější příčinou dlouhodobé či trvalé závažné invalidity [2]. Klinické výsledky léčby iCMP se zpravidla hodnotí podle sedmistupňové modifikované Rankinovy škály (mRs 0–6), která udává funkční důsledky iCMP pro dlouhodobý osud nemocného. Za úspěšnou léčbu se zpravidla považuje výsledné hodnocení mRS 0, 1 nebo 2 (tj. pacient je po iCMP soběstačný). Ze všech iCMP se úspěšně zotaví jen asi třetina nemocných, třetina zemře a třetina zůstane trvale invalidní [3–5]. Významný posun a velkou naději pro nemocné s iCMP znamenaly výsledky 7 randomizovaných studií srovnávajících moderní léčbu endovaskulární trombektomií (EVT) oproti nejlepší možné farmakologické léčbě včetně intravenózní trombolýzy (IVTL). Výsledky jsou shrnuty v metaanalýze [6], která ukázala, že nejlepší farmakoterapie včetně IVTL dokáže úspěšně vyléčit jen 26 % nemocných se středně velkými či velkými iCMP, zatímco EVT má úspěšnost léčby 46 %. V Evropě, v USA i v Kanadě rychle následovalo vydání nových doporučených postupů (guidelines) pro léčbu iCMP [7–9] a EVT je v nich jednoznačně doporučena jako nejlepší léčba pro nemocné, kteří splňují indikační kritéria (indikace I.A). Navzdory těmto doporučením nebyla ani koncem roku 2018 (tj. za 4 roky po zveřejnění první z těchto studií a 3 roky po zveřejnění uvedených guidelines) v žádné zemi na světě EVT dostupná pro všechny nemocné, a dokonce ani ne pro většinu nemocných s iCMP, kteří by mohli z EVT profitovat. Tuto zoufalou situaci velmi dobře dokumentují 2 recentní publikace v European Stroke Journal [10,11]. Dovolíme si níže shrnout podstatné informace z obou těchto studií.
Výsledky studií
Meekin et al [10] analyzovali data z randomizovaných kontrolovaných studií a z národních registrů a z těchto dat určovali, kolik nemocných ve Velké Británii je vhodných k EVT. Mnoho nemocných s iCMP je vyšetřeno do 4 hod od začátku příznaků (jsou tedy kandidáty pro IVTL), většina pak splňuje časové okno do 6 hod pro indikaci EVT. Pokročilé zobrazovací metody (perfuzní CT nebo MR) sice malou část těchto nemocných kontraindikují (přítomnost plně vyvinuté ireverzibilní ischemie na zobrazovacích metodách), ale přibližně 3krát větší počet pacientů naopak indikují i po tomto časovém okně. Část ohrožené mozkové tkáně lze u vhodně indikovaných pacientů zachránit až 24 hod po začátku iktu. Pokud by v Británii byla EVT dostupná pro všechny vhodné nemocné, každoročně by se podařilo vrátit do soběstačného života 4 280 pacientů, kteří v současné době končí jako těžce invalidní, odkázáni na pomoc druhých. Autoři shrnují, že 10 % všech nemocných hospitalizovaných v Británii pro iCMP je vhodných pro EVT. Je pravděpodobné, že používání vysoce moderních zobrazovacích metod u nemocných přicházejících později by dále zvýšilo využití EVT až na 16 % všech nemocných s iCMP. V současné době je tato léčba poskytována jen 0,6 % těchto nemocných, je tedy nutno dostupnost EVT zvýšit 17krát popř. až 27krát.
De Sousa et al [11] provedli velmi důkladnou analýzu léčby iCMP ve 44 evropských státech. Jejich zjištění jsou alarmující. Ve 24 státech se EVT rozvíjí, avšak 20 evropských států nemá žádný plán pro rozvoj této léčby! IVTL byla v roce 2016 použita k léčbě 142 nemocných na 1 milion obyvatel Evropy, čemuž odpovídá použití IVTL u 7,3 % nemocných s iCMP. EVT byla použita k léčbě 37 nemocných na 1 milion obyvatel, což odpovídá pouhému 1,9 % všech iCMP. Jedno komplexní cerebrovaskulární centrum poskytující EVT slouží v průměru pro 1,1 milion obyvatel. To je vcelku optimální hustota EVT center, ale zcela tristní je, že naprostá většina center není schopna poskytnout tuto léčbu všem indikovaným nemocným, protože nezajišťují služby 24 hod denně/7 dnů v týdnu. Jinak řečeno: technologie v Evropě je dostupná, ale chybí vyškolený personál (zejména neurointervenční specialisté) a tam, kde personál je, zase chybí motivace zajistit služby tak, aby léčba byla dostupná všem nejen po celou pracovní dobu, ale i v noci, o víkendech a ve svátek. Česká republika (v registru ji zastupoval prim. A. Tomek) je na tom zdánlivě dobře. Počtem provedených EVT na milion obyvatel jsme na 2. místě v Evropě za Německem. Pokud se hodnotí počet provedených EVT na 1 000 iCMP (tato analýza lépe odráží dostupnost léčby pro reálné nemocné s iCMP) se dostáváme až na 11. místo v Evropě (graf). Důležité však je, že i nejlepší státy v tomto hodnocení (Německo, Francie) nedokáží zajistit EVT léčbu ani třetině vhodných nemocných (pokud platí výše uvedené výpočty Meekina et al).
Graf 1. Počty endovaskulárních trombektomií (EVT) na 1 000 ischemických iktů v evropských zemích v roce 2016. Upraveno podle [11] ![Počty endovaskulárních trombektomií (EVT) na 1 000 ischemických iktů v evropských zemích v roce 2016.
Upraveno podle [11]](https://pl-master.mdcdn.cz/media/image_pdf/d986863f25b0f85631d9727950eeefbc.png?version=1578154492)
Možnost dostupnosti
Co brání tomu, aby se EVT rychle stala dostupnou pro všechny nemocné s iCMP, kteří ji potřebují? Odpověď na tuto otázku není jednoduchá, jelikož tuto problematiku ovlivňuje řada faktorů (tab). Je samozřejmě nutné vyvinout maximální snahu ovlivnit všechny tyto faktory a tato snaha jistě musí mít v každé zemi trochu jiné formy. Ve státech s dostatečným počtem komplexních cerebrovaskulárních center poskytujících EVT (např. Německo, Francie, Švýcarsko či Česká republika) je nutno zaměřit úsilí především na to, aby tato centra skutečně garantovala nepřetržité poskytování léčby (24/7/365) a měla dostatečnou kapacitu přijímat všechny vhodné nemocné a aby všichni lékaři bez ohledu na specializaci znali indikace EVT a uměli nemocné okamžitě posílat do příslušných center. V jiných státech (např. Velká Británie, Švédsko, Itálie, Polsko aj) je nutné do EVT zapojit i jiné specialisty. V těchto případech jsou ideálními kandidáty intervenční kardiologové a angiologové se zkušeností mimo jiné i s karotickým stentingem. Ovšem právě zapojení intervenčních kardiologů a angiologů do intervenční léčby iCMP není bez překážek. Reálnou překážkou jsou v první řadě velmi přísné kvalifikační podmínky na vyškolení těchto specialistů. Tyto podmínky jsou dané společným konsenzem řady neuroradiologických, neurologických a neurochirurgických odborných společností, které v roce 2016 zveřejnily „Training Guidelines for Endovascular Ischemic Stroke Intervention: An International multi-society consensus document“, ve kterých definovaly nejen jasná kvalifikační kritéria pro provádění EVT, ale rovněž kritéria kontroly kvality těchto výkonů (sledování procenta úspěšných rekanalizací a rovněž výskyt periproceduálních komplikací, jako je krvácení a embolizace) a pravidla pro kontinuální vzdělávání v této problematice [12]. Podle těchto pravidel lékaři bez předchozí specializace v neurologických oborech, tj. specialisté vyjma neuroradiologů, neurologů a neurochirurgů, by měli podstoupit alespoň roční zaškolení v klinických neurovědách a neuroimagingu se zaměřením na CMP. Poté by měli všichni bez rozdílu prodělat alespoň roční tréning ve vlastních neurointervenčních metodách. Reálně to znamená, že by každý lékař, který chce provádět EVT u iktů, absolvoval 2letý pobyt v komplexním cerebrovaskulárním centru. To je samozřejmě utopie z několika důvodů:
- v zemích, v nichž je dostatek takových center, není moc velká potřeba, aby se zaškolovali kardiologové či angiologové
- naopak v zemích, v nichž je kvůli malým počtům EVT velká potřeba rychlého zapojení nových zkušených lékařů, nemají tato centra prakticky žádnou školící kapacitu
- žádný zkušený intervenční kardiolog/angiolog nemůže na 2 roky opustit své místo a strávit tak dlouhý čas v cerebrovaskulárním centru
- pro intervenční kardiology/angiology s bohatými endovaskulárními zkušenostmi včetně karotického stentingu je takový požadavek špatně odůvodnitelný, postačí jim kratší doba neuro-tréninku
Tab. 1. Co brání rozvoji endovaskulární léčby ischemické cévní mozkové příhody? 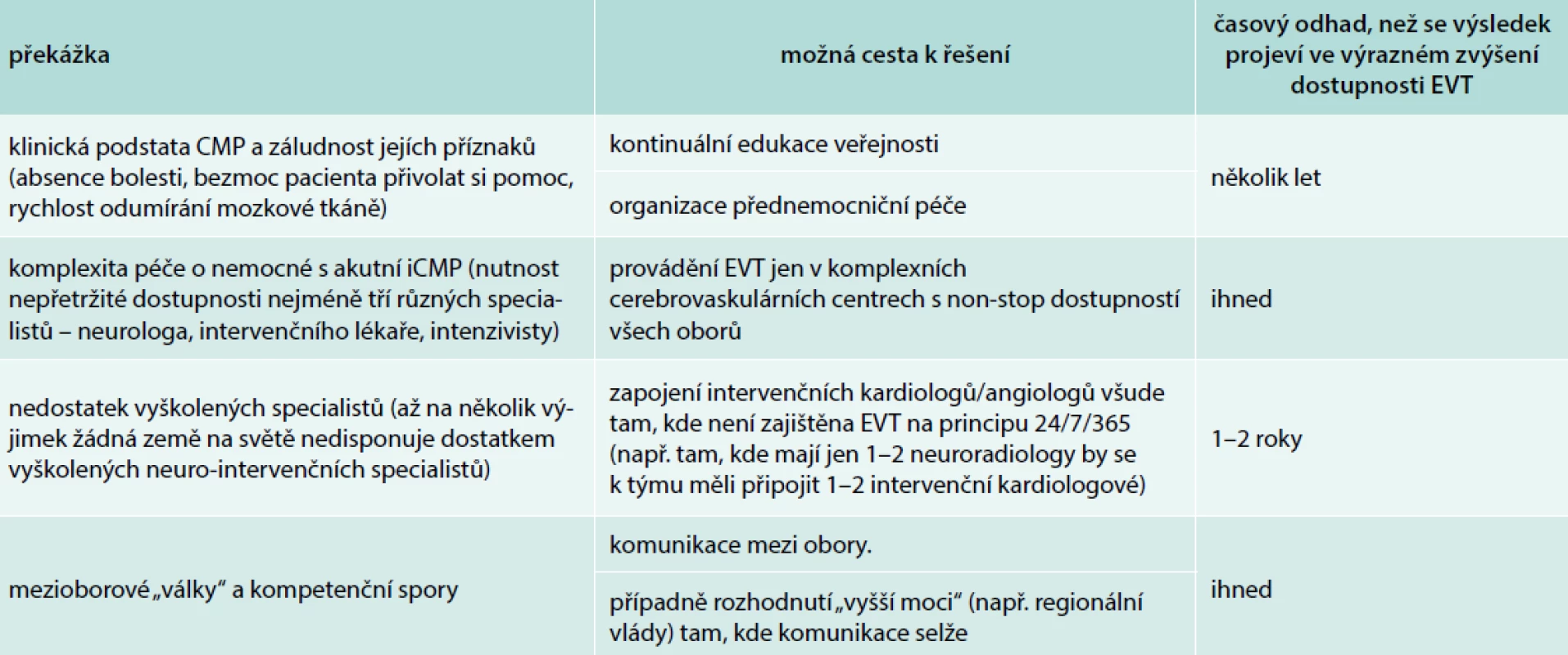
CMP – cévní mozková příhoda iCMP – ischemická cévní mozková příhoda EVT – endovaskulární trombektomie Kromě toho se domníváme, že všeobecně lze zpochybnit specializační požadavky, které se opírají pouze o časovou dobu tréningu, místo, aby definovaly potřebné počty pod odborným dohledem samostatně provedených výkonů. Samozřejmě se nelze nezmínit ani o dalších faktorech, které jsou objektivně neměřitelné, ale rovněž významně komplikují péči o pacienty s iCMP, a to jsou mezioborové a kompetenční spory.
Závěr
Z výše uvedených faktů, je jasné, že již nyní čelíme obrovskému dilematu, které by měly řešit „vyšší instance“ – národní či regionální vlády a seriózní etické komise. Položme si tedy zásadní otázku: Co je pro nemocné s iCMP lepší?
Buď
Maximální kvalita péče, která smí být poskytována jen malým počtem superspecialistů? Výsledkem takového postupu bude o něco vyšší úspěšnost výkonů a o něco nižší procento komplikací. Cenou za to bude menší dostupnost a mnohem pomalejší rozšiřování EVT. V podmínkách výše zmiňované Velké Británie odhaduji (pozn. autora P.W.), že zvýšení počtu EVT ze současných 0,6 % na ideálních 10–16 % ze všech iCMP by při této variantě trvalo minimálně 20 let a doplatily by na něj desítky tisíc nemocných.
Nebo
Maximální dostupnost péče, která bude poskytována lékaři zkušenými v perkutánních intervencích bez ohledu na jejich původní specializaci, jen po kratším zácviku v EVT? Výsledkem bude rychlé rozšíření dostupnosti EVT v zemích či oblastech, v nichž je málo intervenčních neurospecialistů, ale dostatek intervenčních kardiologů/angiologů pravděpodobně za cenu mírného snížení úspěšnosti výkonů a možná i mírného zvýšení rizika komplikací.
Evropská kardiologická společnost (ESC) již na výše zmíněná fakta zareagovala a založila v roce 2016 tzv. ESC radu pro ikty (ESC Council on Stroke). Ta sdružuje v současné době přes 1 300 specialistů různých oborů a jejím cílem je překlenovat mezioborové bariéry a stimulovat spolupráci mezi kardiology, neurology, radiology, cévními chirurgy, angiology, neurochirurgy, internisty, intenzivisty, rehabilitačními a dalšími specialisty, kteří se podílejí na diagnostice, léčbě a prevenci iCMP. „Position paper“ vydaný v roce 2017 [13] deklaruje cíle ESC v této oblasti a vyzývá k mezioborové spolupráci.
Doručeno do redakce 20. 11. 2018
Přijato po recenzi 23. 9. 2019
prof. MUDr. Petr Widimský, DrSc.
III. interní - kardiologická klinika 3. LF UK a FN Královské Vinohrady, Praha
Zdroje
- [European Heart Network]. European cardiovascular disease statistics. European Heart Network: Brussels 2017. Dostupné z WWW: <http://www.ehnheart.org/cvd-statistics.html>.
- Townsend N, Wilson L, Bhatnagar P et al. Cardiovascular disease in Europe: epidemiological update 2016. Eur Heart J 2016; 37(42): 3232–3245. Dostupné z DOI: <http://dx.doi.org/10.1093/eurheartj/ehw334>.
- Feigin VL, Lawes CM, Bennett DA et al. Worldwide stroke incidence and early case fatality reported in 56 population-based studies: a systematic review. Lancet Neurol 2009; 8(4): 355–369. Dostupné z DOI: <http://dx.doi.org/10.1016/S1474–4422(09)70025–0>.
- Heuschmann PU, Wiedmann S, Wellwood I et al. Three month stroke outcome: the European Registers of Stroke (EROS) investigators. Neurology 2011; 76(2): 159–165. Dostupné z DOI: <http://dx.doi.org/10.1212/WNL.0b013e318206ca1e>.
- Truelsen T, Piechowski-Jozwiak B, Bonita R et al. Stroke incidence and prevalence in Europe: a review of available data. Eur J Neurol 2006; 13(6): 581–598. Dostupné z DOI: <http://dx.doi.org/10.1111/j.1468–1331.2006.01138.x>.
- Sardar P, Chatterjee S, Giri J et al. Endovascular therapy for acute ischaemic stroke: a systematic review and meta-analysis of randomized trials. Eur Heart J 2015; 36(35): 2373–2380. Dostupné z DOI: <http://dx.doi.org/10.1093/eurheartj/ehv270>.
- Powers WJ, Rabinstein AA, Ackerson T et al. [American Heart Association Stroke Council]. 2018 Guidelines for the Early Management of Patients With Acute Ischemic Stroke: A Guideline for Healthcare Professionals From the American Heart Association/American Stroke Association. Stroke 2018; 49(3): e46-e110. Dostupné z DOI: <http://dx.doi.org/10.1161/STR.0000000000000158>.
- Casaubon LK, Boulanger JM, Blacquiere D et al. [Heart and Stroke Foundation of Canada Canadian Stroke Best Practices Advisory Committe]. Canadian Stroke Best Practice Recommendations: Hyperacute Stroke Care Guidelines, Update 2015. Int J Stroke 2015; 10(6): 924–940. Dostupné z DOI: <http://dx.doi.org/10.1111/ijs.12551>.
- Wahlgren N, Moreira T, Michel P et al. [ESO-KSU, ESO, ESMINT, ESNR and EAN]. Mechanical thrombectomy in acute ischemic stroke: Consensus statement by ESO-Karolinska Stroke Update 2014/2015, supported by ESO, ESMINT, ESNR and EAN. Int J Stroke 2016; 11(1): 134–147. Dostupné z DOI: <http://dx.doi.org/10.1177/1747493015609778>.
- McMeekin P, White P, James MA et al. Estimating the number of UK stroke patients eligible for endovascular thrombectomy. Eur Stroke J 2017; 2(4): 319–326. Dostupné z DOI: <http://dx.doi.org/10.1177/2396987317733343>.
- De Sousa DA, von Martial R, Abilleira S et al. [ESO ESMINT EAN SAFE Survey on Stroke Care collaborators]. Access to and delivery of acute ischaemic stroke treatments: A survey of national scientific societies and stroke experts in 44 European countries. Eur Stroke J 2019; 4(1): 13–28. Dostupné z DOI: <https://journals.sagepub.com/doi/full/10.1177/2396987318786023>.
- Lavine SD, Cockroft K, Hoh B et al. Training Guidelines for Endovascular Stroke Intervention: An International Multi-Society Consensus Document. Interv Neurol 2016; 5(1–2): 51–56. Dostupné z DOI: <http://dx.doi.org/10.1159/000444945>.
- Widimsky P, Doehner W, Diener HC et al. [ESC Council on Stroke]. The role of cardiologists in stroke prevention and treatment: position paper of the European Society of Cardiology Council on Stroke. Eur Heart J 2018; 39(17): 1567–1573. Dostupné z DOI: <http://dx.doi.org/10.1093/eurheartj/ehx478>.
Štítky
Diabetologie Endokrinologie Interní lékařství
Článek vyšel v časopiseVnitřní lékařství
Nejčtenější tento týden
2019 Číslo 10- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
- Magnosolv a jeho využití v neurologii
- Moje zkušenosti s Magnosolvem podávaným pacientům jako profylaxe migrény a u pacientů s diagnostikovanou spazmofilní tetanií i při normomagnezémii - MUDr. Dana Pecharová, neurolog
- Biomarker NT-proBNP má v praxi široké využití. Usnadněte si jeho vyšetření POCT analyzátorem Afias 1
-
Všechny články tohoto čísla
- Úvodník
- Interdisciplinární spolupráce k maximálnímu zrychlení dostupnosti moderní léčby ischemických iktů pro všechny nemocné, kteří potřebují endovaskulární trombektomii
- Novinky ve farmakologické léčbě srdečního selhání
- Nová evropská guidelines diagnostiky a léčby hypertenze 2018 – stručný komentář
- Akutní a rekurentní perikarditida
- Profylaxe infekční endokarditidy – nekonečný příběh s pestrou minulostí, neurčitou přítomností a nejasnou budoucností
- Zánětlivá onemocnění myokardu
- Současné a budoucí trendy v léčbě dyslipidemií
- Genetické vyšetření u pacientů s hypertrofickou kardiomyopatií
- Tako-tsubo syndrom
- Odešel profesor Marek, velký internista, endokrinolog, ale především velký člověk
- Z odborné literatury
- Vnitřní lékařství
- Archiv čísel
- Aktuální číslo
- Pouze online
- Informace o časopisu
Nejčtenější v tomto čísle- Akutní a rekurentní perikarditida
- Novinky ve farmakologické léčbě srdečního selhání
- Tako-tsubo syndrom
- Profylaxe infekční endokarditidy – nekonečný příběh s pestrou minulostí, neurčitou přítomností a nejasnou budoucností
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



