-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Top novinky
ReklamaStudie SPRINT. Randomizovaná studie porovnávající intenzivní kontrolu systolického tlaku s kontrolou standardní
The SPRINT Research. A Randomized Trial of Intensive versus Standard Blood-Pressure Control
Background:
The most appropriate targets for systolic blood pressure to reduce cardiovascular morbidity and mortality among persons without diabetes remain uncertain.Methods:
We randomly assigned 9 361 persons with a systolic blood pressure of 130 mm Hg or higher and an increased cardiovascular risk, but without diabetes, to a systolic blood-pressure target of less than 120 mm Hg (intensive treatment) or a target of less than 140 mm Hg (standard treatment). The primary composite outcome was myocardial infarction, other acute coronary syndromes, stroke, heart failure, or death from cardiovascular causes.Results:
At 1 year, the mean systolic blood pressure was 121.4 mm Hg in the intensive treatment group and 136.2 mm Hg in the standard-treatment group. The intervention was stopped early after a median follow-up of 3.26 years owing to a significantly lower rate of the primary composite outcome in the intensive-treatment group than in the standard-treatment group (1.65 % per year vs 2.19 % per year; hazard ratio with intensive treatment, 0.75; 95% confidence interval (CI) 0.64 to 0.89; p < 0.001). All causes mortality was also significantly lower in the intensive-treatment group (hazard ratio, 0.73; 95% CI 0.60 to 0.90; p = 0.003). Rates of serious adverse events of hypotension, syncope, electrolyte abnormalities, and acute kidney injury or failure, but not of injurious falls, were higher in the intensive-treatment group than in the standard-treatment group.Conclusions:
Among patients at high risk for cardiovascular events but without diabetes, targeting a systolic blood pressure of less than 120 mm Hg as compared with less than 140 mm Hg, resulted in lower rates of fatal and nonfatal major cardiovascular events and death from any cause, although significantly higher rates of some adverse events were observed in the intensive-treatment group. Funded by the National Institutes of Health.Key words:
intensive treatment of hypertension – rates of serious adverse – SPRINT
Autoři: Jiří Widimský
Působiště autorů: Klinika kardiologie IKEM, Praha
Vyšlo v časopise: Vnitř Lék 2016; 62(1): 44-47
Kategorie: Přehledné referáty
Souhrn
Zdůvodnění:
Nejvýhodnější hodnota snížení systolického krevního tlaku vedoucí ke snížení kardiovaskulární morbidity u pacientů bez diabetu není dosud známa.Metodika:
Autoři studie SPRINT randomizovali 9 361 osob se systolickým krevním tlakem ≥ 130 mm Hg a se zvýšeným kardiovaskulárním rizikem, ale bez diabetu, na skupinu s cílovým systolickým krevním tlakem < 120 mm Hg (intenzivní léčba) a na skupinu s cílovým systolickým tlakem < 140 mm Hg (standardní léčba). Primárním kombinovaným cílem byly infarkt myokardu, jiné akutní koronární syndromy, cévní mozková příhoda, srdeční selhání, nebo úmrtí z kardiovaskulárních příčin.Výsledky:
Po jednom roce studie byl průměrný systolický krevní tlak 121,4 mm Hg v intenzivně léčené skupině a 136,2 mm Hg ve standardně léčené skupině. Intervence byla přerušena brzy po dosažení mediánu sledování 3,26 let pro významně nižší výskyt primárního kombinovaného cíle v intenzivně léčené skupině oproti standardně léčené skupině (1,65 % ročně vs 2,19 % ročně; HR 0,75; 95% CI 0,64–0,89; p < 0,001). Celková mortalita byla též významně nižší v intenzivně léčené skupině (HR 0,73; 95% CI 0,60–0,90; p = 0,003). Výskyt závažných nežádoucích účinků – hypotenze, synkopy, abnormality elektrolytů a poškození nebo selhání ledvin, ale nikoliv pádů se zraněním – byl vyšší v intenzivně léčené skupině oproti standardně léčené skupině.Závěry:
Snaha o snížení krevního tlaku u pacientů s vysokým rizikem kardiovaskulární příhody, ale bez diabetu, na hodnoty < 120 mm Hg vedla v porovnání se snížením systolického krevního tlaku < 140 mm Hg k nižšímu výskytu fatálních a nefatálních větších kardiovaskulárních příhod i celkové mortality, i když některé nežádoucí účinky byly častější ve skupině pacientů intenzivně léčených.Klíčová slova:
intenzivní léčba hypertenze – nežádoucí účinky – SPRINTStudie SPRINT
Velká studie sponzorovaná Národními zdravotními instituty (National Institutes of Health – NIH), primárně Národním ústavem pro studium srdce, plíce a krve (National Heart, Lung, and Blood Institute – NHLBI) randomizovala 9 361 osob se systolickým tlakem 130 mm Hg až 180 mm Hg a zvýšeným kardiovaskulárním rizikem, ale bez diabetu, na intenzivně léčenou skupinu s cílem systolického TK < 120 mm Hg a porovnala ji se skupinou léčenou standardní léčbou s cílem systolického TK < 140 mm Hg [1].
Primárním kombinovaným cílem studie byl výskyt infarktů myokardu, jiných akutních koronárních syndromů, cévních mozkových příhod, srdečního selhání nebo kardiovaskulárních úmrtí.
Po jednom roce trvání studie byl průměrný systolický tlak 121,4 mm Hg v intenzivně léčené skupině vs 136,2 mm Hg ve standardně léčené skupině. Průměrný rozdíl v hodnotě systolického tlaku mezi oběma skupinami činil 14,8 mm Hg a byl zjištěn již po 1. roce studie a dále přetrvával.
Průměrný diastolický tlak po jednom roce léčby byl 68,7 mm Hg v intenzivně léčené skupině a 76,3 mm Hg ve standardně léčené skupině.
Kromě domácího měření krevního tlaku, které bylo pro studii směrodatné, byl krevní tlak měřen také v ordinaci lékaře. Kontrola TK byla prováděna po 1 měsíci a poté po 3 měsících. Krevní tlak v ordinaci lékaře byl měřen vždy 3krát a ze 3 hodnot se bral jejich průměr.
Během sledování, které probíhalo 3,26 roku, činil průměrný systolický tlak v intenzivně léčené skupině 121,5 mm Hg a 134,6 mm Hg ve standardně léčené skupině. Rozdíl činil 13,1 mm Hg.
Průměrný počet antihypertenziv činil 2,8 a 1,8 resp.
Primární cíl studie byl potvrzen u 562 účastníků studie – 243 (1,65 % ročně) v intenzivně léčené skupině a 319 (2,19 % ročně) ve standardně léčené skupině (HR 0,75).
Studie byla předčasně přerušena po mediánu sledování 3,26 let vzhledem k významně nižšímu výskytu primárního kombinovaného cíle v intenzivně léčené skupině oproti standardně léčené skupině (1,65 % ročně vs 2,19 % ročně, HR intenzivně léčené oproti standardně léčené skupině 0,75, 95% CI 0,64–0,89; p < 0,001).
Celková mortalita byla také významně nižší v intenzivně léčené skupině (HR 0,73; 95% CI 0,60–0,90; p = 0,003).
Studie SPRINT (Systolic Blood Pressure Intervention Trial) ukázala, že léčba vysoce rizikových hypertoniků ve věku 50 let a starších, snižující systolický tlak na 120 mm Hg, významně snížila celkovou mortalitu o 27 % a vedla k nižšímu výskytu kardiovaskulárních úmrtí o 43 % oproti standardní léčbě snižující systolický tlak na 140 mm Hg.
Skupina s nižším cílem systolického TK však vykazovala vyšší výskyt hypotenze (2,4 % vs 1,4 %, p = 0,001), synkopy (2,3 % vs 1,7 %, p = 0,05), častější výskyt abnormalit elektrolytů (3,1 % vs 2,3 %, p = 0,02) a také výskyt akutního poškození ledvin nebo jejich selhání byl vyšší v intenzivně léčené skupině (4,1 % vs 2,5 %, p < 0,001). Výskyt všech nežádoucích účinků činil 4,7 % vs 2,5 %, (p < 0,001), a byl tedy rovněž vyšší v intenzivně léčené skupině.
Tato studie dokazuje, že intenzivní léčba krevního tlaku je schopná zabránit kardiovaskulárním komplikacím a zachránit životy.
Řešitelé studie SPRINT nezjistili vliv intenzivní léčby na jednotlivé parametry kardiovaskulárních komplikací včetně infarktů myokardu, akutních koronárních syndromů a cévních mozkových příhod.
Diskuse
Studie SPRINT započala na podzim roku 2010 a byla provedena u 9 361 pacientů ve 102 klinických centrech v USA a Portoriku.
Jedná se o největší studii tohoto typu, která se snažila zjistit, jak snížení systolického tlaku na hodnoty nižší nežli dosud doporučované ovlivní kardiovaskulární a ledvinné choroby.
Ze studie SPRINT byli vyloučeni pacienti s diabetem a anamnézou cévní mozkové příhody a s polycystickými ledvinami. Zhruba 30 % pacientů bylo ve věku 75 let a starších, 30 % mělo ledvinné onemocnění a 30 % bylo Afroameričanů.
Pacienti s intenzivní kontrolou krevního tlaku byli léčeni 3 a více antihypertenzivy včetně diuretik (chlortalidon), blokátorem kalciových kanálů (amlodipin) a inhibitorem ACE (lisinopril). O těchto lécích je známo z dřívějších studií, že snižují nejen krevní tlak, ale také výskyt kardiovaskulárních příhod a mortalitu.
Pacienti druhé skupiny byli k dosažení cílové hodnoty TK 140 mm Hg léčeni méně intenzivní léčbou. Byli léčeni průměrně 2 antihypertenzivy.
Vzhledem k významnému snížení kardiovaskulárních komplikací a celkové mortality byla studie předčasně přerušena, i když byla plánována ještě poslední návštěva pacientů.
Výsledky studie SPRINT na primární a sekundární cíle ukazuje tab. 1.
Tab. 1. Výsledky studie SPRINT na primární a sekundární cíle 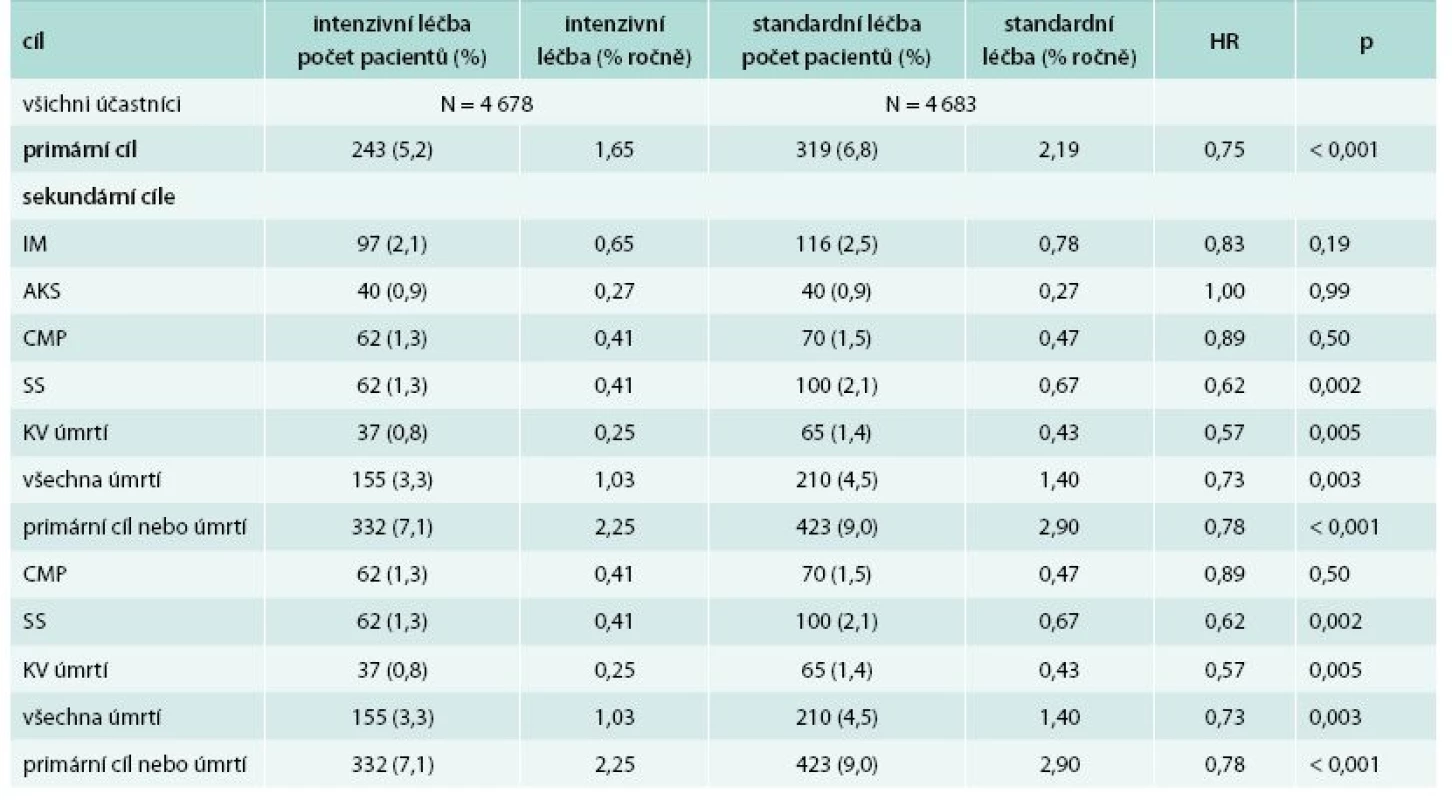
AKS – akutní koronární syndrom CMP – cévní mozková příhoda IM – infarkt myokardu KV – kardiovaskulární Autoři současně uveřejněného editorialu Vlado Perkovic a Anthony Rodgers z Univerzity v Sydney v Austrálii [2] zdůrazňují, že studie nebývají obvykle zcela dobré nebo zcela špatné, ale ve studii SPRINT je nepravděpodobné, že by zvýšený výskyt nežádoucích účinků v intenzivně léčené skupině mohl převážit celkové příznivé účinky intenzivně léčené skupiny.
Další editorial napsal Dazen et al [3], který zdůraznil, že klinické poselství studie SPRINT není předmětem emergence, nýbrž urgence.
Studie SPRINT má také podstudii zvanou SPRINT-MIND, která dosud probíhá a má zjistit, zda nižší cílová hodnota systolického tlaku snižuje také výskyt demence, zpomaluje pokles kognitivních funkcí a vede k menšímu postižení drobných cév mozku.
Dosavadní směrnice k léčbě hypertenze, a to jak americké, tak evropské i české doporučují snižovat systolický tlak jen pod 140 mm Hg.
Komentář
Fast and Slow Thinking on the SPRINT Trial [4].
Studie SPRINT byla bohužel předčasně ukončena, což mohlo vést k chybám. Nicméně velký počet primárních cílů studie (n = 564) přináší doklad o tom, že studie je validní. Byla provedena i u žen a u afroamerické populace.
Ale pokud se podíváme na absolutní počty z tab. 2 a 3 v originální publikaci v práci uveřejněné v New England Journal of Medicine, pak vyplynou tyto skutečnosti [5]:
Absolutní počty ukazují, že během 3,26 let trvání studie zabránila intenzivní léčba jen 76 příhodám primárního cíle; rozdíl činil celkově 1,62 % a hodnota NNT (Number-Needed-to-Treat) činila 61.
Celková úmrtnost činila 155 vs 210 v obou léčených skupinách. Rozdíl byl 1,2 % a hodnota NNT byla 83.
Kardiovaskulární úmrtí: jen 37 vs 65 v obou léčených skupinách. Rozdíl činil 0,6 % a hodnota NNT byla 167.
Autoři nenalezli rozdíly ve výskytu cévních mozkových příhod, infarktu myokardu nebo AKS. Příznivý výsledek primárního cíle byl způsoben poklesem výskytu srdečního selhání a kardiovaskulárních úmrtí.
Do studie SPRINT byli zařazeni pacienti starší 50 let, s hypertenzí a zvýšeným kardiovaskulárním rizikem definovaným takto: aktuální cévní onemocnění, chronické poškození ledvin (eGFR) 20 až < 60, Framinghamské skóre >15 % nebo věk > 75 let.
Je také s podivem, že ve studii nepoužili vůbec nefarmakologickou léčbu, i když průměrný BMI činil téměř 30. Existují rozsáhlé doklady o tom, že použití dietních opatření, pravidelný tělesný pohyb, spánková léčba a omezení spotřeby alkoholu mají mocný antihypertenzní účinek.
Medián systolického krevního tlaku byl > 120 mm Hg, což znamená, že více než polovina účastníků měla systolický tlak vyšší, než bylo cílem studie.
Dosažení cílové hodnoty STK < 120 mm Hg v populaci pacientů s hypertenzí by bylo náročnější a vyžadovalo by také více času jak pro řešitele studie, tak pochopitelně i pro pacienty. Zvýšilo by to náklady na léky a vyžadovalo častější kontroly u lékaře.
Výsledky studie SPRINT nelze generalizovat na skupiny osob, které nebyly součástí studie, jako jsou diabetici, pacienti s dříve prodělanou cévní mozkovou příhodou a osoby mladší 50 let.
Autoři studie SPRINT také nezahrnuli mezi své účastníky pacienty z hospiců.
SPRINT vs ACCORD
Studie ACCORD [5] měla obdobné 2 cíle. Snížení systolického tlaku < 120 mm Hg vs < 140 mm Hg. Studie SPRINT však byla 2krát rozsáhlejší nežli studie ACCORD: počet účastníků studií 4 733 vs 9 361.
Tab. 2 ukazuje výsledky studie ACCORD na CMP.
Tab. 2. Výsledky studie ACCORD na CMP 
AKS – akutní koronární syndrom CMP – cévní mozková příhoda IM – infarkt myokardu KV – kardiovaskulární Ve studii ACCORD byly cévní mozkové příhody sníženy zhruba o 40 %, ale ty představovaly jen sekundární cíl studie. Primární cíl studie ACCORD – celková mortalita – ovlivněna nebyla. Nicméně je překvapivé, že snížení systolického tlaku nevedlo ve studii SPRINT ke snížení výskytu cévních mozkových příhod. Autoři studie SPRINT však vysvětlení nepřinášejí.
Studie ACCORD byla v porovnání se studií SPRINT rozsahem poloviční.
Studie ACCORD byla provedena primárně u hypertoniků s diabetem a její populace byla poněkud méně riziková, nežli tomu bylo u účastníků studie SPRINT. Její účastníci byli poněkud mladší (průměrný věk 62 let) a neměli skutečné renální onemocnění.
ACCORDION: Long-term Follow-up of ACCORD Patients [6]
Studie ACCORD (3 957 pacientů) sledovala pacienty dalších 54–60 měsíců. Během této doby se již autoři v prodloužené době sledování nesnažili snížit systolický tlak ve skupině původně intenzivně léčených na hodnoty < 120 mm Hg, což vedlo k tomu, že rozdíl v systolickém tlaku poklesl z původních 14,5 mm Hg na konci základní doby studie na 4,2 mm Hg na konci prodloužené doby sledování.
Výsledky ukázaly na konci dlouhodobého sledování nevýznamný pokles primárního cíle o 9 % během mediánu dlouhodobého sledování 8,8 let od randomizace.
Cushman et al v roce 2015 [6] však zjistili interakci mezi krevním tlakem a ovlivněním glykemie, která se stala nyní významnou (p pro interakci 0,037) s doklady o příznivém účinku pro pacienty původně randomizované pro intenzivní léčbu i pro randomizované pro standardní léčbu glykemie (HR = 0,79, 95% CI 0,65–0,96).
Navíc příznivý účinek na cévní mozkové příhody pozorovaný v hlavní studii ACCORD nepřetrvával, protože rozdíl v systolickém tlaku během prodloužené doby sledování mizel.
To představuje sekundární analýzu, ale dává to jiný aspekt výsledkům ve světle uveřejněné studie SPRINT.
I když se musíme dívat na dlouhodobé výsledky jenom jako na takové, které přinášejí možnost vzniku hypotézy, je nepravděpodobné, že by proběhla další studie sledující snížení krevního tlaku u diabetiků, protože hlavní studie byla neutrální. A tyto dlouhodobé výsledky mají zvýšený význam ve světle výsledků studie SPRINT.
Sice nemáme přesvědčivé a přímé doklady pro to, že bychom měli léčit diabetiky k cílovým hodnotám systolického tlaku 120 mm Hg, ale musíme vzít v úvahu, že ve většině studií o příznivém účinku snížení krevního tlaku byl příznivý účinek snížení systolického TK u diabetiků stejně dobrý, nebo spíše lepší než u nediabetiků.
Není dosud jasné, jak budou výsledky studie SPRINT přijaty praktickými lékaři.
Závěr
Teprve diskuse v odborných hypertenzních společnostech ukáže, zda se budou měnit americké nebo evropské doporučené postupy o diagnostice a léčbě hypertenze. To ukáže budoucnost.
Chobanian, vedoucí autor posledních amerických guidelines [7], zaujímá k výsledkům studie SPRINT konzervativní postoj. Pokládá za vhodné snižovat systolický krevní tlak jen < 130 mm Hg. Vychází ze skutečnosti, že v současnosti dosahuje v USA jen jedna třetina až polovina pacientů kontroly hypertenze se systolickým krevním tlakem < 140 mm Hg a v mnoha zemích je situace ještě horší. Zpřísnění kontroly systolického krevního tlaku na hodnoty < 130 mm Hg by vyžadovalo více monitorace nežádoucích účinků, použití kombinačních přípravků, zvýšenou pracovní zátěž sester, farmaceutů a pečlivou monitoraci včetně elektronické monitorace pacientských záznamů. Sám autor je zklamán výsledky prevence, protože prevalence hypertenze v USA stále stoupá.
prof. MUDr. Jiří Widimský, DrSc., FESC, hon. FESH, FCMA
widimsky@seznam.cz
Klinika kardiologie IKEM, Praha
www.ikem-kardiologie.cz
Doručeno do redakce 29. 11. 2015
Přijato po recenzi 15. 12. 2015
Zdroje
1. Wright JT, Williamson PK, Snyder JK et al. A Randomized Trial of Intensive versus Standard Blood-Pressure Control. N Engl J Med 2015; 373(22): 2103–2116.
2. Perkovic V, Rodgers A. Redefining Blood-Pressure Targets – SPRINT starts the Marathon. N Engl J Med 2015; 373(22): 2175–2178.
3. Drazen JM, Morrissey S, Campion EW et al. A SPRINT to the Finish. N Engl J Med 2015; 373(22): 2174–2175.
4. Yeh JS, Bakris GL, Taler SJ. CLINICAL DECISIONS. Blood-Pressure Control. N Engl J Med 2015; 373(22): 2180–2182.
5. ACCORD Study Group, Cushman WC, Evans GW et al. Effect of intensive blood pressure control in type 2 diabetes mellitus. N Engl J Med 2010; 362(17): 1575–1585.
6. Cushman WC, Evans GW, Cutler JA. Long-term cardiovascular effects of 4.9 years of intensive blood pressure control in type 2 diabetes mellitus: The Action to Control Cardiovascular Risk in Diabetes: follow-on blood-pressure study. American Heart Association 2015 Scientific Sessions: 2015. Orlando (FL). Abstract. Dostupné z WWW: <https://my.americanheart.org/idc/groups/ahamah-public/@wcm/@sop/@scon/documents/downloadable/ucm_478891.pdf>.
7. Chobanian AV. Time to ASSESS Blood-Pressure Goals. N Engl J Med 2015; 373(22): 2093–2095.
Štítky
Diabetologie Endokrinologie Interní lékařství
Článek Prieskum „3P (Pacient – Pulz – Prognóza) pri srdcovom zlyhávaní“ so zameraním na srdcovú frekvenciuČlánek Změny v prognóze a v léčbě Waldenströmovy makroglobulinemie: přehled literatury a vlastní zkušenostiČlánek Moudře a pomalu – editorialČlánek Korespondence ke článkuČlánek Z odborné literaturyČlánek Lyellův syndrom – editorial
Článek vyšel v časopiseVnitřní lékařství
Nejčtenější tento týden
2016 Číslo 1- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
- Magnosolv a jeho využití v neurologii
- Biomarker NT-proBNP má v praxi široké využití. Usnadněte si jeho vyšetření POCT analyzátorem Afias 1
- Moje zkušenosti s Magnosolvem podávaným pacientům jako profylaxe migrény a u pacientů s diagnostikovanou spazmofilní tetanií i při normomagnezémii - MUDr. Dana Pecharová, neurolog
-
Všechny články tohoto čísla
- Prieskum „3P (Pacient – Pulz – Prognóza) pri srdcovom zlyhávaní“ so zameraním na srdcovú frekvenciu
- Změny v prognóze a v léčbě Waldenströmovy makroglobulinemie: přehled literatury a vlastní zkušenosti
- Genetické změny u Waldenströmovy makroglobulinemie
- Studie SPRINT. Randomizovaná studie porovnávající intenzivní kontrolu systolického tlaku s kontrolou standardní
- Raritná diagnostika infekčnej endokarditídy po transplantácii obličky
- Moudře a pomalu – editorial
- Vzácný případ mobilního aterosklerotického plátu ve femorální tepně s vysokým embolizačním potenciálem
- Nebezpečné okurky – Leyllův syndrom
- Toxická epidermální nekrolýza
- Toxická epidermální nekrolýza – editorial
- Korespondence ke článku
- EASD Postgraduate Course of Clinical Diabetes and its Complications, Prague 2015
- Poslední rozloučení s panem profesorem MUDr. Vratislavem Schreiberem, DrSc.
- Z odborné literatury
- Lyellův syndrom – editorial
- Význam vyšetrovania alanínaminotransferázy u darcov krvi pre redukciu rizika prenosu hepatitíd B a C hemoterapiou
- Vnitřní lékařství
- Archiv čísel
- Aktuální číslo
- Pouze online
- Informace o časopisu
Nejčtenější v tomto čísle- Toxická epidermální nekrolýza
- Změny v prognóze a v léčbě Waldenströmovy makroglobulinemie: přehled literatury a vlastní zkušenosti
- Význam vyšetrovania alanínaminotransferázy u darcov krvi pre redukciu rizika prenosu hepatitíd B a C hemoterapiou
- Genetické změny u Waldenströmovy makroglobulinemie
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



