-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Top novinky
ReklamaAkutní infarkt myokardu při okluzi kmene levé věnčité tepny: zkušenosti z počátku 3. tisíciletí
Left Main Coronary Artery Occlusion Induced Acute Myocardial Infarction: Experiences from the Beginning of the Third Millenium
Although acute left main coronary artery (LMCA) occlusion is a rare clinical entity, it carries a very high mortality rate. The purposes of this study were to analyze the effect of primary coronary angioplasty, surgical revascularization and conservative therapy on the mortality of LMCA occlusion - induced acute myocardial infarction in patients, who were hospitalized at our Coronary Care Unit between January 2000 and December 2003.
Key words
left main coronary artery (LMCA) occlusion - acute myocardial infarction - primary coronary angioplasty
Autoři: MUDr. Blanka Fischerová 1; MUDr. Ota Hlinomaz, CSc. 1; MUDr. Ivan Horňáček 1; MUDr. Ladislav Groch 1; prof. MUDr. Jan Černý, CSc. 2
Působiště autorů: I. interní kardioangiologická klinika LF MU a FN U sv. Anny, Brno 1; Centrum kardiovaskulární a transplantační chirurgie, Brno 2
Vyšlo v časopise: Kardiol Rev Int Med 2005, 7(4): 183-186
Kategorie: Redakční článek
Souhrn
I když je uzávěr kmene levé koronární arterie (ACS) poměrně řídkým klinickým nálezem, je spojen s velmi vysokou mortalitou. Účelem tohoto sdělení je analýza efektu primární koronární angioplastiky, chirurgické revaskularizace a konzervativní léčby na mortalitu u akutního infarktu myokardu při uzávěru ACS u nemocných, kteří byli hospitalizováni na naší koronární jednotce od ledna 2000 do prosince 2003.
Klíčová slova
uzávěr kmene levé koronární arterie (ACS) - akutní infarkt myokardu - primární koronární angioplastikaÚvod
Díky pokrokům v kardiologii se v posledních letech podařilo významně snížit úmrtnost nemocných s akutním infarktem myokardu. Pokud však „infarktovou tepnou (infarct-related artery -IRA)“ je kmen levé koronární tepny (ACS), jedná se i dnes o velmi závažný stav s vysokou mortalitou. Vzniká náhlá ztráta velkého množství kontraktilního myokardu v důsledku rozsáhlé ischemie, přecházející časně v nekrózu. Klinickým důsledkem je rychle progredující srdeční selhání do plicního otoku, kardiogenního šoku a elektromechanické disociace, nebo fibrilace komor snáhlou srdeční smrtí. Proto je nutné co nejdříve tento nepříznivý stav kauzálně řešit, to znamená co nejrychleji obnovit průtok postiženou koronární oblastí. Východiskem k této léčbě je akutní koronarografie – často provedená za velmi těžkých podmínek, někdy i za kardiopulmonální resuscitace. Následuje nutnost rychlého rozhodnutí o dalším řešení. Až donedávna bylo toto onemocnění považováno za doménu kardiochirurgie. Direktní perkutánní koronární intervence (dPCI) na nechráněném kmeni levé věnčité tepny (tj. bez průchodného bypassu do povodí levé věnčité tepny) byla pro svou vysokou rizikovost prováděna jen ojediněle, jako metoda „last option“. I když se situace po zavedení stentů – a zejména lékových stentů zlepšila, je významná stenóza kmene ACS stále považována za spíše za chirurgickou záležitost a katetrizační intervence prováděna jen u nemocných, kteří pro kritický stav nebo časovou tíseň nebyli schopni operace.
Cíl
Cílem tohoto sdělení je analýza pacientů hospitalizovaných na koronární jednotce I. interní kardioangiologické kliniky v prvých 3 letech 3. tisíciletí - tj. v období 1. 1. 2000-31. 12. 2003 s akutním infarktem myokardu, který vznikl na podkladě úplného nebo subtotálního uzávěru kmene levé koronární arterie.
Soubor a metodika
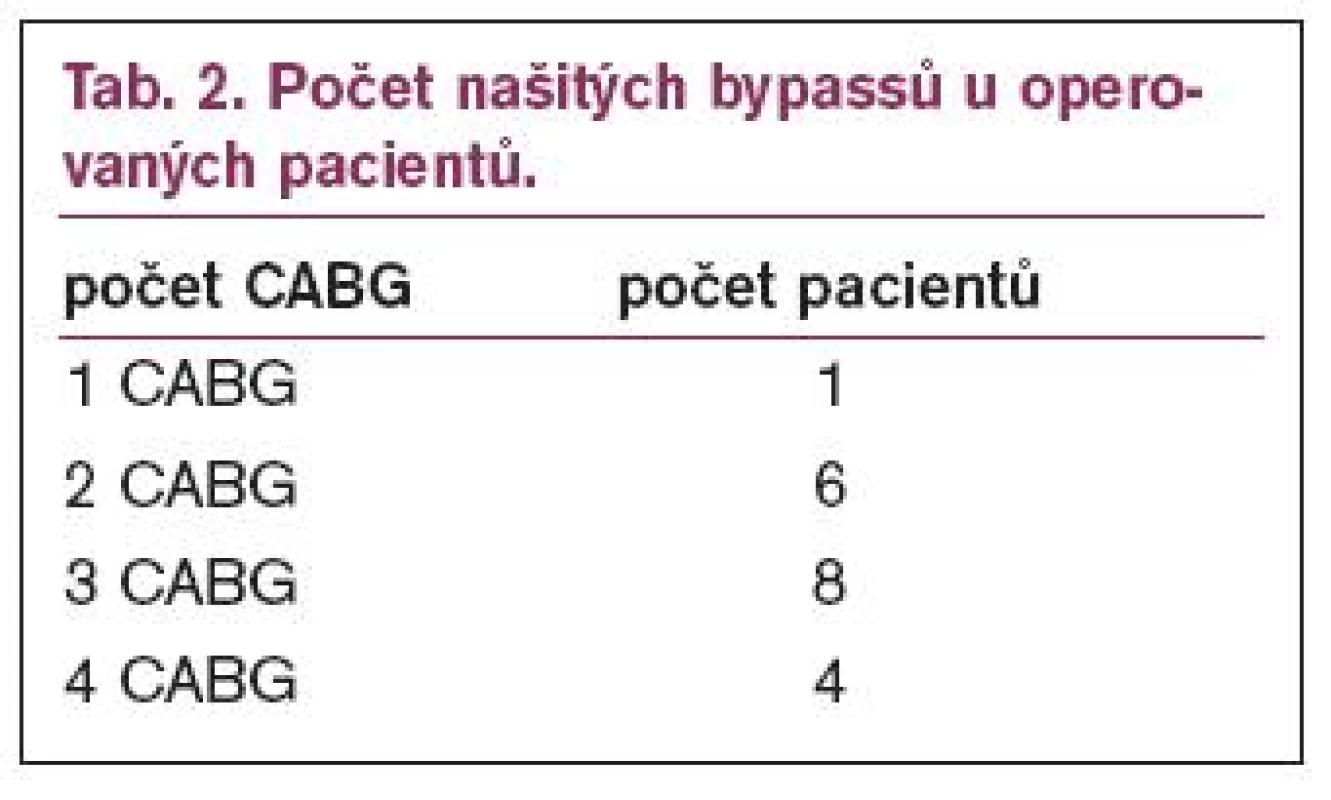
Jednalo se o soubor 33 nemocných (27 mužů a 6 žen). Průměrný věk těchto pacientů byl 71,7 ± 8,4 let. Diagnóza akutního infarktu myokardu byla u těchto nemocných stanovena na základě typické anamnézy a EKG, potvrzena pak byla koronarografickým nálezem a typickou elevací kardiospecifických markerů. Klinický stav a závažnost srdečního selhání při přijetí pacienta byla hodnocena dle Killipa (stupeň I až IV; tab. 1). Diagnostická koronarografie byla provedena u všech nemocných jako akutní vyšetření, standardním postupem. Zároveň byla provedena také ventrikulografie se stanovením rozsahu poruchy kinetiky levé komory a ejekční frakce (EF). Koronarografické nálezy byly bezprostředně vyhodnoceny katetrizujícím lékařem, který také – vzhledem k naléhavostisituace - rozhodoval o dalším postupu (tj. provedení direktní koronární angioplastiky, o nutnosti okamžité konzultace kardiochirurgického pracoviště, nebo předvedení na indikační komisi s návrhem konzervativního postupu).
Koronarograficky byl v našem souboru 4krát prokázán úplný uzávěr kmene ACS, 9krát subtotální stenóza, 4krát 95% stenóza, 7krát 90% zúžení a 9krát 80% stenóza kmene ACS s trombem a u všech nemocných bylo diagnostikováno významné postižení dalších koronárních tepen. 17 nemocných mělo kromě významné stenózy kmene ACS postižené ještě 3 tepny, 15 pacientů mělo kromě ACS ještě významné stenózy 2 tepen a jen 5 nemocných mělo navíc postiženou jen 1 tepnu. Izolovanou významnou stenózu či uzávěr ACS jsme v našem souboru nezaznamenali.
Průměrná ejekční frakce v souboru stanovená ventrikulograficky byla 31,0 ± 12,3 % (u 1 nemocného nebyla pro kritický stav a neúspěšnou kardiopulmonální resuscitaci ventrikulografie provedena). Klinický stav všech 33 pacientů při přijetí popisuje tab. 1. Známky srdečního selhání mělo 30 nemocných (90,1 %), z toho 5 (15,2 %) mělo plicní edém a 8 bylo (24,2 %) v kardiogenním šoku. 10 nemocných (30,3 %) bylo resuscitováno pro fibrilaci komor a/nebo zástavu oběhu.
Způsob terapie a výsledky
Operační řešení
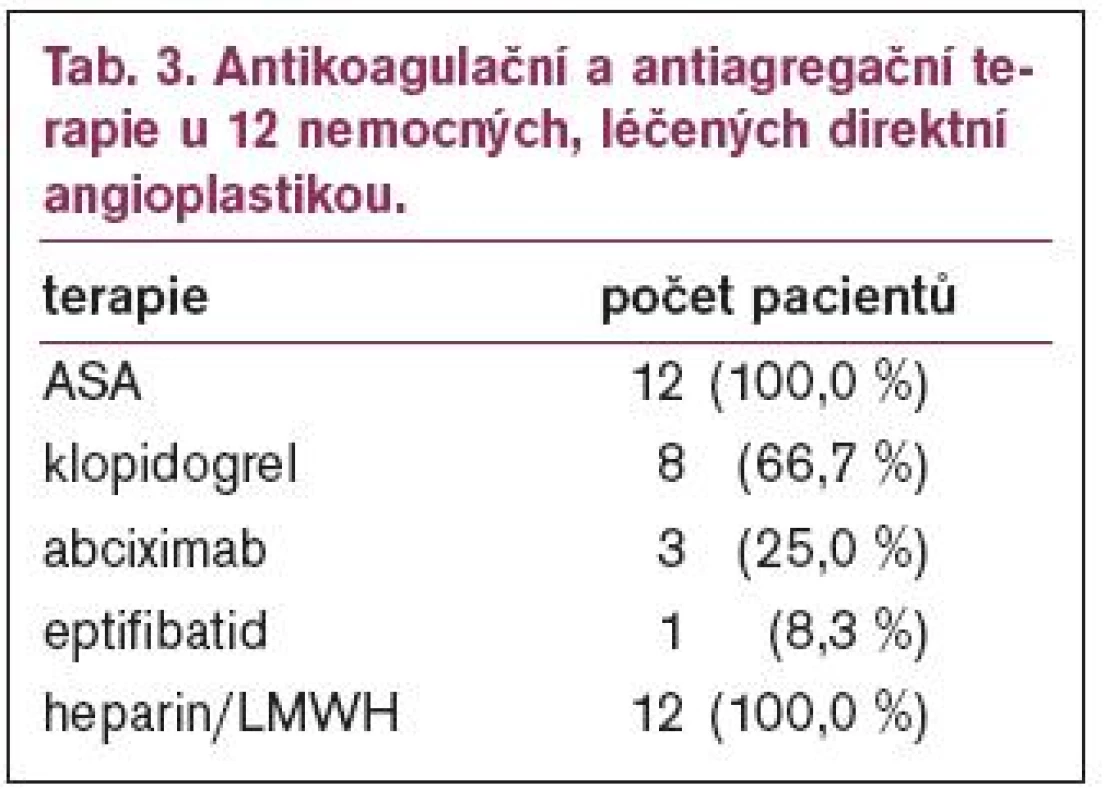
Bylo indikováno u 19 nemocných z 33 (tj. v 57,6 % všech případů). Průměrná ejekční frakce těchto pacientů byla 33,0 ± 11,6 %. Klinický stav nemocných před operací je uveden v tab. 1, 2krát bylo nutno před operací použít intraaortální balónkovou kontrapulzaci (IABP). Urgentně (během prvého dne - do 6 hodin od diagnostické koronarografie) bylo operováno 5 nemocných (tj. 26,3 %), dalších 5 (26,3 %) následujícího dne, 8 pacientů (42,1 %) do 7 dnů a jen 1 nemocný ve stabilizovaném stavu byl operován až 21. den. Za použití mimotělního oběhu bylo operováno 16 nemocných (84,2 %) a jen 3 nemocní (16,8 %) byli operováni bezmimotělního oběhu (počet našitých CABG uvádí tab. 2). 1 pacient zemřel v pooperačním období na postižení mozku, ostatní byli propuštěni do domácí péče, další 3 operovaní nemocní zemřeli po propuštění do uplynutí 1 roku. Hospitalizační mortalita operovaných nemocných tedy byla 5,2 %, roční mortalita 21,0 % (zemřeli 4 nemocní z 19 operovaných; tab. 1).
Direktní koronární angioplastika (dPCI)
Tímto postupem bylo léčeno 12 pacientů z celkového počtu 33 (tj. 36,4 %) – vesměs ti, kteří pro kritický stav, vysoký věk a závažná přidružená onemocnění nebyli schopni podstoupit revaskularizační operaci. Průměrná ejekční frakce v této skupině byla 21,7 ± 8,9 % a 7 nemocných (58,3 %) bylo resuscitováno. Výskyt srdečního selhání v této skupině je uveden v tab. 1. Koronarograficky prokázaný úplný uzávěr kmene ACS měl 1nemocný, u 5 nemocných byla zjištěna subtotální (90-95%) stenóza, 2 pacienti měli 90% stenózu a 4 nemocní 80% stenózu s trombem. Po provedení direktní koronární angioplastiky bylo u 10 nemocných z 12 (83,3 %) dosaženo TIMI flow III a jen ve 2 případech (16,7 %) bylo dosaženo TIMI II. Stent byl implantován u 11 pacientů (92,0 %), u 3 nemocných (25 %) byla použita intraaortální balonková kontrapulzace. Přidanou antikoagulační a antiagregační medikaci u této skupiny nemocných uvádí tab. 3, trombolytická léčba nebyla aplikována u žádného pacienta z našeho souboru. V kardiogenním šoku buď během výkonu, nebo krátce po něm zemřelo 5 pacientů, další 3 nemocní pak do 1 roku. V této skupině byla hospitalizační mortalita 41,6 % a roční mortalita 66,6 % (tab. 1).
Konzervativní postup
U 2 pacientů z 33 (6,1 %) průměrného věku 73,0 ± 3 let nebyla provedena revaskularizace – prvý zemřel již v průběhu diagnostické koronarografie, druhý, s difuzním postižením koronárního řečiště, u nějž nebyla revaskularizace možná, byl v relativně stabilizovaném stavu indikován ke konzervativnímu postupu, zemřel však do uplynutí 1 roku.
Hospitalizační mortalita v celém souboru 33 nemocných činila 21,2 %, roční mortalita pak 39,4 %.
Diskuse
Nález úplné nebo subtotální okluze kmene jako příčiny akutního infarktu myokardu je poměrně vzácný - pravděpodobně proto, že velký počet těchto pacientů umírá ještě před dosažením nemocnice a před provedením koronarografie. Ale i ti nemocní, kteří jsou úspěšně dopraveni do kardiocentra, bývají ve velmi vážném stavu - v našem souboru mělo 90,1 % známky srdečního selhání, z toho 24,2 % bylo v kardiogenním šoku a 30,2 % bylo resuscitováno. Také mortalita - ať již hospitalizační, nebo celková je velmi vysoká - v našem souboru byla hospitalizační mortalita 21,2 % a celková 39,4 %. Tato čísla odpovídají údajům ve světové literatuře. Nadějí na přežití takto těžce postižených je co nejčasnější revaskularizace, východiskem k ní je co nejdříve provedená koronarografie, bez níž nelze spolehlivě detekovat postižení kmene ACS.
Obr. 1. a – koronarografický nález nemocného s akutním infarktem myokardu na podkladě subtotální stenózy distálního kmene ACS (označeno šipkou). b – tentýž nemocný po úspěšné provedené direktní angioplastice a implantaci stentu (šipka). Výsledně bez rezidua na kmeni ACS, bylo dosaženo TIMI flow III. 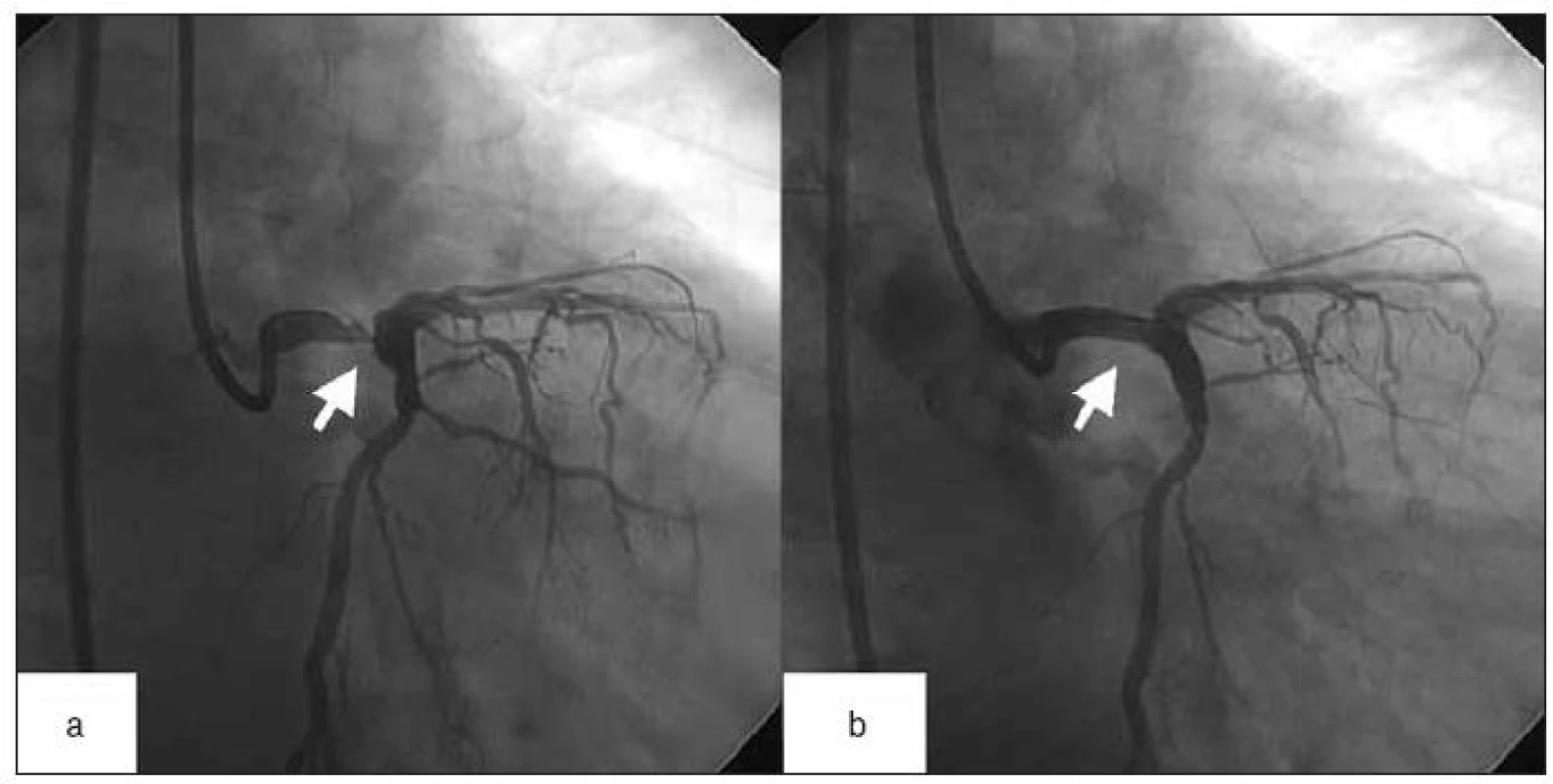
V souladu s literárními údaji, také u našich nemocných byla (pokud to bylo možné) dána přednost chirurgické revaskularizaci. Téžvýsledky těchto pacientů ukazují, že v přežívání na tom byli lépe než nemocní s provedenou PCI. Když ovšem srovnáme vstupní parametry operovaných proti těm, kterým byla provedena angioplastika (tab. 1), vidíme, že prakticky ve všech ukazatelích (tj. ejekční frakce, klinický stav, procento resuscitovaných) na tom byli nemocní ve skupině direktní angioplastiky hůře, většina z nich byla v kritickém stavu, v kardiogenním šoku a/nebo po resuscitaci a koronární intervence byla tedy v těchto případech metodou „last option“ k záchraně života (tab. 1). Limitem střednědobého výsledku PCI na kmeni ACS pak byl problém restenózy. Proto je důležité provést rekoronarografii s odstupem 3-6 měsíců. Řešení se objevilo až v poslední době, kdy se stále častěji objevují studie týkající se úspěšného řešení uzávěru kmene ACS angioplastikou za použití lékových stentů [11,12,13]. Dá se tedy očekávat, že i u AIM při okluzi kmene ACS se bude poměr nemocných léčených chirurgicky a pomocí PCI postupně měnit ve prospěch přímé angioplastiky s potahovaným stentem, že se tedy tato metoda stane i v případě léčby akutního uzávěru kmene ACS tak běžnou terapií, jako u akutního infarktu myokardu při postižení koronárního řečiště v jiné lokalizaci.
Důležitá je také následná intenzivní péče po provedeném výkonu, použití intraaortální balonkové kontrapulzace, nebo farmakoterapie zaměřená na co nejčasnější obnovení a udržení průtoku infarktovou tepnou.
Malý počet nemocných v naší skupině konzervativně léčených (2 pacienti) je dán maximální snahou o revaskularizaci s vědomím velmi špatné prognózy, pokud nebude obnovena perfuze oblastí zásobenou ACS. Prakticky ve všech studiích [1,2,3,14 etc] je uváděno, že při TIMI flow ACS 0-I je mortalita nemocných 92-99%. Není tedy překvapením, že oba naši konzervativně léčení pacienti zemřeli (1 krátce po přijetí, druhý do 1 roku).
Závěr
Na našem souboru jsme ukázali, že lze zachránit i pacienty s akutním infarktem myokardu při uzávěru kmene ACS. Výsledky léčby jak operační, tak intervenční odpovídají údajům uváděným v literatuře velkých evropských i světových center. Nutná je spolupráce všech zdravotnických složek (tj. personálu RZP, periferních nemocnic, kardiocentra s intervenčním oddělením s nepřetržitým provozem a následnou intenzivní péčí na koronární jednotce a v neposlední řadě i kardiochirurgického pracoviště. Jen tak je možno provést rychlou diagnostiku, zvláště invazivní, s navazujícím rozhodnutím o další léčbě, a pokud je to možné, co nejrychleji provést revaskularizační zákrok.
Práce byla vypracována v rámci Výzkumného záměru MŠMT - MSM0021622402
MUDr. Blanka Fischerová, Ph.D.
Promovala na LF MU v Brně. Složila atestaci z vnitřního lékařství 1. a 2. stupně a atestaci z kardiologie. Obhájila doktorandskou disertační práci na téma „Hodnocení infarktového ložiska akustickou denzitometrií“ a získala titul Ph.D. (2002). Od roku 1995 až dosud pracuje na koronární jednotce a v echolaboratoři I. interní kardioangiologické kliniky FN U sv. Anny v Brně. Jejími hlavními odbornými zájmy jsou akutní kardiologie, intenzivní péče a echokardiografie.
Zdroje
1. Silvestri M, Barragan P, Sainsous J et al. Unprotected left main coronary artery stenting: immediate and medium-term outcomes of 140 procedures. J Am Coll Cardiol 2000 35 : 1543-1550.
2. Sakai K, Nakagawa Y, Kimura T et al. Primary angioplasty of unprotected left main coronary artery for acute anterolateral myocardial infarction. J Invasive Cardiol 2004; 16(11): 621-625.
3. De Luca G, Suryapranata H, Thomas K et al. Outcome in patients treated with primary angioplasty for acute myocardial infarction due to left main coronary artery occlusion. Am J Cardiol 2003; 91(2): 235-238.
4. Valeur N, Gaster AL, Saunamaki K et al. Percutaneous revascularization in acute myocardial infarction due to left main stem occlusion. Scand Cardiovasc J 2005; 39(1-2): 24-29.
5. Lee DW, Garnic JD et al. Stenting of an unprotected left main coronary artery stenosis in cardiogenic shock and ventricular fibrillation: three-year follow-up. J Invasive Cardiol 2002; 14(12): 764-766.
6. Freeman J, Ong L. Unprotected left main stenting in acute myocardial infarction. J Interv Cardiol 2002; 15(5): 399-402
7. Park SJ, Lee CW, Kim YH, Lee JH et al. Technical feasibility, safety, and clinical outcome of stenting of unprotected left main coronary artery bifurcation narrowing. Am J Cardiol 2002; 90(4): 374-378.
8. Holm F, Lubanda JC, Semrád M et al. Revaskularizace myokardu u pacientů se stenózou kmene levé věnčité tepny z pohledu kardiologa - dvouletá retrospektivní studie. Interv Akut Kardiol 2002; 2 : 68-73.
9. Želízko M, Janek B, Hrnčárek M et al. Angioplastika kmene levé věnčité tepny u nemocných s vysokým rizikem. Interv Akut Kardiol 2003; 2 : 18-22.
10. Holm F, Aschermann M, Vojáček L et al. Perkutánní transluminální koronární angioplastika kmene levé věnčité tepny:dvouletá retrospektivní studie. Cor Vasa 2001; 43 : 329-332.
11. Valgimigli M, van Mieghem CA, Ong AT et al. Short - and long-term clinical outcome after drug-eluting stent implantation for the percutaneous treatment of left main coronary artery disease: insights from the Rapamycin-Eluting and Taxus Stent Evaluated At Rotterdam Cardiology Hospital registries (RESEARCH and T-SEARCH). Circulation 2005; 111(11): 1383-1389.
12. Park SJ, Kim YH, Lee BK et al. Sirolimus-eluting stent implantation for unprotected left main coronary artery stenosis: comparison with bare metal stent implantation. J Am Coll Cardiol 2005; 45(3): 351-356.
13. De Lezo JS, Medina A, Pan M et al. Rapamycin-eluting stents for the treatment of unprotected left main coronary disease. Am Heart J 2004; 148(3): 481-485.
14. Ammann P, Straumann E, Naegeli B et al. Long-term results after acute percutaneous transluminal coronary angioplasty in acute myocardial infarction and cardiogenic shock. Int J Cardiol 2002; 82(2): 127-131.
15. Lee SW, Hong MK, Lee CW et al. Early and late clinical outcomes after primary stenting of the unprotected left main coronary artery stenosis in the setting of acute myocardial infarction. Int J Cardiol 2004; 97(1): 73-76.
16. Lee SW, Hong MK, Kim YH et al. Bail-out stenting for left main coronary artery dissection during catheter-based procedure: acute and long-term results. Clin Cardiol 2004; 27(7): 393-395.
17. Moreno R, Barrera-Ramirez C, Garcia J et al. Primary stenting of an anomalous left main trunk originating from the right coronary artery during acute myocardial infarction. J Invasive Cardiol 2004; 16(3): 159-161.
18. Versaci F, Gaspardone A, Tomai F et al. A comparison of coronary artery stenting with angioplasty for isolated stenosis of the proximal left anterior descending coronary artery: five year clinical follow up. Heart 2004; 90(6): 672-675.
19. McArdle H, Bhandari M, Kovac J. Emergency coronary stenting of unprotected critical left main coronary artery stenosis in acute myocardial infarction and cardiogenic shock. Heart 2003; 89(9): e24.
20. Yip HK, Wu CJ, Chen MC et al. Effect of primary angioplasty on total or subtotal left main occlusion: analysis of incidence, clinical features, outcomes, and prognostic determinants. Chest 2001; 120(4): 1212-1217.
21. Boccara F, Teiger E, Cohen A. Stent implantation for acute left main coronary artery occlusion in an HIV-infected patient on protease inhibitors. J Invasive Cardiol 2002; 14(6): 343-346.
Štítky
Dětská kardiologie Interní lékařství Kardiochirurgie Kardiologie
Článek vyšel v časopiseKardiologická revue – Interní medicína
Nejčtenější tento týden
2005 Číslo 4- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
- Magnosolv a jeho využití v neurologii
- Biomarker NT-proBNP má v praxi široké využití. Usnadněte si jeho vyšetření POCT analyzátorem Afias 1
-
Všechny články tohoto čísla
- Srdce v obrazech lidových rčení IV.
- Akutní infarkt myokardu při okluzi kmene levé věnčité tepny: zkušenosti z počátku 3. tisíciletí
- Rehabilitace po infarktu myokardu (III)
- Ischemická choroba srdeční a onemocnění ledvin
- Losartan v klinických studiích
- BENEDICT – Bergamo Nephrologic Diabetic Complications Trial
- Klinické studie ukončené, přednesené nebo publikované v poslední době
- 8th Annual Scientific Meeting of International Society for Minimally Invasive Cardiac Surgery (1. 6.–4. 6. 2005, USA, New York)
- 15. evropský meeting o hypertenzi
- Plicní hypertenze a cor pulmonale
- Kardiologická revue – Interní medicína
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Akutní infarkt myokardu při okluzi kmene levé věnčité tepny: zkušenosti z počátku 3. tisíciletí
- Plicní hypertenze a cor pulmonale
- Losartan v klinických studiích
- Rehabilitace po infarktu myokardu (III)
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání