-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Top novinky
ReklamaRamipril v klinických studiích
Ramipril in clinical studies
Ramipril is a long-term ACE inhibitor, widely prescribed in Europe, including Czech Republic. It is made in powers from 1,25 mg to 10 mg and in combination with hydrochlorothiazide. Its effect had been proved in mortality studies of heart failure after myocardial infarction (AIRE), secondary prevention of ischaemic heart disease (HOPE). It is proved in diabetics (MICRO HOPE), hypertonics and also in non-diabetic nephropathy. In HOPE study it led to the dicrease of the number of cerebral vascular events, myocardial infarctions and the dicreased necessity of revascularization. In epidemiologic overviews in Germany (MITRA) and Canada (QUEBEC) the patients after myocardial infarction treated with ramipril had a better prognosis than the patients treated with another ACE inhibitor. We also present the Czech experience with ramipril from 2 studies in hypertonics and from epidemiologic monitorings.
Key words:
ramipril – heart failure – myocardial infarction – hypertension – nephropathy
Autoři: J. Špinar; J. Vítovec
Vyšlo v časopise: Kardiol Rev Int Med 2005, 7(3): 156-159
Souhrn
Ramipril je dlouhodobě působící ACE-inhibitor, který je široce předepisován v Evropě, včetně České republiky. Je vyráběn v silách od 1,25 mg do 10 mg a v kombinaci s hydrochlorothiazidem. Jeho účinnost byla ověřena v mortalitních studiích u srdečního selhání po infarktu myokardu (AIRE), v sekundární prevenci ischemické choroby srdeční (HOPE). Je ověřen u diabetiků (MICRO HOPE), hypertoniků, i nediabetické nefropatie (REIN). Ve studii HOPE vedl ke snížení počtu cévních mozkových příhod, infarktů myokardu i nutnosti revaskularizace. V epidemiologických přehledech v Německu (MITRA) a Kanadě (QUEBECK) měli nemocní po infarktu myokardu léčení ramiprilem lepší prognózu než nemocní léčení jiným ACE-inhibitorem. Uvádíme i české zkušenosti s ramiprilem ze 2 studií u hypertoniků a z epidemiologických sledování.
Klíčová slova:
ramipril - srdeční selhání - infarkt myokardu – hypertenze - nefropatieÚvod
Ramipril je jeden z moderních zástupců inhibitorů angiotenzin konvertujícího enzymu, který byl vyzkoušen ve velkých klinických studiích a je dnes široce užíván v mnoha zemích [3]. U člověka se vstřebává asi ze 60 % a maximální hladiny jsou dosahovány asi za 1 hodinu po podání. Po deesterifikaci se vytvoří ramiprilát, jehož hladiny dosahují vrcholu asi za 3 hodiny. Maximální sérové koncentrace jsou přímo úměrné dávce a absorpce není ovlivněna potravou. Ramipril se asi ze 60 % vylučuje močí. Má polyfázickou eliminaci s průměrným poločasem 13-17 hodin. Terminální, velmi protrahovaná fáze je až 50 hodin, představuje vylučování pevně vázané části látky na tkáňové ACE. Patří mezi ACE-I s karboxylovou skupinou a je doporučen k dávkování 1krát denně [8,19].
Chronické srdeční selhání
První velká poinfarktová studie u nemocných s klinickými nebo radiologickými známkami srdečního selhání měla název AIRE - The Acute Infarction Ramipril Efficacy - a hodnotila, zda u pacientů se srdečním selháním po akutním infarktu myokardu snižuje časná perorální léčba ramiprilem mortalitu [7,18]. Zařazeno bylo 1 986 pacientů starších 18 let, s jistým infarktem myokardu a známkami srdečního selhání (i přechodnými) v době po infarktu myokardu. Byli vyloučeni pacienti se srdečním selháním v důsledku dysfunkce chlopní, s nestabilní anginou pectoris, těžkým a rezistentním srdečním selháním, nebo pacienti s kontraindikací podávání inhibitoru ACE. Klinické sledování muselo být > 6 měsíců (v průměru 15 měsíců). 3.-10. den po infarktu byli pacienti randomizováni k podávání 2,5 mg ramiprilu nebo placeba. Dávka byla zvýšena na 5 mg 2krát denně (v případě intolerance 2,5 mg 2krát denně).
Celková mortalita byla 17 % ve skupině léčené ramiprilem a 23 % ve skupině, které bylo podáváno placebo (snížení rizika o 27 %, p = 0,002). Oddělení křivek přežívání započalo velice brzy (během 30 dnů) a rozestup pokračoval během celé studie. Těžká forma srdečního selhání se objevila ve 14 % oproti 18 % v kontrolní skupině. Mezi oběma skupinami nebyl rozdíl ve výskytu cévních mozkových příhod a reinfarktů. Úmrtí, těžké srdeční selhání, infarkt myokardu, nebo cévní mozková příhoda se vyskytly ve 28 % ve skupině léčené ramiprilem oproti 34 % ve skupině kontrolní (snížení rizika o 19 %, p = 0,008). Hlášené závažné nepříznivé události se vyskytly v 58 % ve skupině léčené ramiprilem oproti 64 % v kontrolní skupině. Nebyl zjištěn rozdíl ve výskytu renálního selhání, anginy pectoris nebo synkopy.
Pokračování výše uvedené studie probíhalo jen v centrech ve Velké Británii, mělo název AIRES - The Acute Infarction Ramipril Efficacy Extension Study – mělo za cíl zhodnotit dlouhodobý efekt časné léčby ramiprilem u pacientů po akutním infarktu myokardu [6]. Zařazeno bylo 603 pacientů z původní studie AIRE, sledování bylo v průměru 59 měsíců a po ukončení dvojitě slepé fáze původní studie všichni byli léčeni ramiprilem. Efekt z léčby ramiprilem přetrvával i po 5 letech sledování. Závěrem bylo, že dlouhodobé podávání ramiprilu je účinné a bezpečné i po 5 letech léčby po akutním infarktu myokardu.
V evropském průzkumu léčby srdečního selhání – Euro Heart Survey – u 11 016 nemocných při propuštění z nemocnice užívalo 62 % nemocných ACE-inhibitor [23]. Studie probíhala v letech 2000–2001, nejpředepisovanější ACE-inhibitor byl tehdy enalapril s 33 %, následován ramiprilem a kaptoprilem – oba 20 %. Žádný jiný ACE inhibitor nepřekročil 10 %. Více než 60 % nemocných užívalo ramipril v dávce ≥ 5 mg. Naše data z let 2002–2004 ukazují, že ramipril je již v České republice předepisován častěji než enalapril i kaptopril a společně s perindoprilem tvoří > 60 % všech předepisovaných ACE-I [9,11,16].
Sekundární prevence po IM
Změnu v pohledu na ACE-I v sekundární prevenci přinesly výsledky studie HOPE (Heart Outcome Prevention Evaluation Study) [1,14]. Studie sledovala 9 541 nemocných starších 55 let, kteří buď museli mít prokázané kardiovaskulární onemocnění (ischemickou chorobu srdeční, mozkovou či dolních končetin) a/nebo museli mít diabetes mellitus a alespoň 1 rizikový faktor ICHS. Do studie bylo zařazeno 38,3 % diabetiků, 46,5 % hypertoniků, 65,8 % nemocných mělo zvýšený cholesterol, 10,8 % bylo po cévní mozkové příhodě a 80,2 % mělo prokázanou ischemickou chorobu srdeční. Nemocní byli randomizováni do ramiprilové (10 mg) nebo placebové skupiny a měli povolenu základní léčbu (ASA, BB). Celková průměrná doba sledování byla 4,5 let. Kombinovaný primární výsledek byl výskyt infarktu myokardu, cévní mozkové příhody nebo úmrtí z kardiovaskulárních příčin.
Celkem 651 pacientů, kteří užívali ramipril (13,9 %), dosáhlo primárního cíle ve srovnání s 826 pacienty, kteří dostávali placebo (17,5 %), (p < 0,001). Léčba ramiprilem snížila výskyt úmrtí z kardiovaskulárních příčin (6,1 % vs 8,1 % ve skupině, která užívala placebo; p < 0,001) (tab. 1).
Tab. 1. Sledované cíle ve studii HOPE. 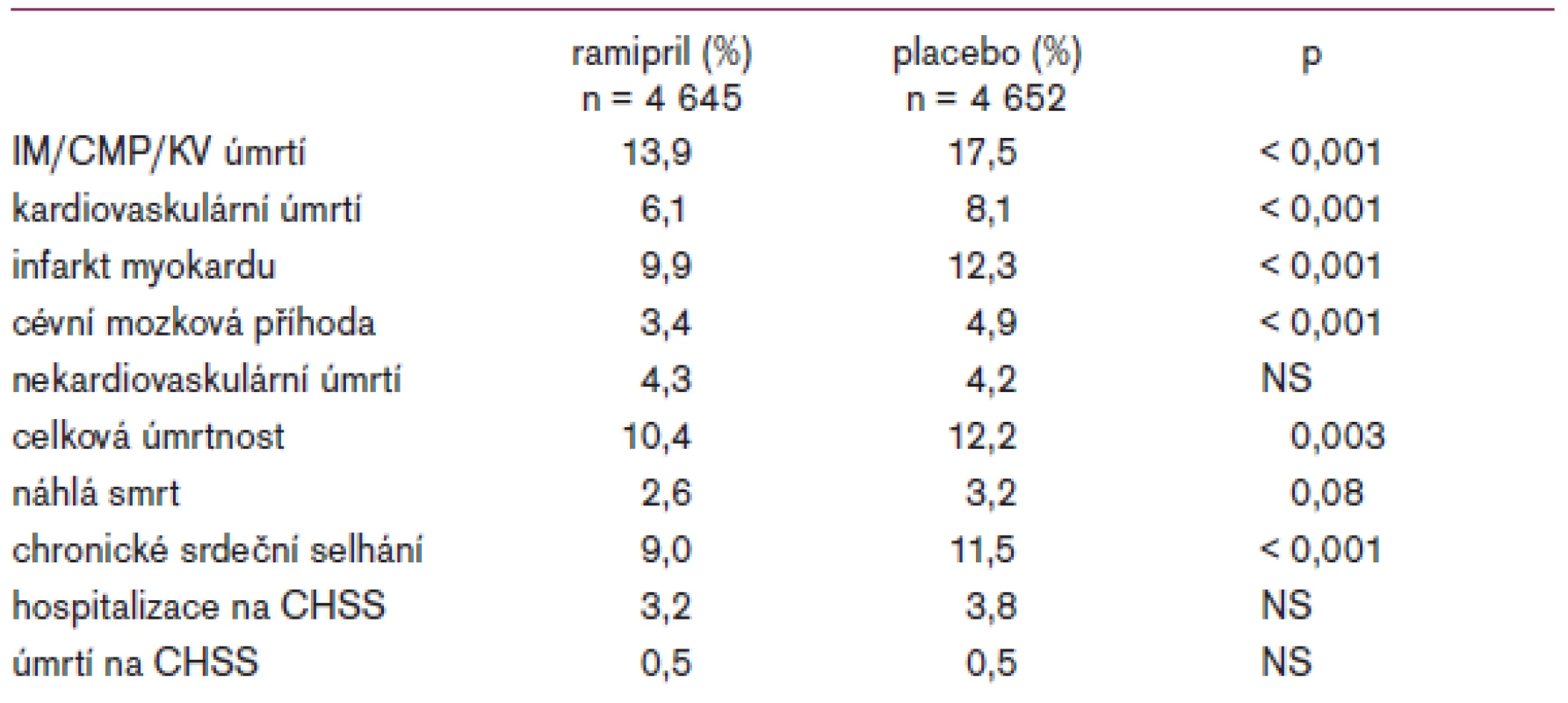
Podobně jako studie AIRE měla i studie HOPE svou extenzi, která dostala název HOPE TOO – Trial Ongoing Outcomes. Vlastní studie trvala 4,5 let, extenze pak další 3,5 roky, tedy celkem 8 let. V otevřené fázi byli všichni nemocní léčeni ramiprilem. Infarkt myokardu se vyskytl u 145 (5,1 %) nemocných původně zařazených do aktivní léčby a u 169 (6,1 %) nemocných z kontrolní skupiny (hraničně ns), CMP 59 (2,0 %) vs 55 (1,9 %) (ns) a kardiovaskulární úmrtí 133 (5,1 %) vs 126 (5,1 %) (ns). Největší rozdíl v pokračovací části studie byl ve výskytu nového diabetes mellitus, který byl významně méně přítomen u nemocných léčených od počátku ramiprilem (obr. 1).
Obr. 1. HOPE/HOPE-TOO: Vznik diabetes mellitus. 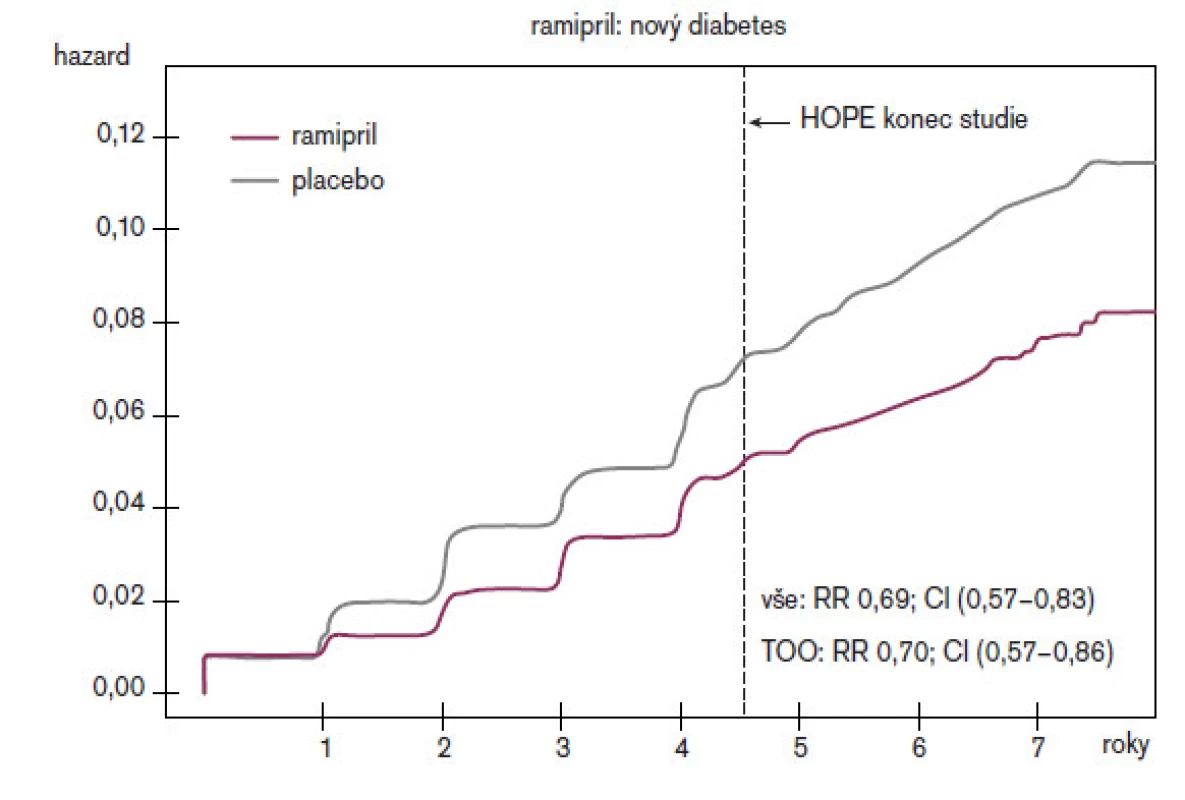
V poslední době byly publikovány 2 zajímavé epidemiologické studie u nemocných po infarktu myokardu. Obě si daly za cíl posoudit prognózu nemocných ve vztahu k ACE-inhibitoru, který jim byl předepsán. Německá studie MITRA PLUS zahrnuje období od roku 1994 a sledována byla nemocniční mortalita a morbidita nemocných s ST-elevací s infarktem myokardu [25]. Zahrnuto bylo 14 608 nemocných, z nichž 685 (4,7 %) dostávalo ramipril, 5 696 (39 %) jiný ACE-inhibitor a 8 227 (56,3 %) ACE-I nedostalo. Výsledky ukazuje tab. 2.
Tab. 2. Výsledky studie MITRA PLUS. 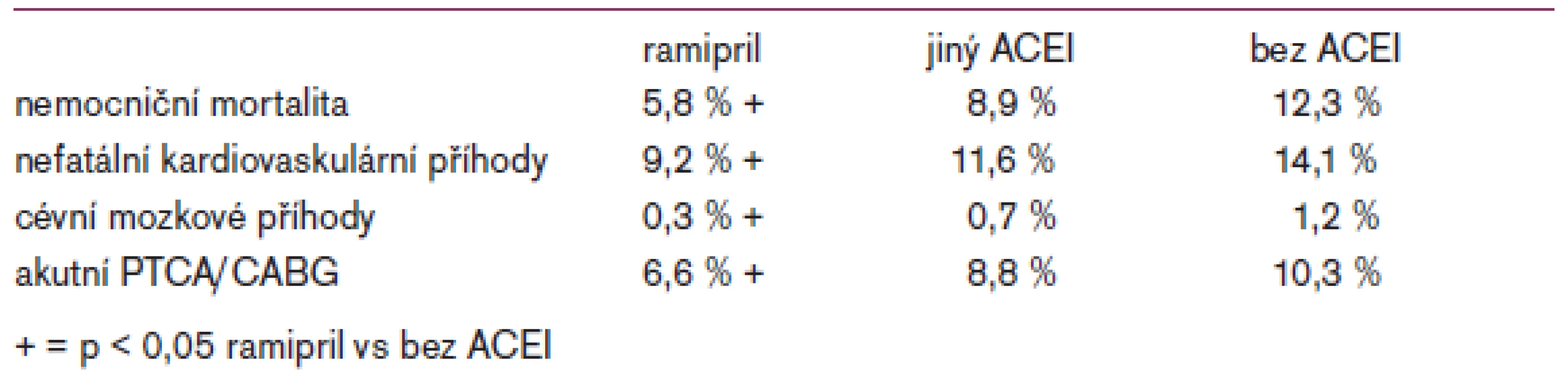
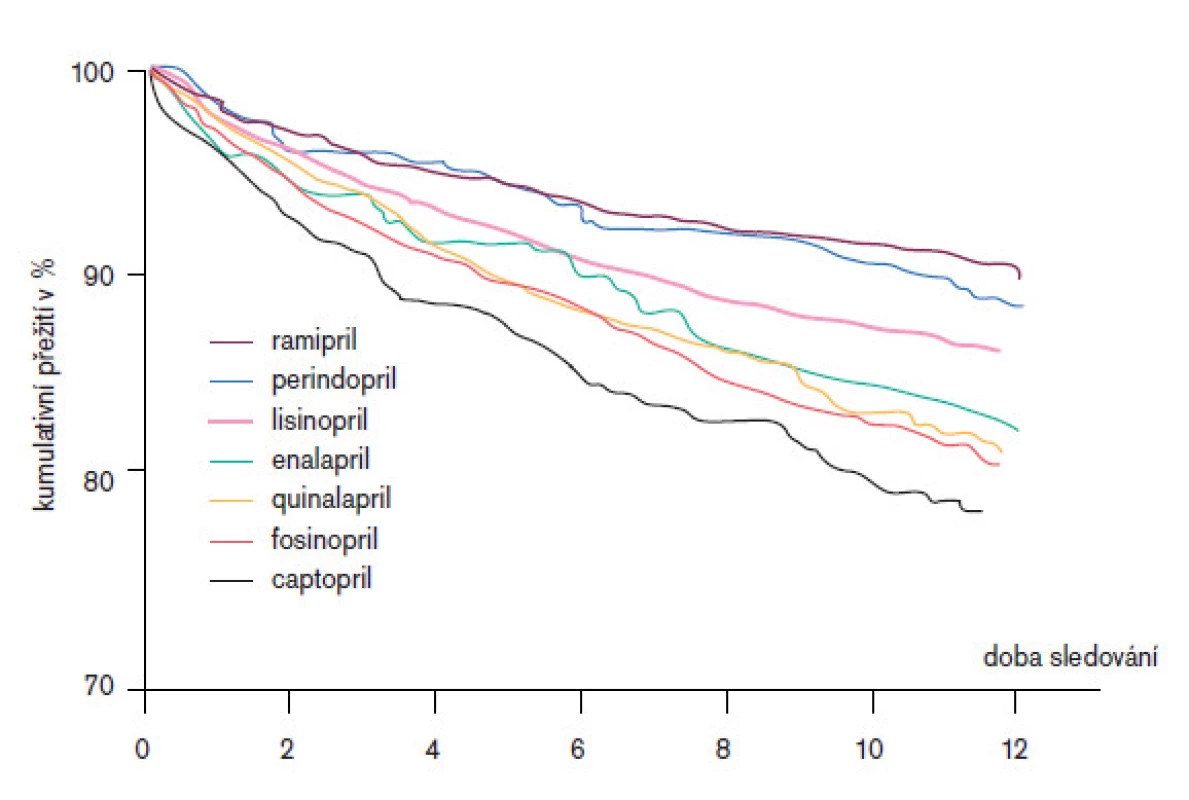
Výsledky kanadské studie QUEBEC jsou zajímavé především tím, že díky systému pojištění v této provincii bylo možno sledovat nemocné dlouhodobě, včetně kontroly, zda bylo pokračováno v léčbě zavedeným ACE-inhibitorem [10]. Zařazeno bylo 18 453 nemocných starších 65 let s akutním infarktem myokardu, z nichž 7 512 užívalo ACE-inhibitor po dobu minimálně 12 měsíců nebo do fatální příhody. Srovnáno bylo všech 7 ACE-I v té době v provincii Quebec předepisovaných (obr. 2)
Hypertenze
Ramipril byl vyzkoušen v mnoha klinických studiích u nemocných s hypertenzí [18,19,24]. České zkušenosti s tímto preparátem jsme publikovali již v roce 1998 [17]. Posuzovali jsme účinnost a snášenlivost ramiprilu u nemocných s lehkou a středně těžkou hypertenzí v otevřené, multicentrické, prospektivní studii. Zařazeno bylo 685 nemocných s mírnou až středně těžkou hypertenzí v ordinacích 88 převážně praktických lékařů, doba sledování byla 12 týdnů. Studii v souladu s protokolem ukončilo 501 nemocných(73,1 %). Na monoterapii skončilo studii 413 nemocných (82,4 %), kombinační léčba od 8. týdne byla nutná u zbývajících 88 (17,6 %). Při ukončení studie na monoterapii byl pokles krevního tlaku výraznější již v 4. týdnu a dále pokračoval v 8. i 12. týdnu, zatímco u nemocných, kteří od 8. týdne měli kombinační léčbu, nebyl pozorován pokles krevního tlaku mezi 4. a 8. týdnem. Průměrná dávka ramiprilu na konci studie byla 3,40 mg. Sledované laboratorní ukazatele vykazovaly klinicky nevýznamné změny v rozmezí fyziologických hodnot. Ramipril byl velmi dobře tolerován, celkový počet nežádoucích účinků činil 11 % (3 nemocní přerušili studii pro kašel). Účinnost jako velmi dobrá či dobrá byla ošetřujícím lékařem hodnocena v 88 %, snášenlivost v 97 %.
Diabetes mellitus
Celosvětově roste výskyt diabetes mellitus, který se stává jedním z hlavních rizikových faktorů kardiovaskulární morbidity a mortality. V současné době trpí diabetes mellitus 8 % populace nad 20 let, 12 % populace ve věku 40-74 let a 19 % populace nad 75 let. Hypertenze a diabetes je nejčastější kombinace kardiovaskulárních rizik, ale současně je hypertenze i významným prediktorem vzniku diabetes mellitus [20]. Příznivý efekt na metabolické parametry kompenzace glykemie, ale především významné ovlivnění mikroalbuminurie, byly prokázány již v podstudii studie HOPE nazvané MICRO HOPE [4,13,21].
Vliv ramiprilu na metabolické, renální a srdeční funkce u nemocných s hypertenzí jsme zkoumali v otevřené studii u 32 hypertoniků a diabetiků 2. typu [22]. Studie trvala 6 měsíců a ramipril byl podáván v dávce 2,5–10 mg. Hlavní výsledky ukazuje tab. 3.
Tab. 3. Výsledky 6měsíční studie s ramiprilem u hypertoniků a diabetiků. 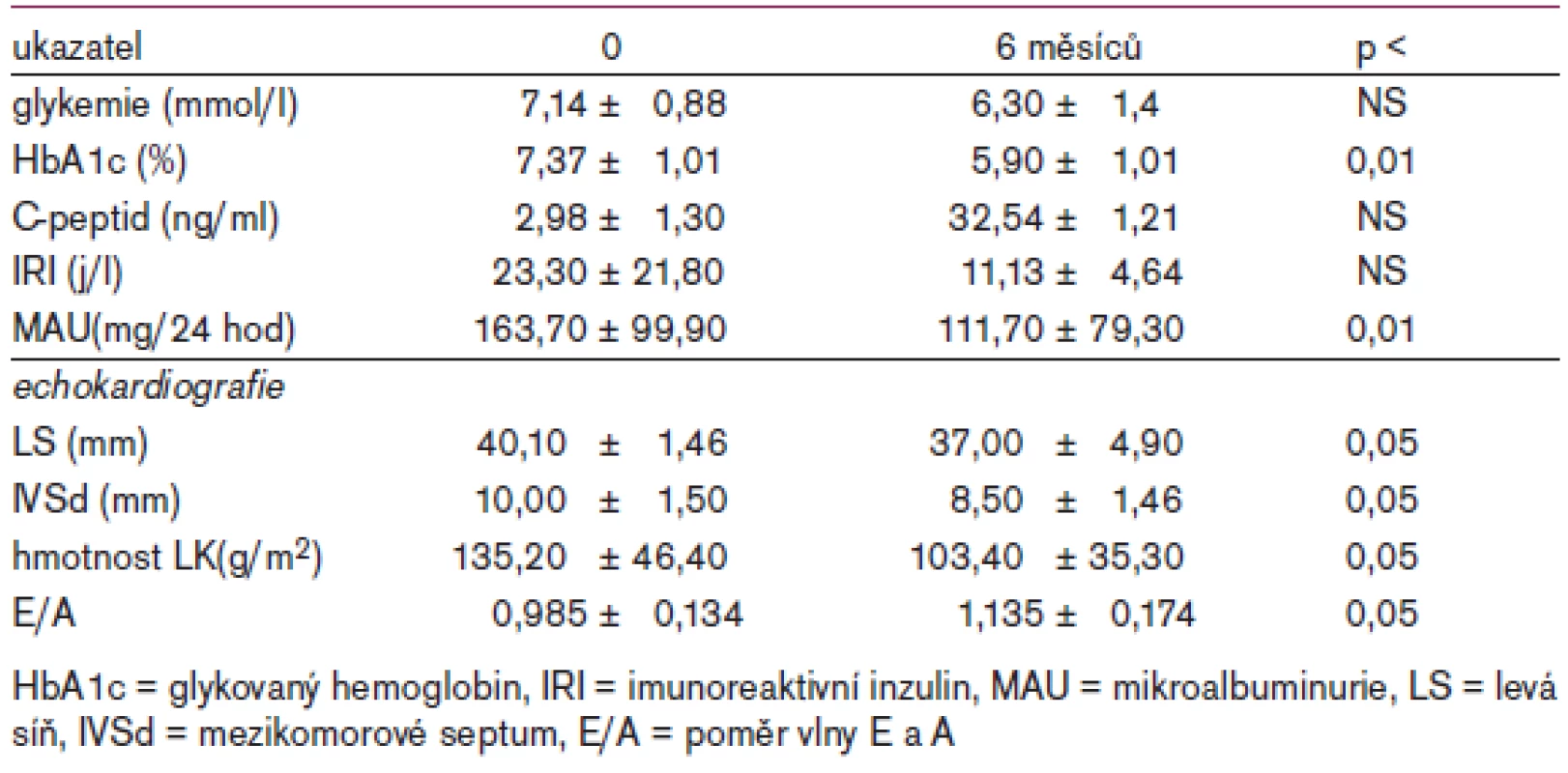
Podávání ramiprilu u nemocných s hypertenzí a diabetes mellitus vedlo nejen ke snížení krevního tlaku, provázenému i snížením hmotnosti levé komory a zlepšením diastolického plnění, ale i ke zlepšení parametrů ukazujících na kompenzaci diabetes mellitus a pokles mikroalbuminurie, rizikového faktoru pro postižení renálních funkcí.
Renální insuficience
Efekt ramiprilu u nediabetické nefropatie byl testován ve studii REIN (Ramipril Efficacy in Nephropathy). Ramipril snížil proteinurii, zpomalil rychlost poklesu glomerulární filtrace a snížil riziko progrese terminálního selhání ledvin o 50 % [20].
Závěr
Ramipril má dnes schválených 6 indikací (tab. 4).
Ve všech indikacích je možno používat dávku 1,25–5 mg. Vyráběny jsou síly 1,25 mg, 2,5 mg, 5,0 mg a 10 mg. V kombinaci je vyráběn s hydrochlorothiazidem. U snížených renálních funkcí (proteinurie, mikroalbuminurie) se doporučuje dávku 5 mg nepřekračovat. Taktéž u hypertenze se doporučuje spíše kombinovat ramipril s jiným antihypertenzivem (nejčastěji hydrochlorothiazidem) než zvyšování dávky [5,26]. Naopak v sekundární prevenci po infarktu myokardu a u chronického srdeční selhání by měla být snaha titrovat ramipril do co nejvyšší dávky ještě pacientem tolerované, tedy do doporučené dávky 10 mg [2,8,12,15].
Podporováno VVZ 0021 622 402.
prof. MUDr. Jindřich Špinar, CSc., FESC1
prof. MUDr. Jiří Vítovec, CSc., FESC2
1 Interní kardiologická klinika, FN Brno-Bohunice
2 I. interní kardio-angiologická klinika FN u svaté Anny, Brno
Zdroje
1. Arnold JMO, Yusuf S, Young J et al. Prevention of Heart Failure in Patients in the Heart Outcomes Prevention Evaluation (HOPE) Study. Circulation 2003; 107 : 1284-1290.
2. Backer G, Ambrosioni E, Borch-Jonsen K et al. European guidelines on cardiovascular disease prevention in clinical practice. Eur Heart J 2003; 24 : 1601-1610.
3. Bultas J. Co nového v indikacích inhibitorů ACE. Kapit Kardiol 2000; 2 : 20-24.
4. Cífková R. Studie HOPE a MICROHOPE. Kapit Kardiol 2001; 3 : 30-31.
5. Cífková R, Horký K, Widimský J sr et al. Doporučení diagnostických a léčebných postupů u arteriální hypertenze – verze 2004. Doporučení České společnosti pro hypertenzi. Vnitř lék 2004; 50(9): 709-22.
6. Hall AS, Murray GD, Ball SG et al. AIREX - Follow-up study of patients randomly allocated to ramipril or placebo for heart failure after acute myocardial infarction. AIRE Extension (AIREX) Study. Lancet 1997; 349 : 1493-1497.
7. Hall AS, Winter C, Bogie SM et al. AIRE - Effect of ramipril on mortality and morbidity of survivors of acute myocardial infarction with clinical evidence of heart failure. Lancet 1993; 342 : 821-828.
8. Lopez-Sandon J, Swedberg K, Mc Murray J et al. Expert consensus document on angiotensin converting enzyme in cardiovascular disease. Eur Heart J 2004; 25 : 1454-71.
9. Miklík R, Špinar J, Ludka O et al. Kontrola a léčba srdečního selhání při propuštění z nemocnice. 2005; Supl (4): 108.
10. Pilote J et al. Mortality after myocardial infarction – The QUEBEC study. Ann Intern Med 2004; 141(2): 102-112.
11. Spinar J, Vítovec J, Skavarilova H, Frycova K. The use of ACE inhibitors and statins by general practicioners, internists and cardiologists. J Hypertens 2004; 22(2): 312.
12. Swedberg K, Cleland J, Dargie H et al. Guidelines for the diagnosis and treatment of chronic heart failure. Eur Heart J 2005; 26(11): 1115-40.
13. Šmahelová A. Inhibitory angiotenzin konvertujícího enzymu v léčbě diabetika. Vnitř Lék 2003; 49 : 948-951.
14. Špaček R. Inhibitory ACE v léčba a sekundární prevenci infarktu myokardu. Remedia 2002; 12 : 102-107.
15. Špinar J, Hradec J, Málek I, Toman J. Doporučení pro diagnostiku a léčbu chronického srdečního selhání. Cor et Vasa 2001; 43: K123-38.
16. Špinar J, Ludka O, Svoboda J et al. Srovnání léčby hypertenze na interní klinice FN, na interním oddělení malé nemocnice a na specializované kardiologické klinice. Kardiol Rev 2005; 7(2): 83-89.
17. Špinar J, Vítovec J (v zastoupení řešitelů studie). Ramipril v léčbě mírné až středně těžké hypertenze. Vnitř Lék 1998; 44 : 332-335.
18. Špinar J, Vítovec J, Kubecová L, Pařenica J. Klinické studie v kardiologii. Praha: Grada 2001 : 485.
19. Špinar J, Vítovec J, Zicha J. Hypertenze - diagnostika a léčba. Praha: Grada 1999 : 228.
20. Špinar J, Vítovec J. Metabolické účinky inhibitorů ACE. Remedia 2005; 15(2): 147-53.
21. The HOPE investigators: Effects of angiotensin-converting-enzyme inhibitor ramipril, on cardiovascular events in high-risk patients. NEJM 2000; 342 : 145-53.
22. The Study Group on Diagnosis of the Working Group on Heart Failure of the European Society of Cardiology: The EuroHeart Failure Survey programme - a survey on the quality of care among patients with heart failure in Europe. Part 2: Treatment. Eur Heart J 2003; 24 : 464-75.
23. Vítovec J, Špinar J. Vliv ramiprilu na metabolické, renální a srdeční funkce u hypertenze a diabetes mellitus II.typu. Vnitř Lék 1998; 44 : 332-335.
24. Widimský J et al. Hypertenze. Praha: Triton 2004 : 590.
25. Wienbergen for the MITRA PLUS investigators. MIR and MITRA PLUS registry. Am J Cardiol 2002; 90 : 1045-49.
26. Zanchetti A for the guidelines committee. 2003 European Society of Hypertension – European Society of Cardiology guidelines for the management of arterial hypertension. J Hypertens 2003; 21 : 1011-23.
Štítky
Dětská kardiologie Interní lékařství Kardiochirurgie Kardiologie
Článek Co nebylo v abstraktech
Článek vyšel v časopiseKardiologická revue – Interní medicína
Nejčtenější tento týden
2005 Číslo 3- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
- S prof. Vladimírem Paličkou o racionální suplementaci kalcia a vitaminu D v každodenní praxi
- S MUDr. Štěpánem Budkou o rizicích obezity pro fertilitu ze všech úhlů pohledu
-
Všechny články tohoto čísla
- Srdce v obrazech lidových rčení III.
- XIII. výroční sjezd České kardiologické společnosti
- Co nebylo v abstraktech
- Lékové stenty – mechanizmy účinku a současné indikace
- Poruchy mikrocirkulace u chronické žilní nedostatečnosti
- Ramipril v klinických studiích
- Hypertenze a stárnoucí srdce z pohledu geriatra
- Léčba hypertrofické kardiomyopatie
- Další novinky na sympoziu ACC v Orlandu 6.–9. 3. 2005
- 3. mezinárodní sympozium o novinkách při stanovování NT-pro BNP
- Kardiologická revue – Interní medicína
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Lékové stenty – mechanizmy účinku a současné indikace
- Léčba hypertrofické kardiomyopatie
- Ramipril v klinických studiích
- Hypertenze a stárnoucí srdce z pohledu geriatra
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání