-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Využitie glukomerov v starostlivosti o pacientov s diabetes mellitus
Use of glucometers in the care of patients with diabetes mellitus
Identification of blood glucose is a key indicator of glycemic control. There are a number of biochemical processes to verify blood glucose levels, dominated by electrochemical analysis for its simplicity and quantitative significance. However, an invasive approach is needed to determine blood glucose, which, due to its discomfort and pain on injection, can discourage patients from regular self-monitoring. Partial improvement concerning the number of injections is provided by interstitial fluid glucose monitoring systems, whether it is flash glucose monitoring (FMG) or continuous glycemic monitoring (CGM). Also non-invasive methodologies for determining the concentration of glucose in body fluids keep pace with the development.
Keywords:
diabetes mellitus – flash monitoring – glucometer – glycated hemoglobin – glycemic selfmonitoring
Autoři: Dana Prídavková; Udovít Šutarík; Peter Galajda; Marián Mokáň
Působiště autorů: I. Interná klinika JLF UK a UN Martin
Vyšlo v časopise: Forum Diab 2020; 9(2): 110-114
Kategorie: Prehľadové práce
Souhrn
Poznanie glykémie je kľúčovým indikátorom glykemickej kompenzácie. Existuje množstvo biochemických procesov k overeniu hladiny glykémie, z ktorých dominuje elektrochemická analýza pre jednoduchosť a kvantitatívnu výpovednosť. Na stanovenie glykémie je ale potrebný invazívny prístup, ktorý pre svoju nepohodlnosť pre bolestivosť vpichov môže pacientov odrádzať od pravidelného selfmonitoringu. Čiastočné vylepšenie, čo sa týka početnosti vpichov, prinášajú systémy na stanovenie glykémie v intersticiálnej tekutine, či sa už jedná o tzv. „flash“ glukózový monitoring (FMG) alebo systémy kontinuálneho monitorovania glykémií (CGM). Vo vývoji nezaostávajú ani neinvazívne metodiky stanovenia koncentrácie glukózy v telesných tekutinách.
Klíčová slova:
diabetes mellitus – flash glukózový monitoring – glukomer – glykozylovaný hemoglobín – selfmonitoring glyké-mie
Úvod
Pokusy o kvantitatívne stanovenie koncentrácie glukózy v moči siahajú do 18. storočia a položili základ modernej starostlivosti o pacienta postihnutého ochorením diabetes mellitus (DM). Vývoj komerčného využitia miery glykosúrie nastal v roku 1908, kedy Benedict vyvinul reagens s obsahom medi, ktoré interagovalo s glukózou v moči. Modifikácie tohto procesu sa používali takmer 50 rokov [1]. V 40. rokoch došlo vylepšeniu zavedením technológie „dip-and–read“ („namoč a čítaj“) s testovaním glukózy v moči (Clinistix), čo umožnilo okamžité zistenie stavu glykosúrie. Z dnešného pohľadu testovanie nebolo efektívne, pretože odrážalo glykosúriu s časovým odstupom od glykémie v krvi, a navyše nevedelo odhaliť hypoglykémie [2].
V roku 1965 Ames vyvinul prvý prúžok na meranie koncentrácie glukózy v krvi – Dextrostix, ktorý využíval glukózooxidázovú reakciu. Pre tento spôsob stanovenia glykémie bola ale potrebná pomerne veľká kvapka krvi a výsledok bol známy po 60 s. Glykémia bola stanovená semikvantitatívne podľa dodanej farebnej škály. Prvý glukomer pre domáce použitie bol vyvinutý v 70. rokoch, nebol však veľmi presný. V 80. rokoch bol uvedený do používania glukomer Dextrometer s digitálnym displejom, ktorý už vyžadoval menšiu vzorku krvi a bol dostupnejší. Selfmonitoring glykémií sa tak stáva zložkou štandardnej starostlivosti, špeciálne u pacientov s diabetes mellitus typu 1 (DM1T) [1]. Pacienti už mali možnosť využívať domáci glukomer Ames Eyetone (obr). Išlo o zariadenie s hmotnosťou 1,8 kg a výškou približne 20 cm, prístroj musel byť zapojený do elektrickej siete a výsledok bol známy do 1 minúty [2]. Od tých čias prešiel vývoj glukomerov zjavnou evolúciou. V súčasnosti disponujeme generáciou glukomerov, ktoré sú prenosné, zriedka presahujú 10 cm, majú veľmi nízku hmotnosť, len niekoľko gramov a na rozbor potrebujú len veľmi malú vzorku krvi (0,6 µl) a analýza vzorky trvá len niekoľko sekúnd.
Obr. 1. Glukomer Ames Eyetone s prúžkami Dextrostix. Upravené podľa [3] ![Glukomer Ames Eyetone s prúžkami Dextrostix. Upravené podľa [3]](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image_pdf/31e7cd18194276c0e91dc4373fcc0bf1.png)
Technologické postupy
V zásade existujú dva technologické postupy získavania glykémie: optické a elektrochemické. Optické metódy využívajú zmenu farby ukazovateľa, ktorý odráža koncentráciu glukózy. Farba indikátora sa mení počas enzymatickej reakcie, ktorá spracováva glukózu na jej metabolity. Hoci zmeny farby indikátora poskytujú pacientom intuitívny spôsob kontroly glykémie, nie je vhodný na kvantifikovanie jej hladiny a nepokrýva ani merania nízkych hladín glykémie [4]. Elektrochemické senzory priamo prevádzajú chemický signál na signál elektrický a sú súčasťou väčšiny glukomerov [4]. V súčasnosti dostupné zariadenia pracujú na základe enzymatickej reakcie elektrochemickej povahy s využitím glukózooxidázy, alebo glukózodehydrogenázy. Postupy využívajúce glukózooxidázu sú senzitívne na prítomnosť kyslíka, a mali by byť použité pri hodnotení glykémie z kapilárnej krvi u pacientov s normálnou saturáciou O2. Vyššia saturácia kyslíka napr. v arteriálnej vzorke krvi alebo počas liečby kyslíkom môže poskytnúť falošne nízke hodnoty glykémie. Na druhej strane nízka saturácia kyslíkom, vysoká nadmorská výška alebo stanovenie vo venóznej krvi môže viesť k falošne vysokým hodnotám odčítanej glykémie. Zariadenia pracujúce na podklade reakcie glukózodehydrogenázy nie sú senzitívne na prítomnosť kyslíka [5], a môžu sa využívať na stanovenie glykémie vo venóznej, arteriálnej aj kapilárnej krvi [6].
S meraním glykémie na báze glukózooxidázovej reakcie môžu interferovať aj iné prirodzene sa vyskytujúce látky, napr. triacylglyceroly. Pri vysokej hladine triacylglycerolov môže dôjsť k zníženiu koncentrácie glukózy vo vyšetrovanej vzorke krvi, a to sa môže prejaviť falošne nízkou hodnotou glykémie. Kyselina močová vo veľmi vysokých hodnotách môže byť zoxidovaná elektródou, a tak môžu byť namerané falošne vysoké hodnoty glykémie. Pri glukomeroch na báze glukózodehydrogenázovej reakcie sa môžeme stretnúť s kompetíciou monosacharidov, galaktózy, xylózy a disacharidu maltózy [7].
Glukomery, ktoré sa používajú v Európe musia spĺňať ISO štandardy (International Organization for Standardization ISO 15197 : 2013). To znamená, že pre glykémiu < 5,55 mmol/l má byť 95 % výsledkov v rozmedzí ± 0,83 mmol/l laboratórnych hodnôt a pri glykémiách > 5,55 mmol/l má byť 95 % výsledkov v rozmedzí odchýlky ± 15 % indexovej hodnoty glykémie [8].
Neinvazívne stanovenie koncentrácie glukózy
Neinvazívne metodiky stanovenia glykémie neprestávajú byť výzvou, a to napriek značným pokrokom vo vyšetrovaní glukózy v intersticiálnej tekutine („flash“ glukózový monitoring, kontinuálny glukózový monitoring). Neinvazívne postupy tvoria pomyselný priesečník medzi invazívnou „krvnou“ cestou a neinvazívnou cestou. Ide napríklad o stanovenie glukózy v slzách s využitím šošovky. Z chemického hľadiska je prostredie oka je relatívne čisté, existujú však problémy s energetickým zásobením senzora, ktorý je na kontaktnej šošovke a prenáša dáta bezdrôtovo. Pre minimalizáciu vybavenia v tomto malom anatomickom segmente sa vyvinula biopalivová bunka, ktorý využíva ako zdroj askorbát. Vyšetrenie koncentrácie glukózy v slinách je sťažené viac, a to prímesou nečistôt s horšou izoláciou glukózy. Využitie transdermálnych náplastí funguje na báze iontoforézy a je potrebné, aby bola koža spotená. Pot má oproti iným biofluidom výhody pri neinvazívnom monitorovaní glukózy, pretože potné žľazy sú distribuované difúzne a reakcia potu sa považuje za dostatočne rýchlu, aby odrážala fyziologické podmienky. Pretože glukóza z potu zostáva v tomto kroku neabsorbovaná, je možné ju ľahko zmerať monitorovacími senzormi, či už vo forme náramku alebo náplasti. Tento typ merania je ale ovplyvnený vonkajšou teplotou a pH kože, čo je nevýhoda oproti meraniu glykémie v krvi, v ktorej sú teplota a pH viac stabilné. Ale aj tieto prekážky sa dajú eliminovať vložením tzv. pH - a teplotných senzorov [4]. Existujú aj dáta o neinvazívnom meraní glykémie na spektrofotometrickom princípe v oblasti tenaru, v intersticiálnej tekutine pod stratum corneum nad líniou tukového tkaniva, ktoré korelujú s krvnou glykémiou ale s časovým odstupom [9]. Používanie neinvazívnych technológií merania glykémie je na vzostupe, zlatým štandardom však stále zostáva informácia o glykémii získaná invazívne, či už z krvi, prípadne z intersticiálnej tekutiny.
Selfmonitoring glykémií (SMG)
SMG je neoddeliteľnou súčasťou starostlivosti o pacienta s diabetom. Monitorovanie glukózy umožňuje vyhodnocovanie individuálnej odpovede na terapiu a pomáha posúdiť, či sa glykemické ciele dosahujú bezpečne. Špecifické potreby a ciele pacienta by mali určovať frekvenciu a načasovanie SMG alebo aj zváženie použitia systémov kontinuálneho monitorovania glykémií (Continuous Glucose Monitoring – CGM). SMG boli súčasťou multifaktoriálnych postupov v štúdiách, v ktorých sa dokázala výhoda intenzívnej kontroly glykémie. Hlavné klinické štúdie u pacientov liečených inzulínom zahŕňali samokontrolu glukózy v krvi ako súčasť multifaktoriálnych zásahov, aby sa preukázala výhoda intenzívnej kontroly glykémie aj pri komplikáciách s cukrovkou [5].
U pacientov s diabetes mellitus typu 2 (DM2T) existuje korelácia medzi vyššou frekvenciou sebakontroly glykémií a nižším GHbA1c (glykozylovaný hemoglobín), aj keď existuje typ pacientov, ktorí pri kontrole glykémie najmenej 1-krát denne uvádzajú, že nepodniknú žiadne kroky pri zistení nízkej, či vysokej hodnoty. Pacienti by mali byť poučení ako využívať výsledky zistené z glukomera na úpravu príjmu stravy, cvičenia a pod. Taktiež pri každej kontrole by sa mala prehodnotiť potreba využívania SMG, najmä ak nie je tento zohľadnený v praktickom selfmanažmente [5].
U pacientov na intenzifikovanom inzulínovom režime vyplýva dôležitosť SMG pri hodnotení hyperglykémie a hypoglykémie. Väčšina pacientov si meria glykémie pred jedlami, postprandiálne, pred spaním, pred cvičením, pri podozrení na hypoglykémiu a jej liečbe a pri riešení kritických úloh, ako je napr. vedenie motorového vozidla. Databázová štúdia s takmer s 27 000 deťmi a adolescentami s DM1T preukázala, že zvýšená denná frekvencia SMG bola spojená s významne nižšími hodnotami GHbA1c a s menším výskytom akútnych komplikácií [5]. V štúdii realizovanej vo Švédsku, kde je celkovo dobrá dostupnosť glukomerov a diagnostických prúžkov sa zistilo, že menej ako 50 % dospelých s DM1T využíva SMG 4-krát denne a viac [10].
Podobný náhľad prebehol u 13 000 pacientov s DM2T, u ktorých analýza dát preukázala, že SMG je „podužívané“ u pacientov na inzulíne aj bez liečby inzulínom, a že postprandiálne glykémie boli kontrolované len zriedka [11]. U pacientov s DM2T bez liečby inzulínom môže byť SMG limitovaný klinickými benefitmi. Ale u niektorých jedincov môže samokontrola glykémií prispieť k zmene diéty, fyzickej aktivity a k úprave medikamentózneho manažmentu, tiež môže odhaliť ev. hypoglykémie, zmeny počas interkurentných ochorení, či diskrepancie v korelácii s GHbA1c. V 1 rok trvajúcej štúdii u pacientov bez inzulinoterapie so suboptimálnou glykemickou kontrolou prispel 7-bodový glykemický profil v 3 po sebe idúcich dňoch, zbieraný najmenej 1-krát za štvrťrok k zníženiu hodnoty GhbA1c o 0,3 % oproti kontrolnej skupine [5].
Miesta odberu glykémie
Je veľa pacientov, ktorí sa sťažujú na bolestivosť vpichov do končekov prstov, čo môže mať v konečnom dôsledku dopad aj na menšiu frekvenciu odberov. Existujú odporúčania pre alternatívne miesta odberu ako je oblasť ramena alebo stehna, v ktorej sú vpichy menej bolestivé a môžu poskytnúť podobné výsledky ako odber z prsta. Odbery z alternatívnych miest sa neodporúčajú v skorom postprandiálnom období a hneď po cvičení [12]. Z ďalších miest sa ukazuje ako dobrá alternatíva odber krvi z oblasti tenaru a hypotenaru, ktoré majú podobné kapilárne zásobenie a v štúdiách sa najviac priblížili glykémii odoberanej z prsta. Zmenšenie bolestivosti vpichu prináša Genteel Lancet, odberové zariadenie, ktoré využíva vákuový tlak na odber krvi z malého otvoru vytvoreného miniinvazívnou lancetou. Ultrajemná ihla v kombinácii s tlakom prispieva k menej bolestivému pocitu pri odber krvi. Agentúra FDA (US Food and Drug Administration) povolila jej využívanie aj pri odberoch na alternatívnych miestach tela [13]. Na Slovensku nie je kategorizovaná, ale nie je problém si ju individuálne zakúpiť cez oficiálne portály so zdravotníckymi pomôckami.
Frekvencia SMG
Odporúčaná frekvencia monitoringu glykémií má byť individualizovaná pre každú osobu na základe typu diabetu, antihyperglykemickej liečby, pri zmenách liečby, pri sklone k hypoglykémiám, ale aj s ohľadom na špecifiká zamestnania a počas akútneho ochorenia [26]. Pre pacientov s DM1T je SMG kruciálnou zložkou k dosiahnutiu dobrej glykemickej kontroly. Výsledky rozsiahlej kohortnej štúdie preukázali, že realizácia ≥ 3 selftestov glykémie za deň je asociovaná so štatisticky a klinicky signifikantnou 1,0% redukciou GHbA1c. [27]. Pre pacientov s DM2T liečených inzulínom sú takéto dôkazy menej presvedčivé, hoci štúdie preukázali aj u jedincov liečených inzulínom, ktorí sa testovali najmenej 3-krát denne, zlepšenie glykemickej kontroly [28]. Väčšine pacientov s DM liečených inzulínom sa odporúča hodnotiť glykémiu použitím SMG (a/alebo CGM) pred jedlami a občerstvením, pred spaním, pred cvičením, pri suspekcii na nízku glykémiu, po liečbe hypoglykémie a pred dôležitými činnosťami, ako je napr. šoférovanie. Pre väčšinu pacientov to znamená testovanie 6–10-krát denne, hoci existujú individuálne rozdiely [5].
U pacientov na liečbe bazálnym inzulínom a/alebo neinzulínovými antidiabetikami treba frekvenciu SMG zohľadiť podľa glykémie nalačno pred koncom pôsobenia bazálneho inzulínu kvôli adjustácii dávky, pričom ďalšie monitorovanie glykémie treba zosúladiť s potrebami aj nárokmi na testovacie prúžky. SMG bol demonštrovaný ako najviac efektívny u pacientov s DM2T počas prvých 6 mesiacov po diagnostike ochorenia, aj keď nie sú známe dôkazy o tom, že by bol SMG spojený s celkovou pohodou, spokojnosťou, alebo kvalitou života súvisiacou zo zdravím [29]. V praxi sa osvedčuje kontrola glykémie nameranej glukomerom s venóznou glykémiou stanovenou v laboratóriu, pričom variabilita by nemala presiahnuť viac ako 15 % [26]. Osobitnou kapitolou je „flash“ glukózový monitoring (flash glucose monitoring – FGM). Čítačky zobrazujú profil za posledných 8 hodín z interpolovaných koncentrácií glukózy, ktoré sa zaznamenávajú každých 15 minút. Ak pacient vykonáva ≥ 3 skeny senzoru za deň v ≤ 8 hodinových intervaloch, FGM zaznamenáva 24-hodinový glykemický profil [26].
Tab. 1. Limity skupiny D – zdravotníckych pomôcok pre diabetikov. Upravené podľa [14] ![Limity skupiny D – zdravotníckych pomôcok pre diabetikov. Upravené podľa [14]](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image_pdf/e954927b791fe62911b3a365f0a96e57.png)
Tab. 2. Prehľad glukomerov 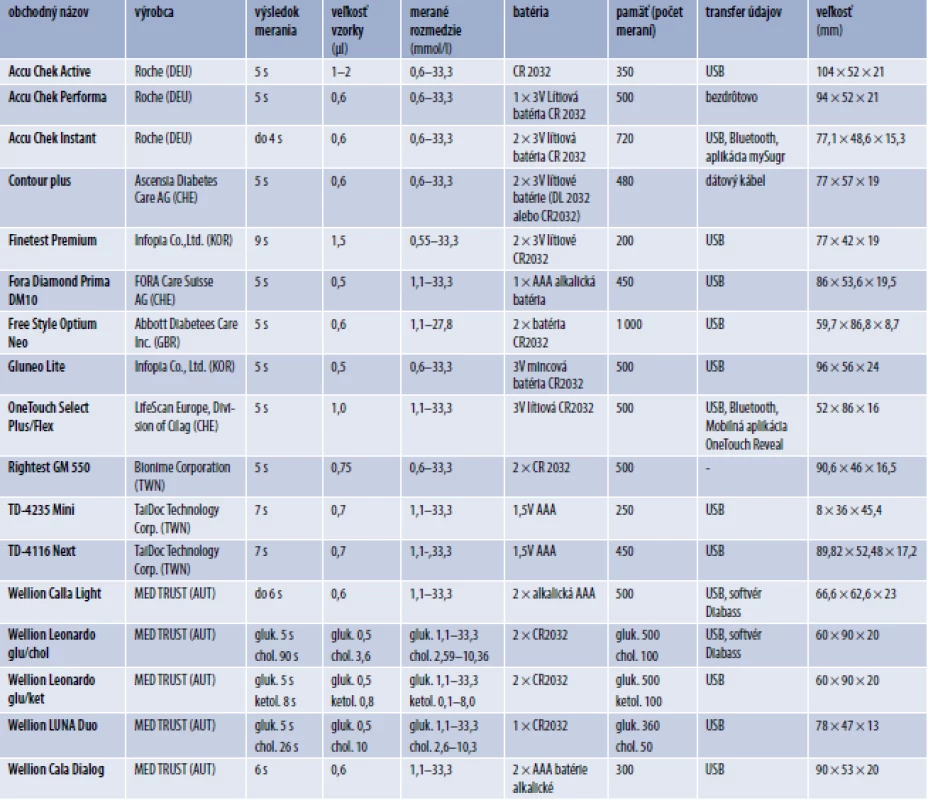
Accu Chek Active, Accu Chek Performa, Accu Chek Instant [16]; Contour Plus [17]; Finetest Premium [18]; FORA Diamond Prima DM10 [19]; Free Style Optium Neo [20]; Gluneo Lite [21]; OneTouch Select Plus/Flex [22]; Rightest GM 550 [23]; TD-4235 Mini, TD-4116 Next [24]; Wellion Calla Light, Wellion Leonardo glu/chol, Wellion Leonardo glu/ket, Wellion LUNA Duo, Wellion Cala Dialog [25]. Záver
Napriek vyspelosti a dostupnosti technológiám, ktoré objektivizujú stav glykemickej kompenzácie ostáva kľúčovým faktorom schopnosť tieto informácie správne interpretovať a zakomponovať do klinických plánov.
MUDr. Dana Prídavková, PhD. | dana.pridavkova@uniba.sk | www.unm.sk
Doručené do redakcie 21. 6. 2020
Prijaté po recenzii 1. 7. 2020
Zdroje
Hirsch IB. Introduction: History of Glucose Monitoring. In: American Diabetes Association. Role of Continuous Glucose Monitoring in Diabetes Treatment. Arlington 2018. Dostupné z WWW: <https://www.ncbi.nlm.nih.gov/books/NBK538968/>. Dostupné z DOI: <http://dx.doi.org/10.2337/db20181–1>.
Testing your glucose: a look back through time. Dostupné z WWW: <https://freestylediabetes.co.uk/freestyle-thinking/post/a-look-back-through-time>.
Yamada S. Historical Achievements of Self-Monitoring of Blood Glucose Technology Development in Japan. J Diabetes Sci Technol 2011; 5(5): 1300–1306. Dostupné z DOI: <http://dx.doi.org/10.1177/193229681100500541>.
Lee H, Hong JH, Baik S et al. Enzyme‐Based Glucose Sensor: From Invasive to Wearable Device. Adv Healthcare Mater 2018; 7(8): 1701150. Dostupné z WWW: <https://doi.org/10.1002/adhm.201701150>.
American Diabetes Association. Diabetes Technology: Standards of Medical Care in Diabetes—2020. Diabetes Care 2020; 43(Suppl 1): S77-S88. Dostupné z DOI: <https://doi.org/10.2337/dc20-S007>.
Kim MH, Bae SK, Kim KS. Comparative analysis of reliability and validity of six glucometers according to hematocrit based on ISO guidelines. Int J Clin Exp Med 2018;11(2):764–774. Dostupné z WWW: <www.ijcem.com/>.
Ginsberg BH. Factors Affecting Blood Glucose Monitoring: Sources of Errors in Measurement. J Diabetes Sci Technol; 2009; 3(4): 903–913. Dostupné z DOI: <http://dx.doi.org/10.1177/193229680900300438>.
International Organization for Standardization. ISO 15197. 2013. In vitro diagnostic test systems-Requirements for blood glucose monitoring systems for self-testing in managing diabetes mellitus. Geneva 2013.
Lundsgaard-Nielsen SM, Pors A, Banke SO et al. Critical-depth Raman spectroscopy enables home-use non-invasive glucose monitoring. PLoS ONE 2018; 13(5): e0197134. Dostupné z DOI: <https://doi.org/10.1371/journal.pone.0197134>.
Moström P, Ahlén E, Imberg H et al. Adherence of self-monitoring of blood glucose in persons with type 1 diabetes in Sweden. BMJ Open Diabetes Res Care 2017; 5(1): e000342. Dostupné z DOI: < https://doi.org/10.1136/bmjdrc-2016–000342>.
Rossi M, Lusicano G, Ceriello A et al. Real-world us of selfmonitoring of blood glucose in people with type 2 diabetes – an urgent field to improvement. Acta Diab 2018; 55(10): 1059–1066. Dostupné z DOI: <http://dx.doi.org/10.1007/s00592–018–1186-z>.
Fabris C, Kovatchev B (eds). Glucose Monitoring Devices: Measuring Blood Glucose to Manage and Control Diabetes. Academic Press 2020. ISBN 978–0128167144.
Genteel. Dostupné z WWW: <https://www.mygenteel.com/pages/about?hv=hdvje>.
Limity kategorizovaných zdravotníckych pomôcok MZSR. Dostupné z WWW: <https://www.health.gov.sk/?zoznam-kategorizovanych-zdravotnickych-pomocok>.
Zoznam kategorizovaných zdravotníckych pomôcok MZSR. Dostupné z WWW: <https://www.health.gov.sk/Clanok?zkzp-202007>.
Accu Chek Active. Accu Chek Performa. Accu Chek Instant. Manuál na použitie. Dostupné z WWW: <https://www.accu-chek.sk/glukomery>.
Glukomer Contour plus. Dostupné z WWW: <http://www.diabetes.ascensia.sk/products/contour-plus/>.
Finetest premium. Dostupné z WWW: <https://www.conex-trade.sk/Glukomer_Finetest>.
FORA Diamond Prima DM10. Dostupné z WWW: <https://www.foracare.cz/diamond-prima>.
Free Style Optium Neo. Užívateľská príručka. Dostupné z WWW: <https://www.abbottdiabetescare.sk/documents/Glukomer-FreeStyle-Optium-Neo.pdf>.
Gluneo Lite. Dostupné z WWW: <https://www.conex-trade.sk/Glukomer_Gluneo_Lite/>.
One Touch Select Plus/Flex. Dostupné z WWW: <http://www.aimport.sk/sk/glukometer-onetouch-select-plus-flex>.
Rightest GM550. Dostupné z WWW: <https://www.bionime.com/GM550.html>.
TD-4235 Mini. TD-4116 Next. Dostupné z WWW: <https://lorex.sk/sk/glukomery>.
Wellion Calla Light. Wellion Leonardo glu/chol.Wellion Leonardo glu/ket. Wellion LunaDuo. Wellion Calla Dialog. Dostupné z WWW: <https://www.wellion.sk/sk/Produkty/glukometre>.
Berard LD, Siemens R, Woo C. Diabetes Canada Clinical Practice Guidelines Expert Committee. Monitoring glycemic control. Can J Diabetes 2018; 42(Suppl 1): S47–S53. Dostupné z DOI: <http://dx.doi.org/10.1016/j.jcjd.2017.10.007>.
[Consensus Committee]. Consensus statement on the worldwide standardization of the hemoglobin A1C measurement: The American Diabetes Association, European Association for the Study of Diabetes, International Federation of Clinical Chemistry and Laboratory Medicine, and the International Diabetes Federation. Diabetes Care 2007; 30(9): 2399–2400. Dostupné z DOI: <http://dx.doi.org/10.2337/dc07–9925>.
Sheppard P, Bending JJ, Huber JW. Pre - and post-prandial capillary glucose selfmonitoring achieves better glycaemic control than pre-prandial only monitoring. Pract Diab Int 2005;22(1):15–22. Dostupné z DOI: <http://dx.doi.org/https://doi.org/10.1002/pdi.733>.
Malanda UL, Welschen LM, Riphagen II et al. Self-monitoring of blood glucose in patients with type 2 diabetes mellitus who are not using insulin. Cochrane Database Syst Rev 2012;(1):CD005060. Dostupné z DOI: <http://dx.doi.org/10.1002/14651858.CD005060.pub3>.
Štítky
Diabetologie Endokrinologie Interní lékařství
Článek Niekoľko slov úvodom
Článek vyšel v časopiseForum Diabetologicum
Nejčtenější tento týden
- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
- Magnosolv a jeho využití v neurologii
- Moje zkušenosti s Magnosolvem podávaným pacientům jako profylaxe migrény a u pacientů s diagnostikovanou spazmofilní tetanií i při normomagnezémii - MUDr. Dana Pecharová, neurolog
- Biomarker NT-proBNP má v praxi široké využití. Usnadněte si jeho vyšetření POCT analyzátorem Afias 1
-
Všechny články tohoto čísla
- Inhibítory SGLT2 v liečbe diabetes mellitus
- Využitie glukomerov v starostlivosti o pacientov s diabetes mellitus
- Gliflozíny a srdce: analýzy štúdie EMPRISE
- Gliflozíny a obličky: analýzy štúdie CREDENCE
- Liečba inhibítormi SGLT2 u pacientov so srdcovým zlyhávaním: Čo priniesla štúdia DAPA-HF pre kardiovaskulárnu diabetológiu?
- Vzťah medzi nadhmotnosťou a obezitou s vývojom kardiovaskulárnych ochorení
- Autodidaktický test hodnotený kreditmi ARS CME
- Niekoľko slov úvodom
- Srdcové zlyhávanie v čase „epidémie“ diabetu
- Cesty liečby smerom od glykemickej kontroly ku liečbe srdcového zlyhávania
- Patofyziologické aspekty chronického srdcového zlyhávania
- Chronické srdcové zlyhávanie: minimum pre diabetológa
- Forum Diabetologicum
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Inhibítory SGLT2 v liečbe diabetes mellitus
- Liečba inhibítormi SGLT2 u pacientov so srdcovým zlyhávaním: Čo priniesla štúdia DAPA-HF pre kardiovaskulárnu diabetológiu?
- Patofyziologické aspekty chronického srdcového zlyhávania
- Gliflozíny a srdce: analýzy štúdie EMPRISE
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



