-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Klinický případ: Cárovitá keratodermie
Autoři: O. Kodet 1,2; I. Kuklová 1; M. Kojanová 1; J. Štork 1
Působiště autorů: Dermatovenerologická klinika 1. LF UK, Praha přednosta prof. MUDr. Jiří Štork, CSc. 1; Anatomický ústav 1. LF UK, Praha přednosta prof. MUDr. Karel Smetana, Jr., DrSc. 2
Vyšlo v časopise: Čes-slov Derm, 87, 2012, No. 3, p. 108-110
Kategorie: Repetitorium
Pacientkou byla žena věku 62 let s nevýznamnou rodinnou anamnézou, která byla v minulosti přechodně léčena pro arteriální hypertenzi (nyní je normotenzní), je sledována pro chronickou chorobu bronchopulmonální a osteoporózu. Z léků užívala vitamin D, calcii carbonas, acidum ibandronicum, colecalciferol. Před 40 lety byla operována pro umbilikální hernii, před 20 lety podstoupila operaci lebky pro frakturu.
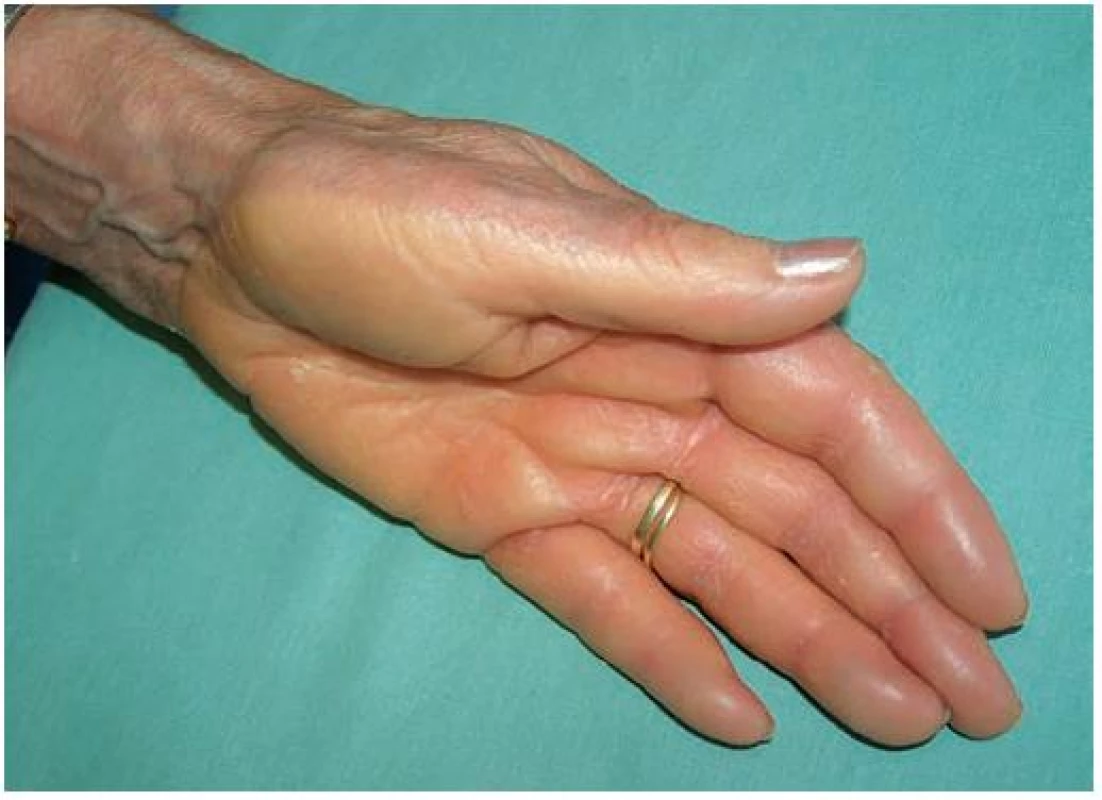
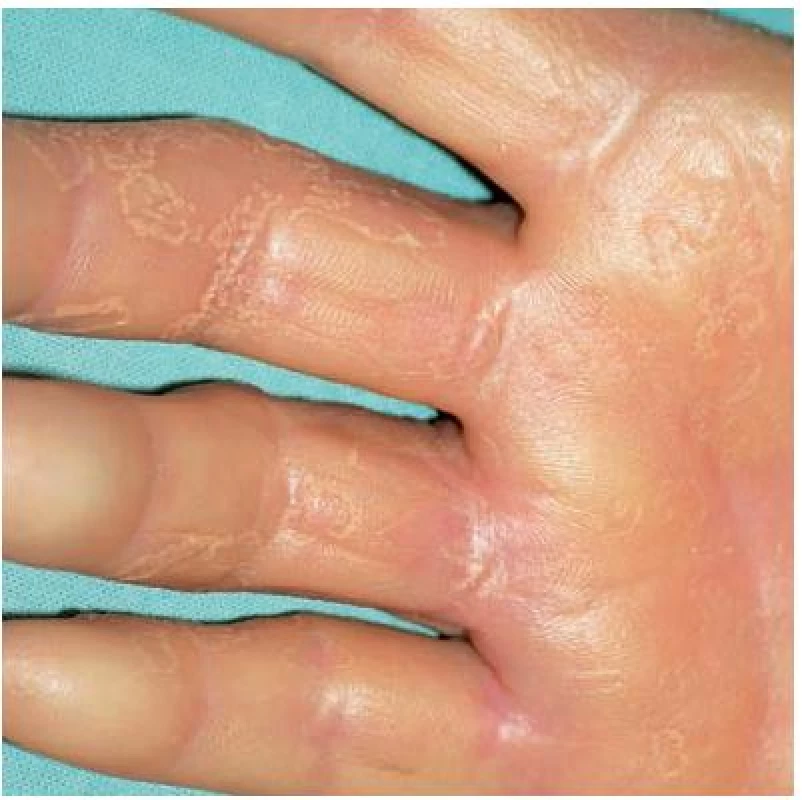
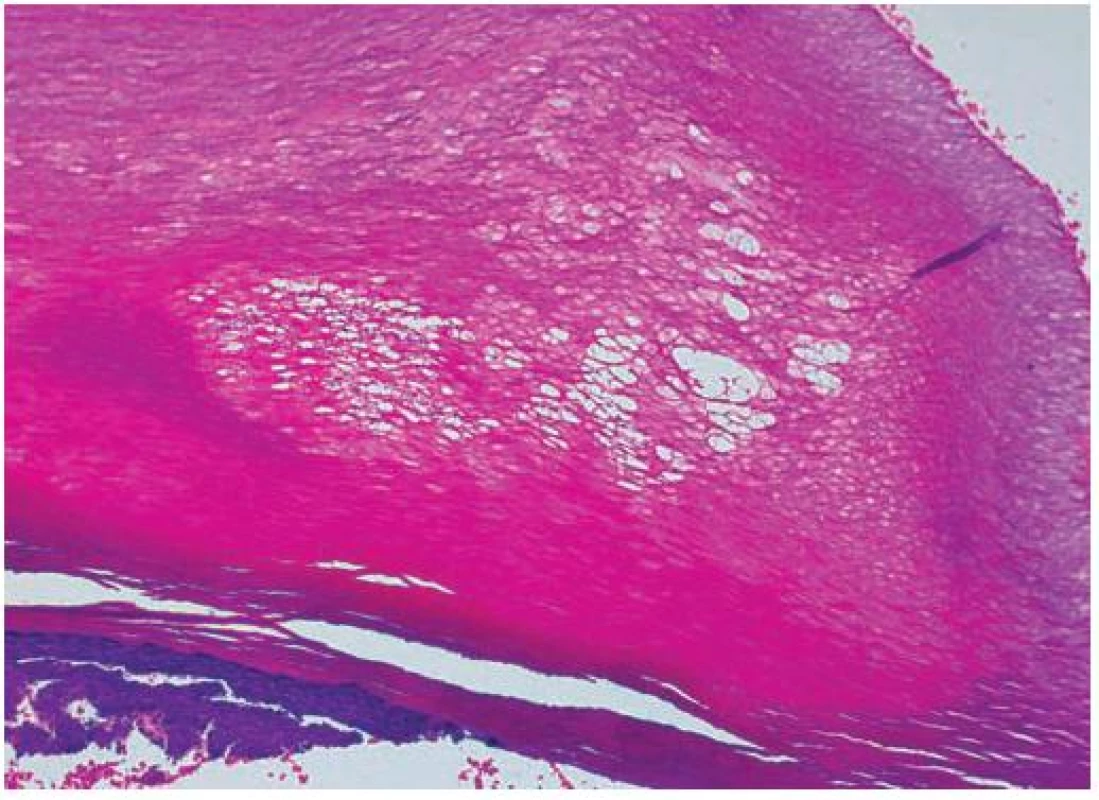
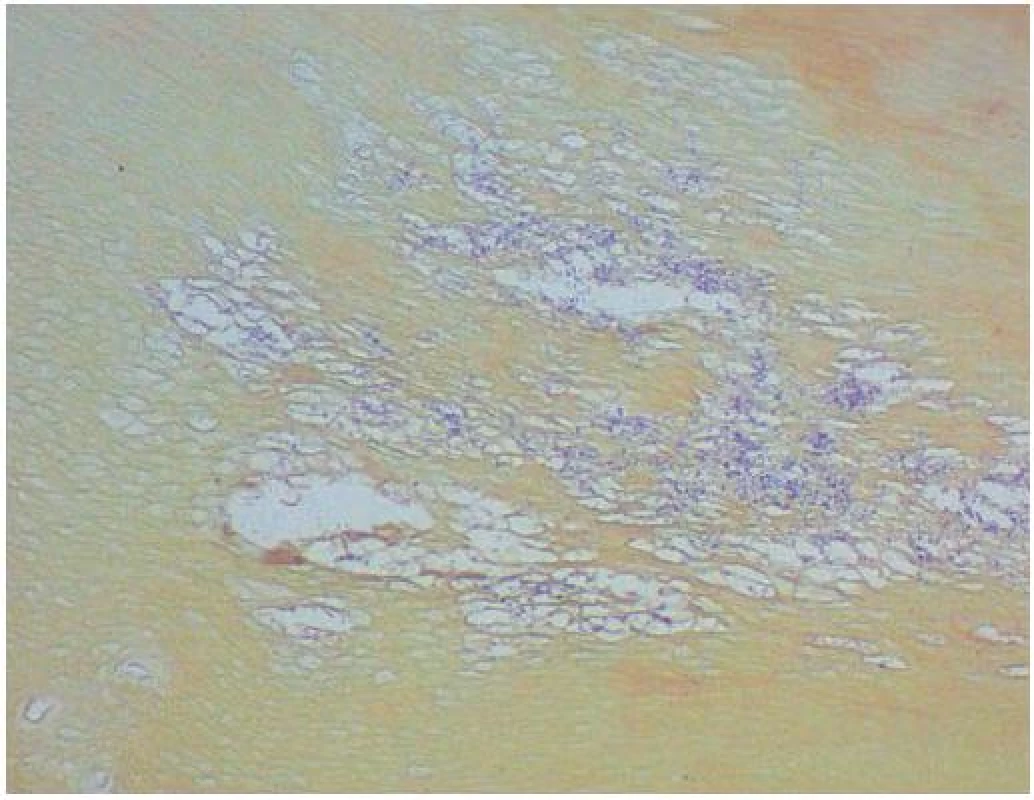
Asi poslední tři roky pozorovala zpočátku přechodné, později trvalé, žlutavé zbarvení kůže dlaní a plosek, která po zapaření (např. v gumových rukavicích) a zvýšeném pocení bělala a cárovitě se odlučovala. Biopsie z kůže dlaně nebyla jednoznačně uzavřena, byla zvažována diagnóza acroelastoidosis marginalis. Pacientka netrpěla na konjunktivitidy, suchost sliznic ani nadměrné pocení. Při klinickém vyšetření bylo na dlaních, naznačeně i na ploskách, patrné jasně difuzní zbytnění kůže žlutavého zabarvení, které přesahovalo hrany prstů a dlaní s jasně patrným rozhraním přechodu v normální kůži, s cárovitou deskvamací podmiňující tvorbu mělkých ďolíčků a vkleslin (obr. 1, 2). Byla provedena biopsie z postižené kůže z hrany dlaně (obr. 3, 4).
HISTOLOGIE
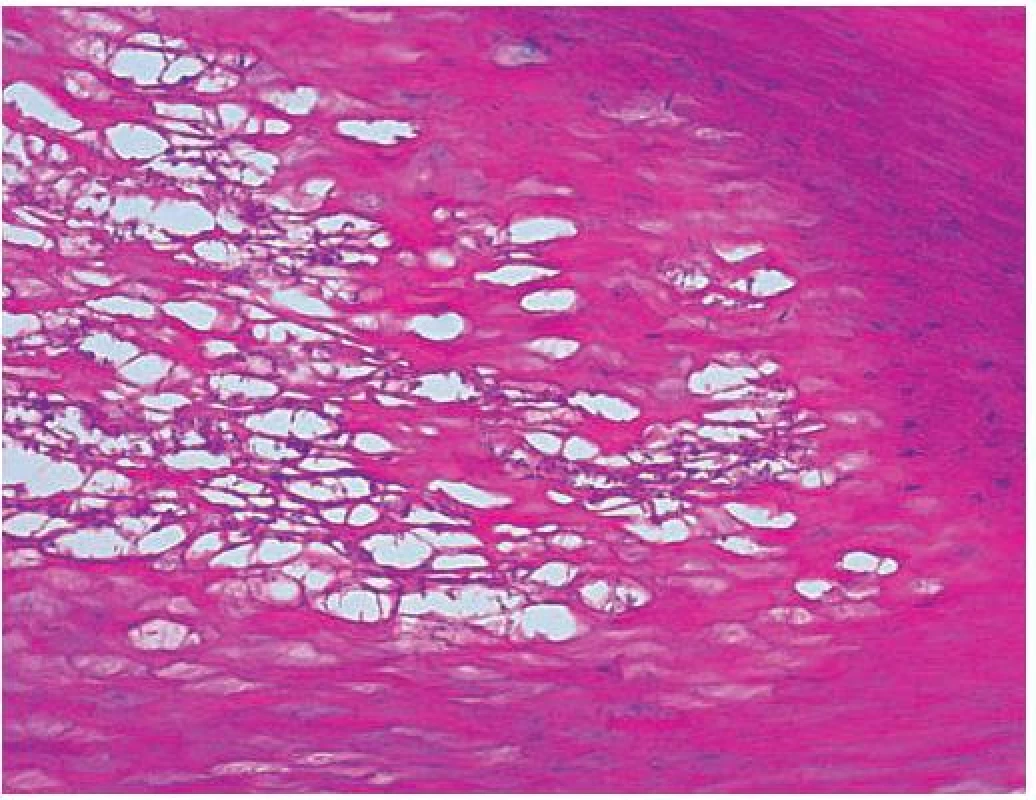
Nepravidelně akantotická epidermis je kryta velmi silnou hyperkeratózou, ložiskově byla naznačena parakeratóza místy až ementálovité děrování rohové vrstvy (obr. 3, 4). V okách takto vzniklé sítě byla patrná namodralá, grampozitivní (obr. 5) a v metodě PAS se znázorňující vlákna. V horním koriu byla patrná bazofilní degenerace vaziva.
Závěr
Nález vyslovil podezření na korynebakteriální infekci kůže charakteru keratolysis sulcata.
PRŮBĚH
Cílené kultivační vyšetření z dlaní prokázalo přítomnost Corynebacterium species. Doporučená léčba roztokem s obsahem erytromycinu, keratolytiky, azitromycinem p. o. vždy po dobu několika týdnů nebyla účinná. V současné době je nemocná celkově léčena klindamycinem.
DISKUSE
Keratolysis sulcata je získaná, obvykle asymptomatická, chronická povrchová bakteriální infekce kůže postihující zpravidla plosky dolních končetin – lépe chodidla a ojediněle i dlaně. Poprvé bylo toto onemocnění popsáno v roce 1910 Aldo Castellanim, italským patologem a bakteriologem u pacienta z tehdejšího Cejlonu (dnes Srí Lanka) a bylo pojmenováno keratoma plantare sulcatum. Posléze v roce 1930 bylo Actonem a McGuirem popsáno několik podobných případů z Bengálska (území dnešní Bangladéše), kde podobné projevy byly spojeny s infekcí mikroorganismy, které patří do skupiny aktinomycet. Tento patogen byl označen jako Actinomyces keratolytica sp. Jednotka byla pojmenována keratolysis plantaris sulcata na základě histologického obrazu, kde nacházíme rozrušení stratum corneum a nikoliv jen hyperkeratózu, kterou bychom hledali pod pojmem keratoma. V anglosaské literatuře je běžně uznávaný název „pitted keratolysis“ [5, 7].
Onemocnění postihuje především nemocné žijící v tropických a subtropických oblastech. Existuje několik studií, které se zabývali výskytem tohoto onemocnění u sportovců a u sociálně slabších pacientů, bezdomovců. Incidence se v obou sledovaných skupinách pohybovala vždy okolo 20 %, byl udáván vyšší výskyt především v letních měsících s daleko vyšším postižením mužů než žen (9 : 1) bez závislosti na věku pacientů [1, 4].
V patogenezi onemocnění se nejvíce uplatňuje bakteriální infekce korové vrstvy epidermis, a to Corynebacterium species, méně pak i Dermatophilus congolensis a Micrococcus sedentarius. Corynebacterium species je grampozitivní, aerobní, nebo fakultativně anaerobní tyčka. Sacharidy v buněčné stěně umožňují znázornění těchto bakterií i pomocí barvení metodou PAS. Naproti tomu Dermatophilus congolensis a Micrococcus sedentarius jsou grampozitivní koky, tvořící až β-hemolytické kolonie na krevním agaru. Za vhodných podmínek, jako jsou nadměrné pocení, dlouhodobé okluze nebo dlouhodobé zvýšení pH kožního povrchu, je umožněno množení těchto patogenů produkujících proteázy, které rozkládají keratin ve stratum corneum a vytváří tak klinicky patrné jamkovité vklesliny [3, 5].
Typickou lokalizací je kůže chodidel. Pacienti si obvykle stěžují na nepříjemný zápach nohou, který je způsoben metabolismem bakterií v podobě vedlejší produkce sirných sloučenin, thiolů a thioesterů. V lokálním obraze dominují macerované okrsky zbytnělé kůže zvýrazněné při hranách plosek a prstů. V macerovaných částech jsou patrny drobné, asi 1–5 mm velké jamky místy splývající ve větší ložiska, která mohou být doprovázena mírným erytémem nebo až nažloutlým lemem. Zřídka jsou postiženy i dlaně, kde klinický obraz může být zkreslen a činit tak diagnostické obtíže [2].
Diagnostika tohoto onemocnění vychází především z typického klinického obrazu, zápachu a souvisejících anamnestických dat v podobě nadměrného pocení, případně častého máčení končetin v teplé vodě. Histologické vyšetření, které většinou není pro diagnózu nezbytné, prokazuje hyperkeratózu ložiskově rozvlákněnou vakuolami s obsahem tyčkovitých až vláknitých grampozitivních struktur znázorňujících se i metodou PAS (Periodic Acid Schiff). Kultivační stanovení patogenů musí být vždy cílené a na žádance k mikrobiologickému vyšetření by měla být uvedena indikace k případnému stanovení korynebakterií v prodloužené kultivaci. Podle dostupných dat se v diagnostice může uplatnit i vyšetření Woodovou lampou, které vykazuje korálovitě uspořádanou červenou fluorescenci lemující postižená místa a vkleslinky [3].
V preventivních a léčebných schématech se doporučuje především omezení okluzivní těsné obuvi, případně nošení vzdušné obuvi anebo používání savého bavlněného prádla. Samozřejmostí je pravidelná hygiena včetně používání mýdel, případně antibakteriálních roztoků alespoň dvakrát denně. V některých případech může být užitečné pro zmírnění pocení použití antiperspirantů nebo 20% roztoku chloridu hlinitého.
V terapii se nejčastěji používají lokální antibiotické prostředky, které jsou většinou dobře aplikovatelné na postižená místa a především dobře přijímána i samotnými pacienty. Největší úspěch je dosažen při použití lokálních antibiotických prostředků s obsahem erytromycinu v podobě roztoku nebo gelu, dále pak 1% roztok klindamycinu hydrochloridu, nebo kyselina fusidová a krém s obsahem mupirocinu, nejlépe s aplikací dvakrát denně. Lokální léčbu lze kombinovat např. i s aplikací keratolytických mastí. Při masivnějším postižení lze zvážit i celkové přeléčení makrolidovými antibiotiky (např. erytromycin, azitromycin) či klindamycin po dobu 2–3 týdnů. V případech nereagujícího postižení na lokální a celkovou terapii a při výrazné hyperhidróze se uvádí dobrý efekt po injekční aplikaci botulotoxinu o nízké koncentraci difuzně v postižené oblasti plosek [6]. Samotná lokální léčba by měla být dlouhodobá, přičemž léčebného efektu lze dosáhnout po 3–4 týdnech terapie společně s dobře zavedenými preventivními opatřeními, která pacient musí dodržovat i po úspěšném zaléčení.
Podpořeno projektem UK – Podpora specifického univerzitního výzkumu.
Kontaktní adresa:
MUDr. Ondřej Kodet
Dermatovenerologická klinika 1. LF UK
U Nemocnice 2
128 08 Praha 2
e-mail: ondrej.kodet@lf1.cuni.cz
Zdroje
1. ENGLISH, J. C., Pitted keratolysis. eMedicine J., 2003, 11, p. 1–7.
2. LEE, H. J., ROH, K. Y., HA, S. J., KIM, J. W., Pitted keratolysis of the palm arising after herpes zoster. Br. J. Dermatol., 1999, 140, 5, p. 974–975.
3. SINGH, G., NAIK, C. L., Pitted keratolysis. Indian J. Dermatol. Venereol. Leprol., 2005, 71, 3–5, p. 213–215.
4. STRATIGOS, A. J., STERN, R., GONZALEA, E. Prevalence of skin disease in a cohort of shelter-based homeless men. J. Am. Acad. Dermatol., 1999, 41, p. 197–202.
5. ŠTORK, J. Keratolysis sulcata. Čes-slov Derm., 78, 2003, s. 29–31.
6. TAMURA, B. M., CUCÉ, L. C., SOUZA, R. L., Plantar hyperhidrosis and pitted keratolysis treated with botulinum toxin injection. Dermatol Surg., 2004, 30, 12, p. 1510–1514.
7. ZAIAS, N., TAPLIN, D., REBELL, G. Pitted keratolysis. Arch. Dermatol., 1965, 92, p. 151–154.
Štítky
Dermatologie Dětská dermatologie
Článek vyšel v časopiseČesko-slovenská dermatologie
Nejčtenější tento týden
2012 Číslo 3- Isoprinosin je bezpečný a účinný v léčbě pacientů s akutní respirační virovou infekcí
- Condylomata accuminata a jejich prevence i léčba
- HydroCleanem efektivně hojíme onkologické rány po radioterapii
- Co s NSTI? NPWT!
-
Všechny články tohoto čísla
- Sweetův syndrom
- Klinický případ: Cárovitá keratodermie
- Zápis ze schůze výboru ČDS konané dne 19. dubna 2012
-
Zápisnica zo zasadnutia výboru SDVS
Hotel Victoria, Martin 24. 2. 2012 -
Zpráva ze 70. výročního mítinku Americké akademie dermatologie (AAD)
San Diego 15.–20. 3. 2012 - Color Atlas of Dermatology
- Odborné akce v roce 2012
- Nejčastější primární jizvící alopecie
- Doškolování lékařů – kontrolní test
- Vliv diagnostické hypoalergenní diety u pacientů s atopickým ekzémem na intenzitu zánětu, svědění a nespavost
- Kalcifylaxe s kožními ulceracemi – popis případu
- Česko-slovenská dermatologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Nejčastější primární jizvící alopecie
- Sweetův syndrom
- Klinický případ: Cárovitá keratodermie
- Kalcifylaxe s kožními ulceracemi – popis případu
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání