-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
SOUČASNÝ POHLED NA SPEKTRUM PACHYCHOROIDNÍCH ONEMOCNĚNÍ. PŘEHLED
Autoři: A. Stepanov
Působiště autorů: Oční klinika Fakultní nemocnice v Hradci Králové a Lékařské, fakulty Univerzity Karlovy v Hradci Králové, Hradec Králové
Vyšlo v časopise: Čes. a slov. Oftal., 3, 2023, No. Ahead of Print, p. 1001-1005
Kategorie: Přehledový článek
Souhrn
Úvod: Pojem „pachychoroid“ (řecký pachy: tlustý) byl poprvé použit Warrowem et al. v roce 2013. Je definován jako abnormální a trvalý nárůst tloušťky cévnatky ≥ 300 μm, který je způsoben dilatací choroidálních cév Hallerovy vrstvy, ztenčováním Sattlerovy vrstvy a vrstvy choriokapillaris.
Metodika: Literární rešerše zaměřená na současný pohled na onemocnění pachychoroidního spektra včetně upřesnění patofyziologických teorií vzniku „pachychoroidu“.
Výsledky: Předpokládá se, že „pachychoroid“ má autozomálně dominantní typ dědičnosti. V závislosti na dalším působení různých exogenních a/ nebo endogenních faktorů může vzniknout pachychoroidní choroba, která podle současných poznatků zahrnuje šest klinických jednotek: pachychoroidní pigmentová epiteliopatie, centrální serózní chorioretinopatie, pachychoroidní neovaskulopatie, polypoidní choroidální vaskulopatie, fokální choroidální exkavace a peripapilární pachychoroidní syndrom. V této práci popisujeme klinické příznaky a objektivní nález fokální choroidální exkavace a peripapilárního pachychoroidního syndromu. Současná patofyziologická teorie vzniku pachychoroidních onemocnění je založena na zhoršeném venózním odtoku z cévnatky („choroidopatie žilního přetížení“) a ztluštění skléry u očí postižených pacientů.
Závěr: Pachychoroidní choroby je vhodné zařadit do diferenciální diagnostiky charakteristických rysů pozorovaných při multimodální zobrazovací analýze změn cévnatky.
Klíčová slova:
pachychoroid – fokální choroidální exkavace – peripapilární pachychoroidní syndrom – venae vorticosae – choroidopatie žilního přetížení
ÚVOD
V roce 2013 Warrow et al. zavedl termín „pachychoroid“, kterého je hlavní známkou zvětšení subfoveální choroidální tloušťky na hodnotu >300 μm [1]. Na začátku roku 2019 Cheung et al. navrhl, že do spektra pachychoroidních onemocnění spadá 6 následujících jednotek: pachychoroidní pigmentová epiteliopatie (PPE), centrální serózní chorioretinopatie (CSC), pachychoroidní neovaskulopatie (PNV), polypoidní choroidální vaskulopatie (PCV), fokální choroidální exkavace (FCE) a peripapilární pachychoroidní syndrom (PPS) [2].
Hlavním anatomickým rysem spektra pachychoroidních onemocnění je zvětšení tloušťky cévnatky v důsledku dilatace žil (pachycév) v Hallerově vrstvě s jejich hyperpermeabilitou prokázanou podle angiografie s indocyaninovou zelení (ICG-A) [3]. Další příznaky zahrnují ztenčení vrstvy choriokapillaris a Sattlerovy vrstvy [4]. První 4 klinické jednotky spektra pachychoroidních onemocnění v makulární zóně (PPE, CSC, PNV, PCV) jsou považovány za kontinuální proces kdy jednotlivé nálezy lze zaznamenat u jednoho pacienta [5,6]. Jejich objektivní nález a klinický průběh byly podrobně popsány v předchozích publikacích z našeho pracoviště [6,7]. V tomto článku se budeme věnovat FCE, PPS a patofyziologii pachychoroidního stavu. Charakteristiky jednotlivých onemocnění spektra pachychoroidních chorob jsou uvedeny ve shrnuté Tabulce 1.
Tab. 1. Srovnání klinických jednotek spektra pachychroidních onemocnění 
PPE – pachychoroidní pigmentová epiteliopatie, CSC – centrální serózní chorioretinopatie, PNV – pachychoroidní neovaskulopatie, PCV – polypoidní choroidální vaskulopatie, AF – autofluorescence fundu, CNV – choroidální neovaskulární membrána, FAG – fluoresceinová angiografie, ICG-A – angiografie s indocyaninovou zelení, OCT – optická koherenční tomografie, OCT-A – optická koherenční tomografická angiografie, PED – odchlípení pigmentového epitelu, RPE – retinální pigmentový epitel, VEGF – vascular endothelial growth factor, PDT – fotodynamická terapie Fokální choroidální exkavace
FCE byla poprvé popsána v roce 2006 Jampolem et al. u 62letého středně těžkého myopa bez očních symptomů [8]. Před rokem 2006 byla FCE považována za vrozenou malformaci zadního očního segmentu představující „mikrostafylom cévnatky“.
Etiologie choroby zahrnuje následující možné příčiny [9]:
- vrozený stav
- na základě pachychoroidu
- související se zánětem (syndrom bílých teček (white dot syndrom) apod.)
- degenerativní (Stargardtova choroba, Bestova choroba, pattern dystrofie makuly apod.)
Z histopatologického hlediska představuje FCE inverzní typ PED, kdy ztenčení vrstvy choriokapilaris a Sattlerovy vrstvy v důsledku pachy-cév vede k rozvoji ischemie cévnatky (kompartment syndrom), fokálnímu poškození komplexu RPE/Bruchova membrána s následným prohloubením cévnatky i RPE [9].
Rizikové faktory zahrnují mírnou myopii, věk 40–50 let, častěji bývá postižen temporální kvadrant makuly, vyšší prevalence v asijské populaci [10,11]. Pacienti ve většině případů nemají žádné oční potíže.
Typický objektivní nález zahrnuje mírnou dysgrupaci pigmentu nebo žluté plakoidní léze v makulární oblasti [12]. Na OCT je patrné prohloubení cévnatky s fyziologickým stavem neuroretiny nad místem deprese (Obrázek 1). Ve většině případů lze v oblasti obklopující choroidální deprese zaznamenat klasický obraz pachychoroidního stavu – pachy-cévy Hallerovy vrstvy se ztenčením choriokapillaris a Sattlerovy vrstvy [13]. Morfologický popis a rozdělení jsou založeny především na OCT vyšetření. Nejčastěji používaná klasifikace choroby je podle spojení neuroretiny a retinálního pigmentového epitelu (RPE): konformní typ (spojení zůstává) a nonkonformní typ (spojení přerušeno) [11].
Obr. 1. Lineární horizontální transfoveolární OCT sken levého oka: fokální choroidální exkavace nasální části makuly 
Shinojima et al. popsal tři typy FCE podle tvaru [10]:
- kuželovitý, nejběžnější typ
- miskový tvar, má větší výskyt poruch RPE na OCT a degenerativních změn na angiografii
- smíšený
FCE mohou být také klasifikovány podle jejich umístění, jako foveální nebo extrafoveální na základě toho, zda je centrum fovey zapojeno do prohloubení [14]. Lee et al prokázali, že až tři čtvrtiny symptomatických případů mají foveální typ FCE a nonkonformní typ [12].
Na autofluorescenci lze zaznamenat fokální hypoautofluorescence, na FAG je nález v normě nebo jsou patrné window defekty RPE [15]. Na ICG-A je typickým nálezem fokální hypofluorescence korelující v pozdní fázi se ztrátou vrstvy choriokapilaris.
Stav nevyžaduje žádnou léčbu vzhledem k dobré zrakové ostrosti pacienta a stabilnímu nálezu v čase [14].
Peripapilární pachychoroidní syndrom
Peripapilární pachychoroidní syndrom je relativně nová patologická jednotka ze spektra pachychoroidních onemocnění. Poprvé byl popsán Phasukkijwatanou et al. v roce 2018, který definoval PPS následujícím způsobem:
- přítomnost intraretinální a/nebo subretinální tekutiny v nazální části makuly vycházející z temporálního okraje disku zrakového nervu, prokázána podle OCT vyšetření,
- ztluštění cévnatky v této oblasti [16].
Předpokládá se, že se jedná o variantu CSC v peripapilární zóně s typickými příznaky: dilatované choroidální žily, hyperpermeabilita cévnatky a subretinální exsudace (Obrázek 2) [17]. Na hranici sítnice/zrakový nerv je vrstva gliových buněk (intermediární tkáň Kuhnta), která pokračuje do vrstvy Jacobého (gliová tkáň mezi cévnatkou a zrakovým nervem) [18]. Ablace juxtapapilární sítnice a cévnatky pravděpodobně deformuje tyto vrstvy a umožňuje transudaci tekutiny do neuroretiny. Patofyziologie je spojena s hyperpermeabilitou cévnatky na základě poruchy zevní hematoretinální bariery (RPE). Rizikové faktory zahrnují mírnou hypermetropii, věk 70–80 let, menší exkavace papily zrakového nervu a mužské pohlaví [16].
Obr. 2. Lineární horizontální transfoveolární OCT sken pravého oka: peripapilární pachychoroidní syndrom, ablace neuroretiny v peripapilární zóně 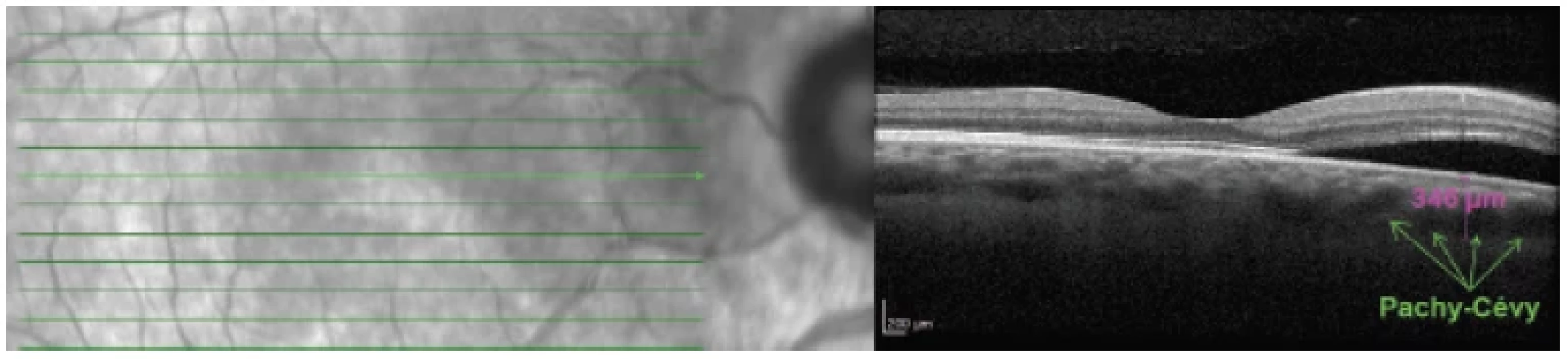
Typickým FAG příznakem je pooling postižené peripapilární oblasti s ablací neuroretiny. Na ICG-A lze zaznamenat pachy-cévy cévnatky s postupně gradujícím prosakováním. Dalším příznakem je nepravidelná skvrnitost peripapilárního RPE, která je lépe patrna na autofluorescenci. U některých pacientů bývá přítomen edém papily zrakového nervu [19].
V současné době neexistuje žádná doporučená léčba PPS. Intravitreální anti-VEGF injekce a topické nebo systémové inhibitory karboanhydrázy nejsou účinné [16].
Patofyziologické teorie vzniku pachychoroidních onemocnění
Vliv venózního odtoku, „choroidopatie žilního přetížení“
Původní teorie patofyziologie pachychoroidních onemocnění (hlavně CSC) byla založena na zvýšené vaskulární hyperpermeabilitě cévnatky, související s degenerací RPE, vaskulárními abnormalitami, ischemií z různých příčin a kompresí choriocapillaris [2]. S rozvojem moderních multimodálních vyšetřovacích metod (OCT, OCT - -A a širokoúhlé ICG-A) se do popředí patofyziologie pachychoroidních chorob dostává zhoršení žilního odtoku z cévnatky. V roce 2021 Matsumoto et al. uvedl termín „choroidopatie žilního přetížení“, který vysvětluje patofyziologii pachychoroidních onemocnění. Arteriální krev z krátkých zadních ciliárních tepen vyživuje vrstvu choriocapillaris v cévnatce a následně odtéká systémem vortikózních žil skrz skléru. Ačkoli cesty choroidální žilní drenáže v každém očním kvadrantu jsou funkčně nezávislé existují jejich četné anastomózy [20]. Pokud dojde k překrvení jedné vortikózní žíly, krev směrovaná do její ampuly může retrográdně odtékat do sousedního kvadrantu přes již existující anastomózy nebo nové kolaterály. Následně vzniká přetížení celého systému vortikózních žil, narůst žilního tlaku a dilatace choroidálních cév [21]. Anastomózy vortikózních žil se vyskytují téměř ve stejném počtu v horním nazálním, horním temporálním a dolním temporálním kvadrantu [17]. Méně často byly anastomózy popsány v dolním nasálním kvadrantu. U pacientů s PPS se anastomózy vortikózních žil nacházejí převážně v peripapilární oblasti. V těle člověka může zvýšení žilního tlaku vést k vaskulární dilataci a remodelaci s následným zvýšením žilního protitlaku. Typickým příkladem je vznik křečových žil. Stejným způsobem v oku rozšířené žíly a anastomózy zvyšují venózní odtokový tlak z choriocapillaris s následnou transsudací a poškozením vrstvy choriocapillaris.
Vliv skléry
Imanaga et al. v roce 2021 přišel k závěru, že tloušťka skléry u očí s CSC je větší než u zdravých jedinců [22]. Ztluštění skléry má dva důsledky:
- propustnost tkání je nepřímo spojena s její tloušťkou. Větší sklerální tloušťka prodlužuje délku stlačené vortexové žíly s následným zvýšením efektu Starlingova odporu
- zvětšení chlopňového efektu vortexových žil procházejících skrz delší sklerální stěnu.
Choriokapillaris a pachy-cévy
Vztah mezi ischemií vrstvy choriokapillaris a dilatovanými cévami cévnatky zůstává kontroverzní. Není například jasné, která změna je primární a která sekundární. Někteří autoři se domnívají, že ischemie vrstvy choriocapillaris vzniká sekundárně. Gal-Or et al. zjistili, že přítomnost pachy-cév je spojena s poklesem krevního zásobení vrstvy choriokapillaris v průměru o 60 % [23].
Vzhledem k tomu, že ztluštění cévnatky se vyskytuje úměrně zvětšeným luminálním oblastem u onemocnění pachychoroidního spektra, je obtížné vyvodit závěr, že dilatované pachy-cévy mechanicky stlačují vrstvu choriokapillaris s následnou ischemií a degenerací [24]. Další teorie je spojena s aktivací sympatického α-adrenoreceptoru s následnou fokální vazokonstrikcí arteriol cévnatky a ischémií vrstvy choriokapillaris se zvýšeným odporem průtoku krve. Výsledkem je sekundární pasivní přetlak v okolních velkých žilách cévnatky a tvorba dilatovaných pachycév [25].
ZÁVĚR
Spektrum pachychoroidních onemocnění se v současné době skládá z 6 klinických jednotek – PPE, CSC, PNV, PCV, FCE a PPS. První 4 stavy jsou považovány za kontinuální proces vývoje choroby, kdy jednotlivé nálezy lze zaznamenat v makule jednoho pacienta. FCE představuje inverzní typ PED s prohloubením cévnatky. Poslední klinická jednotka PPS je variantou CSC v peripapilární zóně. Současná patofyziologická teorie vzniku pachychoroidních onemocnění je založena na zhoršeném venózním odtoku z cévnatky („choroidopatie žilního přetížení“) a ztluštění skléry u očí postižených pacientů.
Autor práce prohlašuje, že vznik i téma odborného sdělení a jeho zveřejnění není ve střetu zájmu a není podpořeno žádnou farmaceutickou firmou. Práce nebyla zadána jinému časopisu ani jinde otištěna.
Doc. MUDr. Alexandr Stěpanov, Ph.D., MBA, FEBO
Oční klinika FN Hradec Králové
a LF v Hradci Králové,
Univerzita Karlova
Sokolská 581
500 05 Hradec Králové
E-mail: stepanov.doctor@gmail.comDo redakce doručeno dne: 5. 10. 2022
Přijato k publikaci dne: 3. 12. 2022
Publikováno on-line:Čes. a slov. Oftal., 79, 2023, No. x, p. x–xx
Zdroje
1. Warrow DJ, Hoang QV, Freund KB. Pachychoroid pigment epitheliopathy. Retina. 2013;33(8):1659-1672.
2. Cheung CMG, Lee WK, Koizumi H, Dansingani K, Lai TYY, Freund KB. Pachychoroid disease. Eye (Lond). 2019;33(1):14-33.
3. Borooah S, Sim PY, Phatak S, et al. Pachychoroid spectrum disease. Acta Ophthalmol. 2021;99(6):e806-e822.
4. Akkaya S. Spectrum of pachychoroid disease. Int Ophthalmol. 2018;38(5):2239-2246.
5. Ayachit G, Ayachit A, Nadgir H, Joshi S. Validating the pachychoroid disease spektrum using multimodal imaging. Indian J Ophthalmol. 2018;66(7):1022-1024.
6. Stěpanov A, Studnicka J, Jirásková N. Pachychoroid Disease of the Macula – Case Report. Cesk Slov Oftalmol. 2018;74(5):208 - 211.
7. Stěpanov A, Studnicka J, Středová M, Jirásková N. Pachychoroid disease of the macula. Cesk Slov Oftalmol. 2018;74(1):3-8.
8. Jampol LM, Shankle J, Schroeder R, et al. Diagnostic and therapeutic challenges. Retina 2006;26 : 1072-1076.
9. Verma S, Kumar V, Azad S, et al. Focal choroidal excavation: review of literature. Br J Ophthalmol. 2021;105(8):1043-1048.
10. Shinojima A, Kawamura A, Mori R, et al. Morphologic features of focal choroidal excavation on spectral domain optical coherence tomography with simultaneous angiography. Retina Phila Pa. 2014;34 : 1407-1414.
11. Margolis R. The expanded spectrum of focal choroidal excavation. Arch Ophthalmol 2011;129 : 1320.
12. Lee CS, Woo SJ, Kim Y-K, et al. Clinical and spectral-domain optical coherence tomography findings in patients with focal choroidal excavation. Ophthalmology 2014;121 : 1029-35.
13. Chung H, Byeon SH, Freund KB. Focal choroidal excavation and its association with pachychoroid spectrum disorders: a review of the literature and multimodal imaging findings. Retina 2017;37 : 199 - 221.
14. Obata R, Takahashi H, Ueta T, et al. Tomographic and angiographic characteristics of eyes with macular focal choroidal excavation. Retina Phila Pa. 2013;33 : 1201-1210.
15. Chung CY, Li SH, Li KKW. Focal choroidal excavation-morphological features and clinical correlation. Eye Lond Engl. 2017;31 : 1373-1379.
16. Phasukkijwatana N, Freund KB, Dolz-Marco R, et al. Peripapillary pachychoroid syndrome. Retina. 2018;38(9):1652-1667.
17. Spaide RF, Ledesma-Gil G. Choriocapillaris vascular parameters in normal eyes and those with pachychoroid and without disease. Retina. 2021;41(4):679-685.
18. Hogan MJ, Alvarado JA, Weddell JE. Histology of the Human Eye. An Atlas and Textbook. 1971.
19. Castro-Navarro V, Behar-Cohen F, Chang W, et al. Pachychoroid: current concepts on clinical features and pathogenesis. Graefe’s Archive for Clinical and Experimental Ophthalmology, 2021;259(6):1385-1400.
20. Oyster CW. The Human Eye: Structure and Function. 1999, pp. 766.
21. Matsumoto H, Hoshino J, Mukai R, et al. Chronic choriocapillaris ischemia in dilated vortex vein region in pachychoroid neovasculopathy. Sci Rep. 2021;11(1):16274.
22. Imanaga N, Terao N, Nakamine S, et al. Scleral Thickness in Central Serous Chorioretinopathy. Ophthalmol Retina. 2021;5(3):285-291.
23. Gal-Or O, Dansingani KK, Sebrow D, et al. Inner choroidal flow signal attenuation in pachychoroid disease: Optical Coherence Tomography Angiography. Retina. 2018;38(10):1984-1992.
24. Lee M, Lee H, Kim HC, Chung H. Changes in Stromal and Luminal Areas of the Choroid in Pachychoroid Diseases: Insights Into the Pathophysiology of Pachychoroid Diseases. Invest Ophthalmol Vis Sci. 2018;59(12):4896-4908.
25. Saito M, Saito W, Hashimoto Y, Yoshizawa C, Fujiya A, Noda K, Ishida S. Macular choroidal blood flow velocity decreases with regression of acute central serous chorioretinopathy. Br J Ophthalmol. 2013;97(6):775-780.
Štítky
Oftalmologie
Článek vyšel v časopiseČeská a slovenská oftalmologie
Nejčtenější tento týden
2023 Číslo Ahead of Print- Stillova choroba: vzácné a závažné systémové onemocnění
- Familiární středomořská horečka
- První schválený léčivý přípravek pro terapii Leberovy hereditární optické neuropatie dostupný rovněž v ČR
- Diagnostický algoritmus při podezření na syndrom periodické horečky
- Možnosti využití přípravku Desodrop v terapii a prevenci oftalmologických onemocnění
-
Všechny články tohoto čísla
- SOUČASNÝ POHLED NA SPEKTRUM PACHYCHOROIDNÍCH ONEMOCNĚNÍ. PŘEHLED
- ULTRAZVUKOVÉ VYŠETŘENÍ ORBITY PŘI ENDOKRINNÍ ORBITOPATII – PRŮVODCE VYŠETŘENÍM A DOPORUČENÍ PRO PRAXI. PŘEHLED
- VÝPOČETNÍ TOMOGRAFIE A MAGNETICKÁ REZONANCE ORBITY V DIAGNOSTICE A LÉČBĚ ENDOKRINNÍ ORBITOPATIE – ZKUŠENOSTI Z PRAXE. PŘEHLED
- DETERMINATION OF CORNEAL POWER AFTER REFRACTIVE SURGERY WITH EXCIMER LASER: A CONCISE REVIEW
- EYELID SCHWANNOMA. A CASE REPORT
- SOUČASNÝ STAV UMĚLÉ INTELIGENCE V NEUROOFTALMOLOGII. PŘEHLED
- CENTRÁLNÍ SERÓZNÍ CHORIORETINOPATIE. PŘEHLED
- LÉČBA VITREÁLNÍHO SEEDINGU RETINOBLASTOMU. PŘEHLED
- Česká a slovenská oftalmologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- CENTRÁLNÍ SERÓZNÍ CHORIORETINOPATIE. PŘEHLED
- ULTRAZVUKOVÉ VYŠETŘENÍ ORBITY PŘI ENDOKRINNÍ ORBITOPATII – PRŮVODCE VYŠETŘENÍM A DOPORUČENÍ PRO PRAXI. PŘEHLED
- SOUČASNÝ POHLED NA SPEKTRUM PACHYCHOROIDNÍCH ONEMOCNĚNÍ. PŘEHLED
- VÝPOČETNÍ TOMOGRAFIE A MAGNETICKÁ REZONANCE ORBITY V DIAGNOSTICE A LÉČBĚ ENDOKRINNÍ ORBITOPATIE – ZKUŠENOSTI Z PRAXE. PŘEHLED
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání




