-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Objektivní určení centrální zrakové ostrosti pomocí zrakových evokovaných potenciálů
Objective Assessment of the Central Visual Acuity by Means of the Visual Evoked Potentials
The authors refer about the possibility, method, testing and results of objective assessment of the central visual acuity in healthy and visually impaired volunteers. The principle of the method is (using visually evoked potentials – sweep VEP) extrapolation of the maximal perceived spatial frequency, or the minimal angle of separation, which represents the visual acuity. Altogether 73 persons (54 healthy and 19 objectively visually impaired) were examined, the visual acuity established using the ETDRS chart was compared to the acuity extrapolated from the sweep VEP. Results obtained by means of those two methods did not statistically significantly correlate.
Conclusion:
The objective testing of the visual acuity we do not recommend for routine use, the examination is at this time used for the purpose of estimation of the visual acuity and objectification of visual pathway functionality as a whole.Key words:
visual acuity, evoked potentials, sweep VEP
Autoři: L. Hejsek 1; H. Langrová 2; J. Pašta 1; P. Rozsíval 2
Působiště autorů: Oční klinika 1. LF UK a ÚVN, Praha, přednosta plk. doc. MUDr. Jiří Pašta, CSc. 1; Oční klinika FN UK, Hradec Králové, přednosta prof. MUDr. Pavel Rozsíval, CSc. 2
Vyšlo v časopise: Čes. a slov. Oftal., 65, 2009, No. 6, p. 227-233
Kategorie: Přehledný referát
Souhrn
Autoři referují o možnosti, metodice, testování a výsledcích objektivního určení centrální zrakové ostrosti na zdravých a nemocných dobrovolnících. Principem metody je (za pomoci zrakových evokovaných potenciálů – sweep VEP) extrapolace maximální vnímatelné prostorové frekvence, tedy minimálního úhlu rozlišení, který vyjadřuje zrakovou ostrost.
Celkem bylo vyšetřeno 73 osob (54 zdravých a 19 objektivně zrakově postižených), kdy byla porovnávána zraková ostrost zjištěná testováním na ETDRS tabuli s ostrostí extrapolovanou pomocí sweep VEP. Výsledky zjištěné těmito dvěma metodami se statisticky významně neshodovaly.Závěr:
objektivní testování zrakové ostrosti v současné době nedoporučujeme k rutinnímu použití, vyšetření prozatím slouží pro potřeby odhadu zrakové ostrosti a objektivizaci funkčnosti zrakové dráhy jako celku.Klíčová slova:
zraková ostrost, evokované potenciály, sweep VEPÚvod
Proč máme zájem určovat vizus pomocí zrakových evokovaných potenciálů (VEP) v době zaběhlých vyšetřovacích metod každodenní klinické praxe?
Zásadní rozdíl mezi konvenčním určením vizu a metodou využívající VEP leží v objektivnosti druhé metody: pacient nemusí číst ani vyjadřovat, co rozeznává ostře, ale pouze klidně hledí na stimulační monitor. Toto je zásadní výhoda při vyšetřování skupin pacientů, jako jsou malé děti, pacienti s neurologickým deficitem, osoby s tzv. funkční poruchou zraku a všichni ostatní, kteří nemohou nebo nechtějí (například při simulaci) při vyšetření na optotypech spolupracovat.
Jmenované skupiny pacientů představují naprostou menšinu běžné klinické praxe, ale zároveň největší obtíže při vyšetření zrakové ostrosti. Dále v současné době stále častěji vystupuje do popředí potřeba objektivního určení vizu z forenzních důvodů.
Možnost objektivního určování zrakové ostrosti pomocí VEP se jako téma objevuje od sedmdesátých let minulého století. Základní kameny této metody položili Harter a White v roce 1968 [9] a Campbell s Maffeiem v roce 1970 [4], kdy prokázali blízkou proporcionální souvislost amplitud VEP s logaritmem klesajícího kontrastu stimulů. Od té doby nastal - díky boomu výpočetní techniky a elektroniky obecně – prudký rozvoj „poddruhů“ VEP (Sweep, Pattern reversal, Onset/Offset, steady state atd.), který měl za cíl zjednodušit a zpřesnit metodiku s jejím následným zařazením do běžné praxe. Sweep VEP pro určování vizu objevil v roce 1979 Tyler a kol. [20] Onset/Offset VEP, zejména jejich „rychlá“ steady state varianta, přišla na svět v roce 1981 (Howe a kol.). Problémem však zůstávalo časté nadhodnocení a podhodnocení výsledků.
Arai a kol. [1] testovali zrakovou ostrost pomocí VEP u celé škály nemocných a úspěšnost metody prokázali například u glaukomu či makulárních, zatímco u zánětlivých afekcí zrakového nervu nebyly výsledky příliš přesvědčivé.
V České republice (Československu) se této problematice již věnovali Pastrňáková I., Peregrin J. a Svěrák J. [16]. Na objektivním testování (zejména moderními metodami) zrakových funkcí se dále významně podílí prim. MUDr. Ján Lešták, CSc., MBA.
Metodika
Celkem bylo vyšetřeno a testováno 73 osob (54 zdravých a 19 objektivně zrakově postižených). U každého byla porovnávána zraková ostrost subjektivní (zjištěná testováním na ETDRS tabuli) s ostrostí objektivní (extrapolovanou pomocí sweep VEP).
Pozn.:
ETDRS tabule
Tento optotyp byl vyvinut [6] pro klinickou studii Early Treatment Diabetic Retinopathy Study. Jedná se o nejpoužívanější optotyp pro určování zrakové ostrosti v klinických studiích. Vyšetření probíhá na vzdálenost 4 metry. Obsahuje tři tabule, jednu (R) pro stanovení nejlepší korekce, další dvě (chart 1 a 2) pro testování jednoho a druhého oka. Aby subjekt mohl pokračovat ve čtení na další řádek, musí správně identifikovat alespoň 2/3 znaků z předchozí řady (tedy 3 z 5). Nejpřesnější metodou pro stanovení hodnoty zrakové ostrosti (ETDRS skóre) je určení počtu znaků, které byly přečteny správně. Vyšetření probíhá za standardních světelných podmínek vyšetřovací místnosti.
Sweep VEP
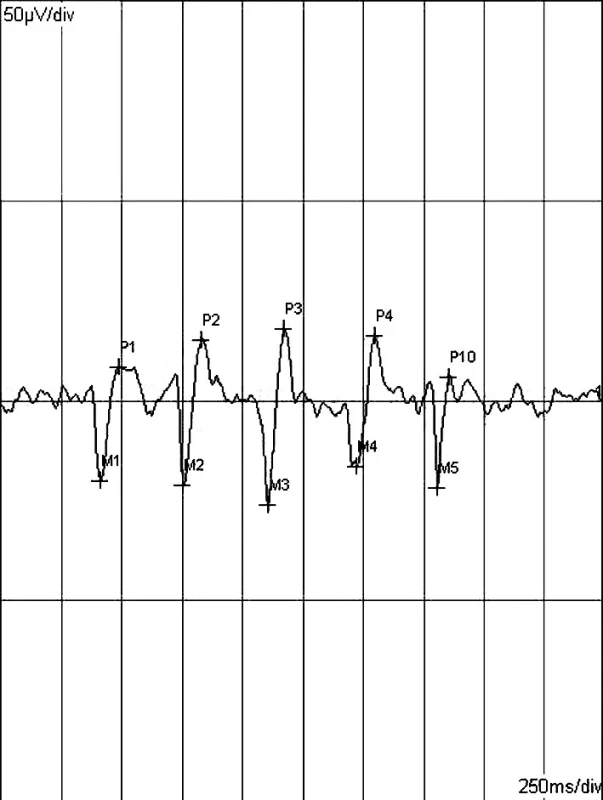
Na četných zvířecích modelech i pokusech na dobrovolnících bylo zjištěno, že primární zrakovou kůru nejvíce dráždí strukturované podněty [12]. Jako zrakové stimuly jsou proto v dnešní době nejčastěji používány šachovnicové (pattern, P) obrazce, kdy černá a bílá pole mění pravidelně svoji polohu. Toto nazýváme reverzací. VEP při reversní šachovnicové stimulaci (P-VEP) má nejlepší reproducibilitu, nejvyšší amplitudy a nejnižší intra - i interindividuální variabilitu, zejména co se týká latence. Typický tvar P-VEP odpovědi má charakteristické vlny (N75, P100, N135), které se vztahují k tranzientním stimulačním podmínkám (viz. obrázek č.1 ).
Pokud použijeme stimulaci s rychlými změnami černých a bílých polí (více jak 6 Hz), vznikne tzv. odpověď Steady-State. Další reverzace zastihuje zrakovou dráhu v refrakterní fázi a výstupem není klasický obraz NPN komplexu. Takto lépe odlišíme šumy v pozadí odpovědi a lépe se určují amplitudy minim a maxim odpovědi. Amplitudy bývají vyšší než při klasické tranzientní stimulaci. Při běžném postupu (tranzientní stimulace) registrování kortikálních odpovědí na různé velikosti vzoru mohou reakce pacienta, jako koncentrace nebo fixace, odpovědi výrazně ovlivnit [8]. Další zvyšování stimulační frekvence (nad 8 Hz a více) může ale kolidovat s α-rytmem CNS a způsobit obtíže při interpretaci výsledků [1].
Jako sweep VEP označujeme rychlou (více jak 6 Hz) stimulaci šachovnicovými poli, které pravidelně mění svoji velikost (každá velikost je promítnuta jen jednou a všechny další jsou stále menší). Jednotlivé vzory mezi sebou plynule přecházejí a obraz zmenšujících se čtverců není přerušen jinou barvou či jasem monitoru. Změny velikosti polí vyvolávají změny funkční odpovědi zrakového centra [3]. Jeden cyklus trvá jednotky sekund (steady-state stimulace je rychlá) a poté následuje krátká pauza. Výhodou krátkého trvání je omezení možnosti úmyslného „rozostřování“ pacientem.
Jak amplituda, tak zpoždění (latence) odpovědi jsou závislé na známých faktorech, které musí být při vyšetření co nejvíce standardizovány: kontrast podnětů (použito 99 %), frekvence monitoru (použito 75 Hz), jas (použito 140 cd/m2), typ vzoru (použito šachovnicové pole), barva (použito černá / bílá) atd. [5]
Vlastní metodika
Měření probíhalo ve dvou letech 2007 a 2008. V prvním roce jsme se věnovali sběru a studiu informací k řešené problematice a zavedení a testování metody na zdravých dobrovolnících. V druhém roce byli nadále testováni zdraví, dále jsme ale vyšetřovali i nemocné s celou škálou objektivně prokázaných onemocnění.
V roce 2007 bylo vyšetřeno 36 očí zdravých dobrovolníků. Jednalo se o deset žen a osm mužů, věkové rozpětí souboru bylo 18–28 let (medián 24). Tyto osoby neudávaly oční ani jiné obtíže, u všech byla zraková ostrost rovna či lepší než 1,0 a neměli refrakční vadu větší jak +/ - 0,75 dioptrie.
V roce 2008 bylo vyšetřeno 18 očí zdravých a 19 skutečně nemocných dobrovolníků. Jednalo se o 20 žen a 17 mužů, věkové rozpětí souboru bylo 20–75 let (medián 55). Zdraví splňovali kritéria podobně jako v prvním roce projektu, jinak šlo o deset žen a osm mužů, věkové rozpětí 20 až 41 let, medián 29. Mezi nemocné (devět žen a deset mužů, věkové rozpětí 50 až 71 let, medián 65) byli zahrnuti pacienti s celou škálou různých očních onemocnění (odchlípení sítnice, makulární díry, cévní příhody na sítnici, šedé zákaly atd.).
Pro oba roky platí, že subjektivní zraková ostrost byla testována na ETDRS tabuli, každé oko s jiným typem optotypu. Následně byly naloženy elektrody a provedeno objektivní vyšetření pomocí VEP.
Elektrody
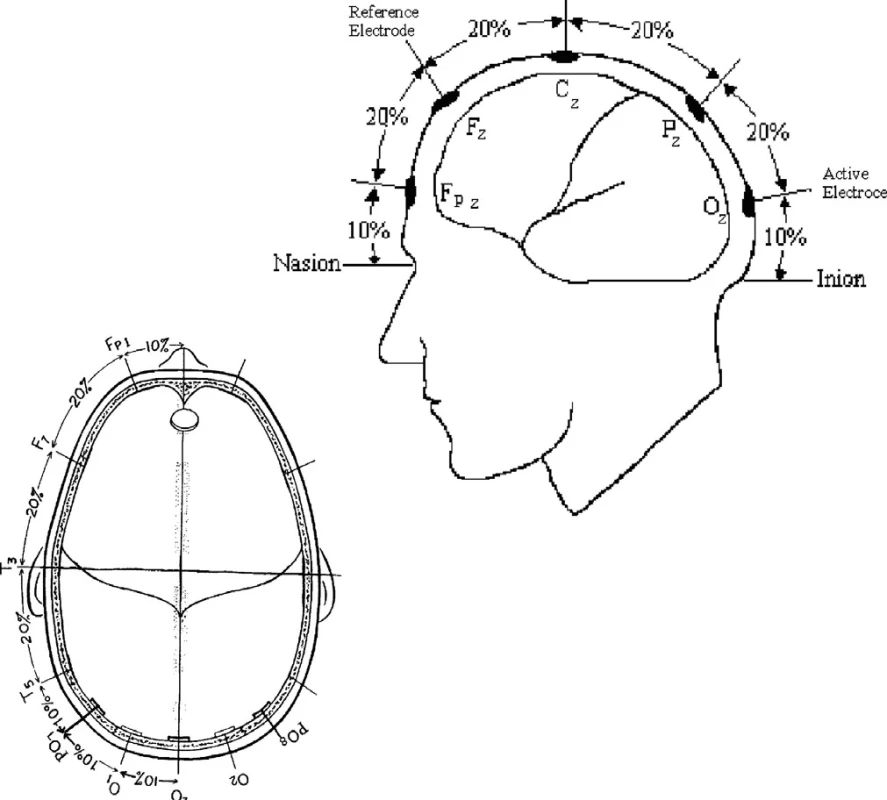
Pozice elektrod určených ke snímání VEP podléhá regulím ISCEV (International society for Electrophysiology of vision) a je definována mezinárodním standardem, který se nazývá 10–20 systém (American Encephalografic society 1994, viz. obrázek č.2). Při VEP používáme tři elektrody: zemnící, referenční a aktivní snímací. Jako zemnící jsme použili zlatou miskovou (v pozici Cz) a zbylé dvě (pozice Fz – referenční a Oz – aktivní) tzv. skalpové elektrody, zatavené do drobných jehliček zaváděných intrakutánně (obr. 2). Před každým měřením bylo provedeno ověření odporu elektrod, který by neměl přesahovat 10 kiloohmů, lépe méně než 5 kĹ [10].
Pro vyšetření jsme použili elektrofyziologickou jednotku RetiPort firmy Roland-Consult. Vyšetření probíhalo pod zorným úhlem 8,5 úhlového stupně ze vzdálenosti 1 metr, probandi byli na danou vzdálenost co nejlépe vykorigováni (k nejlepší korekci do dálky byly přidána addice + 0,75 D) a jednalo se o monokulární stimulaci (druhé oko zakryto).
Testovaní sledovali pouze centrální fixační značku. Na obrazovce se v rychlém sledu (steady-state) měnil (vzrůstal) počet čtverců. „Hustotu“ šachovnice udáváme v cyklech na jeden úhlový stupeň (pozn.: vizus 1,0 odpovídá 30 c/st.). Použitá prostorová frekvence šachovnicových polí byla 0,45, 0,91, 1,79, 3,57 a 7,14 cyklů na stupeň. Jednalo se tedy o tzv. Sweep VEP (počet reverzací v jednotlivých cyklech je konstantní, rychle narůstá prostorová frekvence, získáme tak funkční vztah stimulace a odpovědi).
U nízkých zrakových ostrostí (kolem vizu 0.1 a méně) je obtížné vybavit validní odpověď (začíná převažovat „šum“ a artefakty), proto byli pacienti podrobeni ještě další technice: F-VEP – záblesková (F, flash) monokulární stimulace pomocí malé polokoule (mini-ganzfeld).
Měření zrakových evokovaných potenciálů
Vyšetření probíhá za standardních světelných podmínek vyšetřovací místnosti. Snímaná odpověď (rozdíl amplitud mezi elektrodami Oz a Fz – viz. obr. č. 2) je zesilována, filtrována a počítačově vyhodnocena (stedy-state stimulace vyžaduje Furierovu analýzu signálu). Na výsledném grafu poté určíme jednotlivá minima a maxima patřičných křivek. Samotné měření (opakování cyklů) provádíme tak dlouho, pokud nedojde k minimalizaci amplitud šumu („rušení“ EEG), ve většině případů postačuje 30-40 opakování sekvencí.
Zpracování výsledků
Principem celé metody je extrapolace takových stimulačních parametrů (co nejmenších velikostí šachovnicových polí), které ještě vyvolávají kortikální odpověď. Ze získaných dat určujeme tzv. hraniční frekvenci.
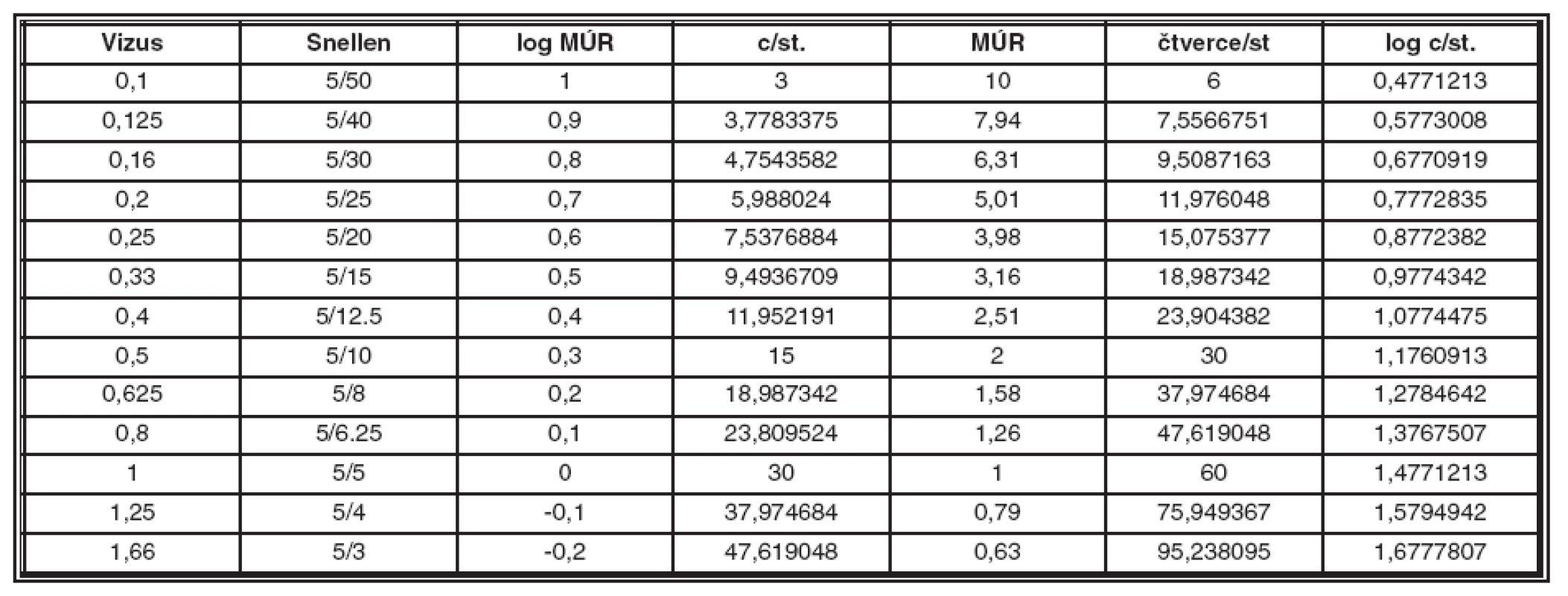
Hraniční frekvence je přitom definována jako nejvyšší (prostorová) frekvence, při které zrakový systém ještě reaguje [20]. K jejímu určení jsou vždy naneseny amplitudy VEP na osu y a prostorové frekvence (dekadický logaritmus stimulačních hodnot c/st.) na vodorovnou osu x. Využíváme aplikace Excel. Jednotlivé body proložíme polynomickou spojnicí trendu, vypočteme její kořeny x1 a x2 (kvadratická rovnice obecného tvaru: y= -ax2 + bx + c, s výpočtem viz obrázek 3), větší kořen „odlogaritmujeme“ a tak získáme maximální prostorovou frekvenci. Objektivně určíme maximální prostorovou frekvenci – tedy minimální úhel rozlišení – a následně jemu odpovídající zrakovou ostrost.
Příklad výpočtu: při vyšetření (viz obrázek 4) byly zjištěny amplitudy A1 = 28,4, A2 = 36,1, A3 = 44,1, A4 = 33,0 a A5 = 27,7 V. Hodnoty zadáme do grafu (na osu y), kde jsou již připravené konstanty na ose x (dekadické logaritmy hodnot cyklů/stupeň stimulačních šachovnicových polí).
Body v grafu proložíme polynomickou spojnicí trendu, Excel sám určí její matematickou rovnici a regresní koeficient: y = -35,596 x2 + 37,997 x + 30,121, r2 = 0,8232 (viz graf 1). Vypočteme kořeny kvadratické rovnice, vyšší kořen (1,59 log c/st) „odlogaritmujeme“ (tím získáme hraniční prostorovou frekvenci v cyklech na úhlový stupeň = 39,3) a porovnáme s tabulkou přepočtu c/st na MÚR či zrakovou ostrost. (viz tabulka 1). Výsledná kalkulovaná zraková ostrost je tedy o něco lepší než 1,25.
Výsledky
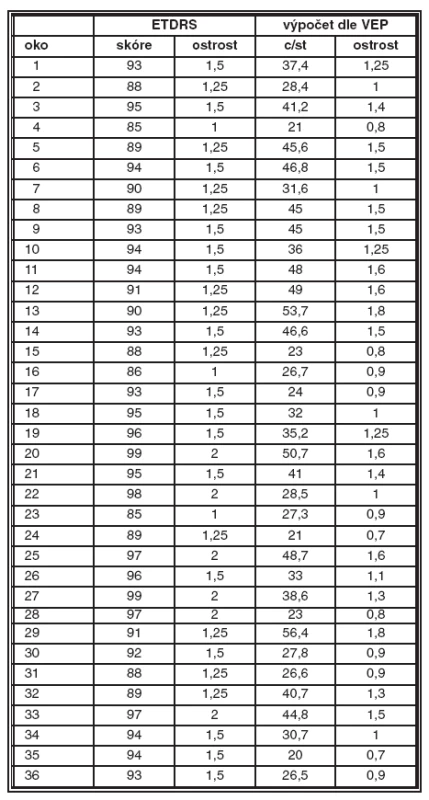
V roce 2007 bylo vyšetřeno 36 očí zdravých dobrovolníků. Průměrné skóre zjištěné na ETDRS tabuli bylo 92.5 písmen (odpovídá zrakové ostrosti 1,5). Průměrný kalkulovaný vizus byl 36,2 c/st (odpovídá zrakové ostrosti přibližně 1,25). Jednotlivé výsledky uvádíme v tabulce 2.
Grafické vyjádření výsledků ukazuje graf 2, ze kterého je zřejmé, že metoda kalkulace vizu má tendenci „podhodnocovat“ zrakovou ostrost zjištěnou pomocí ETDRS optotypu.
Výsledná data byla statisticky zhodnocena s cílem zjistit, zda si měření odpovídají. Použitou metodou byl neparametrický Wilcoxonův test pro 2 závislé výběry s výsledky: zraková ostrost dle ETDRS nekoreluje (statisticky významně) s ostrostí kalkulovanou dle VEP (p = 0,266).
Z grafu 3 je vidět, že ke shodě průměrné (!) ostrosti vidění dochází pouze ve skupině s ostrostí vidění dle ETDRS rovnou 1,25 (resp. c/st rovno 38).
V roce 2008 bylo vyšetřeno 18 očí zdravých a 19 skutečně nemocných dobrovolníků.
U zdravých bylo zjištěno: průměrné skóre na ETDRS tabuli bylo 89 písmen (odpovídá zrakové ostrosti 1,25). Průměrný kalkulovaný vizus byl 22 c/st (odpovídá zrakové ostrosti přibližně 0,8). Jednotlivé výsledky uvádíme v tabulce 3.
Tab. 3. Zdravé osoby ve druhém roce projektu 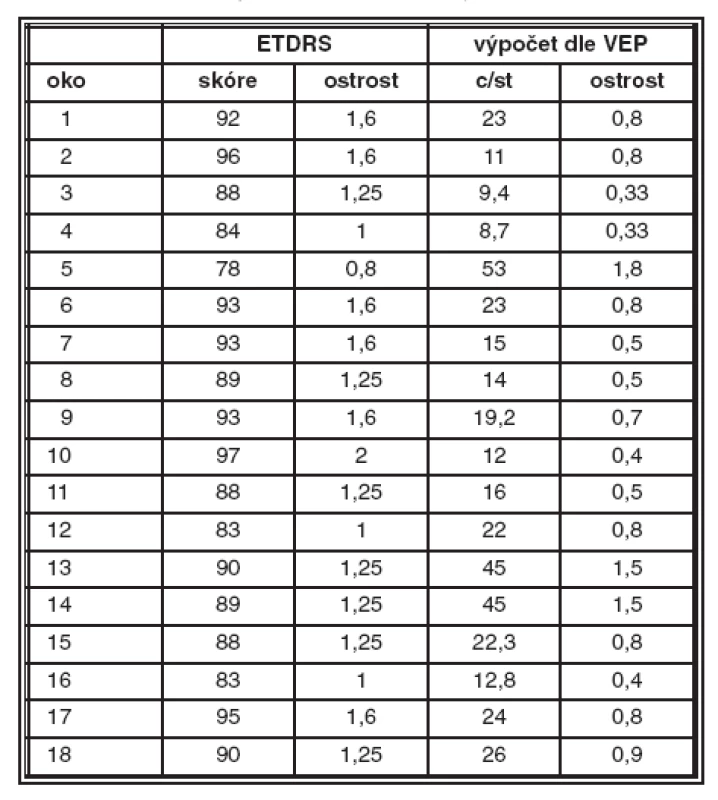
Grafické vyjádření výsledků u zdravých očí ve druhém roce projektu ukazuje graf 4.
Výsledná data byla statisticky zhodnocena s cílem zjistit, zda si měření odpovídají. Použitou metodou byl neparametrický Wilcoxonův test pro 2 závislé výběry s výsledky: zraková ostrost dle ETDRS nekoreluje (statisticky významně) s ostrostí kalkulovanou dle VEP (p = 0,289).
U nemocných bylo zjištěno: průměrné skóre na ETDRS tabuli bylo 59 písmen (odpovídá zrakové ostrosti 0,3). Průměrný kalkulovaný vizus byl 10 c/st (odpovídá zrakové ostrosti přibližně 0,3). Jednotlivé výsledky uvádíme v tabulce 4 a grafu 5.
Tab. 4. Nemocné osoby ve druhém roce projektu 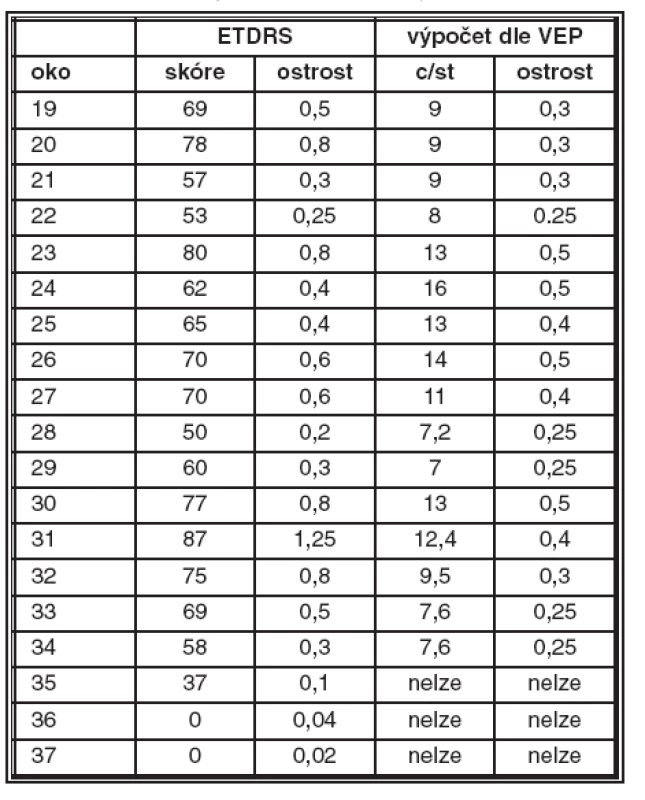
Nespolehlivé výsledky byly nejčastější u pacientů se zrakovou ostrostí rovnou či lepší 1,6 a také shodnou či horší jak 0,1. Pacienti s vizem 0,1 a horším byli testováni pomocí zábleskové stimulace (mini-ganzfeld F-VEP) a u všech byla potvrzena nízká odpověď.
U třech pacientů (vizus 0,1, 0,04 a 0,02 nebylo vůbec možno vybavit odpověď na strukturované podněty a zrakové funkce byly testovány pomocí F-VEP. I amplitudy při tomto typu vyšetření byly nízké, v posledních dvou případech (jednalo se o žilní uzávěry řečiště sítnice) na hranici výbavnosti potenciálů.
Výsledná data byla statisticky zhodnocena s cílem zjistit, zda si měření odpovídají. Použitou metodou byl neparametrický Wilcoxonův test pro 2 závislé výběry s výsledky: zraková ostrost dle ETDRS nekoreluje (statisticky významně) s ostrostí kalkulovanou dle VEP (p = 0,205).
Diskuse
Úvod do diskuse
Zraková ostrost charakterizuje schopnost vnímat zrakovou informaci ve vysokých prostorových frekvencích. Proto používáme optotypy i stimulační parametry monitoru s maximálním kontrastem. Měření samotné zrakové ostrosti je analogické s audiologickým měřením pouze zvuku vysoké intenzity a nejvyšší frekvence, který může být slyšen. Stejně jako toto měření neindikuje, jak dobře bude jedinec slyšet zvuky ve frekvenčním rozsahu řeči, tak měření zrakové ostrosti neindikuje, jak dobře jedinec vidí velké nebo středně velké objekty [13]. Vyšetření neodhalí možný deficit v nízkých nebo středních prostorových frekvencích, někdy označovaný jako skrytá zraková ztráta [18] a nemusí být v časných fázích některých onemocnění patologické. Dobrý vizus (zjištěný třeba i pomocí nejmodernějších metod) proto nemusí zákonitě vylučovat počínající stádium onemocnění.
Diskuse obecná
Z metodiky vyšetřování zrakové ostrosti pomocí zrakových evokovaných potenciálů zákonitě vyplývají nedostatky: nespolehlivost při zánětlivé poruše zrakové dráhy (zde se jedná zejména o neuritidy optiku – [1]), riziko nesprávného naložení elektrod (dáno možnou variabilitou anatomické polohy primárního zrakového centra a skeletu hlavy), obtíže při nespolupráci (pacienti s těžkým neurologickým deficitem) či záměrné nespolupráci (rozostřování, výrazně excentrická fixace).
Vyšetření dle této metodiky není vhodné u pacientů, kteří jsou sledovaní pro epilepsii.
Významným faktorem kvality snímaného signálu je pozice elektrod. Dle ISCEV má být Oz/Fz odvozování používáno standardně. Někteří autoři doporučují odvozování dle Laplace (použití tří elektrod vedle sebe, střední v pozici Oz, postranní jsou vzdálené o 15 % délky nasion-inion laterálně), které by měly získávat lepší poměr signál/šum. Nevýhodou je větší náročnost s naložením elektrod a nutnost vícekanálového snímání (toto je otázka ceny přístroje …).
Problémem Oz/Fz odvozování (snímaná odpověď je rozdíl amplitud mezi elektrodami Oz a Fz) zůstává správnost jejich pozice. Místa naložení elektrod jsou definována pomocí antropometrických bodů na lebce, které nemusí přesně korelovat se strukturami CNS, protože rozsah cytoarchitektonických korových oblastí je individuální a odlišuje se na straně levé a pravé [19]. Navíc potenciály snímané Fz elektrodou nemusí být vždy kontinuální nula, dokonce se mohou během vyšetření měnit (vlivem aktivity mozku – EEG) [10]. Některé studie dokonce vyvracejí její „inaktivitu“ a udávají, že bývá různě negativní [11].
Další otázkou zůstává, do jaké míry je vyšetření spolehlivé u osob, které neudrží dostatečně dlouhou pozornost. Významný pokles koncentrace vede ke snížení poměru signál/šum, patrně vlivem „okolního“ EEG. Doporučená doba vyšetřování by neměla trvat déle jak 5 minut [10].
Diskuse vlastních výsledků
Celkem bylo vyšetřeno 54 očí zdravých dobrovolníků a 19 očí nemocných. Zraková ostrost (subjektivní) byla vyšetřována na ETDRS tabulích a porovnávána s kalkulovanou hodnotou, získanou z objektivně naměřených kortikálních odpovědí. Po statistickém zhodnocení (Wilcoxonův test pro 2 závislé výběry) výsledků byl prokázán statisticky významný rozdíl mezi soubory: objektivní ostrost vidění změřená podle ETDRS a ostrost kalkulovaná podle VEP odpovědí. Nejmenší rozdíl byl pozorován u skutečně nemocných osob.
Kalkulovaná zraková ostrost podhodnocovala výsledky subjektivního měření na ETDRS tabuli v 75 % případů. Tento jev lze částečně vysvětlit variabilitou cytoarchitektoniky a anatomické lokalizace primárního kortexu oproti elektrodě Oz, zejména však metodikou ETDRS vyšetření.
Při testování zrakové ostrosti na ETDRS tabuli je pacient nabádán k přečtení co nejvíce písmen, i za cenu typování znaku. Testovaná osoba ví, že se jedná o písmena, i špatně viditelné znaky nějaké písmeno připomínají a za přečtený řádek považujeme správné určení 60% znaků. Naopak vidění či nevidění šachovnicových polí odhadovat nelze ...
Z práce autorů Langrová a kol. (testovali 10 osob) [15], kteří porovnávali výsledky měření na ETDRS a FrACT, vyplývají signifikantně nižší výsledky FrACT oproti ETDRS (t-test; p < 0,001). FrACT lépe koreloval s kalkulací vizu dle VEP vyšetření.
Dalším problémem je nekonstantní poměr signál / šum. Je-li nízký (ať už pro nízký signál či vysoký šum), může docházet (pozice minim a maxim amplitud je vyhodnocována subjektivně vyšetřujícím) k nesprávným výpočtům, tedy k přesné kalkulaci nepřesných hodnot. Poměr signálu a šumu ovlivňuje: správné naložení elektrod, koncentrace pacienta (omezení okolních ruchů), přítomnost elektrostatických proudů ve vyšetřovně a jejím blízkém okolí (elektrická, vodovodní, či jiná kovová vedení ve zdivu, vyšetřovna by měla být elektrostaticky odizolovaná – podobně jako Faradayova klec atd.).
Závěr
Vyšetření centrální zrakové ostrosti pomocí optotypů je subjektivní. Výsledek závisí na spolupráci pacienta, okolním osvětlení, jasu a kontrastu tabule, sestavení znaků … a je modifikován psychickými či účelovými aspekty (snaha simulovat, či naopak snaha o falešně lepší výsledek ...).
Výhodou vyšetření pomocí zrakových evokovaných potenciálů je zejména objektivita, dále rychlost a reproducibilita. Význam a přesnost objektivního určení vizu pomocí VEP jsou limitovány vyšetřovacími podmínkami během registrace kortikálních podmínek a dobou vyšetřování. Rozličný tvar a rozličné chování amplitud korových odpovědí na velké a malé vzory svědčí pro rozdílné neuronální mechanismy v přenosu a zpracování prostorových informací. Zde se jedná především o existenci parvocelulárního a magnocelulárního kanálu.
Metoda vykazuje dobrou snášenlivost pacientem a jeví se jako slibná. Vzhledem k výsledkům projektu ale v současné době nedoporučujeme tuto metodiku k rutinnímu použití, vyšetření prozatím slouží pro potřeby odhadu zrakové ostrosti a objektivizaci funkčnosti zrakové dráhy jako celku.
Složitost problematiky a celá řada doposud nevyjasněných otázek vybízí k dalšímu výzkumu.
Práce byla podpořena grantem Ministerstva Obrany ČR, smlouva č. 0701 5 2030 S.
Prezentováno jako přednáška:
Objektivní určení VA pomocí VEP, Hejsek L., ČOS Brno, 21-23.6., 2007
Sborník: ISBN 978-80-87086-01-8
Do redakce doručeno dne 23.9.2009
Do tisku přijato dne 26.10.2009
MUDr. Libor Hejsek
Ústřední vojenská nemocnice Praha
U vojenské nemocnice 1200
169 02 Praha 6
tel. 777284774
e-mail:libor.hejsek@uvn.cz
Zdroje
1. Arai, M., Katsumi, O., Paranhos, F.: Comparison of Snellen acuity and objective assesment using the spatial frequency sweep PVER. Graefeęs Arch. Clin. Exp. Ophthalmol., 1997; 235 : 42–447.
2. Bach, M. (2006) Homepage of the Freiburg Visual Acuity and Contrast Test (‘FrACT’). Retrieved 2006-07-04, from http://www.michaelbach.de/fract.html
3. Byron, L.: Electrophysiology if vision. 1. vyd. Tylor&Francis Group, Boca Raton, N.W., 2005, 514s.
4. Campbell, F., Maffei, L.: Electrophysiological evidence for the existence of orientation and size detectors in the human visual system. J. Physiol. (Lond), 1970; 222 : 345–356.
5. Diener, H., Koch, W., Dichgans, J.: The significance of luminance on visual evoked potentials in diagnosis of MS. Arch Psychiatr Nevenkr, 1982; 231 : 149–154.
6. Ferris, F., Kassof, F., Bresnick, G. et al.: New visual acuity charts for clinical research. Am J Ophthalmol., 1982; 94 : 91-96.
7. Grussel, O., Grussel-Cornels, U.: Gesichtssinn und Okulomotorik. Schmidt FS & Thews G Physiologie des Menschen. Springer, Berlin, 1997; 278–315.
8. Hajek, A., Zrenner, E.: Verbesserte objective Visusprüfung mit visuell evozierten corticalen Potentialen durch schnelle Reizmustersequenzen unterschiedlicher Raumfrequenz. Fortschr. Ophthalmol., 1988; 85 : 550–554.
9. Harter, M., White, C.: Effects on contour sharpness and check-size on visually evoked cortical potentials. Vision Res., 1968; 8 : 701–711.
10. Heckenlively, R. et al.: Principles and Practice of Clinical electrophysiology of vision, 2. vyd., Mit Press, Massachusetts 2006, 977 s.
11. Hobley, A., Harding, G.: The topography of the P1 component of the flash visual evoked response. Doc Ophthalmol 1989; 73 : 119–125.
12. Hubel, D, Diesel, T.: Functional architecture of macaque monkey visual cortex. Proc R Soc Lond B Biol Sci 1977; 198 : 1–59.
13. Jindra, L.,F., Zemon, V.: Contrast sensitivity testing: A more complete assessment of vision. J Cataract Refract Surg, 15, 1989; 141–148.
14. Kraus, H. a kol.: Kompendium očního lékařství. 1. vyd. Grada, Praha 1997, 360 s.
15. Langrová, H., Jaegle, H., Messias, A. et al.: Visual acuity estimates from visual evoked potentials: A comparison of two methods, Poster 3314/A72, ARVO 2008.
16. Pastrňáková, I., Peregrin, J. a Svěrák, J.: Optické evokované potenciály a zraková ostrost, Čs. fyziol. 24, 1975; s. 447–449.
17. Peregrin, J.: Česká státní norma pro určování vízu, Čes. a Slov. Oftalm. 1999; 54 : 48.
18. Regan, D., Silver, R., Murray, T., J.: Visual acuity and contrast sensitivity in multiple sclerosis – hidden visual loss. Brain, 100, 1977; 563–579.
19. Tootell, R., Hadjikhani, N., Vanduffel, W. et al.: Functional analysis of primary visual cortex (V1) in humans. Proc Natl Acad Sci USA 1998; 95 : 811–817.
20. Tyler, C., Apkarian, P., Levi, D.: Rapid assessment of visual function: an electronic sweep psychophysical and evoked potential visual acuity determinations. AM J. Optom. Physiol. Opt. 1979; 62 : 668–679.
21. Wolf, M.: Objektive Visusbestimmung mit Visuell Evozierten Petentialen, Dissertation zur Erlangung des Medizinischen Fakultät der Albert-Ludwigs-Universität Freiburg
Štítky
Oftalmologie
Článek vyšel v časopiseČeská a slovenská oftalmologie
Nejčtenější tento týden
2009 Číslo 6- Stillova choroba: vzácné a závažné systémové onemocnění
- Familiární středomořská horečka
- První schválený léčivý přípravek pro terapii Leberovy hereditární optické neuropatie dostupný rovněž v ČR
- Diagnostický algoritmus při podezření na syndrom periodické horečky
- Možnosti využití přípravku Desodrop v terapii a prevenci oftalmologických onemocnění
-
Všechny články tohoto čísla
- Macugen – intravitreálna liečba vlhkej formy vekom podmienenej degenerácie makuly. Skúsenosti za dva roky
- Výsledky chirurgie strabismu u dospělých
- Liečba kapilárneho hemangiómu orbity a adnexov oka betablokátormi
- Knižná novinka pre oftalmológov
- Aberace vyššího řádu u zdravé populace nad 40 let
- Objektivní určení centrální zrakové ostrosti pomocí zrakových evokovaných potenciálů
- FYZIOLOGICKÝ VOT KRÁLIKOV PO INSTILÁCII ZMESI AMINOKYSELÍN LYZÍNU A ARGINÍNU V TRUSOPTE
- Xalatan (latanoprost) jako lék první linie v léčbě primárního glaukomu otevřeného úhlu a oční hypertenze – zkušenosti v České republice
- Těžká automutilace oka jako první projev psychózy – kazuistické sdělení
- Zemřel prim. MUDr. Jaroslav Meisels
- Životné jubileum prof. MUDr. Milana Izáka, CSc., FEBO
- Prof. MUDr. Anton Gerinec, CSc.: História oftalmológie
- MINISTERSTVO ZDRAVOTNICTVÍ ČESKÉ REPUBLIKY Všem ředitelům KHS a řediteli HS hl .m. Prahy V Praze dne 5. 11. 2009č. j.: S0832J2009-0VZ-37.0-5.11.09
- OBSAH ČESKÉ a SLOVENSKÉ OFTALMOLOGIE Ročník 65/2009
- Česká a slovenská oftalmologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Výsledky chirurgie strabismu u dospělých
- Xalatan (latanoprost) jako lék první linie v léčbě primárního glaukomu otevřeného úhlu a oční hypertenze – zkušenosti v České republice
- Těžká automutilace oka jako první projev psychózy – kazuistické sdělení
- Liečba kapilárneho hemangiómu orbity a adnexov oka betablokátormi
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání