-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Pozdní diagnostika glaukomu aneb když nefunguje prevence – kazuistiky
7. 11. 2023
Glaukom je celosvětově jednou z hlavních příčin nevratné slepoty a je spojen se sníženou kvalitou života. Včasným stanovením diagnózy a nasazením účinné léčby je možné předejít zrakovému postižení. Diagnostika glaukomu je komplexní a díky novým metodám i přesnější. Mění se rovněž terapeutické přístupy, s důrazem na minimalizaci poškození očního povrchu a celkovou redukci nežádoucích účinků se zachováním, či dokonce zvýšením terapeutické efektivity. Abychom však mohli účinně zasáhnout, musí se pacient na vyšetření nejen dostavit, ale především přijít včas.
Úvod
Primární glaukom otevřeného úhlu je chronické, progresivní a nevratné onemocnění oka, potenciálně vedoucí ke slepotě, způsobující úbytek neuroretinálního lemu, gangliových buněk a vrstvy nervových vláken, což vede k odpovídajícím změnám zorného pole (1). Nejvýznamnějším rizikovým faktorem pro vznik zeleného zákalu je zvýšený nitrooční tlak (NOT). Ten však většinou nepůsobí žádné obtíže. Přestože o něm člověk vůbec neví, může vysoký NOT působit škodlivé a nevratné změny na očním nervu.
Pokud je zrak již poškozený a pacient má výpadky v zorném poli, na nápravu je příliš pozdě. Proto se doporučuje pravidelně absolvovat prohlídky u očního lékaře. Doporučená frekvence těchto prohlídek je 1× za 2 roky do 45 let věku a 1× za rok po 45. roce života v případě, že má pacient některý z dalších rizikových faktorů, jakými jsou vyšší věk, dědičnost, etnikum, vady zraku, poruchy krevního oběhu, poranění oka, další onemocnění (jako např. diabetes či onemocnění štítné žlázy) nebo dlouhodobé užívání některých léků. Jestliže není přítomen žádný rizikový faktor, je vhodné podstoupit vyšetření zraku 1× za 4 roky do 45 let věku a 1× za 2 roky po 45. roce života (2).
InzerceKazuistika 1
Muž ve věku 63 let, v osobní anamnéze esenciální hypertenze, t.č. pracující jako bagrista. V rodinné anamnéze matka snad měla glaukom. V oční anamnéze pouze korekce do blízka a asi před 5 lety ošetřen pro erozi rohovky. Od té doby na očním již dále vyšetřován nebyl. Na naše pracoviště přichází pro pocit zužujícího se zorného pole.
Oční vyšetření: vizus do dálky 1,0 OP a 1,0 p. OL, do blízka 1,00 s adicí +2,5 na OP i OL, nitrooční tlak 28,5, resp. 25,0 mmHg. Na předním segmentu normální nález. Na očním pozadí oboustranně peripapilární atrofie, bledé totální exkavace s ohybem cév, vlevo hemoragie u č. 2 (viz obr.1, 2), v makule dysgrupace pigmentu, vlevo s odlesky, kalibr cév úměrný věku. Při gonioskopickém vyšetření patrný oboustranně širší otevřený volný úhel, místy pigmentovaná Schwalbeho linie, vpravo i trámčina, vlevo spíše jemný, 35° – D 35 r 1+ (4).
Obr. 1 Vstupní nález OP 
Obr. 2 Vstupní nález OL 
Na perimetru jsou patrné již velmi pokročilé glaukomové změny – vpravo zbytek zorného pole paracentrálně a v periferii temporálně dole, vlevo zbytek zorného pole dole pod centrem (viz obr. 3, 4).
Obr. 3 Vstupní perimetr OP 
Obr. 4 Vstupní perimetr OL 
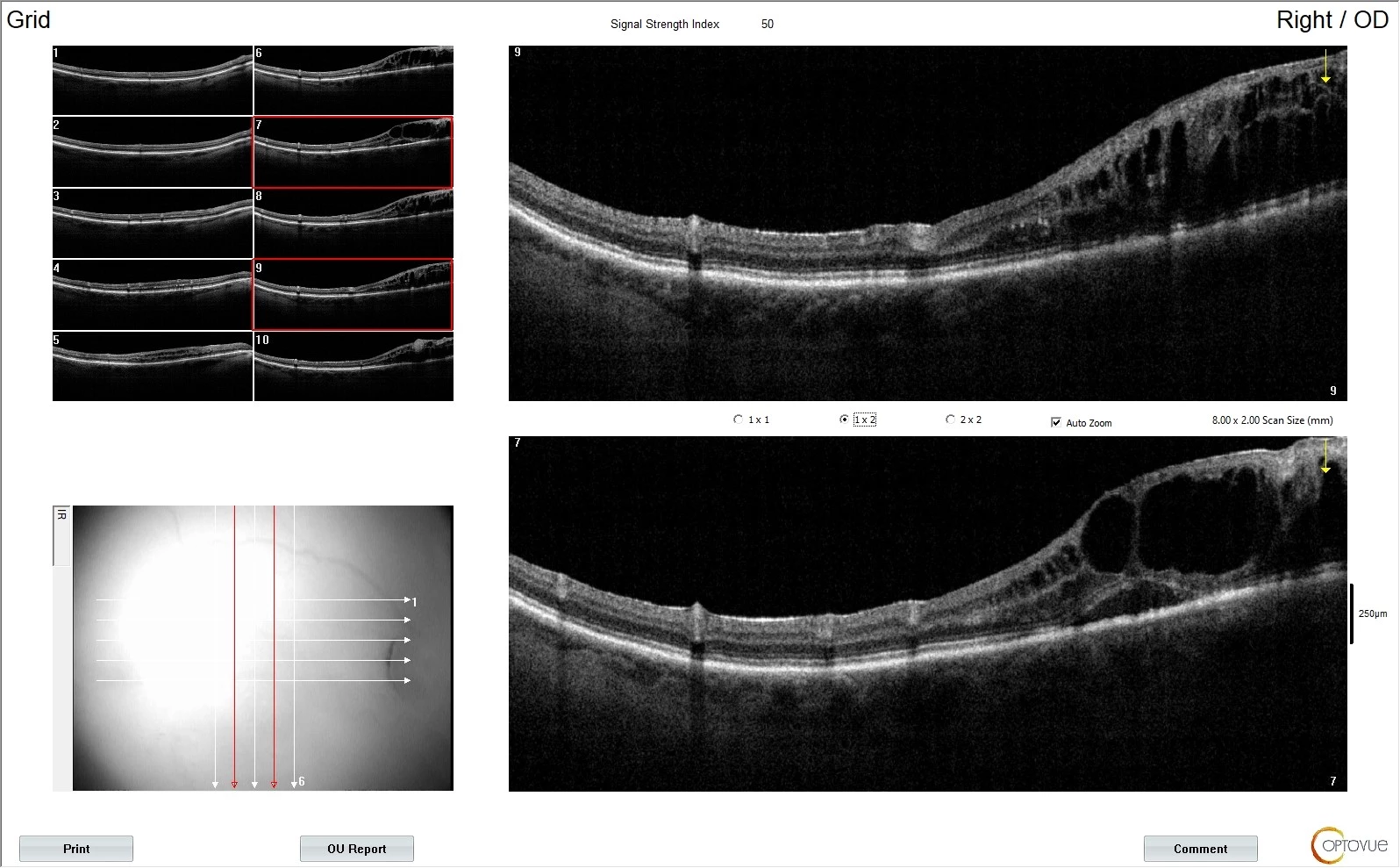
OCT vyšetření rovněž zachycuje pokročilé změny ve smyslu rozsáhlých defektů ve vrstvě gangliových buněk, více vpravo, s odpovídajícím úbytkem nervových vláken (viz obr. 5).
Na základě provedených vyšetření byla stanovena diagnóza velmi pokročilého glaukomu s otevřeným úhlem a epiretinální membrány na levém oku.
Byla zahájena terapie lokálními analogy prostaglandinu – Xalatan gtt 1× denně do obou očí. Pro nedostatečný pokles nitroočního tlaku byla léčba doplněna lokálními betablokátory ve formě fixní kombinace – Xalacom gtt. rovněž 1× denně do obou očí. Při této terapii klesá nitrooční tlak na hodnoty kolem 18,0 mmHg, objevují se však subjektivní obtíže ve formě občasného zarudnutí a pálení očí. Z těchto důvodů byla lokální terapie posílena a zároveň změněna na preparáty bez konzervační látky benzalkonium-chlorid (BAK) (4, 5).
Pacient si dále kape analog prostaglandinu Monopost gtt. 1× denně do OPL a fixní kombinovaný přípravek s obsahem betablokátoru a inhibitoru karboanhydrázy – Dualkopt gtt. 2× denně do OPL (6, 7). Kompenzace s touto terapií je již dostatečná a při průměrných hodnotách nitroočního tlaku do 15 mmHg nedochází k dalším – již tak pokročilým – funkčním ani strukturálním změnám (viz obr. 6–11). Aplikace preparátů bez konzervačních látek je i pro pacienta příjemnější.
Na začátku léčby rovněž doporučena změna pracovní pozice, kterou pacient vyřešil tím, že odešel do starobního důchod
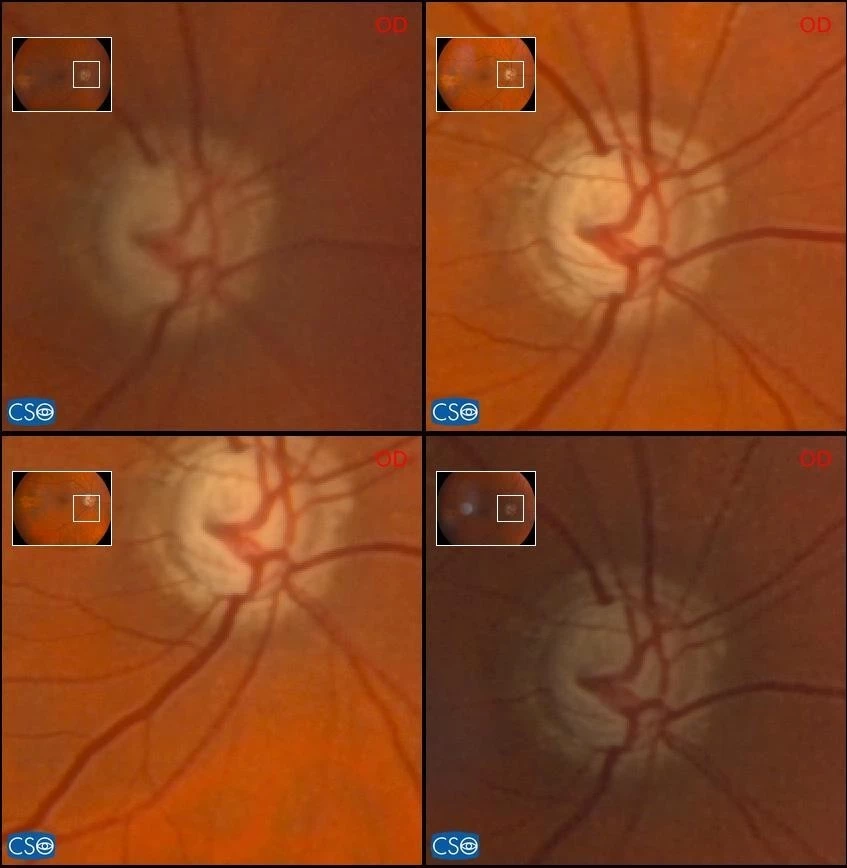
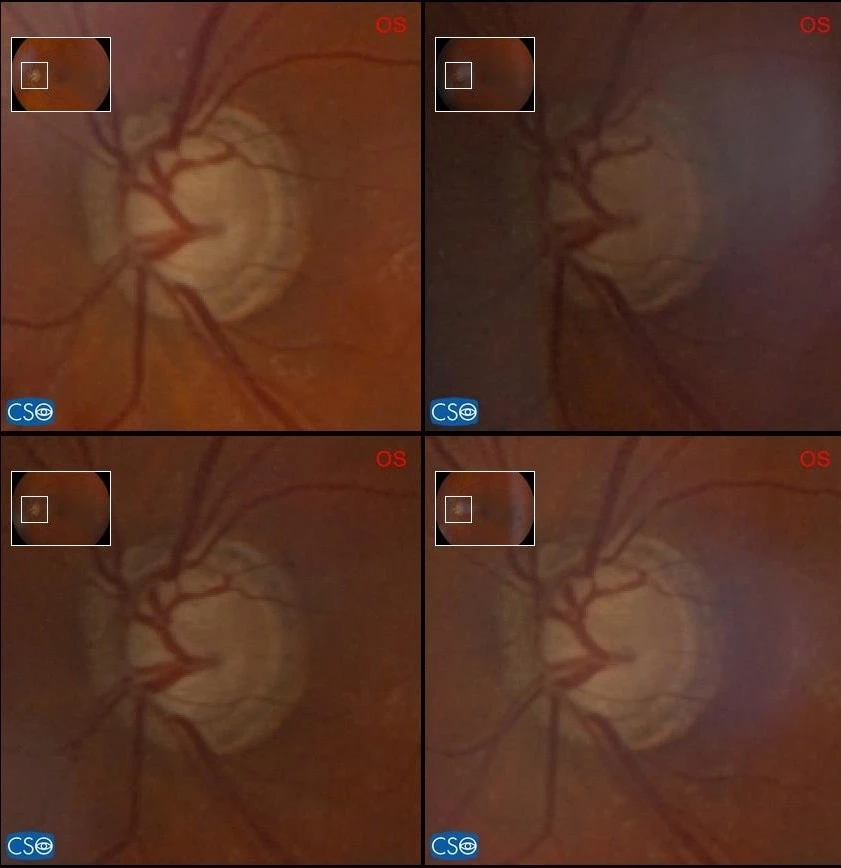
Obr. 6 Papila OP v čase Obr. 7 Papila OL v čase
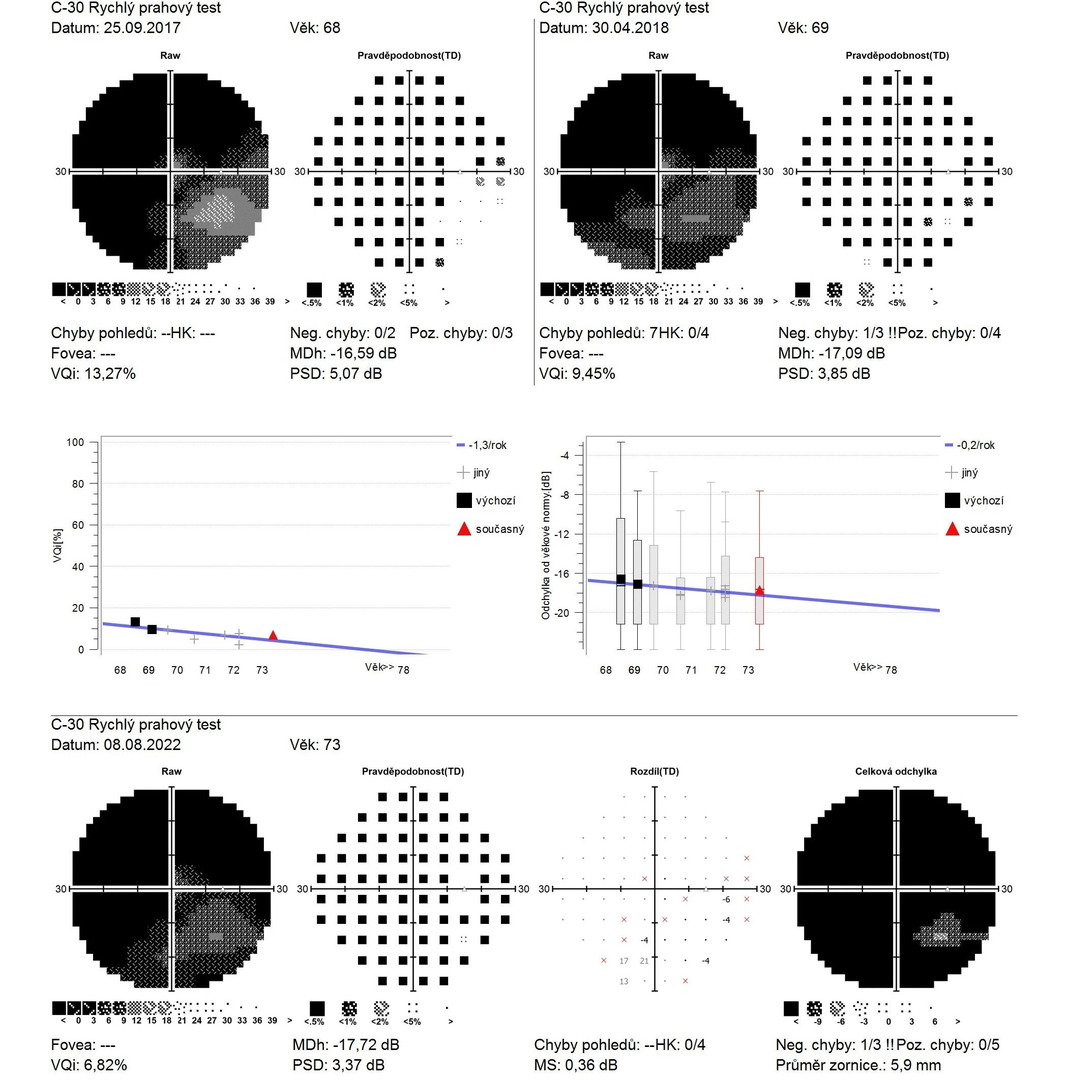
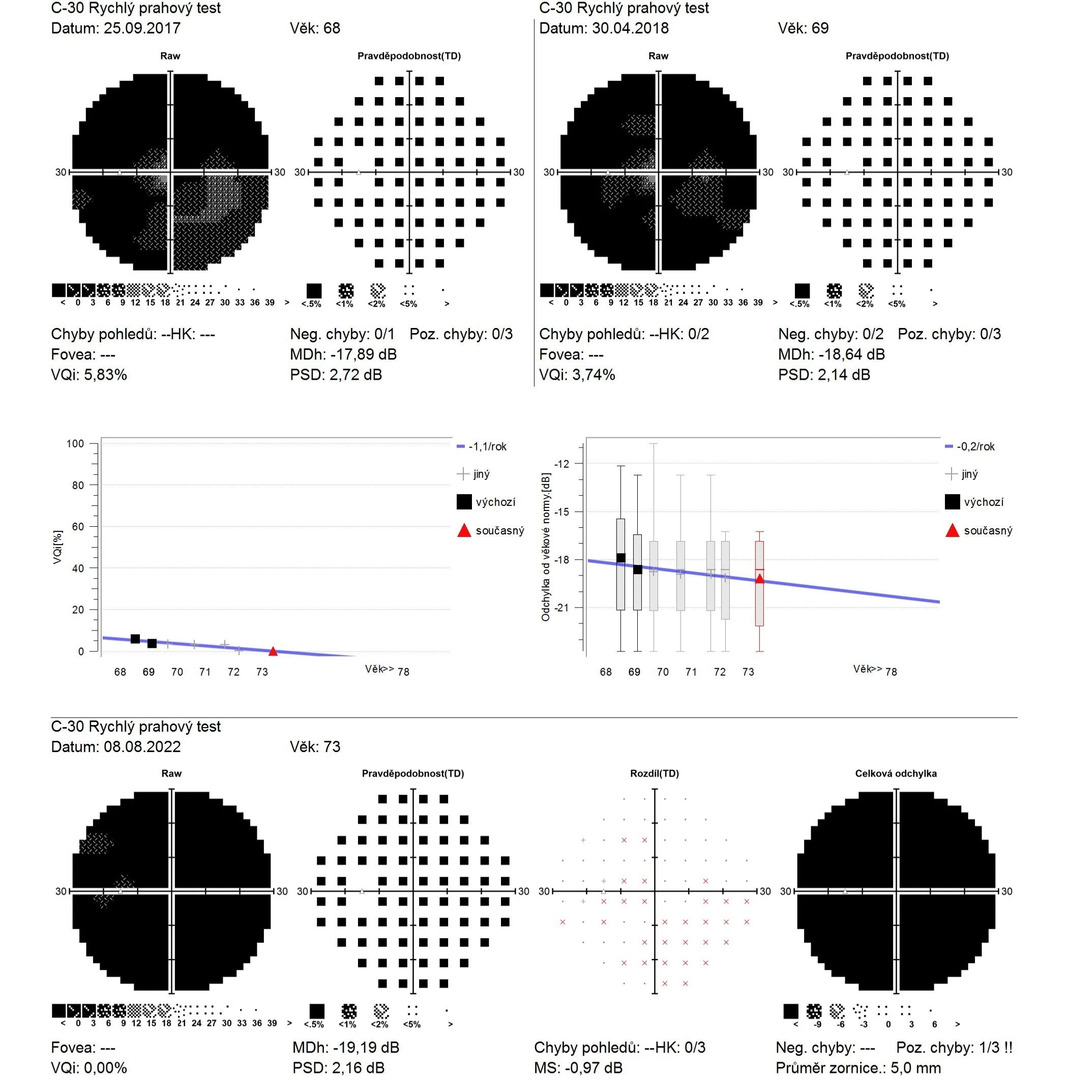
Obr. 8 Perimetr OP v čase Obr. 9 Perimetr OL v čase
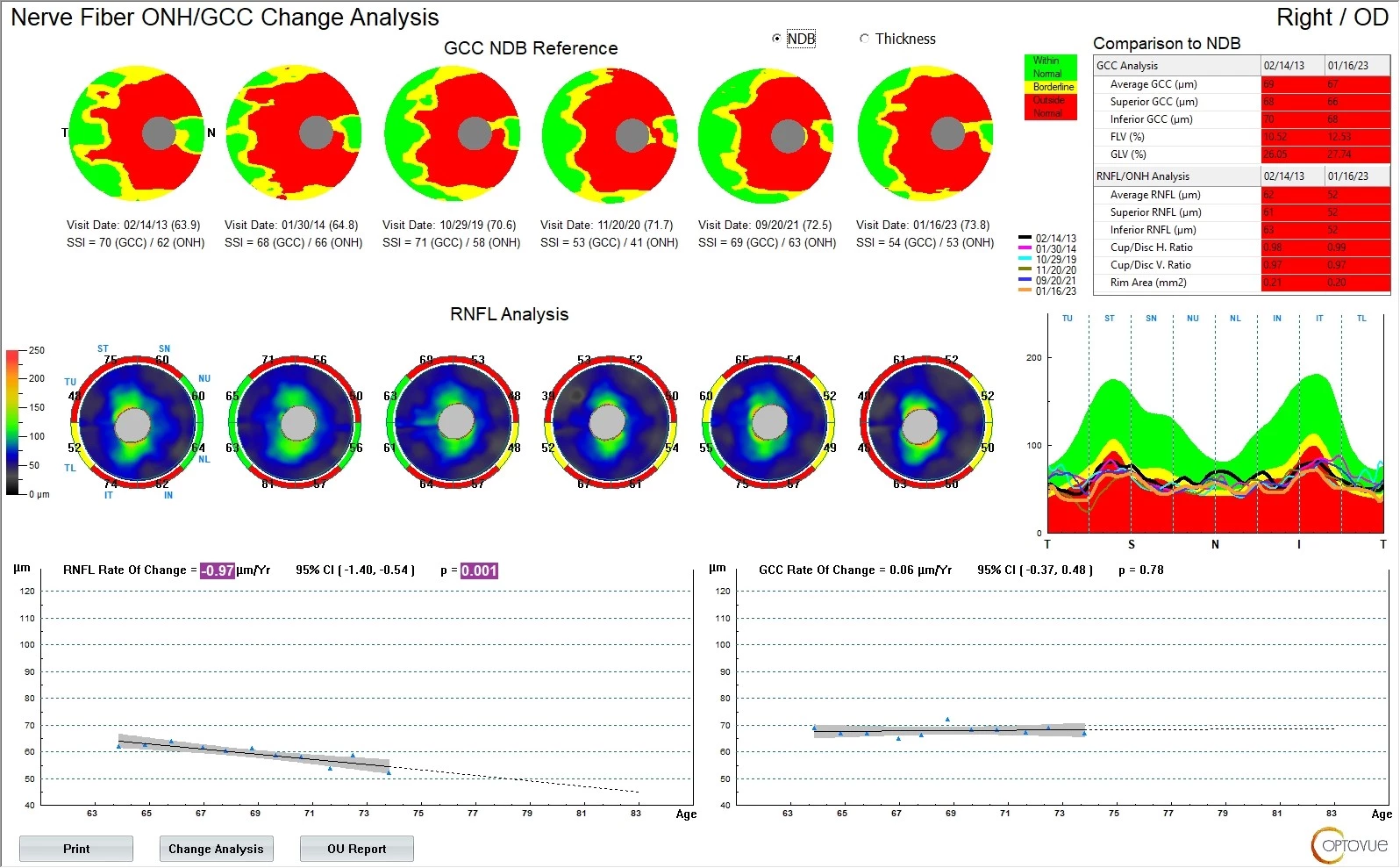
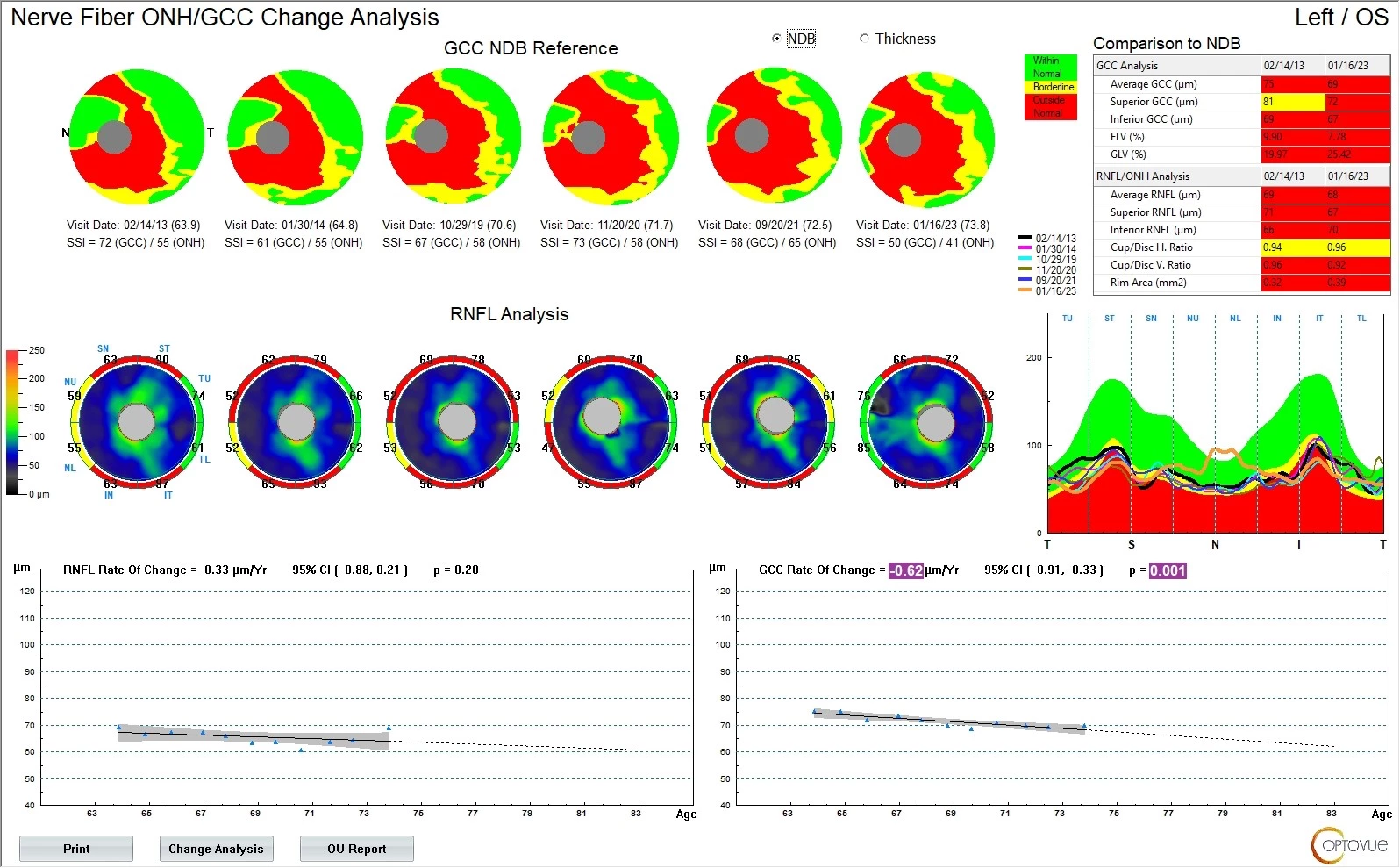
Obr. 10 OCT OP v čase Obr. 11 OCT OL v čase
Kazuistika 2
Žena ve věku 67 let, osobní anamnéza zcela bezvýznamná, t.č. starobní důchodkyně, dříve pracovala jako sestra. Oční anamnéza rovněž bezvýznamná, korekci nosila pouze do blízka po 45. roce věku. Na naše pracoviště se dostavila pro zhoršující se pocit vidění, udává pocit zamlžení, přičemž na OP vidí špatně již mnohem déle. Poslední kontrola na očním proběhla asi před 15 lety.
Oční vyšetření: vizus do dálky 0 OP a prsty z 1 metru a zachovanou světelnou projekcí na OL, do blízka na OP nečte, na OL 0,063 p. a hledá s adicí +2,5, nitrooční tlak 29,1, resp. 49,8 mmHg. Vpravo zornice širší s vymizelou přímou fotoreakcí, vlevo nepřímou, bloudivé pohyby bulbů. Dále byl nález na předním segmentu přiměřený věku. Na očním pozadí vpravo papila s totální glaukomovou exkavací, v makule edém s nečetnými odlesky, dolní temporální arterie okludovaná s četnými cévními spojkami, cévy výrazně sklerotické a prořídnutí RPE (viz obr. 12). Vlevo papila s totální glaukomovou exkavací, v makule zmnožené reflexy, kalibr cév v normě, prořídnutí RPE, sítnice do periferie leží ve všech kvadrantech (viz obr. 13). Při gonioskopickém vyšetření patrný středně široký otevřený volný úhel, dole lehce pigmentovaná Schwalbeho linie, trámčina cirkulárně mírně pigmentovaná – C 25 r 1+ (3).
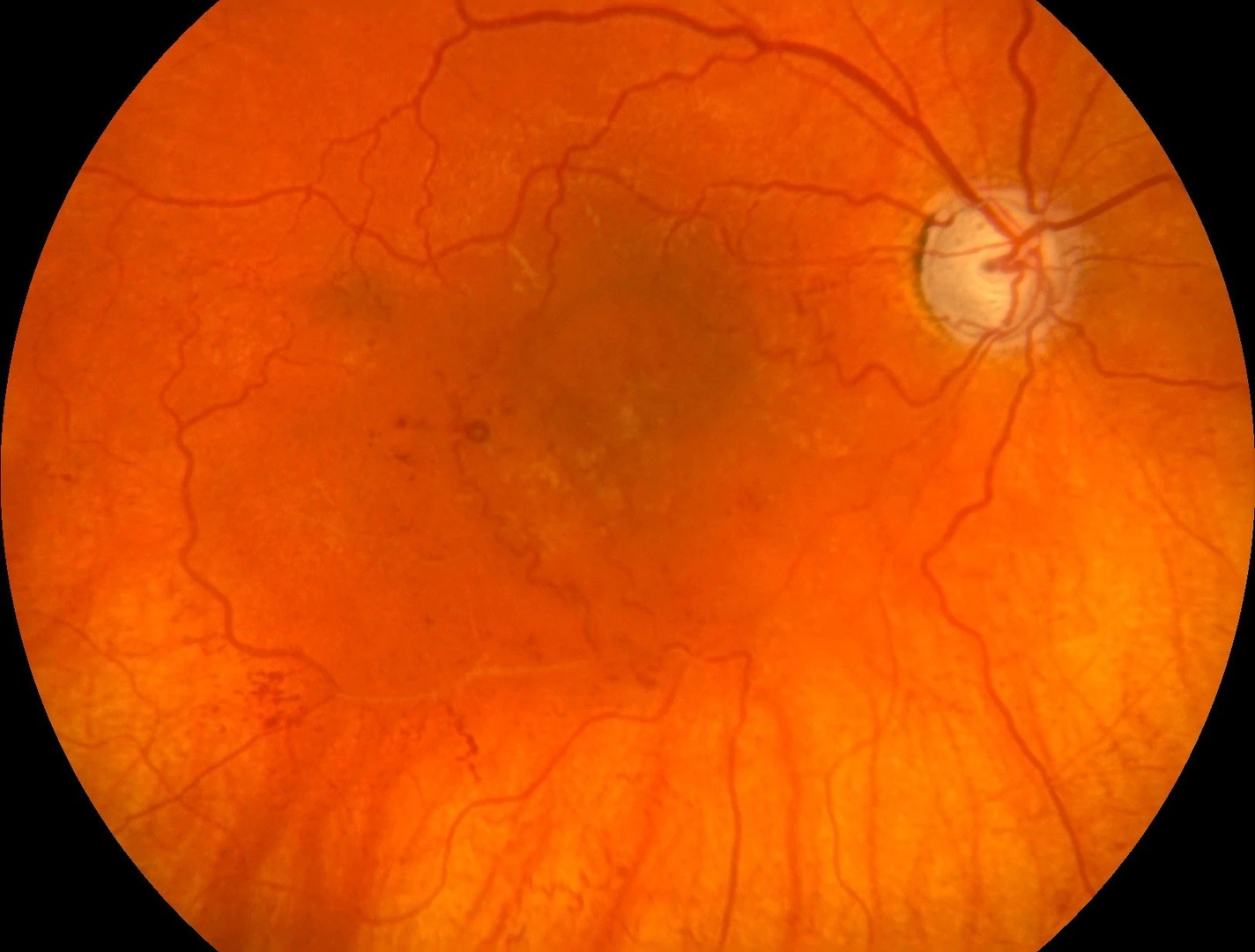
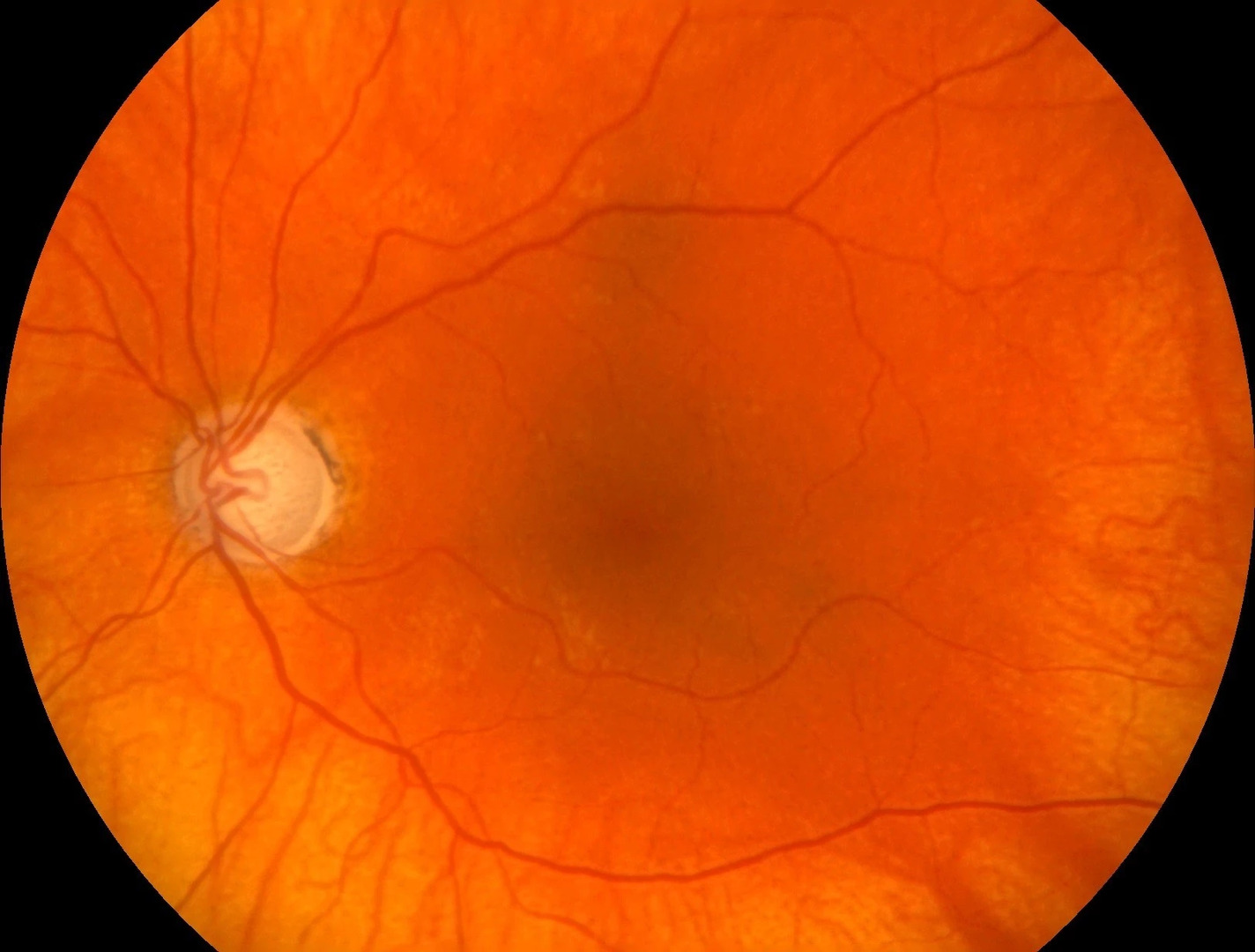
Obr. 12 Vstupní nález OP Obr. 13 Vstupní nález OL
Perimetrické vyšetření nelze pro praktickou slepotu provést. OCT vyšetření je pro nefixaci pouze orientační – na pravém oku je na zadním pólu zřetelný vysoký cystoidní edém s epiretinální membránou (viz obr. 14), papilu vyšetřit nelze, vlevo epiretinální membrána (viz obr. 15) a na papile výrazný úbytek vrstvy retinálních nervových vláken (RNFL) v celém rozsahu (viz obr. 16).
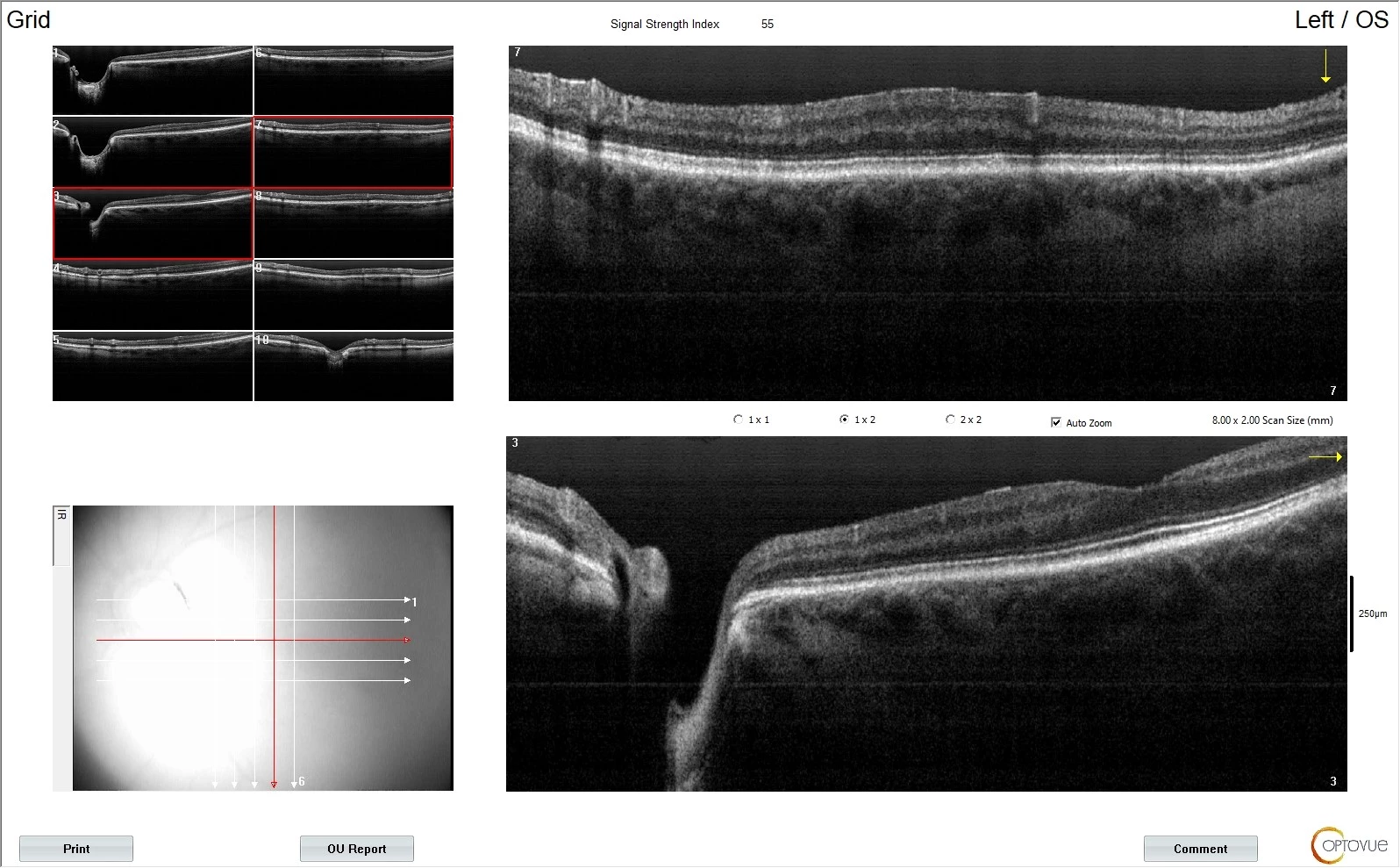
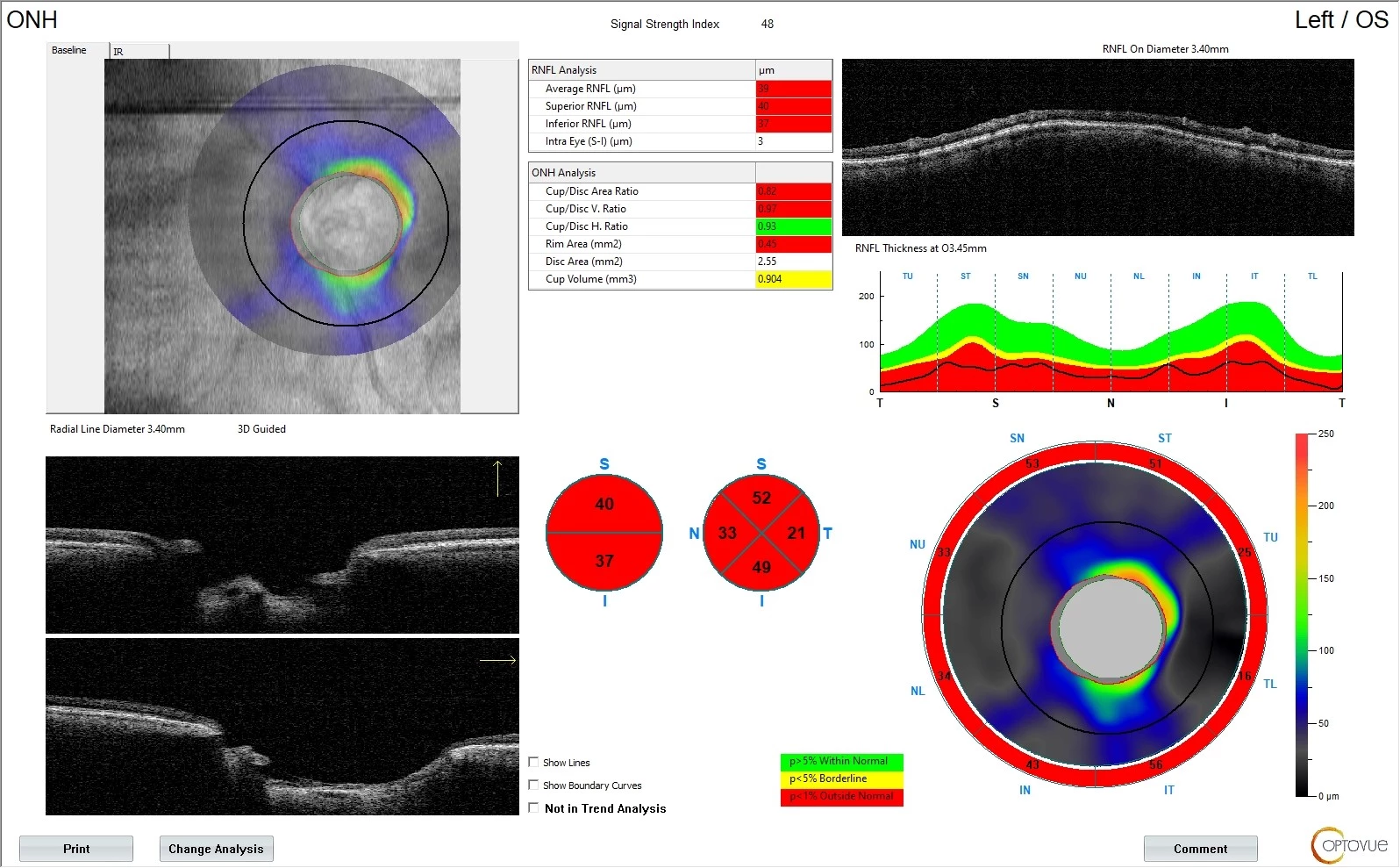
Obr. 14 Obr. 15 Obr. 16
Na základě provedených vyšetření byla stanovena diagnóza absolutního glaukomu s otevřeným úhlem, epiretinální membrány na obou očích a chronického cystoidního makulárního edému po proběhlé okluzi temporální větve centrální tepny vpravo.
Byla zahájena terapie fixní kombinací inhibitoru karboanhydrázy a α2-adrenergního agonisty – Symbrinza gtt. 2× denně do obou očí; posléze byl přidán i analog prostaglandinu – Xalatan gtt. 1× denně do levého oka (4, 5). Pacientka byla vzhledem k pokročilému nálezu odeslána ke konzultaci do Glaukomového centra Oční kliniky 1. LF UK a VFN v Praze, kde bylo doporučeno pokračovat v navržené terapii bez indikace k chirurgické léčbě. Nitrooční tlak se kompenzoval, nicméně později se objevila výrazná toxická reakce na lokální terapii, nejpravděpodobněji na Symbrinzu (viz obr. 17). Obě oči byly hyperemické s papilární hyperplazií spojivky, prosáknutím rohovky a precipitáty na endotelu.
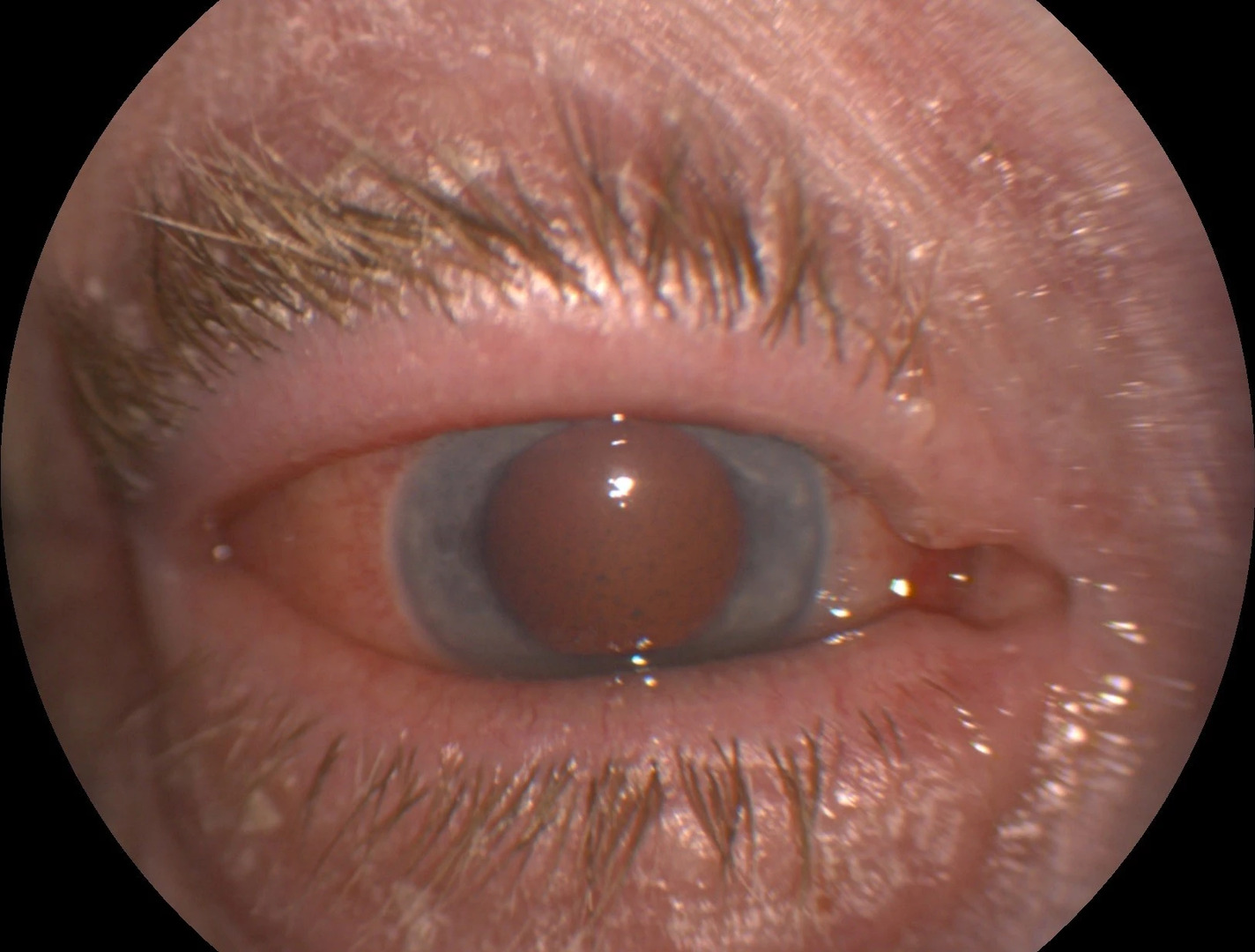
Obr. 17 Toxická reakce na OP
Lokální terapie byla změněna na analog prostaglandinu Monopost gtt. 1× denně do OPL a fixní kombinovaný přípravek betablokátoru a inhibitoru karboanhydrázy – Dualkopt gtt. 2× denně do OPL (6, 7). Tato terapie je pacientkou trvale snášena velmi dobře a nitrooční tlak je nadále kompenzován. Pokud jde o již tak minimální zrakové funkce a pokročilé strukturální změny, ty zůstávají bez progrese (viz obr. 18).
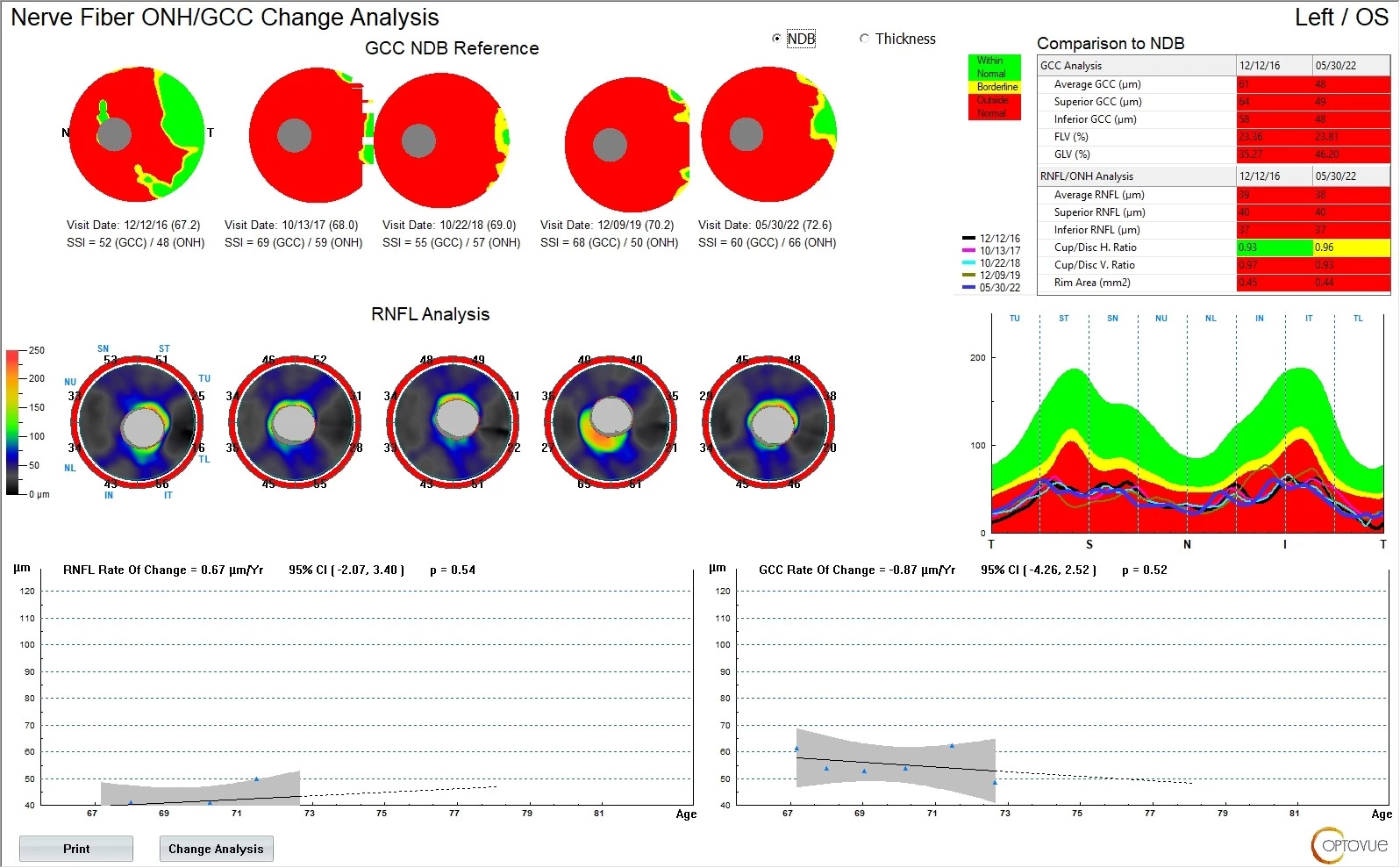
Obr. 18 Vývoj OCT na OL
Diskuse
Časné stanovení diagnózy glaukomu je důležité z hlediska rozvoje pozdějších nevratných morfologických a funkčních změn. Přestože změny v zorném poli již nepatří mezi časné známky glaukomového poškození (8), u obou našich pacientů nebyly ani pokročilé změny v zorném poli důvodem k návštěvě očního lékaře a na první vyšetření se dostavili, až když tyto změny dosáhly prakticky terminálních stadií.
Léčba glaukomového onemocnění spočívá i v dnešní době v podstatě pouze ve snížení nitroočního tlaku na takovou úroveň, při které nedochází k další ztrátě zorného pole, a v udržení kvality života pacientů. Lokální léčba by neměla snižovat efekt případné chirurgické léčby, a proto by měly být používány takové přípravky, které jsou nejen dostatečně účinné, ale zároveň bezpečné pro povrch oka. Nežádoucí vedlejší efekty jsou po nedostatečné účinnosti druhým nejčastějším důvodem ke změně léčby (9). Výměna preparátu s BAK za preparát bez BAK vede k zmírnění subjektivních obtíží, zlepšení stavu povrchu oka, a tím pádem i ke zlepšení compliance pacienta s léčbou.
Závěr
Včasná diagnostika glaukomu je zásadním předpokladem úspěšné léčby, osvěta mezi laickou veřejností je proto klíčová a nezastupitelná. Bohužel je prevence stále nedostatečná, jak vyplývá i z případů, jež jsme přiblížili v kazuistikách a které bohužel stále nejsou nijak výjimečné. U těchto dvou pacientů, kteří se v relativně krátké době po sobě dostavili na naše pracoviště, jsme tak diagnostikovali již terminální stadia glaukomového onemocnění.
MUDr. Radan Zugar
Oční centrum Praha, a. s.
Oční oddělení, Oblastní nemocnice KolínLiteratura:
1. European Glaucoma Society. European Glaucoma Society terminology and guidelines for glaucoma, 5th edition. Br J Ophthalmol 2021; 105 (Suppl. 1): 1–169.2. Růžičková E. Glaukom – včasná diagnostika a léčba. Remedia 2016; 27.
3. Allison K., Patel D., Alabi O. Epidemiology of glaucoma: the past, present, and predictions for the future. Cureus 2020; 12 (11): e11686.
4. Spaeth G. L. The normal development of the human chamber angle: a new system of descriptive fading. Trans Ophthalmol Soc UK 1971; 91 : 709–739.
4. Baudouin C., Labbé A., Liang H. et al. Preservatives in eyedrops: the good, the bad and the ugly. Prog Retin Eye Res 2010; 29 (4): 312–334.
5. Pflugfelder S. C., Baudouin C. Challenges in the clinical measurement of ocular surface disease in glaucoma patients. Clin Ophthalmol 2011; 5 : 1575–1583.
6. European Glaucoma Society. Terminology and guidelines for glaucoma, 4th ed. PubliComm, Savona, 2014.
7. Rossi G. C. M., Pasinetti G. M., Scudeller L. et al. Risk factors to develop ocular surface disease in treated glaucoma or ocular hypertension patients. Eur J Ophthalmol 2013; 23 (3): 296–302.
8. Kerrigan-Baumrid L. A., Quigley H. A., Pease M. E. et al. Number of ganglion cells in glaucoma eyes compared with threshold field tests in the same person. Invest Ophthal Vis Sci 2000; 41 (3): 741–748.
9. Zimmerman T. J., Hahn S. R., Gelb L. et al. The impact of ocular adverse effects in patients treated with topical prostaglandin analogs: changes in prescription patterns and patient persistence. J Ocul Pharmacol Ther 2009; 25 (2): 145–152.
Líbil se Vám článek? Rádi byste se k němu vyjádřili? Napište nám − Vaše názory a postřehy nás zajímají. Zveřejňovat je nebudeme, ale rádi Vám na ně odpovíme.
Štítky
Oftalmologie
Nejnovější kurzy
Autoři: MUDr. Petr Výborný, CSc., FEBO
Přejít do kurzů
Nejčtenější tento týden Celý článekPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání





