-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Léčba karcinomu ledviny: Co aktuálně říká Modrá kniha ČOS?
19. 4. 2021
Karcinom ledviny patří v Česku mezi nejčastější onkologické diagnózy. Jaké jsou současné trendy v jeho léčbě? Odpověď přináší nejnovější aktualizace Modré knihy České onkologické společnosti ČLS JEP.
Lokalizované karcinomy ledviny
Z hlediska léčby je třeba rozdělit karcinomy ledviny na lokalizované a generalizované. Mezi lokalizované formy řadíme karcinom v I., II. a operabilním III. stadiu. Na jejich léčbě se mnoho nezměnilo, pokrok v oblasti terapeutických možností v zásadě kopíruje jen vývoj onkochirurgie.
Základ léčby těchto nádorů představuje operační výkon. Tomu by neměla předcházet biopsie, pokud její výsledek neovlivní další postup. Neoadjuvantní ani adjuvantní terapie dosud u těchto pacientů neprokázaly přínos, nejsou tedy indikované, pokud pacient není zařazen do klinické studie.
InzerceU všech tumorů T1 by měl být upřednostněn ledvinu šetřící chirurgický zákrok. U ostatních je indikovaná radikální nefrektomie a při vysokém riziku je přínosná i lymfadenektomie. Obecně jsou pro pacienty výhodnější miniinvazivní přístupy (laparoskopický nebo robotický) – poskytují obdobné onkologické výsledky a pojí se s nimi nižší morbidita. Šetrnější přístup je namístě vždy, pokud nejsou ohroženy onkologické, funkční nebo perioperační výsledky.
Nádor malého objemu u pacienta s krátkou předpokládanou dobou života je vhodné sledovat nebo řešit například radiofrekvenční ablací.
Generalizované karcinomy ledviny
Chirurgická léčba má v případě generalizovaných renálních nádorů 3 základní formy:
- Paliativní nefrektomie je omezena jen na situace, kdy jsou přítomné lokální příznaky neřešitelné konzervativně, například neztišitelné krvácení.
- Cytoredukční nefrektomií může být terapie zahájena, ale indikujeme ji individuálně podle stavu pacienta a rozsahu onemocnění. Přínos zákroku v kombinaci s adjuvantní terapií je dosud nejasný. Cytoredukční nefrektomie je vhodná zejména u pacientů v dobrém výkonnostním stavu (ECOG 0–1) a bez masivního metastatického rozsevu.
- Chirurgická léčba metastáz je namístě, pokud je možné jejich úplně odstranění a pokud operační zátěž u daného pacienta nepřevažuje předpokládaný klinický přínos.
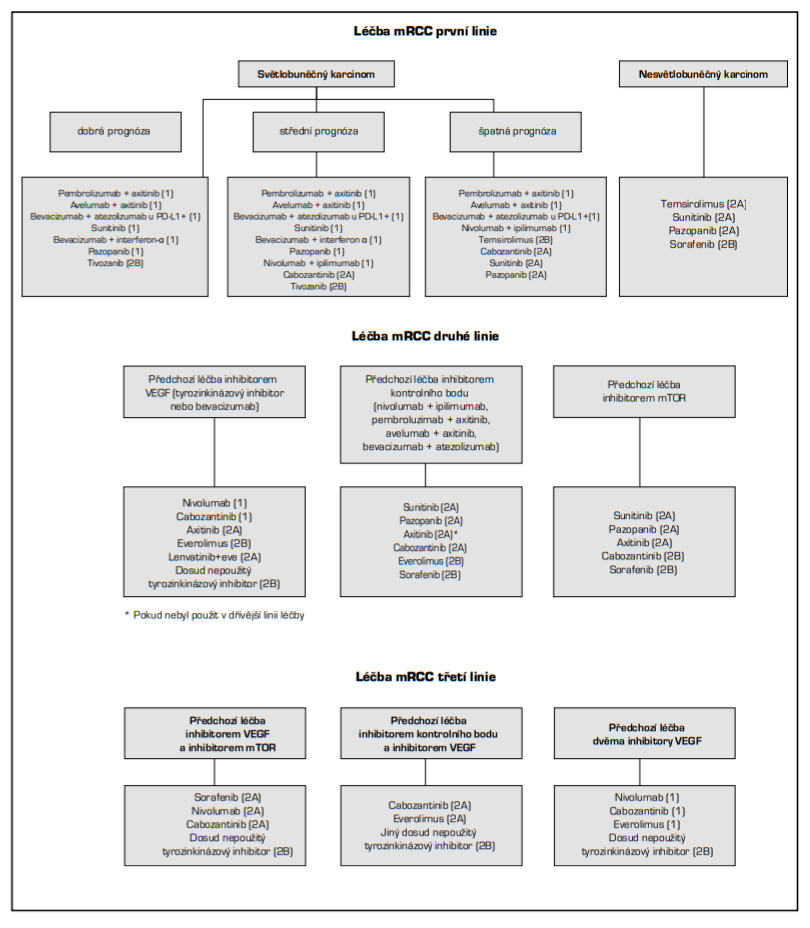
Rozhodnutí o systémové léčbě je plně v kompetenci indikujícího lékaře a podklad pro něj tvoří stratifikace rizika – skórování podle:
- Skóre MSKCC (Memorial Sloan-Kettering Cancer Center) z roku 2002 (Motzer et al.), jež je platné pro léčbu inhibitory tyrosinkináz (TKI) a bevacizumabem.
- Skóre IMDC (International Metastatic RCC Database Consortium) z roku 2009 (Heng et al.), které rovněž platí pro podávání TKI a bevacizumabu.
- Modifikovaná kritéria MSKCC z roku 2007 (Hudes et al.) – používají se pro léčbu temsirolimem.
Skórovací systém MSKCC z roku 2002 (TKI a bevacizumab)
- LDH > 1,5násobek horní hranice normy
- hemoglobin < dolní hranice normy
- korigované sérové kalcium > 2,5 mmol/l
- index Karnofského ≤ 70 %
- interval < 1 rok mezi diagnózou a zahájením systémové léčby
Dobrá prognóza: nepřítomen žádný výše uvedený žádný faktor.
Střední prognóza: přítomné 1−2 faktory.
Špatná prognóza: přítomné ≥ 3 faktory.Skórovací systém podle IMDC (TKI a bevacizumab)
- hemoglobin < dolní hranice normy
- korigované sérové kalcium > 2,5 mmol/l
- index Karnofského ≤ 70 %
- interval < 1 rok mezi diagnózou a zahájením systémové léčby
- neutrofily nad horním limitem normy
- trombocytóza nad horním limitem normy
Dobrá prognóza: žádný faktor.
Střední prognóza: 1−2 faktory.
Špatná prognóza: ≥ 3 faktory.Skórovací systém pro temsirolimus
- LDH > 1,5násobek horní hranice normy
- hemoglobin < dolní hranice normy
- korigované sérové kalcium > 2,5 mmol/l
- index Karnofského ≤ 70 %
- ≥ 2 postižené orgány
- interval < 1 rok mezi diagnózou a zahájením systémové léčby
Špatná prognóza: ≥ 3 faktory.
Výběr systémové léčby
Průběh léčebného programu určuje ošetřující lékař podle výsledného rizika stanoveného skórovacími systémy a potřeb a preferencí pacienta. Musí ovšem přitom dodržovat indikační omezení a podmínky úhrady, jež stanovuje Státní ústav pro kontrolu léčiv (SÚKL) a jsou k nahlédnutí v dokumentaci k daným přípravkům na webových stránkách SÚKL. Úhrada může být vázána např. na linii léčby, stadium onemocnění, výkonnostní stav pacienta a prognostická kritéria.
Poslední novinkou v terapii metastatického renálního karcinomu je zasazení cílené imunoterapie do léčebného algoritmu. Imunoterapie pembrolizumabem či avelumabem v kombinaci s TKI axitinibem a dvojkombinace nivolumab + ipilimumab má vysokou míru evidence účinnosti v 1. linii léčby pacientů se střední a špatnou prognózou. TKI sunitinib a pazopanib zůstávají zlatým standardem prvoliniové léčby pacientů s dobrou prognózou. Zásadní klinická hodnocení podporující tyto změny byla publikována v loňském roce.
Komentáře
U nemocných s metastazujícím karcinomem ledviny by mělo být zváženo zařazení do klinické studie, pokud odpovídá jejich potřebám a přáním. U nemocných s indolentním průběhem nemoci je možné i sledování bez systémové protinádorové léčby, ale indikaci musí předcházet důkladné zvážení a konsenzus s pacientem, pokud je možné s ním adekvátně komunikovat.
Dávkování léčiv je uvedeno v následující tabulce − doporučuje se vždy se držet „stropu“ dávky a k redukci přistupovat až při známkách toxicity. Počet linií potom nemá být ničím limitován, kromě stavu nemocného a dostupnosti léků. Vyšší počet použitých linií ve studiích koreloval s celkovým přežitím pacientů. Na základě reakce na léčiva použitá v 1. linii nelze předpovídat reakci v liniích dalších.
Tab. Systémové léčebné režimy pro metastazující karcinom ledviny
Účinná látka Dávka Den aplikace Opakování cyklu sunitinib 50 mg denně p.o. 1.–28. každých 6 týdnů do progrese sorafenib 400 mg (800 mg denně) p.o. 2× denně kontinuálně do progrese temsirolimus 25 mg i.v. infuzí 1× týdně do progrese bevacizumab + IFN-α 10 mg/kg i.v. infuzí / 9 MIU s.c. 1., 15. (BEV) do progrese (BEV) / 3× týdně (IFN-α) everolimus 10 mg p.o. kontinuálně do progrese pazopanib 800 mg p.o. kontinuálně do progrese axitinib 5 mg p. o. (podle tolerance navýšení na 10 mg)
2× denně kontinuálně do progrese kabozantinib 60 mg p.o. kontinuálně do progrese tivozanib 1,5 mg (1340 μg) p.o. 1.–21. každé 4 týdny lenvatinib + everolimus 18 mg a 5 mg p.o. kontinuálně do progrese nivolumab 240 mg nebo 480 mg 240 mg každé 2 týdny,
480 mg každé 4 týdny,
do progrese či projevu toxicity,
optimální celková doba podání není známapembrolizumab + axitinib
200 mg i.v. (PEM) + 5 mg (AXI) 1. den (PEM), 2× denně (AXI) každé 3 týdny (PEM),
s možnou eskalací 10 mg kontinuálně (AXI)avelumab + axitinib 10 mg/kg i.v. (AVE) + 5 mg tbl. (AXI) 1. den (AVE), 2× denně (AXI) každé 2 týdny (AVE),
s možnou eskalací 10 mg kontinuálně (AXI)bevacizumab + atezolizumab 15 mg/kg i.v. (BEV) + 1200 mg i.v. (ATE) 1. každé 3 týdny (obě léčiva)
nivolumab + ipilimumab 3 mg/kg (NIVO) + 1 mg/kg (IPI) první 4 cykly každé 3 týdny,
poté 240 mg každé 2 týdny,
nebo 480 mg každé 4 týdny (NIVO),
během 60 minut,
každé 3 týdny 4 cykly (IPI)(pez)
Zdroj: Modrá kniha České onkologické společnosti, 27. aktualizace. Masarykův onkologický ústav, Brno, 1. 3. 2021. Dostupné na: www.linkos.cz/files/modra-kniha/20.pdf
Líbil se Vám článek? Rádi byste se k němu vyjádřili? Napište nám − Vaše názory a postřehy nás zajímají. Zveřejňovat je nebudeme, ale rádi Vám na ně odpovíme.
Štítky
Nefrologie Onkologie
Přihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání




