-
Medical journals
- Career
Možnosti využití superabsopčního drénu u diabetické nohy
Authors: Jana Pecová
Authors‘ workplace: Ambulance pro diabetickou nohu, Diabetologické a edukační centrum, II. Interní klinika, FN u sv. Anny v Brně
Published in: Hojení ran 7, č. 3: 12-16, 2013
Category: Diabetic foot
Overview
U diabetické nohy se často setkáváme s hlubokými píštělemi či kráterovitými podminovanými defekty s choboty, kapsami či tunely spojujícími plosku a nárt.
Ve stručných kazuistikách je dokumentováno možné dlouhodobé ošetřování těchto stavů pomocí superabsorpčního drénu (materiál Advadraw Spiral).Klíčová slova:
diabetes mellitus, syndrom diabetické nohy, drényÚvod
Diabetická noha představuje postižení nohy distálně od kotníku. Je charakteristická heterogenitou klinických projevů od povrchových kožních ulcerací v plosce či na marginálních částech nohy až po flegmóny, nekrózy, gangrény, osteomyelitidy, „pochodové“ neuropatické fraktury, metatarzofalangeální subluxace atd. v návaznosti na převládající postižení v noze neuropatií či ischemií.
Advadraw Spiral je sterilní drén o rozměrech 0,5x40 cm tloušťky 3 mm z měkké viskózy a polyesterových vláken, charakteristicky stočený do spirály. Je možno jej zkrátit na potřebnou délku a vytvarovat k vložení do píštěle či rány. Středová vrstva drénu odvádí sekret na principu kapilární vzlínavosti a podporuje autolytické čištění, zabraňuje předčasnému uzavření defektu a akumulaci exsudátu.
Kazuistika 1
Muž (49 let) s diagnózou diabetes mellitus (DM) 2. typu s mikrovaskulárními komplikacemi (preproliferativní retinopatie na očním pozadí, proteinurie okolo 2 g/24 hodin, smíšená polyneuropatie a mikroangiopatie dolních končetin), záchyt diabetu před 10 lety. Hodnoty glykovaného hemoglobinu se pohybovaly do 82 mmol/mol, tělesná hmotnost 125 kg a výška 196 cm.
Pro syndrom diabetické nohy byl pacient sledován od roku 2005, kdy přišel s hlubokou neuropatickou ulcerací v plosce pravé nohy, pro osteolýzu bylo nutno provést resekci hlavic III. a IV. metatarzu, prstce byly ponechány. Následně došlo ke kompletnímu zhojení defektu.
V dalších obdobích od roku 2009 se pacient dostavil pro relapsy neuropatických plantárních a digitálních ulcerací, které střídavě vznikaly typicky v místech tlakového zatížení plosek nohou. Odlehčováním nohou a podiatrickým ošetřováním vždy došlo k vyhojení, léčba intermitentně vyžadovala nasazení antibiotik.
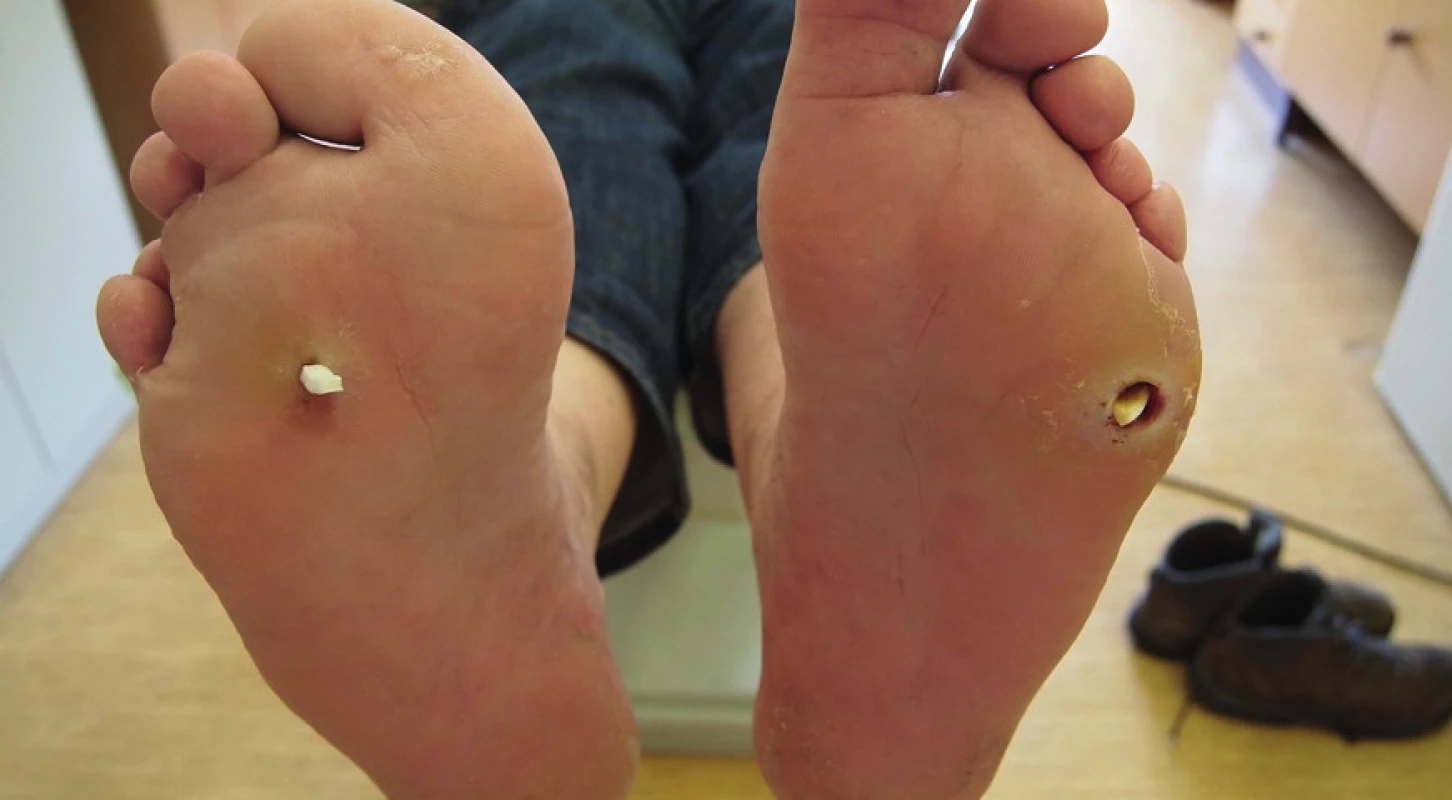
V lednu 2013 přišel pacient opět pro akutní zhoršení nálezu na obou nohách. Na levé dolní končetině byla přítomna flegmóna malíkové hrany nohy s píštělí pod V. metatarzofalangeálním skloubením (MTP) do hloubky 35 mm. Na pravé noze byla zjištěna těsná píštěl do plosky mezi 3. a 4. MTP (viz obr. č. 1).
Z důvodů febrilií a vysoké hodnoty CRP byl pacient hospitalizován k intravenózní léčbě antibiotiky. Pobytem na nemocničním lůžku bylo dosaženo plného odlehčení nohou. Píštěle byly ošetřovány formou klasických proplachů dezinfekčním roztokem Prontosan (polyhexanid + betain) po 24 hodinách, po propláchnutí byl do píštělí zaváděn Advadraw Spiral drén smočený v Hyiodine (viskózní roztok hyaluronátu sodného, jodu a jodidu draselného). RTG nález byl bez průkazu osteolýzy.
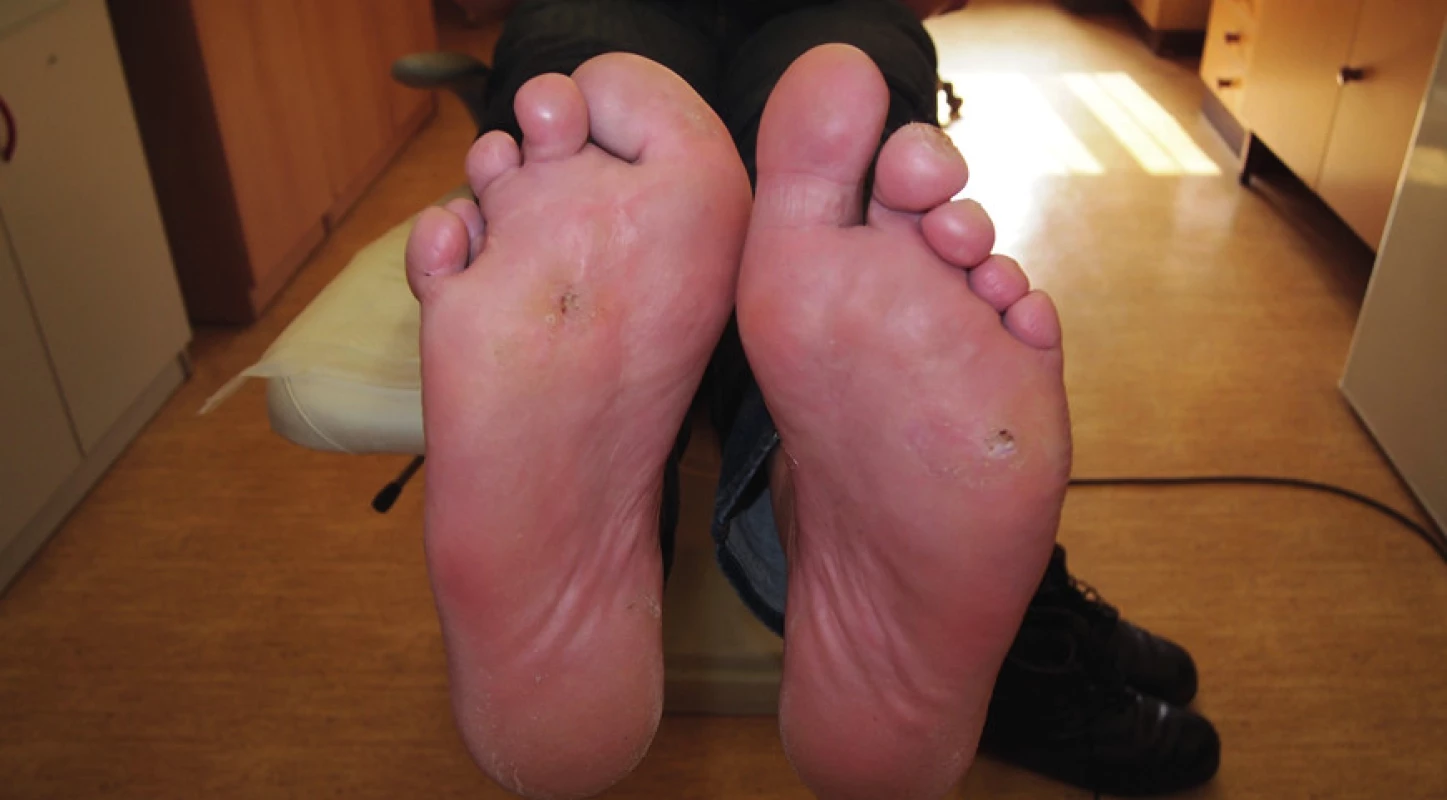
Hospitalizace byla ukončena 15. den, kdy bylo možno pacienta převést na antibiotika perorálně a pokračovat v ambulantním podiatrickém ošetřování spočívajícím v pravidelné výměně drénů každý druhý až třetí den. Drény byly postupně zkracovány na hloubku píštěle. Léčba se obešla bez nutnosti chirurgické intervence. K plnému vyhojení došlo v dubnu 2013, (obr. č. 2). Pacient se nadále dostavuje k pravidelným kontrolám do ambulance pro diabetickou nohu k podiatrickému ošetření a odstranění preulceračních lézí. Je vybaven individuálně šitou obuví s vložkami.
Kazuistika 2
Žena (78 let) DM 2. typu s mikro - a makrovaskulárními komplikacemi (smíšená polyneuropatie dolních končetin, mikroangiopatie, ischemická choroba dolních končetin, převládající periferní diabetická angiopatie).
Diabetes byl u pacientky diagnostikován před 15 lety. Glykovaný hemoglobin 63 mmol/mol, kreatinin 83 µmol/l, výška 159 cm, tělesná hmotnost 63 kg.
V říjnu 2012 došlo ke zranění malíku na levé noze, s následným rozvojem jeho nekrózy. Pacientka byla hospitalizována na chirurgickém oddělení a byla provedena amputace malíku. Hojení rány probíhalo per secundam. Byla provedena perkutánní transluminální angioplastika (PTA) arteria poplitea a arteria tibialis posterior. Další péče o ránu probíhala formou lokálního ošetřování cestou home care.
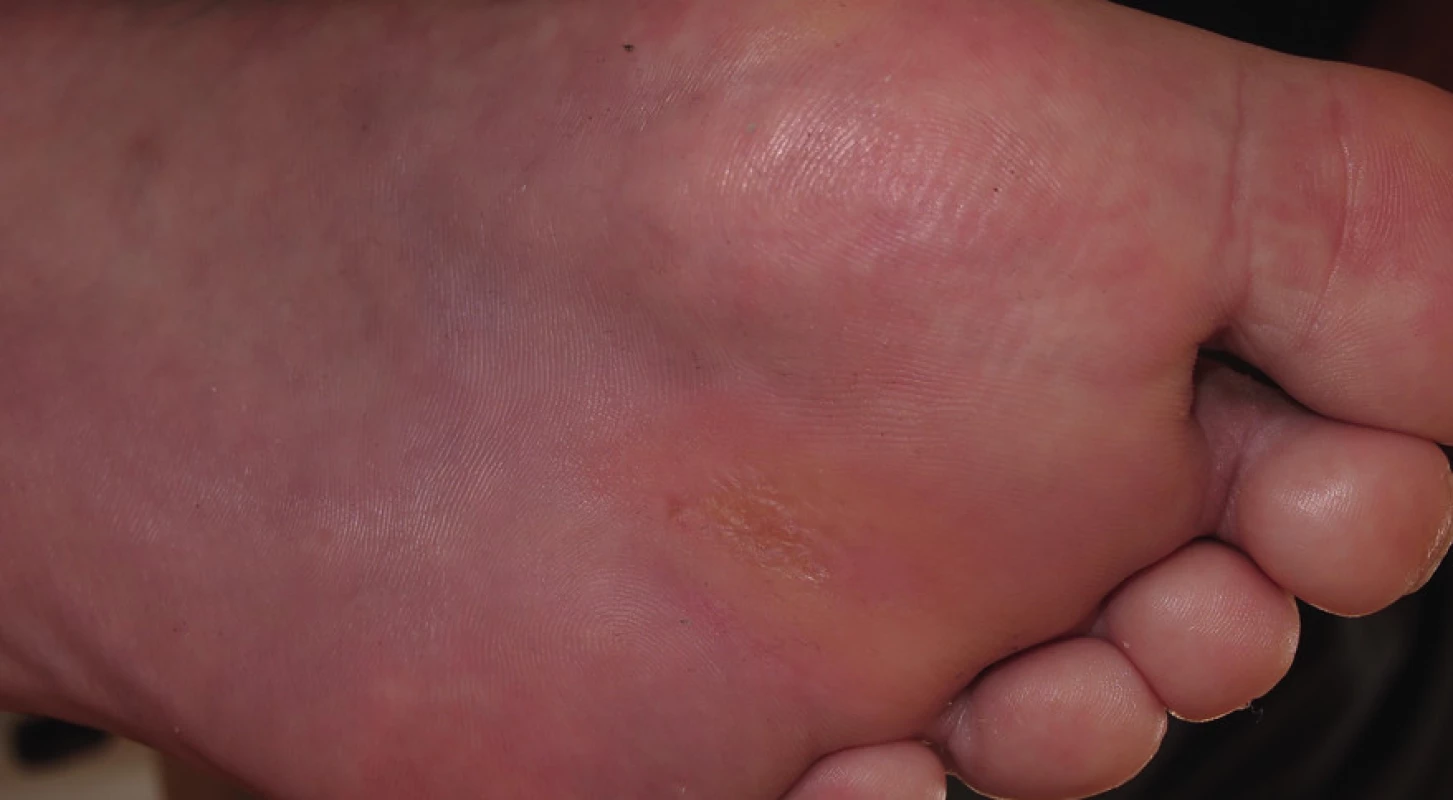
Hojení ulcerace však stagnovalo, v dubnu 2013 došlo k relapsu infekce v ráně a rychlému zhoršování stavu rány. Pacientka přichází do ambulance pro diabetickou nohu s gangrénou v plosce přední části nohy včetně 4. prstu, kdy bylo nezbytné nemocnou opět hospitalizovat. Kultivačně ve stěru z rány byl zjištěn kmen Escherichia coli produkující širokospektrou betalaktamázu (ESBL). Dle rentgenového snímku byla zjištěna osteolýza 4. prstu. Byla zahájena antibiotická léčba ertapenem, chirurgem provedena incize plosky a transmetatarzální amputace 4. prstu. Defekt se nadále hojil per secundam, byl pravidelně lokálně ošetřován klasickými dezinfekčními obklady s roztokem Prontosanu a aplikací Hyiodine. Také v tomto případě je nutná drenáž plosky nohy, ke které je použit Advadraw Spiral drén (viz obr. č. 3). Postupně došlo k vyčištění a uzavření defektu, přegranulování spodiny a epitelizaci (viz obr. č. 4 z července 2013).
Image 3. Použití drénů v podkoží 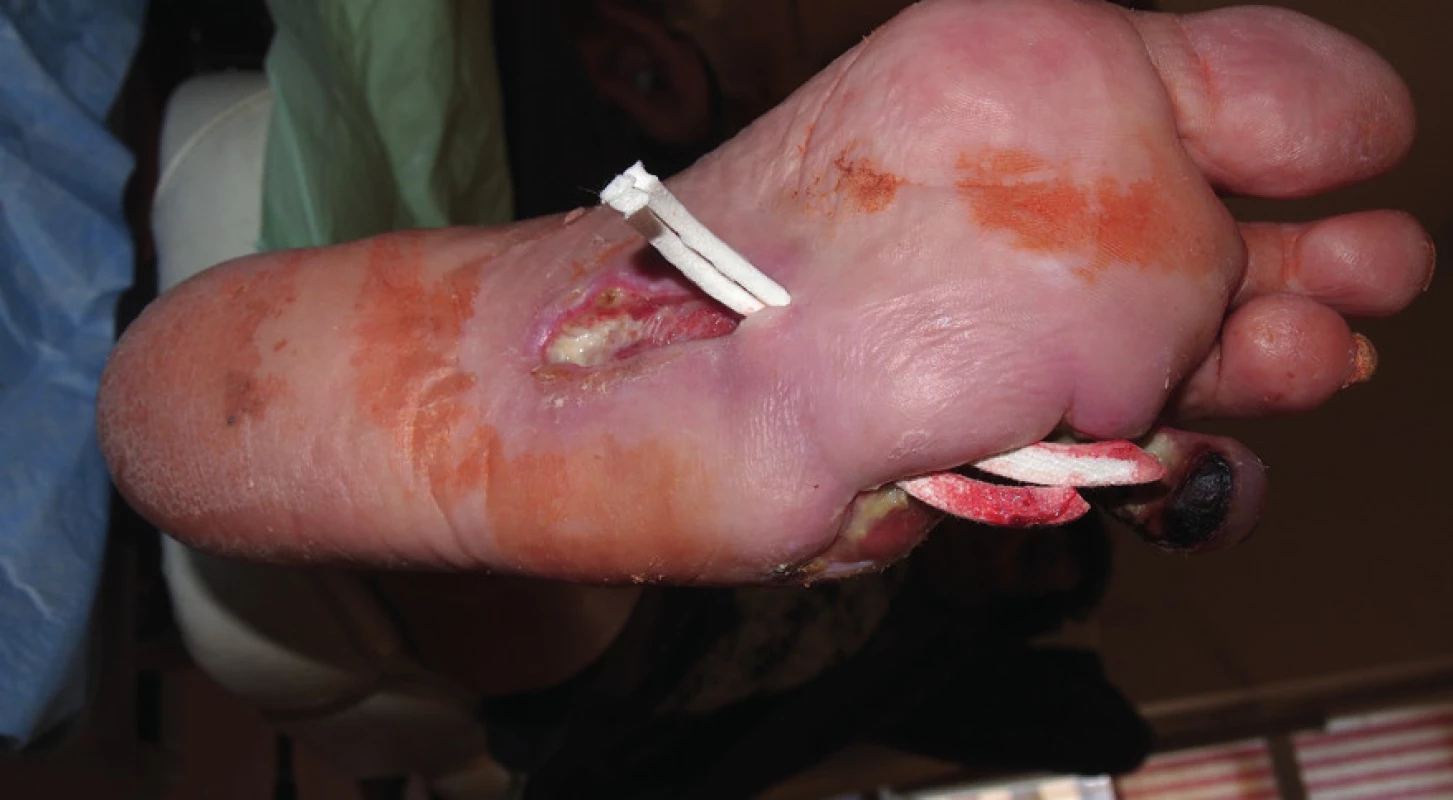
Image 4. Stav rány v závěrečné fázi dohojování 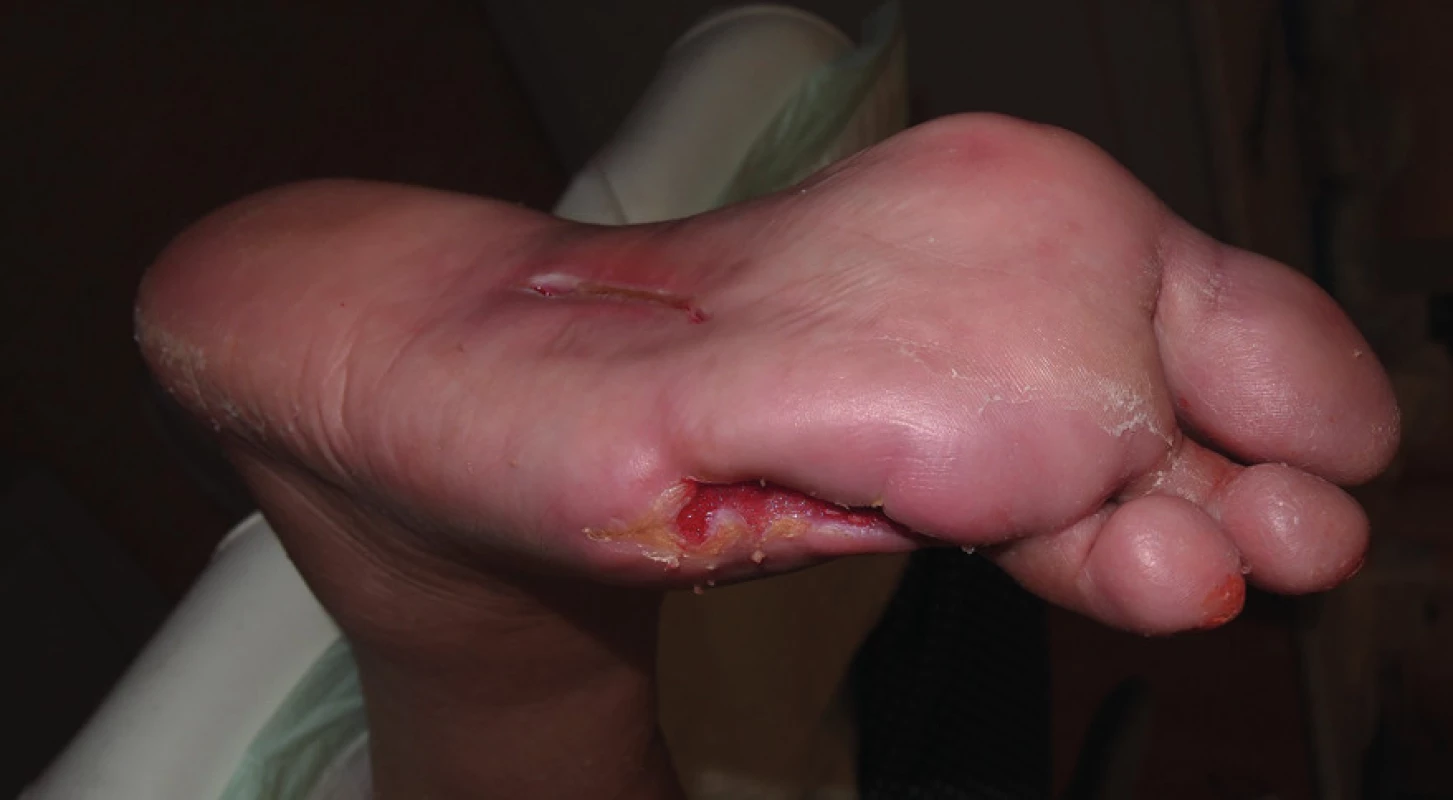
Escherich Theodor (1857–1911) – rakousko-německý pediatr. 1881 získal doktorát medicíny (studoval v Strassburgu, Kielu, Berlíně, Würzburgu a Mnichově. V roce 1885 objevil bakterii Escherichia coli (od roku 1919 nese jeho jméno). Od roku 1890 profesorem pediatrie na univerzitě Karla-Františka ve Štýrském Hradci, od roku 1902 ve Vídni.
(Zdroj informací: archiv redakce)
Kazuistika 3
Muž (60 let) DM 2. typu s mikrovaskulárními komplikacemi (smíšená polyneuropatie a mikroangiopatie dolních končetin), glykovaný hemoglobin 67 mmol/mol, kreatinin 67 µmol/l.
V anamnéze jsme zaznamenali chronickou žilní insuficienci dolních končetin, prominující varixy bércové a stehenní na levé noze. Pro diabetes byl pacient léčen zhruba 10 let, tělesná hmotnost pacienta byla 107 kg a výška 183 cm.
Pro syndrom diabetické nohy sledován od srpna 2011, kdy byl odeslán s neuropatickou ulcerací pod 4. MTP v plosce levé nohy. Bylo zahájeno podiatrické ošetřování, pravidelně prováděn débridement kalózní tkáně a toaleta rány, odlehčení nohy na polobotě. Ulcerace byla zhojena v lednu 2012.
V březnu 2013 došlo k recidivě ulcerace s flegmónou nohy a píštělí do plosky do hloubky 40 mm. Vzhledem k febriliím a CRP 120 mg/l byl pacient hospitalizován, zahájena antibiotická terapie, odlehčení nohy klidovým režimem na lůžku a aplikován nízkomolekulární heparin.
Rentgenový snímek skeletu byl bez nálezu osteolýzy. Defekt byl ošetřován kombinací klasických dezinfekčních obkladů roztokem Prontosanu a zaváděním Advadraw Spiral drénu smočeném v Hyiodine do píštěle (obr. č. 5).
Image 5. Štěrbinová ulcerace s píštělí, která byla drénována pomocí Advadraw drénu. 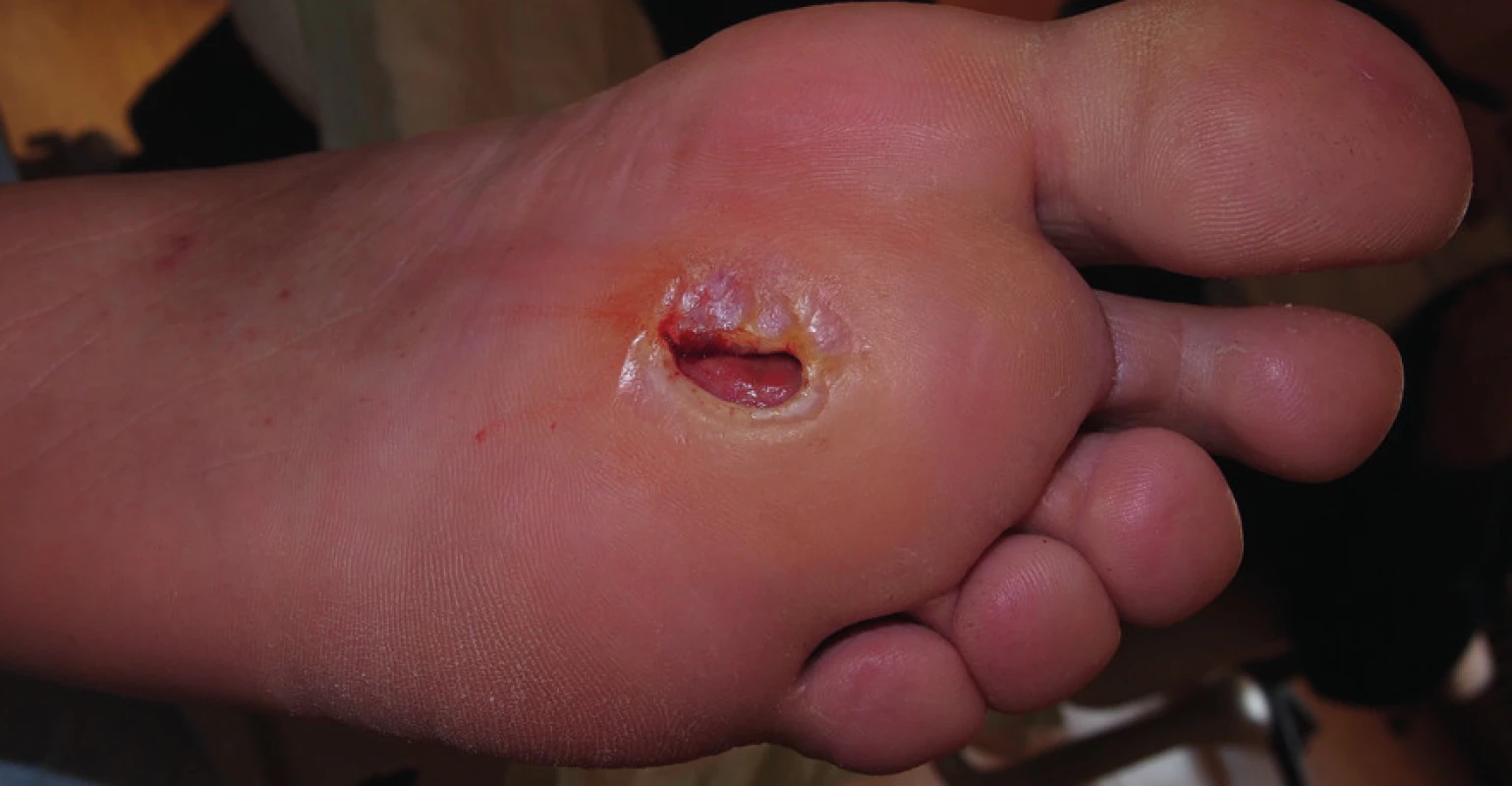
Hospitalizace byla ukončena 18. den, kdy bylo možno pacienta převést na perorální antibiotikum a pokračovat v ambulantním ošetřování defektu. Léčba se obešla bez nutnosti chirurgické intervence. K plnému vyhojení došlo v červenci 2013 (obr. č. 6).
Pacient je nadále ve sledování ambulance pro diabetickou nohu, péče se soustředí na podiatrické ošetřování, péči o kůži, odstraňování hyperkeratóz a kalusů.
I v tomto případě jde o nevratné postižení nohou těžkou diabetickou polyneuropatií a mikroangiopatií s vysokým rizikem vzniku a recidiv ulcerací a infekcí v ráně. Chůze spojená s tlakovým zatížením plosek nohou a nevhodná obuv je faktorem, který zásadně vznik defektů iniciuje a následně ovlivňuje průběh hojení. Profesionální edukace pacientů k sebekontrole nohou a včasné vyhledání odborného ošetření v případě vzniku defektu se ukazuje jako stěžejní ve snížení počtu komplikovaných ulcerací na noze.
Diskuse
Technický pokrok v posledních desetiletích vedl k vývoji materiálů určených ke zvýšení komfortu v péči o chronickou ránu. Hojení ulcerací u diabetické nohy se řídí obecnými pravidly fázového hojení chronické rány včetně využití výše zmiňovaných materiálů, tzv. primárních krytí určených do rány.
V případě, že se jedná o píštěl, pak se osvědčilo použití superabsorpčních drénů (Advadraw Spiral jako jediný zástupce v ČR). Drén nezpůsobuje traumatizaci spodiny rány při zavádění, je měkký, přizpůsobivý, savý, zůstává inertní po vytažení, nedochází k jeho „vyplavení“ do krycích obvazů, tak jak tomu bývá u gumových drénů. Před zavedením je možné drén namočit do dezinfekčních roztoků či gelů a zvýšit tím potenciál vyčištění rány a vyhojení. Rána s drénem se překrývá standardně sací vrstvou prodyšného gázového krytí. Výměny drénu u diabetické nohy je nutno plánovat individuálně, dle klinického nálezu, zpravidla jednou denně až jednou za 2–3 dny, i když výrobce obecně uvádí možnost ponechání v ráně až 7 dnů, kdy je zachovaná stabilita drénu bez nebezpečí rozpadu či udrolení v defektu. Advadraw Spiral drén byl použit jak u hospitalizovaných pacientů, tak při pokračující ambulantní léčbě.
MUDr. Jana Pecová
Ambulance pro diabetickou nohu, Diabetologické a edukační centrum
II. Interní klinika, Fakultní nemocnice u sv. Anny v Brně
Pekařská 53
656 91 Brno
e-mail: jana.pecova@centrum.cz
Sources
Edmonds, M., Chadwick, P., McCardle, J., Armstrong, D. Best Practice Guidelines: Wound Management in Diabetic Foot Ulcers. London: Wounds International, 2013.
Hofírek, I. Diagnostické možnosti u postižení periferních tepen. Kardiologická revue 7, 1 : 56–58, 2006.
Hofírek, I. Diabetické periferní tepenné postižení. Vnitřní lékařství 49, 12 : 911–915, 2003. Hofírek, I. Změny periferní mikrocirkulace u diabetiků 1. typu sledované laser dopplerem. Vnitřní lékařství 50, 11 : 836–841, 2004.
Jančařík, V. Chyby při rehabilitaci pacientů se syndromem diabetické nohy. Kasuistiky v diabetologii 9, Suppl. 2: S9–S10, 2011.
Jirkovská, A.; Mezinárodní pracovní skupina pro syndrom diabetické nohy. Syndrom diabetické nohy. Mezinárodní konsenzus. Amsterdam, 1999. Praha: Galén, 2000.
Jirkovská, A., Bém, R. et al. Praktická podiatrie. Praha: Maxdorf, 2011.
Jirkovská, A. et al. Syndrom diabetické nohy. Praha: Maxdorf, 2006.
Lipsky, B. A., Berendt, A. R., Deery, H. G. et al. Diagnosis and treatment of diabetic foot infections. IDSA Guidelines 39 : 885–910, 2004.
Pelikánová, T., Bartoš, V. et al. Praktická diabetologie. Praha: Maxdorf, 2010.
Pickup, J. C. (ed.) Textbook of Diabetes. New Jersey: Wiley-Blackwell, 2006.
Rušavý, Z. et al. Diabetická noha: diagnostika a terapie v praxi. Praha: Galén, 1998.
Standardy léčby pacientů se syndromem diabetické nohy, Česká diabetologická společnost, 2012.
Slonková, V. Kyselina hyaluronová v léčbě akutních a chronických ran. Hojení ran 4, 1 : 4–8, 2010.
Labels
Surgery Nurse Home nurse
Article was published inWound Healing

2013 Issue 3
Most read in this issue- Možnosti využití superabsopčního drénu u diabetické nohy
- Včelí med v procese hojenia rán
- Využití podtlakové terapie v cévní chirurgii – kazuistika
- Zajímavosti z historie dopravních zdravotních služeb II.
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career