-
Medical journals
- Career
OSTEOSYNTÉZA ZLOMENIN ČLUNKOVÉ KOSTI Z LIMITOVANÉHO DORZÁLNÍHO PŘÍSTUPU
: Pavel Dráč
: Department of Traumatology, University Hospital Olomouc ; Traumatologické oddělení FN Olomouc
: Úraz chir. 14., 2006, č.4
Cílem studie bylo porovnat výsledky léčby u 22 pacientů se zlomeninou člunkové kosti typu A2, B1 a B2 léčených osteosyntézou z limitovaného dorzálního přístupu a 33 pacientů léčených pro stejné poranění sádrovou fixací. U jednoho operačně léčeného a devíti konzervativně léčených pacientů nedošlo při primární léčbě ke zhojení zlomeniny. Funkční výsledky u úspěšně léčených pacientů se zlomeninou člunkové kosti léčených osteosyntézou z limitovaného dorzálního přístupu byly při kontrolním vyšetření za dobu minimálně 12 měsíců od ošetření příznivější než u obdobné skupiny pacientů ošetřené konzervativním způsobem. Výsledky ukázaly především statisticky významně lepší rozsah hybnosti a menší procento selhání primární terapie u operačně léčených zlomenin. Na základě uvedených výsledků lze tuto metodu doporučit k terapii výše popsaných typů zlomenin člunkové kosti.
Klíčová slova:
Zlomenina člunkové kosti, limitovaný dorzální operační přístup, konzervativní léčba, funkční výsledky.ÚVOD
Nedislokované nebo minimálně dislokované zlomeniny střední třetiny těla člunkové kosti lze léčit konzervativně nebo operačně s využitím miniinvazivních postupů. Výhodou operační léčby je možnost časného zahájení fyzioterapie, dosažení lepších funkčních výsledků a kratší doba pracovní neschopnosti [1, 5, 11, 13, 30]. Také celkové náklady na léčbu jsou u obou postupů zcela srovnatelné jak ukázaly publikované ekonomické analýzy [14, 23]. Výše uvedené typy zlomenin člunkové kosti lze operačně ošetřit nejen v celkové, ale také ve svodné anestézii, což snižuje operační riziko a výrazně zkracuje nutnou dobu hospitalizace. Všechny výše zmíněné výhody vedou ke skutečnosti, že se operační řešení těchto zlomenin stává léčebný standardem.
Většinu nedislokovaných nebo minimálně dislokovaných zlomenin člunkové kosti – tedy zlomenin typu A2, B1 a B2 podle Herbertovy klasifikace [17] lze ošetřit z perkutánního palmárního přístupu.
U zlomenin lokalizovaných blíže proximálnímu pólu člunkové kosti nelze většinou zavést šroub kolmo na lomnou linii při užití palmárního přístupu. V těchto případech lze ošetřit tyto typy zlomenin z limitovaného dorzálního přístupu [27, 21].
Cílem této práce bylo srovnat funkční výsledky pacientů léčených pro zlomeninu střední třetiny těla člunkové kosti osteosyntézou z limitovaného dorzálního přístupu a pacientů léčených pro obdobné poranění sádrovou fixací. Minimální doba sledování v obou skupinách byla 12 měsíců od operace respektive od zahájení konzervativní terapie.
MATERIÁL A METODIKA
V období od 1. října 2003 do 31. září 2005 bylo osteosyntézou z limitovaného dorzálního přístupu ošetřeno na traumatologickém oddělení FN Olomouc celkem 22 pacientů.
Všichni byli muži a průměrný věk souboru byl 26,1 roku (18–57 let). Zlomeniny byly diagnostikovány na základě rtg a CT vyšetření, které bylo provedeno u všech pacientů. Osmkrát byla zlomenina klasifikována jako typ A2, jedenkrát B1 a 13krát B2 podle Herbertovy klasifikace. Operační výkon byl proveden průměrně za 5 dní (1–14 dní) od poranění, a to 20krát v celkové a dvakrát ve svodné anestézii (supraklavikulární blokáda). Při operačním výkonu byl použit pneumatický turniket a před zahájením výkonu byla podána profylakticky intravenózně jedna dávka antibiotika (Prostaphlin 1g event. Vulmizolin 1g). K osteosyntéze byl u 5 nemocných použit kanalizovaný šroub HBS (firma Martin, Tuttlingen) a u 17 pacientů nekanalizovaný šroub miniHBS téhož výrobce. U pacientů ošetřených v období do září 2004 (10 nemocných) byla pooperačně aplikována sádrová dlaha nebo zápěstní ortéza na dobu 2–3 týdnů. U zbylých 12 pacientů nebylo zápěstí pooperačně fixováno žádným způsobem. Extrakce stehů byla provedena v rozmezí 7. až 14. pooperačního dne. Za 4 týdny bylo provedeno rtg vyšetření ve 3 standardních projekcích a v období mezi 8. až 12. týdnem po operaci CT vyšetření. U jednoho pacienta, který se dostavil až s několikaměsíčním odstupem od plánované kontroly, jsme zaznamenali vznik symptomatického pakloubu s rozvojem artrotických změn SNAC II. Tento stav si nakonec vyžádal proximální karpektomii, která vedla k částečnému ústupu obtíží.
Kontrolní skupinu tvořilo 33 pacientů, kteří byli v období od 1. března 1999 do 31. prosince 2001 ošetřeni konzervativně pro zlomeninu člunkové kosti typu A2, B1 nebo B2 na traumatologickém oddělení FN Olomouc. Soubor tvořilo 30 mužů a 3 ženy s průměrným věkem 26,1 roku (17–50 let). Zlomenina byla vždy fixována v sádrové dlaze od loketního kloubu po MCP klouby tříčlánkových prstů a IP kloub palce. Průměrná doba fixace činila 8,6 týdne (6–11 týdnů). U 9 pacientů byla během léčby provedena konverze na osteosyntézu pro známky dislokace úlomků nebo prodlouženého hojení při rtg kontrolním vyšetření.
Při srovnání úspěšnosti obou léčebných postupů byl rozdíl sice statisticky nevýznamný, ale hodnota p=0,070 se výrazně blížila zvolené hladině významnosti ve prospěch operačně léčených pacientů (tab. 1).
1. Srovnání výsledků léčby u skupiny léčené operačně z limitovaného dorzálního přístupu a konzervativně sádrovou fixací 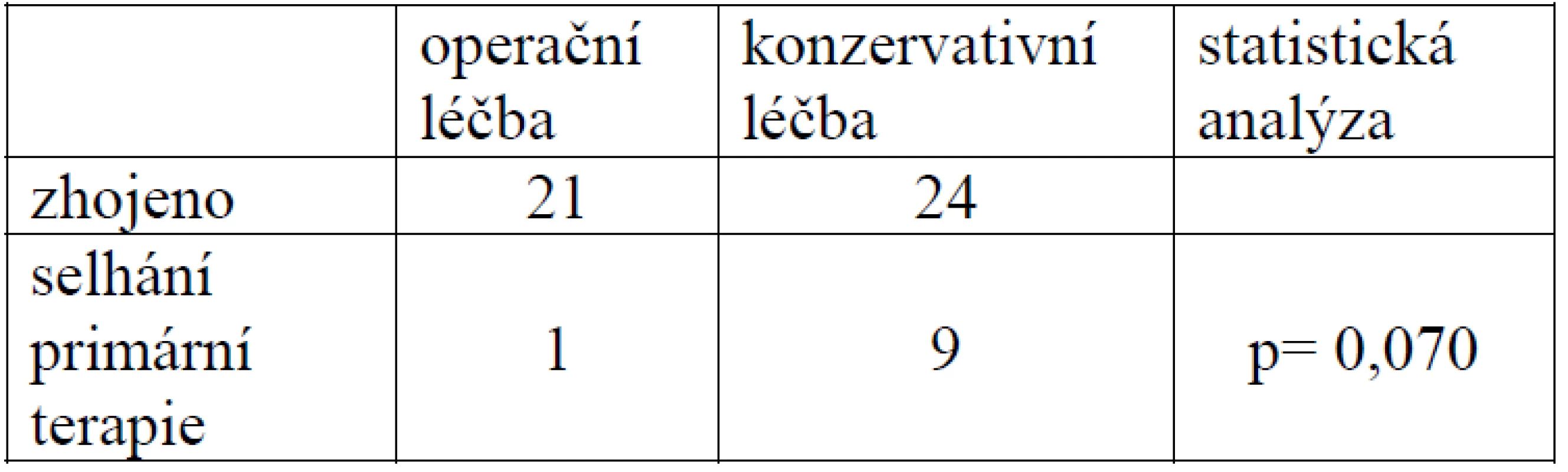
Po vyloučení pacientů, u kterých primární léčba selhala, tvořilo sledovanou skupinu 21 a kontrolní 24 pacientů. Statistickým testováním bylo zjišťováno, zda jsou obě skupiny homogenní při srovnání pohlaví, věku, typu zlomeniny, časového intervalu od vzniku poranění po kontrolní vyšetření a zaměstnání (poměr manuálně pracujících). Poté byla srovnávána přítomnost klidové bolesti, bolesti při zátěži, rozsahy pohybů a síla stisku (užit pneumatický dynamometr) ve srovnání s druhým neporaněným zápěstím. U všech pacientů bylo při kontrolním vyšetření provedeno rentgenové vyšetření zápěstí ve 3 projekcích.
Rozdíly mezi oběma skupinami byly testovány pomocí Studentova Ttestu, Chí2 testu a Fisherova exaktního testu a byly považovány za statisticky významné v případě p < 0.05.
OPERAČNÍ POSTUP
Operační výkon provádíme v poloze na zádech v celkové nebo regionální anestézii, v bezkrevném operačním poli pomocí pneumatického turniketu. Před zahájením anestézie je pacientovi podána intravenózně jedna profylaktická dávka antibiotika.
Kožní řez je veden podélně od místa prominence Listerova hrbolku v délce 2,5–3 cm směrem k bazi 3. metakarpu (obr. 1).
1. 2,5–3cm dlouhá operační rána po preparaci podkoží 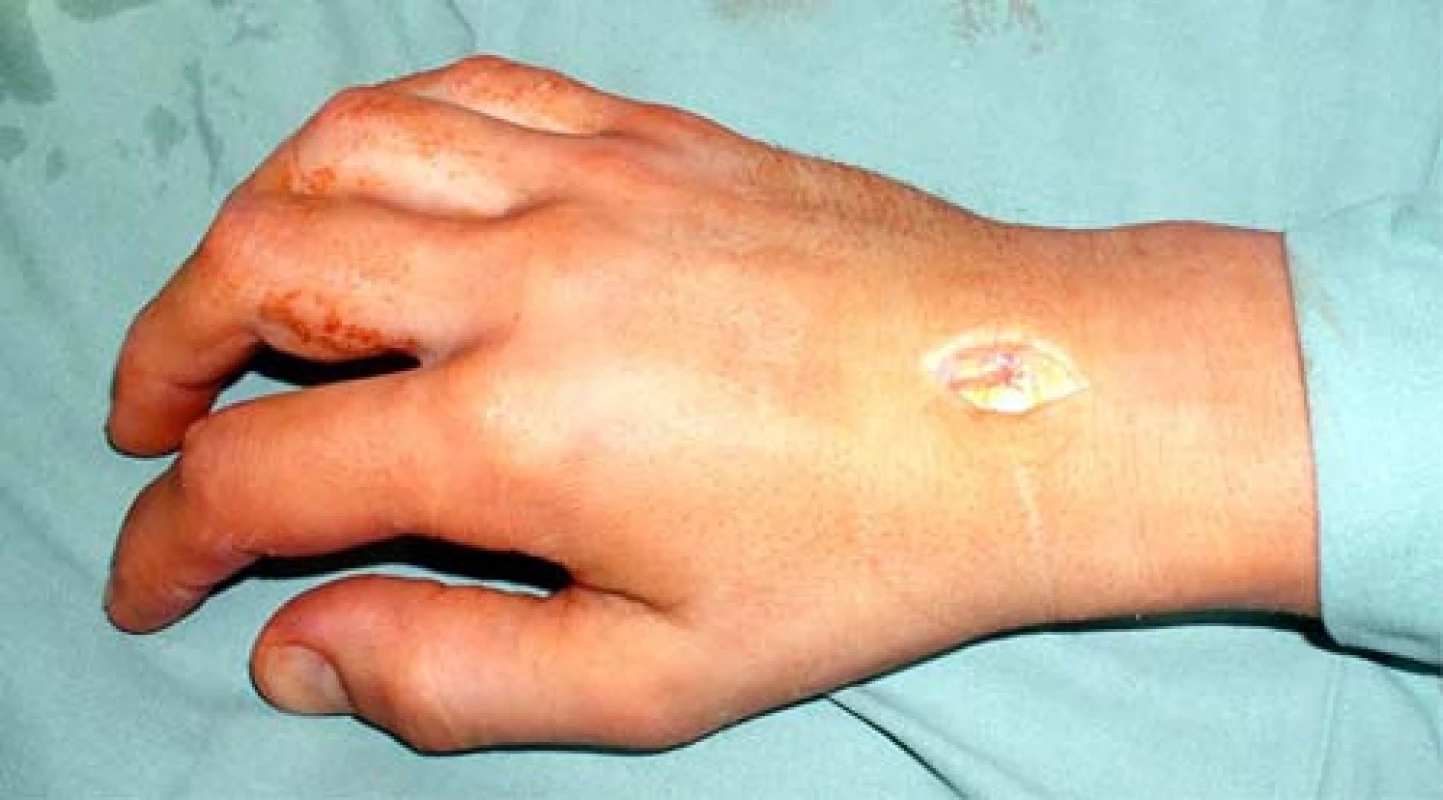
Retinaculum extensorum protínáme ostře v rozsahu cca 1 cm nad distální částí 3. extenzorového kompartmentu a uvolňujeme i fascii nad šlachami m. extensor pollicis longus (EPL), m. extensor carpi radialis longus (ECRL) a m. extensor carpi radialis brevis (ECRB) (obr. 2). Šlachy jsou poté šetrně retrahovány radiálně.
2. Šlacha EPL (1) křižující šlachu ECRL (2) 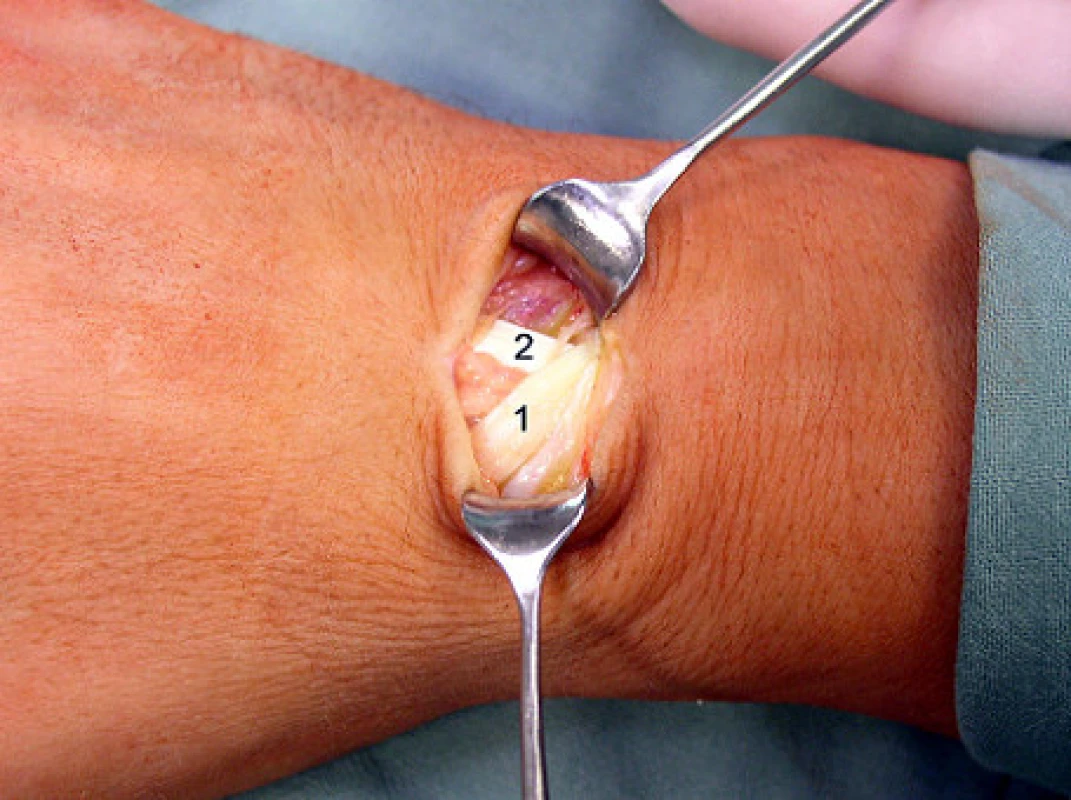
Kloubní pouzdro otvíráme v ose člunkové kosti od okraje radia v délce 10–12 mm distálně. (Alternativou je otevření kloubního pouzdra řezem ve tvaru obráceného písmene T s delší částí řezu nad skafolunátním skloubením). Řez by neměl zasahovat do oblasti hřebene člunkové kosti, aby nedošlo k poškození cévního zásobení v této oblasti.
Následně zápěstí převádíme do plné palmární flexe, čímž se v operační ráně objeví proximální pól člunkové kosti. Vstupní otvor pro zavedení šroubu je v těsné blízkosti membranózní porce skafolunátního vazu. Další postup operace závisí na velikosti proximálního fragmentu zlomeniny a jeho případné dislokaci.
U dislokovaných zlomenin provádíme repozici proximálního fragmentu tzv. „joystick“ technikou. Pomocí jednoho nebo dvou 1mm Kidrátů zavedených mimo centrální část proximálního fragmentu (nutno ponechat volnou pro pozdější aplikaci šroubu) reponujeme a po dosažení správného postavení oba fragmenty transfixujeme (obr. 3).
3. Repozice a dočasná transfixace zlomeniny tzv. „joy-stick“ technikou 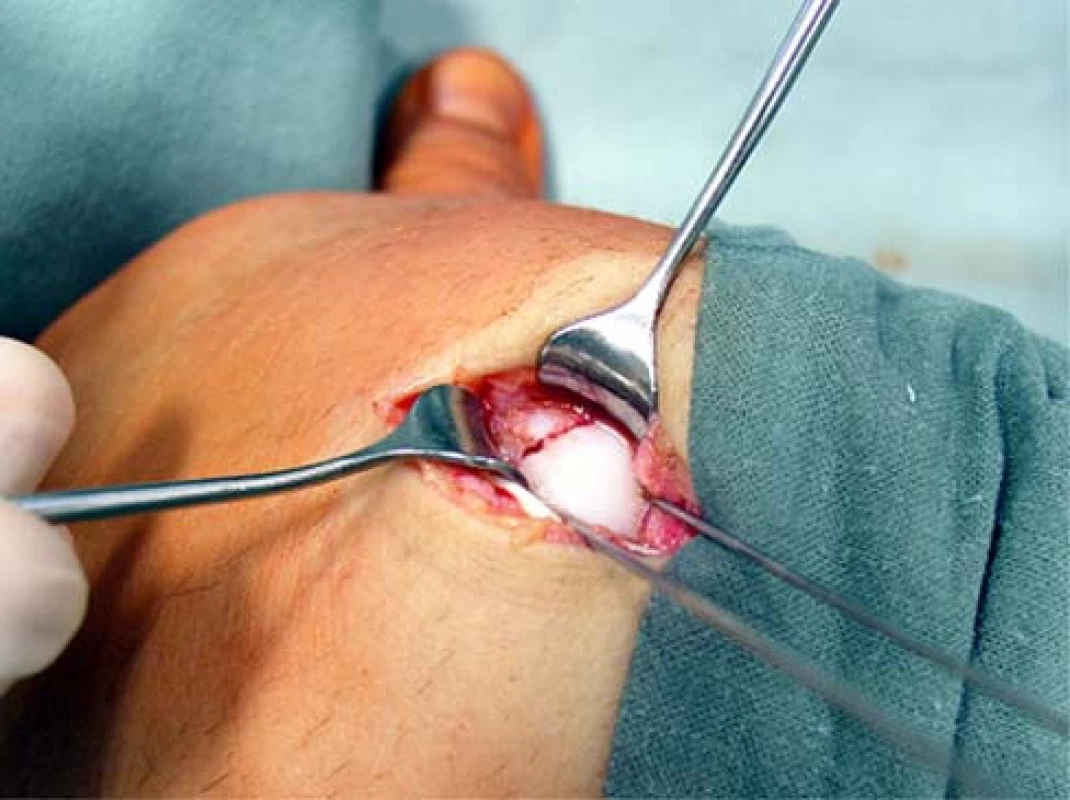
U nedislokovaných zlomenin je možné zavést radiálně od budoucího místa vstupu šroubu jeden 1mm Kidrát jako „antirotační“.
Při pokračující plné palmární flexi v zápěstí pak zavádíme 1,1 mm vodící Kidrát z apexu proximálního pólu středem člunkové kosti. Při pohledu ze strany je drát rovnoběžný s osou první metakarpální kosti. Při skiaskopické kontrole vytváří stín člunkové kosti kruh v jehož středu je drát v ideálním případě viditelný jako bod. Při manipulaci se zápěstím pro skiaskopii v dalších projekcích je třeba stále udržovat zápěstí v mírné palmární flexi, aby nedošlo k ohybu nebo zlomení drátu o dorzální hranu distálního radia. Drát by měl být zanořen pod (nikoliv přes) skafotrapezotrapezoidní kloub. Při měření odečítáme z délky zanořené části Kidrátu 3–4 mm pro dostatečné zanoření pod úroveň chrupavky a event. kompresi.
Nyní je na vodícím Kidrátu předvrtán kanál pro šroub. V případě gracilního skeletu nebo malých proximálních fragmentů je možno užít nekanalizovaný šroub (obdobně jako při ošetření zlomenin typu B3 podle Herbertovy klasifikace). V tomto případě je vodící Kidrát extrahován a ve stejném rozsahu je vyvrtán otvor příslušným nekanalizovaným vrtákem a aplikován šroub (obr 4). Správnou polohu šroubu a vymizení lomné linie kontrolujeme pod skiaskopem.
Po proplachu operační rány je provedena sutura kloubního pouzdra vstřebatelným šicím materiálem 4–0. Stejný materiál používáme k případné rekonstrukci obalů šlach EPL, ECRL a ECRB a k uzavření podkoží. K rekontrukci extenzorového retinakula a uzávěru kůže pak užíváme nevstřebatelný steh 4–0.
4. Šroub HBS-mini před zanořením pod chrupavku proximálního pólu člunkové kosti 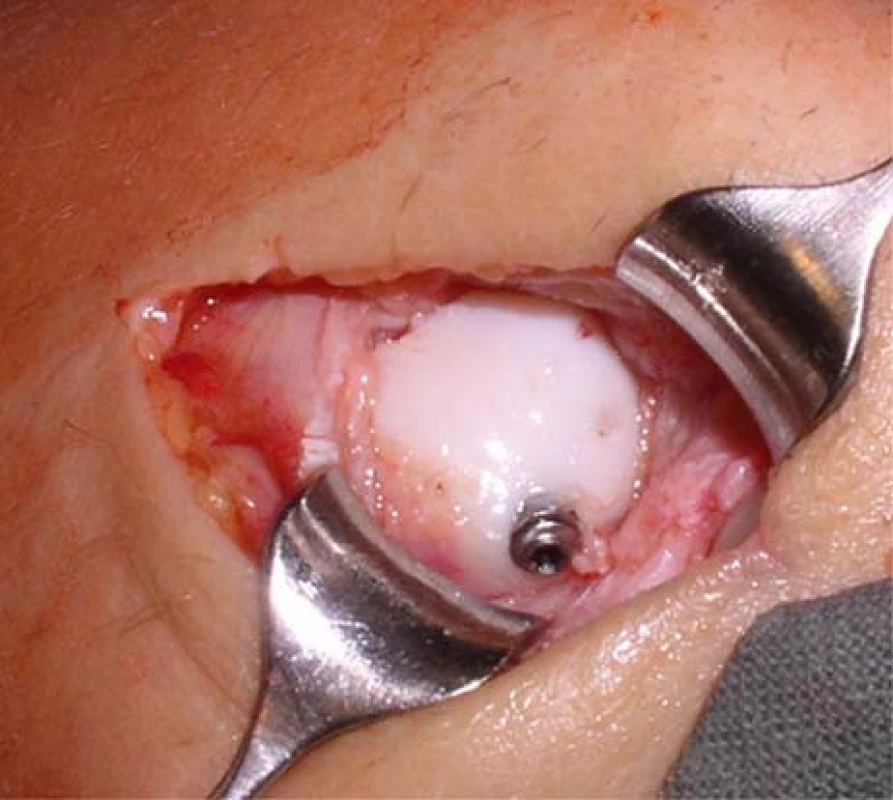
VÝSLEDKY
Kontrolní vyšetření bylo provedeno za dobu průměrně 21,7 měsíce (12–36 měsíců) od operace u pacientů léčených osteosyntézou.
Ve skupině konzervativně léčených činil interval od zahájení fixace po kontrolní vyšetření průměrně 23,1 měsíce (14–46 měsíců). Obě skupiny pacientů byly v testovaných znacích homogenní, jak ukazuje tabulka číslo 2.
2. Testování homogenity srovnávaných souborů 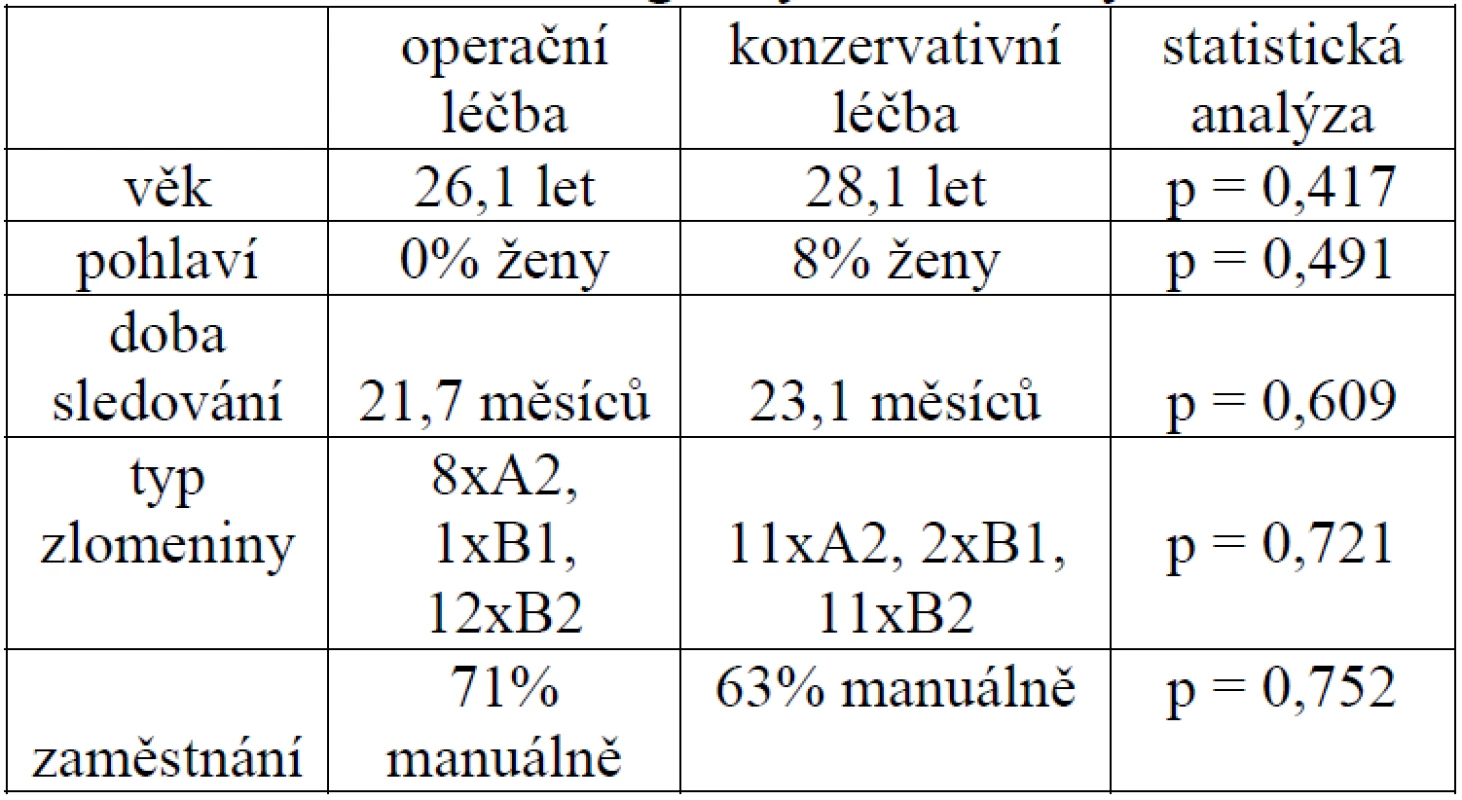
Detailní výsledky srovnání obou souborů pacientů ukazuje tabulka číslo 3.
3. Výsledky srovnání obou souborů 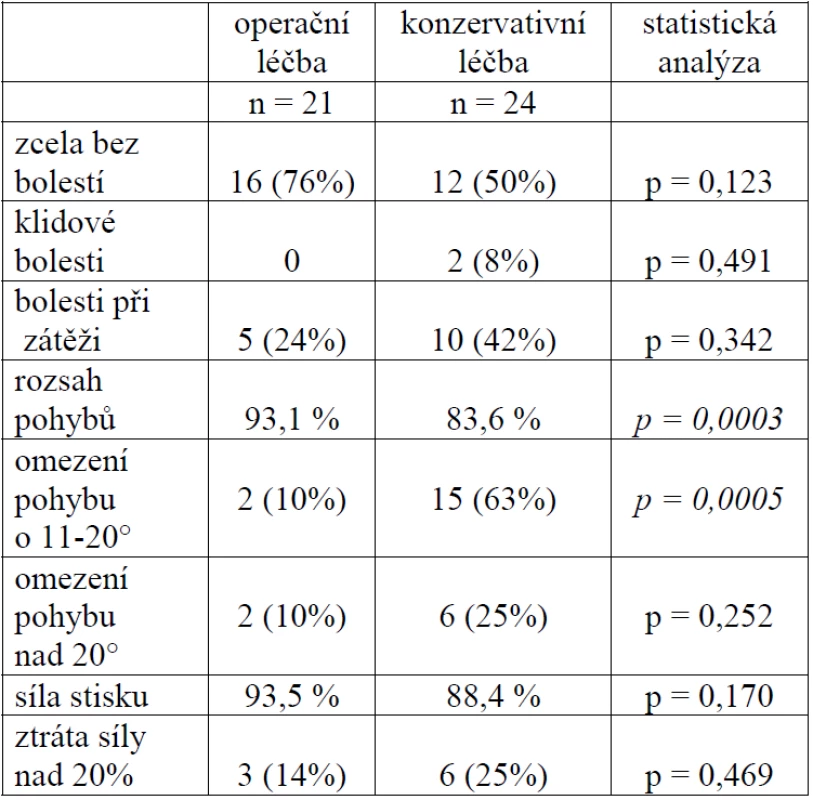
Konzervativně léčení pacienti měli výraznější omezení rozsahu hybnosti a v této skupině bylo i více pacientů s omezením hybnosti o 11–20° alespoň v jednom ze standardně sledovaných rozsahů pohybů ve srovnání s druhým neporaněným zápěstím. Oba tyto rozdíly byly statisticky významné. Rozdíly v ostatních sledovaných znacích nebyly statisticky významné při zvolené hladině signifikace p < 0,05. Při rentgenologickém vyšetření nebyly u žádného pacienta zjištěny artrotické změny v oblasti karpu a u operačně ošetřených pacientů nebylo zjištěno uvolnění implantátu s migrací a prominencí nad povrch kosti (obr. 5).
5. Kontrolní rtg vyšetření pacienta ošetřeného šroubem HBS-mini za 12 měsíců od operace 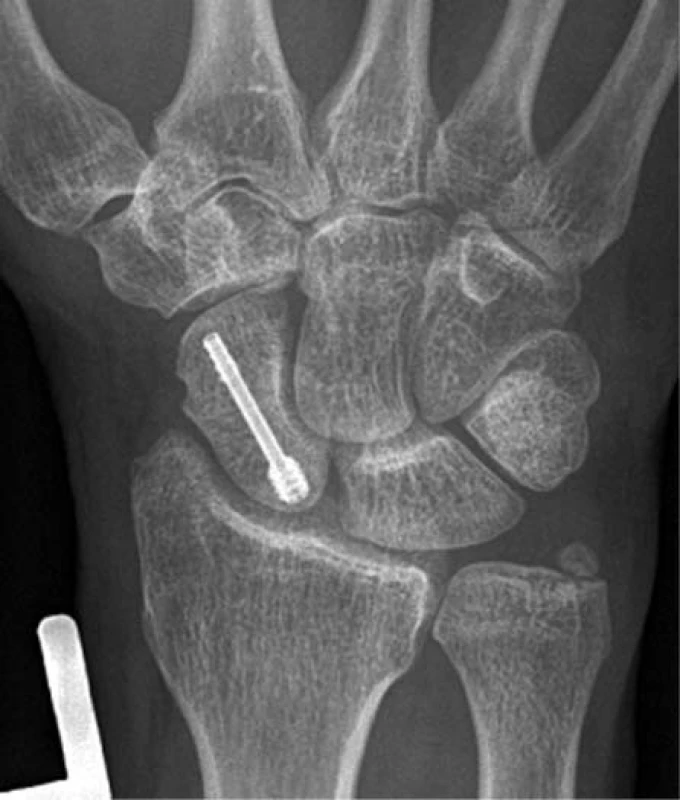
DISKUZE
Zlomeniny skafoidea tvoří 60–80 % fraktur zápěstních kůstek [16, 26, 29] a postihují nejčastěji mladé muže ve věku 15–30 let [27, 28]. Existuje povšechný souhlas s operační léčbou zlomenin proximálního pólu a dislokovaných zlomenin skafoidea [21]. V případě nedislokovaných nebo minimálně dislokovaných zlomenin střední třetiny člunkové kosti lze většinu těchto poranění (90–95 %) úspěšně léčit konzervativně pomocí sádrové fixace [4, 6, 15, 19]. Další alternativou léčby jsou osteosyntézy z miniinvazivních přístupů popřípadě s artroskopickou asistencí [4, 11, 12, 13, 22, 24, 25, 32, 33]. Hlavní výhodou operační léčby je možnost časné mobilizace zápěstního kloubu, která je důležitá pro lepší nutrici chrupavky, pro prevenci vzniku fibrózních srůstů, kontraktur a demineralizace z dlouhodobé imobilizace [36].
Pro správnou klasifikaci poranění člunkové kosti a indikaci k operační léčbě včetně výběru operačního přístupu je nutná detailní znalost lomné linie [12, 34]. Proto zde nevystačíme s konvenčním rentgenovým vyšetřením, ale je nutné provést předoperační CT vyšetření člunkové kosti pomocí skenů rovnoběžných s dlouhou osou skafoidea a vzdálených od sebe 0,5 nebo 1 mm [2, 11, 12, 31, 34, 35]. Obdobně se CT vyšetření uplatní i pro hodnocení průběhu hojení [2, 31, 35], protože hojení člunkové kosti je intraosseální proces a jeho hodnocení pomocí rentgenového vyšetření je málo přínosné [3, 9, 10, 26].
Dorzální retrográdní operační přístup k člunkové kosti popsal v roce 1989 DeMaagd [8] pro léčbu pakloubů proximálního pólu a nestabilních zlomenin proximálního pólu. V případě nedislokovaných nebo minimálně dislokovaných zlomenin střední třetiny člunkové kosti umožňuje tento přístup centrálnější zavedení šroubu ve srovnání s palmárním perkutánním přístupem [7, 18]. Výhodu centrálněji zavedeného šroubu pak demonstroval na své biomechanické studii McCallister [20], když prokázal, že centrální zavedení šroubu vede k větší pevnosti a nutné vyšší zátěži potřebné pro selhání osteosyntézy při simulované zlomenině těla člunkové kosti.
Martus [21] se spolupracovníky uvedl jako indikace k osteosyntéze člunkové kosti z dorzálního přístupu tyto stavy:
- všechny zlomeniny proximálního pólu,
- dislokované, nestabilní zlomeniny střední třetiny těla člunkové kosti (dislokace nad 1mm, kominuce nebo více než 15stupňová angulace člunkové kosti),
- pacienti s nedislokovanými zlomeninami střední třetiny člunkové kosti, kteří sami vyžadují operační léčbu po vysvětlení přínosu a rizik operace oproti konzervativní léčbě.
Velikost testovaného souboru (45 pacientů) je srovnatelná s publikovanými studiemi ve světovém písemnictví [1, 5, 30]. Při testování homogenity obou skupin pacientů nebyl zjištěn statisticky významný rozdíl v žádném sledovaném parametru a z tohoto hlediska lze považovat studii za validní. Překvapením byl statisticky nevýznamný rozdíl při hodnocení selhání primární léčby (tab. 1) Fisherův exaktní test (p=0,070), Chí2 test s Yatesovou korekcí (0,074) – ačkoliv se při procentuálním vyjádření jevil rozdíl velmi výrazný (4,5 % oproti 27,3 %).
Při kontrolním vyšetření bylo zcela bez bolesti 76 % pacientů léčených operačně a 50 % pacientů léčených konzervativně. Obdobné výsledky zaznamenal Saedén [30], při srovnávání výsledků konzervativně a operačně léčených pacientů po 12 letech od poranění. Bez bolestí v klidu i při zátěži bylo v době kontrolního vyšetření 80 % operačně léčených a 69 % konzervativně léčených pacientů.
Při hodnocení rozsahu pohybů byly srovnávány rozsahy flexe, extenze a radiální a ulnární dukce vyjádřené jako % neporaněného druhostranného zápěstí. Rozdíl byl v tomto případě statisticky významný (p=0,0003) a obdobný výsledek (p=0,0005) byl zaznamenán při srovnávání počtu pacientů, u kterých byl pohyb alespoň v jednom směru omezen o 11–20°.
Také Adolfsson [1] uvádí u chirurgicky léčených pacientů signifikantně menší (p<0,02) snížení rozsahu hybnosti při kontrolním vyšetření za 16 týdnů od poranění (pokles o 6 % rozsahu pohybu) ve srovnání s pacienty léčenými konzervativně (pokles o 13 %).
Dynamometrické vyšetření ukázalo větší sílu stisku při kontrolním vyšetření u pacientů ošetřených operačně (93,5 % síly stisku druhostranné neporaněné končetiny) ve srovnání s konzervativně léčenými pacienty (88,4 %). Výsledný rozdíl nebyl statisticky významný (p=0,170). Obdobný výsledek byl zjištěn při srovnání pacientů, u kterých byl pokles síly stisku menší o 20 % a více. Také ostatní publikované studie nenalezly statisticky významný rozdíl při srovnání síly stisku u chirurgicky a konzervativně léčených pacientů se zlomeninou člunkové kosti [1, 5, 30]. U žádného z chirurgicky ošetřených pacientů jsme nezaznamenali infekční komplikaci v pooperačním období.
ZÁVĚR
Funkční výsledky u pacientů s nedislokovanou nebo minimálně dislokovanou zlomeninou člunkové kosti typu A2, B1 a B2 léčených osteosyntézou z limitovaného dorzálního přístupu jsou při kontrolním vyšetření za dobu minimálně 12 měsíců od ošetření příznivější než u obdobné skupiny pacientů ošetřené konzervativním způsobem. Výsledky ukázaly především statisticky významně lepší rozsah hybnosti a menší procento selhání primární terapie u operačně léčených zlomenin. Na základě těchto výsledků lze osteosyntézu z limitovaného dorzálního přístupu doporučit k terapii výše popsaných typů zlomenin člunkové kosti.
MUDr. Pavel Dráč, Ph.D.
Traumatologické oddělení FN Olomouc
I.P.Pavlova 6
775 20 Olomouc
dracpa@fnol.cz
Sources
1. ADOLFSSON, L., LINDAU, T., ARNER, M. Acutrak screw fixation versus cast immobilisation for undisplaced scaphoid waist fractures. J Hand Surg. 2001, 26-B, 192–195.
2. BAIN, G.I., BENNETT, J.D., RICHARDS, R.S., SLETHAUG, G.P. ROTH. J.H. Longitudinal computed tomography of the scaphoid: a new technique. Skeletal Rad. 1995, 24, 271–273.
3. BARTON, N.J. Twenty questions about scaphoid fractures. J Hand Surg. 1992, 17-B, 289–310.
4. BOND, C.D., SHIN, A.Y. Percutaneous cannulated screw fixation of acute scaphoid fractures. Tech Hand Up Extr Surg. 2000, 4, 81–87.
5. BOND, C.D., SHIN, A.Y., McBRIDE, M.T., DAO, K.D. Percutaneous screw fixation or cast immobilization for nondisplaced scaphoid fractures. J Bone Joint Surg. 2001, 83-A, 483–488.
6. BURGE, P. Closed cast treatment of scaphoid fractures. Hand Clin. 2001, 17, 541–552.
7. CHAN, K.W., McADAMS, T.R. Central screw placement in percutaneous screw scaphoid fixation: a cadaveric comparison of proximal and distal techniques. J Hand Surg. 2004, 29-A, 74–79.
8. DeMAAGD, R.L., ENGBER, W.D. Retrograde Herbert screw fixation for treatment of proximal pole scaphoid nonunions. J Hand Surg. 1989, 14-A, 996–1003.
9. DIAS, J.J. Definition of union after acute fracture and surgery for fracture nonunion of the scaphoid. J Hand Surg. 2001, 26-B, 321–325.
10. DIAS, J.J., TAYLOR, M., THOMPSON, J., BREN-KEL, I.J., GREGG, P.J. Radiographic signs of union of scaphoid fractures: An analysis of interobserver agreement and reproducibility. J Bone Joint Surg. 1988, 70-B, 299–301.
11. DRÁČ, P., MAŇÁK, P., LABÓNEK, I., BENÝŠEK, V. Perkutánní osteosyntéza zlomenin člunkové kosti – předběžné výsledky. Acta Chir. Orthop Traum čech. 2004, 71, 165–170.
12. DRÁČ, P., MAŇÁK, P., LABÓNEK, I. Perkutánní osteosyntéza zlomenin člunkové kosti – hodnocení výsledků a přínos CT vyšetření pro diagnostiku i pooperační sledování. Úraz chir. 2004, 12, 1–6.
13. DRÁČ, P., MAŇÁK, P., LABÓNEK, I. Percutaneous osteosynthesis versus cast immobilisation for the treatment of minimally and non-displaced scaphoid fractures. Functional outcomes after a follow-up of at least 12 month. Biomed Papers. 2005, 149, 149–151.
14. DRÁČ, P., MAŇÁK, P. An economic analysis of scaphoid fracture treatment. Eur J Trauma. 2006, 32, Suppl 1, 188.
15. DUPPE, H., JOHNELL, O., LUNDBORG, G. et al. Long-term results of fractuerd scaphoid: a follow-up study of more than thirty years. J Bone Surg. 1994, 76-A, 249–252.
16. DYLEVSKÝ, I., MRZENA, V. Os scaphoideum – funkční a klinická anatomie. Acta Chir Orthop Traum čech. 2001, 68, 327–330.
17. HERBERT, T.J. The fractured scaphoid. St. Louis: Quality Medical Publishing, Inc., 1990, 202 s.
18. KAMINENI, S., LAVY, C.B. Percutaneous fixation of scaphoid fractures. An anatomical study. J Hand Surg. 1999, 24-B, 85–88.
19. KOZIN, S.H. Internal fixation of scaphoid fractures. Hand Clin. 1997, 13, 573–586.
20. McCALISTER, W.V., KNIGHT, J., KALIAPPAN, R., TRUMBLE, T.E. Central placement of the screw in simulated fractures of the scaphoid waist: a biomechanical study. J Bone Joint Surg. 2003, 85-A, 72–75.
21. MARTUS, J.E., BEDI, A., JEBSON, P.J.L. Cannula-ted variable pitch compression screw fixation of scaphoid fractures using a limited dorsal approach. Tech Hand Up Extr Surg. 2005, 9, 202–206.
22. MOSER, V.L., KRIMMER, H., HERBERT, T.J. Minimal invasive traeatment for scaphoid fractures using the canulated Herbert screw system. Tech Hand Up Extr Surg. 2003, 7, 141–146.
23. PAPALOIZOS, M.Y., FUSETTI, C., CHRISTEN, T. et al. Minimally invasive fixation versus conservative treatment of undisplaced scaphoid fractures: a cost-effectiveness study. J Hand Surg. 2004, 29-B, 116–119.
24. PILNÝ, J. Přínos artroskopie k diagnostice a terapii obtíží v oblasti zápěstí. Acta Chir. Orthop. Traum čech. 2004, 71, 106–109.
25. PILNÝ, J., ČIŽMÁŘ, I. a kol. Chirurgie zápěstí. 1. vyd. Praha: Galén, 2006, 163.
26. RETTIG, A.C. Management of acute scaphoid fractures. Hand Clin. 2000, 16, 381–395.
27. RETTIG, M.E., RASKIN, K.B. Retrograde compression screw fixation of acute proximal pole scaphoid fractures. J Hand Surg. 1999, 24-A, 1206–1210.
28. RING, D., JUPITER, J.B., HERNDON, J.H. Acute fractures of the scaphoid. J Amer Acad Orthop Surg. 2000, 8, 2000, 255–231.
29. ROOLKER, W., TIEL-VAN-BUUL, M.M.C., BOS-SUYT, P.M.M. et al. Carpal box radiography in suspected scaphoid fracture. J Bone Joint Surg. 1996, 78-B, 535–539.
30. SAEDÉN, B., TÖRNKVIST, H., PONZER, S., et al. Fracture of the carpal scaphoid. A prospective, randomised 12-year follow-up comparing operative and conservative treatment. J Bone Joint Surg. 2001, 83-B, 230–234.
31. SANDERS, W.E. Evaluation of the humpback scaphoid by the computed tomography in the longitudinal axial plane of the scaphoid. J Hand Surg. 1988, 13-A, 182–187.
32. SLADE III, J.F., GRAUER, J.N., MAHONEY, J.D. Arthroscopic reduction and percutaneous fixation of scaphoid fractures with a novel dorsal technique. Orth. Clin. North Am. 2001, 30, 247–261.
33. SLADE III, J.F., GUTOW, A.P., GEISSLER, W.B. Percutaneous internal fixation of scaphoid fractures via an arthroscopically assisted dorsal approach. J Bone Joint Surg. 2002, 84-A, Suppl 2, 21–36.
34. SLODIČKA, R.., MASÁR, J., PETRISČÁK, Š. Nové trendy liečby fraktúr scaphoidea. Úraz chir. 2002, 10, 29–38.
35. WILSON, A.J., MANN, F.A., GILULA, L.A. Imaging of the hand and wrist. J Hand Surg. 1990, 15-B, 153–167.
36. WHIPPLE, T.L. Stabilization of the fractured scaphoid under arthroscopic control. Orthop Clin N Amer. 1995, 26, 749–754.
Labels
Surgery Traumatology Trauma surgery
Article was published inTrauma Surgery

2006 Issue 4-
All articles in this issue
- LIMITED DORSAL SURGICAL APPROACH FOR THE SCAPHOID FRACTURES OSTEOSYNTHESIS
- The Arthroscopic Reconstruction of the Anterior Cruciate Ligament Using Semitendinosus Tendon with Endobutton Position – Evaluation 5 Years after the Surgery
- EFFECT OF ISOVOLEMIC HAEMODILUTION IN NONANEMIC PATIENTS UNDERGOING TOTAL HIP REPLACEMENT
- Penetrating brain injury caused by nail of pneumatic gun
- Trauma Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- LIMITED DORSAL SURGICAL APPROACH FOR THE SCAPHOID FRACTURES OSTEOSYNTHESIS
- The Arthroscopic Reconstruction of the Anterior Cruciate Ligament Using Semitendinosus Tendon with Endobutton Position – Evaluation 5 Years after the Surgery
- EFFECT OF ISOVOLEMIC HAEMODILUTION IN NONANEMIC PATIENTS UNDERGOING TOTAL HIP REPLACEMENT
- Penetrating brain injury caused by nail of pneumatic gun
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

