-
Medical journals
- Career
Kolapsový stav u 18leté dívky – kazuistika
Authors: J. Minařík; M. Skácelová; P. Horák; A. Smržová; L. Faltýnek; V. Ščudla
Authors‘ workplace: III. interní klinika – nefrologická, revmatologická a endokrinologická, FN a LF UP v Olomouci
Published in: Transfuze Hematol. dnes,18, 2012, No. 2, p. 81-84.
Category: Comprehensive Reports, Original Papers, Case Reports
Overview
Náplní předloženého sdělení je popis případu méně obvyklé příčiny více než rok vyšetřovaného kolapsového stavu s minimálními doprovodnými klinickými příznaky u 18leté nemocné. V rámci diagnostiky byla zachycena těžká makrocytové anémie (hemoglobin 35 g/l, MCV 114 fl) společně s mírnou alterací biochemického spektra. Při diferenciálně diagnostické rozvaze byla další vyšetření směřována na možnost malabsorpčního syndromu, který byl nakonec během krátké hospitalizace potvrzen ve formě celiakální sprue. Dietními opatřeními a dočasnou substituční léčbou došlo velmi rychle k normalizaci laboratorních parametrů i k úpravě klinického stavu. Cílem sdělení je poukázat na možné méně obvyklé manifestace celiakie a současně na úskalí při rutinním vyšetřování anemických stavů.
Klíčová slova:
makrocytová anémie, malabsorpční syndrom, kolapsové stavy, celiakieÚvod
Kolapsové stavy patří mezi poměrně časté příznaky jak běžných onemocnění, tak i složitých stavů s potřebou interdisciplinární spolupráce vedoucí k jejich objasnění. Často bývá diagnóza určována „per exclusionem“, tedy po vyloučení nejpravděpodobnějších příčin až po ty složité, a někdy nemusí být kauzalita prokázána vůbec. Na druhou stranu je vždy nezbytné rozvažovat i v širších souvislostech a nespokojit se pouze s první předpokládanou příčinou, neboť teprve pečlivá anamnéza spojená s příslušnými vyšetřeními vede k objasnění většiny podmiňujících onemocnění s vyvarováním se diagnostických omylů.
Předkládáme zajímavé kazuistické sdělení, na kterém je možné demonstrovat méně typickou manifestaci poměrně běžného onemocnění spolu s úvahami a vyšetřovacími metodikami, jež vedly k definitivnímu stanovení diagnózy a k úspěšné léčbě.
Kazuistika
Ve večerních hodinách se na interní ambulanci oddělení urgentního příjmu ocitla mladá 18letá dívka v doprovodu rodičů, pro opakované kolapsové stavy. Byla pro ně vyšetřována a „léčena“ již asi rok bez jednoznačného závěru, pouze pro hraničně pozitivní kardioinhibiční synkopu dle „head-up tilt“ testu (HUTT) užívala asi šest měsíců polovinu tablety Lokren (betaxolol) 20 mg denně a jednou byla v laboratorních testech zachycena „hraniční hladina“ in vitro testů (hodnoty v poskytnuté dokumentaci neuvedeny). Z anamnézy vyplynulo, že se dosud s ničím neléčila, kromě betaxololu a antikoncepce Belara (ethinylestradiol s chlormadinonem) neužívala žádnou medikaci, a nezjištěn ani abusus nikotinu, alkoholu či jiných látek. Rodinná anamnéza kromě častějšího výskytu onemocnění štítné žlázy byla bez pozoruhodností, stejně jako anamnéza epidemiologická, pracovní a sociální – jednalo se o prospívající studentku s dobrým domácím zázemím, těhotenství popřela i právě probíhající menstruace.
Tři dny před přijetím k hospitalizaci se objevily subfebrilie do 38 °C s celkovou slabostí, nevolností a pocitem „na odpadnutí“. Dívka udávala suchý dráždivý kašel s námahovou dušností, bez zimnice či třesavky, jednou pozorovala řídkou stolici, jinak se cítila dobře, bez hmotnostního úbytku či nočních potů. Při hlubším anamnestickém rozboru si vzpomněla na horší ovládání rukou a brnění konečků prstů – především jí nešly psát SMS na mobilu. Současně se v těchto třech dnech vícekrát zopakoval kolapsový stav, nikdy ale neupadla a v bezvědomí nebyla.
Při fyzikálním vyšetření nebyly zjištěny významnější odchylky od normálního fyzikálního nálezu – při výšce 168 cm vážila 51 kg, krevní tlak 110/70 mmHg, pulz pravidelný, 100/min. Celkově byla astenická s bledšími spojivkami a bledou až nažloutlou kůží s několika drobnějšími (cca 0,5 cm) hematomy na bércích a četnějším bělavým mapováním – původně zvažovaný popis vitiliga nám ale obratem vyvrátila údajem o nesprávném nanesení samoopalovacího krému. Nález na hlavě, krku, hrudníku, břichu i končetinách byl zcela fyziologický, rovněž pohybový aparát byl bez bolestí svalů či kloubů a bez otoků. Diferenciálně diagnosticky proto byla zvažována řada možných příčin (viz tab. 1).
Table 1. Přehled zjištěných projevů nemoci na podkladě anamnézy a fyzikálního vyšetření. 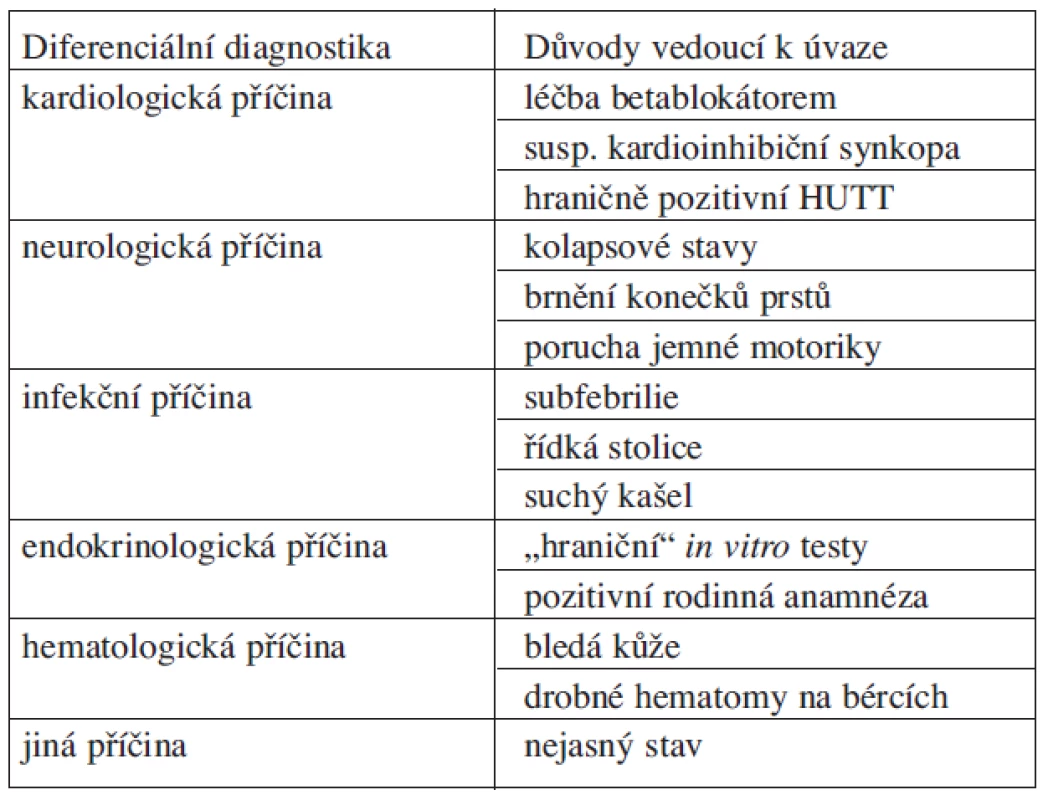
Odklon od zvažované infekční etiologie a určení vstupní interní (či interně-hematologické) diagnózy přineslo nízké vstupní CRP (1,2 mg/l) a zejména zhodnocení krevního obrazu nemocné (tab. 2), ve kterém byla zachycena závažná makrocytová anémie (resp. pancytopenie – hemoglobin 35 g/l, MCV 114 fl, leukocyty 1,9 x 109/l, trombocyty 119 x 109/l), proto byla nemocná bezodkladně odeslána na naši kliniku. Současně s přijetím nemocné a objednáním substituce erytrocytů bylo doplněno vyšetření biochemické, s nálezy uvedenými v tabulce 3 – v popředí především s velmi nízkou hladinou vitaminu B12 provázenou vysokou hladinou laktátdehydrogenázy. Jisté změny byly ale též v metabolismu kyseliny listové a iontů s nízkou hladinou železa (s normálním feritinem), vápníku, hořčíku a nižší celkovou bílkovinou v séru.
Table 2. Vstupní hodnoty hemogramu. 
Table 3. Vstupní biochemické parametry v séru. 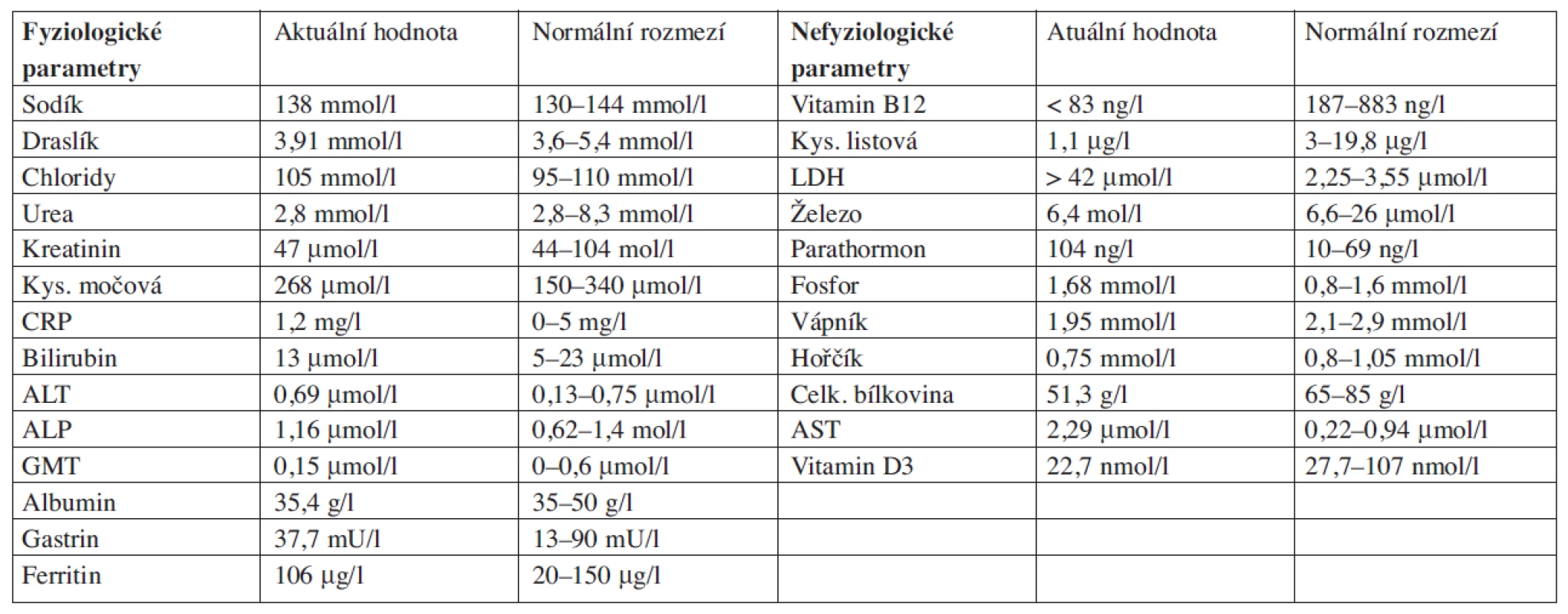
Vyšetření kostní dřeně prokázalo kompletní megaloblastickou přestavbu vyjádřenou ve všech hematopoetických liniích, s odpovídajícím, resp. mírně vyšším zastoupením sideroblastů (69 %, norma do 60 %), screeningové vyšetření neurologické, gynekologické i revmatologické bylo zcela negativní. Ve spektru endokrinologických testů byla zachycena pouze vyšší hladina TSH (5,191 mIU/l, norma do 4,94 mIU/l) a parathormonu (104 ng/l, norma do 69 ng/l), ostatní parametry (protilátky proti thyreoglobulinu, anti-TPO i anti-rTSH) byly negativní. Ultrazvukové vyšetření štítné žlázy potvrdilo nález typický pro chronickou lymfocytární thyreoiditidu, bez zvětšených příštítných tělísek.
Na podkladě biochemických změn (především hypokalcemie, hypomagnezemie, hypoproteinemie, nízké hladiny vitaminu B12, kyseliny listové, železa a sekundární hyperparathyreózy) bylo vyjádřeno podezření na malabsorpční syndrom, pro nějž svědčila i později doplněná nízká hladina vitaminu D3 (22,7 nmol/l, norma od 27,7 nmol/l), dosud s normálním denzitometrickým nálezem na skeletu. Gastroskopické vyšetření zachytilo v distálním duodenu nález typický pro celiakii – snížení řas, políčkování sliznice téměř až s vymizením kresby a se štěrbinovitými erozemi. Definitivní diagnózu pak potvrdilo vyšetření histologické s přítomností subtotální atrofie resorpčního úseku a lymfocytární celulizací lamina propria, společně s nálezem pozitivity protilátek proti tkáňové transglutamináze (anti - tTg >300 U/ml), endomyziu i protilátek proti gliadinu.
Na podkladě závěru celiakální sprue doprovázené těžkým malabsorpčním syndromem s manifestní megaloblastovou anémií a asociovanou chronickou lymfocytární thyreoiditidou byla nemocná léčena substitucí a zejména dietními opatřeními s příznivou odezvou v hemogramu i s rychlým zlepšováním subjektivního stavu. Následně byla předána do péče gastroenterologické ambulance. Po třech měsících od stanovení diagnózy a nastavení režimových opatření došlo ke kompletní úpravě prakticky všech patologických hodnot a v současnosti je nemocná ve velmi dobrém stavu, bez kolapsových epizod a kromě diety užívá pouze minimální medikaci levothyroxinem a magnézium.
Diskuse
Výskyt kolapsového stavu u mladých dívek povětšinou svádí k bagatelizaci problému i anamnestických údajů, jako tomu zřejmě bylo i v případě naší nemocné. Příznaky, se kterými se poprvé objevila u lékaře, bylo možné považovat za neurastenii u labilní dívky, nebo jako odezvu na stres ve škole či v domácím prostředí. Navíc zřejmě ani fyzikální nález a anamnestické údaje nevedly k hlubšímu podezření na jinou etiologii potíží. Při posouzení věku nemocné je snad omluvitelná i skutečnost, že při přechodu z ambulance dětského lékaře u zdravé dívky do ambulance dospělých nebyl vyšetřen krevní obraz, zvlášť jestliže byla nemocná na nízkou hodnotu hemoglobinu dlouhou dobu dobře adaptována a bez zjevného anemického syndromu.
Pouze prvotní posouzení vstupních parametrů mohlo vést k „odsouzení“ nemocné k doživotní empirické aplikaci vitaminu B12. Jak vyplývá z našeho sdělení, zásadní skutečností bylo rozporování věku nemocné, biochemických abnormalit a nálezů v krevním obraze, které teprve při trpělivé syntéze zavdaly důvod k podezření na malabsorpční syndrom a tím i k vyšetření zažívacího traktu. Nález celiakie pak přesně zapadal do mozaiky nepřímých vyšetření.
Celiakie je chronické, nevyléčitelné a částečně dědičné onemocnění s vazbou na HLA-DQ2 či DQ8 geny, které se vyznačuje přecitlivělostí na gliadinovou frakci glutenu neboli lepku (1, 2). V populaci se vyskytuje relativně často – udávaná prevalence kolísá mezi 1 : 4000 až 1 : 8000, nicméně jedná se pouze o manifestní, tzv. „klasickou formu“. Se stále častějším záchytem „oligo - či asymptomatických forem“ zjištěných pouze na podkladě sérologického vyšetření a bioptické verifikace je v současnosti udávána frekvence ve všech populacích mezi 1 : 300 a 1 : 500 (3).
Současná klasifikace rozděluje celiakie na následující formy: formu klasickou, atypickou, silentní, potenciální a latentní (4). Záchyt celiakie u starších osob tak není nijak výjimečný. Není pravdou, že se celiakie manifestuje pouze v dětském věku. Vzhledem k variabilitě onemocnění, je nasnadě, že celá řada nemocných s mírnějšími projevy či v asymptomatické fázi uniká diagnóze. Dosti častý je i záchyt v seniorském věku, např. při pátrání po příčině osteoporózy. Průvodní projevy intestinální malabsorpce s průjmovými stavy, hmotnostním úbytkem a steatoreou ale u většiny starších nemocných buď chybějí, nebo jsou vyjádřeny jen ve velmi mírné formě (5). Poměrně četná jsou v současné době sdělení s méně typickými manifestacemi onemocnění, tedy s projevy mimo gastrointestinální trakt (6). Mezi nejčastější patří příznaky neuropsychické (deprese, epilepsie, migrenózní bolesti, úzkostný syndrom), gynekologické (infertilita), poruchy metabolismu vitaminu D a vápníku (osteoporóza, osteomalácie), zmiňována je ale i anémie jako důsledek karence železa či vitaminu B12 a folátů, přičemž nemocných s netypickými manifestacemi onemocnění postupně přibývá (7). Kromě poruch způsobených přímo onemocněním, respektive ve vztahu k porušenému metabolismu živin, existuje též řada onemocnění a stavů, které nebývají enteropatií způsobeny, ale jsou s ní asociovány, zřejmě na autoimunitním podkladu. Patří mezi ně především dermatitis herpetiformis, diabetes mellitus 1. typu, selektivní deficit IgA, Downův syndrom, postižení jater, štítné žlázy, nespecifické střevní záněty, a řada dalších (8–14).
Naše sdělení je netypické právě svou vstupní manifestací a zejména diskordancí mezi mírnými klinickými příznaky a významnými laboratorními odchylkami, především těžkou pancytopenií s dominantní makrocytovou anémií. Většina průvodních příznaků a laboratorních odchylek přitom bezesporu patří do klinického obrazu celiakie nebo stavů s ní asociovaných (kolapsové stavy, námahová dušnost, brnění konečků prstů, bledá kůže, řídká stolice, karence minerálů, sekundární hyperparathyreoza a lymfocytární thyreoiditida). Paradoxně to byly nesouvisející příznaky (tj. kašel a zvýšená teplota v rámci respiračního infektu), které přivedly nemocnou k lékaři a tím přispěly k urychlení klinické manifestace onemocnění a k definitivnímu rozeznání této jednotky. Jak je zřejmé, čas potřebný k rozpoznání onemocnění byl ovlivněn do značné míry vyšetřením pouze ve specializovaných ambulancích (kardiologická a endokrinologická) a nikoli řádným zhodnocením praktickým lékařem, internistou či pediatrem.
Cílem našeho sdělení nebylo podat zevrubnou informaci o celiakální sprue, jejíž doménou jsou gastroenterologická pracoviště a především pediatrická oddělení, ale seznámit s možností méně typických klinických manifestací onemocnění v dospělém věku, stejně jako upozornit na možná úskalí při každodenní rutinní diagnostice anemických stavů. Základem je pečlivé zhodnocení anamnestických údajů v souvislosti s fyzikálním vyšetřením a laboratorními parametry, velmi důležité je ale především na možnost podmiňující diagnózy (v našem případě celiakie) pomyslet.
Podíl autorů na přípravě rukopisu: J. M., M. S., P. H., A. S., L. F. – příprava rukopisu, podíl na péči o pacientku, V. Š. – kritická revize rukopisu.
MUDr. et Mgr. Jiří Minařík, Ph. D.
III. interní klinika – nefrologická, revmatologická a endokrinologická
Fakultní nemocnice Olomouc
I. P. Pavlova 19
775 20 Olomouc
Doručeno do redakce: 10. 2. 2012
Přijato po recenzi: 27. 2. 2012
Sources
1. Kagnoff MF. Celiac disease. A gastrointestinal disease with environmental, genetic, and immunologic components. Gastroenterol Clin North Am 1992; 21 : 405–425.
2. Schuppan D. Current concepts of celiac disease pathogenesis. Gastroenterology 2000; 119 : 234–242.
3. Fasano A. Where have all the American celiacs gone? Acta Paediatr Suppl 1996; 412 : 20-24.
4. Ferguson A, Arranz E, O’Mahony S. Clinical and pathological spectrum of coeliac disease-active, silent, latent, potential. Gut 1993; 34 : 150–151.
5. Stenson WF, Newberry R, Lorenz R, et al. Increased prevalence of celiac disease and need for routine screening among patients with osteoporosis. Arch Intern Med 2005; 165 : 393–399.
6. Holmes GK. Non-malignant complications of coeliac disease. Acta Paediatr Suppl 1996; 412 : 68–75.
7. Rampertab SD, Pooran N, Brar P, et al. Trends in the presentation of celiac disease. Am J Med 2006; 119 : 355.e9–14.
8. Collin P, Reunala T, Rasmussen M, et al. High incidence and prevalence of adult coeliac disease. Augmented diagnostic approach. Scand J Gastroenterol 1997; 32 : 1129–1133.
9. Schuppan D, Hahn EG. Celiac disease and its link to type 1 diabetes mellitus. J Pediatr Endocrinol Metab 2001; 14 Suppl 1 : 597–605.
10. Meini A, Pillan NM, Villanacci V, et al. Prevalence and diagnosis of celiac disease in IgA-deficient children. Ann Allergy Asthma Immunol 1996; 77 : 333–336.
11. Gale L, Wimalaratna H, Brotodiharjo A, Duggan JM. Down’s syndrome is strongly associated with coeliac disease. Gut 1997; 40 : 492–496.
12. Sainsbury A, Sanders DS, Ford AC. Meta-analysis: Coeliac disease and hypertransaminasaemia. Aliment Pharmacol Ther 2011; 34 : 33–40.
13. Counsell CE, Taha A, Ruddell WS. Coeliac disease and autoimmune thyroid disease. Gut 1994; 35 : 844-846.
14. Breen EG, Coghlan G, Connolly EC, et al. Increased association of ulcerative colitis and coeliac disease. Ir J Med Sci 1987; 156 : 120–121.
Labels
Haematology Internal medicine Clinical oncology
Article was published inTransfusion and Haematology Today

2012 Issue 2-
All articles in this issue
- Význam stanovení hladiny hepcidinu v diagnostice vybraných typů anémií v dětském věku
- Hodnocení časné molekulární odpovědi po 3 měsících léčby imatinibem může u nemocných s chronickou myeloidní leukemií přispět k upřesnění odhadu prognózy – zkušenosti jednoho centra
- Identifikace patogeneticky významných mutací u chronické lymfocytární leukemie pomocí „sekvenování nové generace“
- Současné možnosti laboratorní diagnostiky heparinem indukované trombocytopenie
- Kolapsový stav u 18leté dívky – kazuistika
- Transfusion and Haematology Today
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Současné možnosti laboratorní diagnostiky heparinem indukované trombocytopenie
- Kolapsový stav u 18leté dívky – kazuistika
- Význam stanovení hladiny hepcidinu v diagnostice vybraných typů anémií v dětském věku
- Hodnocení časné molekulární odpovědi po 3 měsících léčby imatinibem může u nemocných s chronickou myeloidní leukemií přispět k upřesnění odhadu prognózy – zkušenosti jednoho centra
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

