-
Medical journals
- Career
NEZAPOMÍNEJME V KLINICKÉ PRAXI NA POLOHOVĚ VÁZANÉ ZÁVRATĚ!
Authors: O. Čakrt 1; P. Kolář 1; J. Jeřábek 2
Authors‘ workplace: Klinika rehabilitace 2. LF UK a FN Motol, Praha přednosta doc. PeadDr. P. Kolář 1; Neurologická klinika dospělých 2. LF UK a FN Motol, Praha přednosta doc. MUDr. M. Bojar, CSc. 2
Published in: Rehabil. fyz. Lék., 15, 2008, No. 4, pp. 163-166.
Category: Original Papers
Overview
V klinické praxi se často setkáváme s polohově vázanými závratěmi. Důležitým momentem pro volbu léčebného postupu je správná diferenciálně diagnostická rozvaha. Nejčastěji se vyskytující polohovou závratí je dle dostupné literatury (2, 4, 9) benigní paroxyzmální polohové vertigo (BPPV). Toto onemocnění jsme ve většině případů schopni diagnostikovat prostřednictvím specifických polohových testů a následně ho i úspěšně léčit. Je však nutné znát zásadní odlišnosti v klinickém obrazu BPPV od ostatních závratí, a tím předejít diagnostickým a léčebným omylům.
Klíčová slova:
polohová závrať, benigní paroxyzmální polohové vertigo, repoziční manévry, vestibulární rehabilitaceÚVOD
Za polohově vázanou (správně polohovací) závrať považujeme takovou závrať, která je vyvolána změnou polohy pacientovy hlavy v gravitačním poli. Ve fyzioterapeutické praxi vídáme takové pacienty poměrně často. Nejčastější příčinou těchto závrativých stavů bývá benigní paroxyzmální polohové vertigo (BPPV) (2, 4, 9). Povědomí o této klinické jednotce je však velmi malé. Často se tak můžeme setkat s diagnostickými omyly, kdy bývá BPPV zaměňováno s cervikogenní závratí či vertebrobazilární insuficiencí. V tomto článku si klademe za cíl seznámit čtenáře s problematikou diagnostiky a léčby pacientů s BPPV.
Co je to BPPV?
Jedná se o periferní vestibulární poruchu vázanou na změnu pozice hlavy v gravitačním poli.
Výsledky některých populačních studií poukazují až na 9% prevalenci tohoto onemocnění u starších pacientů (9). BPPV je charakteristické výskytem prudké rotační závrati, která může být často spojena s vegetativním doprovodem. Pacient s BPPV si typicky stěžuje na rotační závratě při přetáčení v posteli, při předklonu, záklonu, vstávání či uléhání, nebo při jiném pohybu hlavou. Průběh závratí je u BPPV natolik typický, že často stanovujeme diagnózu na základě pacientovy anamnézy, kdy se dovíme „že se mu roztočí hlava, když se položí na pravé ucho“. V diferenciální diagnostice nesmíme BPPV zaměnit s tzv. centrální polohovou závratí, která je vázána na konkrétní polohu pacienta a je nejčastěji způsobena lézí centrálních vestibulárních struktur.
Patofyziologie BPPV
Vestibulární labyrint se skládá z trojice polokruhovitých kanálků vyplněných tekutinou - endolymfou. Polokruhové kanálky jsou orientovány ve třech na sebe vzájemně kolmých rovinách. Receptory polokruhových kanálků - vláskové buňky ampulární kristy - vnímají úhlové zrychlení. Druhou funkční jednotku labyrintu tvoří tvz. otolitový systém představovaný dvěma vejčitými váčky - sakulem a utrikulem. Otolitové váčky slouží k vnímání lineárního zrychlení a k registraci polohy hlavy v gravitačním poli. Vláskové buňky otolitových váčků jsou obklopené gelovitou membránou, na kterou nasedají krystalky uhličitanu vápenatého - otolity. Tyto krystalky vlastní vahou dráždí vláskové buňky, které tak zprostředkovávají informaci o poloze hlavy a o lineárním zrychlení. Při benigním paroxyzmálním polohovém vertigu se otolity uvolněné z membrány otolitových váčků dostanou do lumina některého z polokruhových kanálků (vzhledem k anatomickým poměrům nejčastěji do zadního kanálku). Zde při rychlých pohybech hlavy způsobují pohyb endolymfy i po dokončení pohybu hlavy a následné dráždění vláskových buněk je vnímáno jako rotační závrať (3, 10). Tuto teorii nazýváme tzv. kanalolitiázovou teorií. V literatuře je zmiňována také teorie kupulolitiázy, kdy dojde k přichycení otolitového detritu ke kupule (3).
Etiologie
V praxi rozlišujeme idiopatické a sekundární benigní polohové paroxyzmální vertigo. Pokud nenajdeme zjevnou vyvolávající příčinu, hovoříme o idiopatickém BPPV (2). Pakliže došlo k uvolnění otokonií po poškození utrikulu (postraumatické vertigo, postoperační stavy ve středouší, vertigo po proběhlé vestibulární neuronitidě), pak se jedná o sekundární BPPV (8).
Diagnostika BPPV
Diagnostika a především léčba BPPV patří do standardních postupů vestibulární rehabilitace. V první řadě je nutné si uvědomit, že otolitový detritus se může nacházet v kterémkoli polokruhovém kanálku. V klinické praxi se také můžeme setkat s bilaterální poruchou - a to především u tzv. post-traumatického (sekundárního) BPPV (8).
Nejčastěji (téměř v 90 %) se však setkáváme s postižením zadního polokruhovitého kanálku (2). Pacient si při tomto typu postižení stěžuje na závrať hlavně při záklonu hlavy či položení se na postižené ucho. K diagnostice nám v tomto případě slouží Dix – Hallpikův test. Na začátku vyšetření je nezbytná instruktáž vyšetřované osoby. Pacienta posadíme na lehátko, nohy má natažené před sebe, hlavu mu otočíme 45 stupňů na stranu předpokládaného postiženého labyrintu (obr. 1). Uchopíme hlavu pacienta a rychle ho položíme v této poloze na znak (obr. 2). V případě BPPV zadního kanálku se s latencí 3–40 s objevuje nystagmus s rotační složkou, kdy horní pól duhovky bije ke spodnímu postiženému uchu. Pro BPPV zadního kanálku je typický crescendodecrescendový fenomén (postupný nárůst intenzity nystagmu, dosažení maxima a postupné odeznívání). Intenzita nystagmu koreluje se subjektivní mírou závrati. Nystagmus je vyčerpatelný - vymizí během několika desítek sekund. Při položení pacienta na zdravou stranu nystagmus nevyvoláme (4).
Image 1. Dix - Hallpikův test na levý zadní polokruhový kanálek. 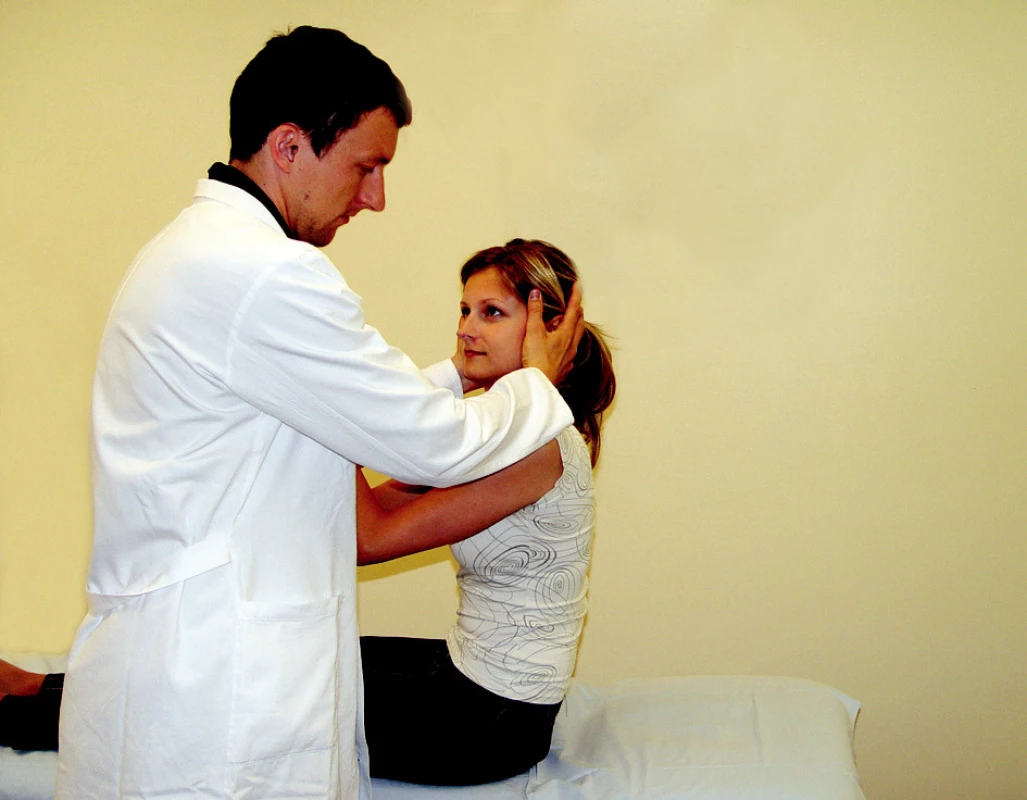
Image 2. Dix - Hallpikův test na levý zadní polokruhový kanálek. 
Zcela jiný charakter má postižení laterálního kanálku, se kterým se v klinické praxi můžeme také setkat. Tito pacienti si zpravidla stěžují na závrať při otáčení v posteli (nemohou se v posteli rozhlédnout). Pro diagnostiku využíváme roll test, při tomto vyšetření pacient leží v pozici na zádech, hlava je mírně podložena (obr. 3). Vyšetřující uchopí hlavu pacienta a rychle ji rotuje o 90° na předpokládané postižené ucho (obr. 4). Typickým projevem BPPV laterálního kanálku je horizontální nystagmus, který bije k dolnímu (postiženému) uchu. Oproti BPPV zadního kanálku má tento nystagmus zpravidla kratší latenci nebo je případně bez latence. Nystagmus zpravidla trvá déle 30-60 s (1). BPPV předního kanálku je v klinické praxi spíše raritní nález (1-2 %). Pro diagnostiku ani terapii se nepoužívají specifické manévry. Postižení předního kanálku může vzniknout v důsledku provedení repozičních manévrů na zadní kanálek.
Image 3. Roll test na levý horizontální polokruhový kanálek. 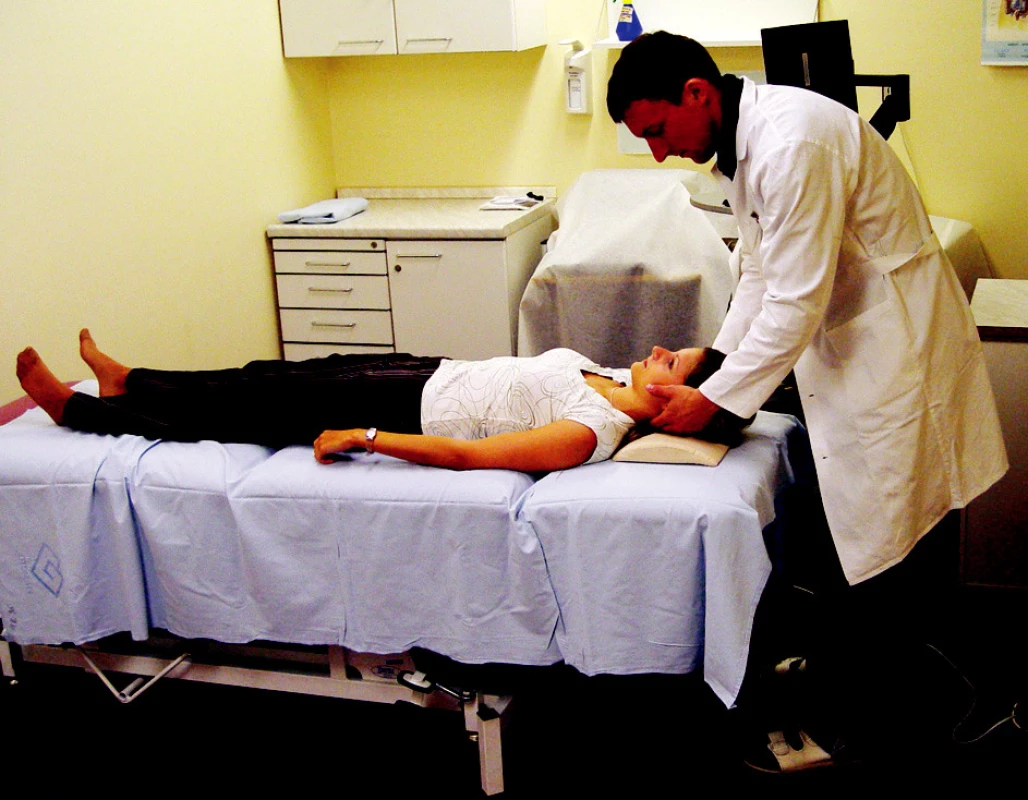
Image 4. Roll test na levý horizontální polokruhový kanálek. 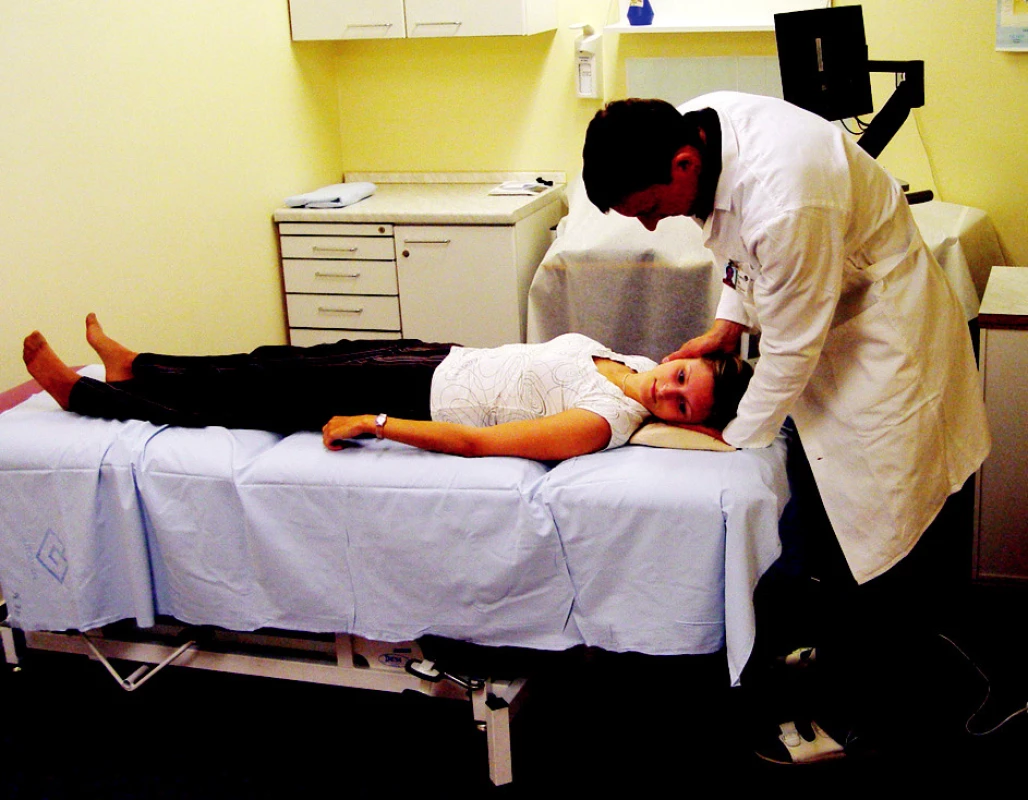
Léčba BPPV
Suverénním postupem při léčbě BPPV jsou specifické repoziční (liberatorní) manévry, jejichž prostřednictvím reponujeme otolitový detritus z lumina polokruhového kanálku. Cílem manévru je evakuovat otolity zpět do urtikulu, kde již nedochází k jejich interferenci s polokruhovým kanálkem (6). Pro repozici otolitů ze zadního kanálku standardně využíváme Sémontův nebo Epleyho manévr. Studie, které porovnávaly tyto postupy, došly k závěru, že úspěšnost výše zmíněných manévrů je srovnatelná (5).
Sémontův manévr (obr. 5)
Image 5. Schéma provedení Sémontova manévru při postižení pravého zadního polokruhového kanálku. Horní část obrázku zachycuje pohyb těla, dolní pak pohyb otokoniální hmoty v luminu polokruhového kanálku. 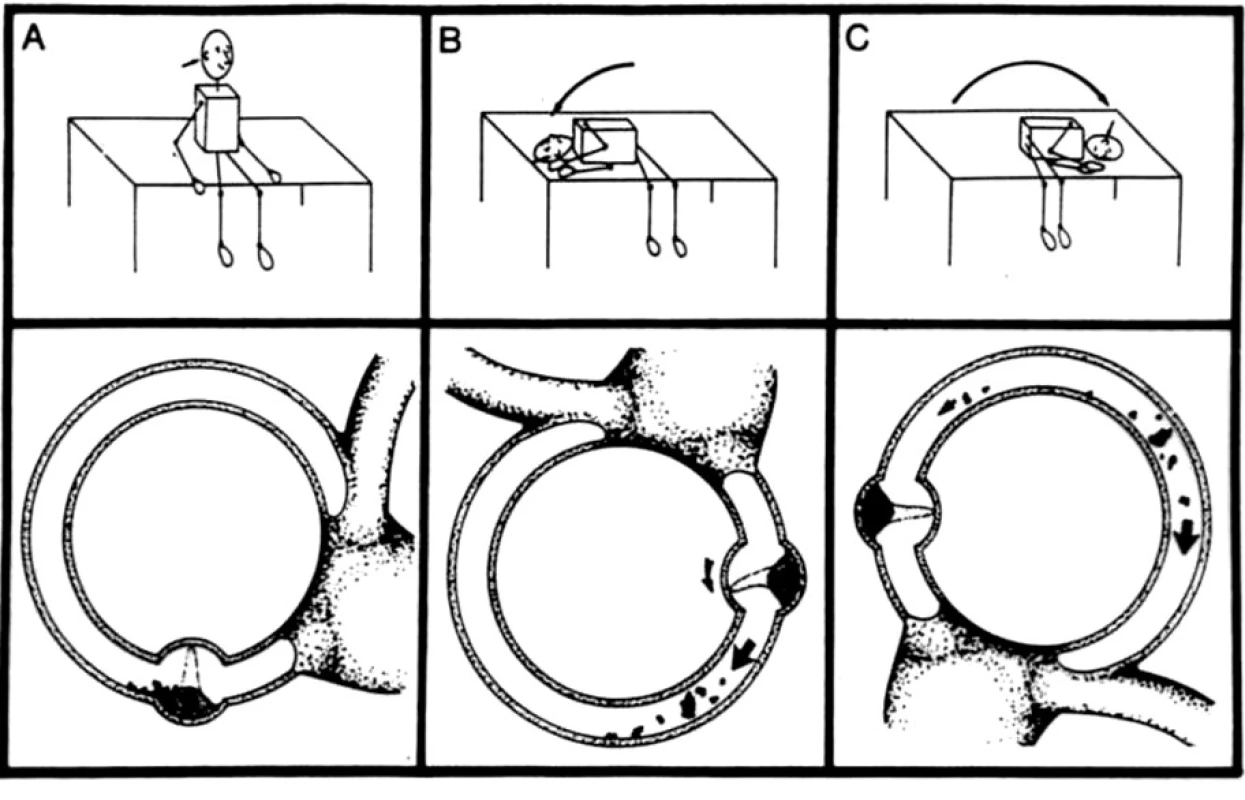
- Pacient sedí čelem k terapeutovi - uprostřed boční strany vyšetřovacího lehátka. Terapeut pevně uchopí hlavu pacienta a ten se pevně drží paže terapeuta. Terapeut rotuje hlavu pacienta o 45° od postiženého ucha.
- Následně položíme pacienta postiženým uchem dolů (objevuje se nystagmus s rotační složkou bijící k dolnímu uchu). V této poloze pacient setrvá bez pohybů hlavou do odeznění nystagmu a vertiga.
- Následuje překlopení pacienta o 180° na opačnou stranu lehátka (poloha hlavy se během překlopení nemění). V této poloze se může objevit tzv. deliberační nystagmus, který bije nahoru.
- Po odeznění této reakce je pacient posazen do výchozí polohy. V sedu se opět může objevit slabší reakce a pocit nejistoty. V průběhu 24 hodin po manévru doporučujeme vyhnout se prudkým předklonům a záklonům. Pacientovi doporučíme spát první noc v polosedě. (4, 5).
Epleyův manévr (Epley, 1992)
- Pacient sedí na lehátku s extendovanými končetinami a hlavou otočenou o 45° k postižené straně.
- Pacienta poté rychle položíme na záda s hlavou přes okraj lehátka (nebo polštář pod rameny), pacienta ponecháme v této poloze 2 minuty.
- Poté otočíme pacientovu hlavu o 90° na opačnou stranu.
- Nakonec se pacient pomalu otočí na bok s hlavou otočenou nosem k lehátku, v této pozici setrvá 2 minuty.
- Z polohy na boku se pacient posadí (6).
V klinické praxi je Sémontův manévr používán častěji než manévr Epleyův. Výhodou Sémontova manévru je, že se provádí pouze ve dvou krocích a je tudíž rychlejší, nevýhodou je, že je fyzicky více náročný pro terapeuta. Oba manévry naskýtají i možnost autoterapeutického provádění pacientem samotným. Studie, která porovnávala efekt manévrů v autoterapii, došla k závěru, že vyšší efekt má Epleyho manévr (11).
Pro terapii BPPV laterálního kanálku používáme manévr, při němž rotujeme pacientovu hlavu o 270° ve třech krocích. Vycházíme z polohy, ve které vyvoláme vertigo a nystagmus - hlava je rotována na postiženém uchu. Po odeznění symptomatiky rotujeme hlavu o 90° čelem ke stropu - zde setrváme 30 s. Pokračujeme rotací na nepostižené ucho, kde se může objevit nystagmus - setrváme do jeho odeznění. V posledním kroku se pacient otočí na břicho a hlavu rotuje o dalších 90° - tvář směřuje do lehátka. Následně se pacient postaví do polohy vkleče. Pacientovi doporučíme, aby se následujících 24 hodin vyvaroval polohy vleže na postiženém uchu (2).
Po provedení repozičních manévrů jsme většinou úspěšní u 80 % pacientů (6). V některých případech jsme nuceni manévry opakovat, případně pacienta instruovat k provádění autoterapie - zde zejména Epleyův manévr. Manévr má být prováděn 3krát po sobě, 2krát denně ráno a večer. Pacientovi vysvětlíme, že během provádění manévru a krátce po skončení cvičení se může vyskytnout mírná nevolnost čí nestabilita. Všeobecně je však cvičení snášeno dobře a ústup potíží lze očekávat do několika dnů až 3 týdnů. Někteří pacienti mají také tendenci k vyhýbání se určitým pohybům a omezování pohybů hlavou (7). Toto hyperprotektivní chování může u pacientů vést často k sekundárním myoskeletálním poruchám v oblasti hlavových kloubů nebo krční páteře. V praxi se setkáváme také s pacienty, u kterých i po úspěšném provedení repozičních manévrů přetrvává určitá míra subjektivních potíží a nestabilita. U těchto pacientů je nutné rehabilitační program zaměřit zejména na nácvik chování v problematických situacích.
ZÁVĚR
BPPV je velmi častou příčinou závratí. Tuto formu závrati je možné spolehlivě a snadno diagnostikovat a také léčit. Proto abychom mohli pacienta s BPPV úspěšně rehabilitovat je nutné znát základní patofyziologické mechanismy poruchy a specifické vyšetřovací a léčebné manévry.
Mgr. Ondřej Čakrt
Klinika rehabilitace 2. LF UK a FN Motol
V Úvalu 84
150 00 Praha 5
e-mail: ondrej.cakrt@lfmotol.cuni.cz
Sources
1. Baloh, R. W., Jacobson, K., Honrubia, V.: Horizontal senicirkular canal variant of benign positional vertigo. Neurology, 43, 1993, 12.
2. Brandt, T., Dieterich, M., Strupp, M. eds.: Vertigo and dizziness common complaints. London, Springer, 2005.
3. BRANDT, T., STEDDIN, S.: Current view of the mechanism of benign paroxysmal positional vertigo: cupulolithiasis or canalolithiasis? J. Vestib. Res., 3, 1993, 4, s. 373-382.
4. Buttner, U., Helmchen, C., Brandt, T.: Diagnostic criteria for central versus peripheral positioning nystagmus and vertigo: a review. Acta Otolaryngol., 119, 1999, 1, s. 1-5.
5. Cohen, H. S., Jerabek, J.: Efficacy of treatments for posterior canal benign paroxysmal positional vertigo. Laryngoskope, 109, 1999, 4, s. 584-590.
6. Epley, J. M.: Human experience with canalith repositioning maneuvers. Ann N Y Acad. Sci., 2001, s. 179-191.
7. Herdman, S. J.: Vestibular rehabilitation. In Baloh R. W., Halmagyi G. M. (eds.): Disorders of the vestibular system. Oxford University Press, 1996, s. 583-597.
8. KAtsarkas, A.: Benign paroxysmal positional vertigo (BPPV): idiopathic versus post-traumatic. Acta Otolagyngol., 119, 1999, 7, s. 745-749.
9. Parnes, L. S., Agrawal, S. K., Atlas, J.: Diagnosis and management of benign paroxysmal positional vertigo (BPPV). CMAJ, 169, 2003, 7, s. 681-693.
10. PARNES, L. S., AGRAWAL, S. K., ATLAS, J.: Diagnosis and management of benign paroxysmal positional vertigo (BPPV). CMAJ, 169, 2003, 7, s. 681-693.
11. RADTKE, A., VON BREVERN, M., TIEL-WILCK, K., MAINZ-PERCHALLA, A., NEUHAUSER, H., LEMPERT, T.: Neurology. 63, 2004, 1, s. 8-9.
Labels
Physiotherapist, university degree Rehabilitation Sports medicine
Article was published inRehabilitation & Physical Medicine

2008 Issue 4-
All articles in this issue
- EPIDEMIOLOGIE ONEMOCNĚNÍ POHYBOVÉHO APARÁTU - ANALÝZA, PROBLEMATIKA LÉČEBNĚ PREVENTIVNÍCH OPATŘENÍ
- PREHĽAD REHABILITAČNÝCH METÓD V LIEČBE INKONTINENCIE MOČU Výsledky zahraničných a domácich štúdii v rehabilitačnej liečbe inkontinencie moču
- VLIV MUSCULUS LEVATOR SCAPULAE NA LORDOTIZACI KRČNÍ PÁTEŘE
- NEZAPOMÍNEJME V KLINICKÉ PRAXI NA POLOHOVĚ VÁZANÉ ZÁVRATĚ!
- EMG - ANALÝZA VYBRANÝCH SVALŮ HORNÍ KONČETINY PŘI POHYBU VE VODNÍM PROSTŘEDÍ A POHYBU PROTI ODPORU ELASTICKÉHO TAHU
- PŘEHLED SOUČASNÝCH NÁZORŮ NA PROBLEMATIKU ZRANĚNÍ HAMSTRINGŮ U SPORTOVCŮ
- Rehabilitation & Physical Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- NEZAPOMÍNEJME V KLINICKÉ PRAXI NA POLOHOVĚ VÁZANÉ ZÁVRATĚ!
- PŘEHLED SOUČASNÝCH NÁZORŮ NA PROBLEMATIKU ZRANĚNÍ HAMSTRINGŮ U SPORTOVCŮ
- PREHĽAD REHABILITAČNÝCH METÓD V LIEČBE INKONTINENCIE MOČU Výsledky zahraničných a domácich štúdii v rehabilitačnej liečbe inkontinencie moču
- VLIV MUSCULUS LEVATOR SCAPULAE NA LORDOTIZACI KRČNÍ PÁTEŘE
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

