-
Medical journals
- Career
Vulvovaginitis v dětském věku
: Hana Kosová 1,2
: Klinika Jana Lešťáka, s. r. o. 1; Gynekologicko-porodnická klinika 2. LF UK a FN v Motole, Praha, přednosta prof. MUDr. Lukáš Rob, CSc. 2
: Prakt Gyn 2014; 18(3): 173-177
: Gynecology and Obstetrics: Review Article
Zánět vulvy a pochvy v klidovém období je nejčastější problém, které přivede dítě do ambulance dětského gynekologa. V současné době se setkáváme s přibývajícím množstvím vulvovaginitid způsobených patogeny původem z horních cest dýchacích – zejména kmene Streptococcus a Haemophillus a samozřejmě patogeny z GIT. Ke správnému odběru vzorku z pochvy je nutné použít vaginoskop, pokud striktně nepoužijeme vaginoskop, můžeme setřít oblast poševního vchodu, který je však na bakterie přirozeně bohatý, a následuje pak nesprávná interpretace výsledku vyšetření. V období dospívání se vlivem stoupající hladiny ženských pohlavních hormonů spektrum patogenů mění. U dívek v období pohlavního dospívání používáme k diagnostice kultivaci z pochvy, což dle mého názoru není správná vyšetřovací metoda první volby, protože máme k dispozici daleko jednodušší, rychlejší a levnější diagnostické metody. Léčba onemocnění spočívá v lokálním zavádění antibiotik do pochvy. Spektrum antibiotik zaveditelných do pochvy se však mění, zejména magistraliter vyráběné čípky jsou někdy obtížně využitelné, protože chceme-li jich užít, musíme mít k dispozici lékárnu, která má speciální formy na výrobu dětských čípků. Léky vyráběné průmyslově jsou u dětí těžko zaveditelné pro jejich velikost a tvar. V období pohlavního dospívání je potřeba kromě léčby antibiotiky či antimykotiky zavedenými do pochvy dbát i na obnovení správné poševní mikroflory.
Klíčová slova:
diagnostika vulvovaginitidy – gynekologie dětská – léčba vulvovaginitidy – vulvovaginitidaÚvod
Jedním z nejčastějších problémů, se kterým navštíví dítě dětského gynekologa, je vulvovaginitida – zánět vulvy a pochvy. S tímto onemocněním se setkáváme u dívek od narození až po období pohlavního dospívání.
Novorozené děvčátko je po narození pod vlivem mateřských estrogenů, tento stav trvá v průměru 6 týdnů po porodu (3–8 týdnů). V tomto období se pochva velice rychle osidluje fyziologickými laktobacily a jinými aerobními, anaerobními i fakultativně anaerobními mikroorganizmy, v pochvě se vytváří typický poševní ekosystém, který známe u žen v reprodukčním období. Z rodidel začíná vytékat fyziologický hlenovitý výtok (fluor neonatalis purus), jedná se o hlen produkovaný žlázkami hrdla děložního a detritus z odlupujících se poševních epitelií. Fermentací glykogenu laktobacily vzniká kyselina mléčná, která okyseluje prostředí pochvy, pH pochvy je tedy v tomto období nízké. Po fyziologickém výtoku je nutné při vyšetření novorozence pátrat, protože jeho nepřítomnost může být první známkou vrozené vývojové vady rodidel typu gynatrézie. I v tomto období se poměrně vzácně setkáváme s výtokem patologickým [1]. Nejčastěji se patologické bakterie dostanou do pochvy novorozeného děvčátka z nemytých rukou matky při nedodržování hygieny, ale s vulvovaginitidou se také můžeme setkat u novorozenců trpících infekcí močových cest, dále při průjmovém onemocnění, u dětí hospitalizovaných v nemocnicích na jednotkách intenzivní či intermediální péče, jejichž imunita bývá nízká a jsou často dlouhodobě léčeny antibiotiky. Diagnostika a léčba vulvovaginitidy je stejná jako v klidovém období a bude o ní pojednáno dále.
Klidové období
Klidové období představuje období přibližně od 6.–8. týdne po porodu do věku přibližně 8–9 let. Toto období je charakterizováno nízkou hladinou ženských pohlavních hormonů, všechny estrogen-dependentní tkáně jsou ve stavu funkčního klidu. V tomto období je pochva abakteriální, pH pochvy je neutrální, proto jakýkoliv výtok z rodidel v tomto období je patologický [2].
Příznaky vulvovaginitidy, vyvolávající patogeny a vznik infekce
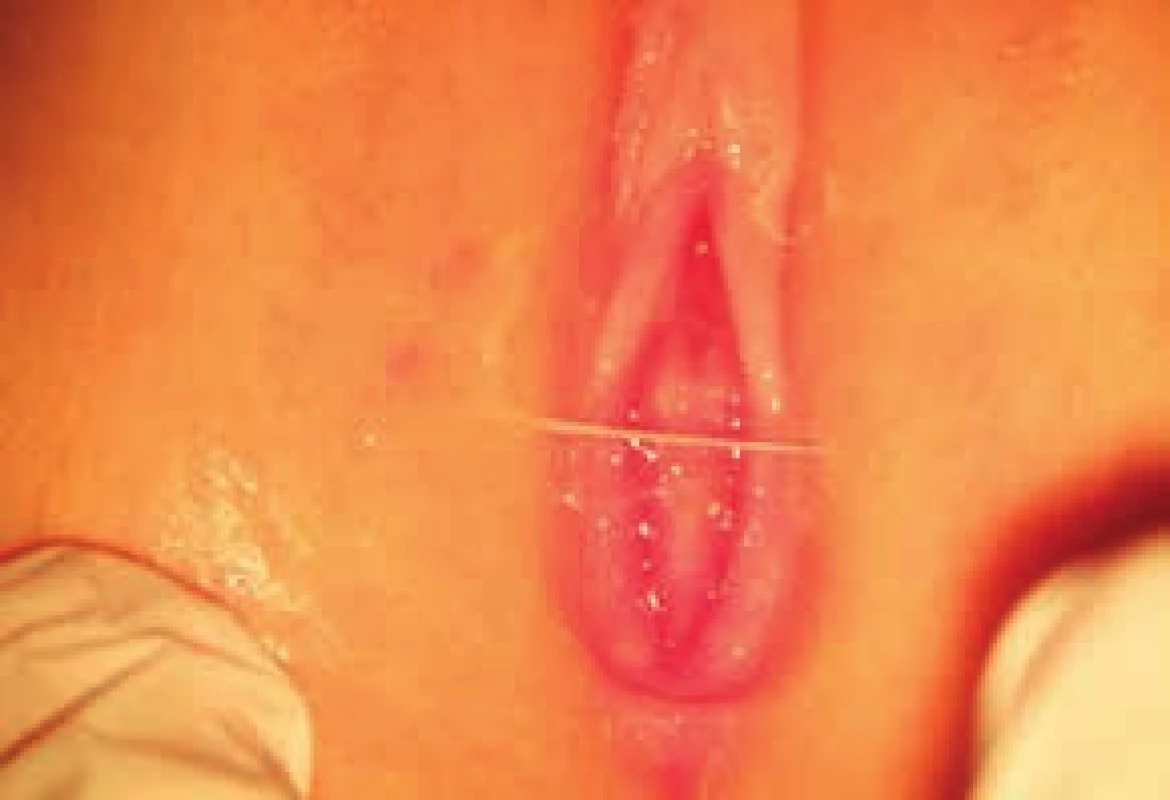
Vulvovaginitis se v klidovém období prezentuje výtokem, který vytéká z rodidel, často se přidružuje i zarudnutí kolem genitálu nebo i kolem konečníku – nazýváme jej perigenitální halo (obr 1). Výtok může být jedinou známkou probíhající infekce, ale často si děti stěžují na pálení a svědění genitálu. Občas matku vyděsí příměs krve ve výtoku, zejména pokud je výtok způsoben bakteriemi kmene Streptococcus. Pochva je totiž v klidovém období křehká, atrofická, epitel je velmi nízký, a tak i slabší zánět vyvolá výrazné prokrvení pochvy a sliznice se snadněji naruší a krvácí. Další častou obtíží doprovázející vulvovaginitis je bolest bříška [3]. Při vyšetření dívka lokalizuje bolest do oblasti podbřišku nad sponu stydkou. Při déle trvajícím onemocnění nebo při masivní hnisavé sekreci můžeme na rodidlech najít macerovanou kůži, ragády, fisury, hnisavé vředy, přítomné může být i zduření regionálních, ingvinálně uložených uzlin [4,2], obr. 2.
Obr. 1 a 2. Perigentiální halo 
Nejčastější patogeny způsobující výtok z rodidel v klidovém období jsou bakterie původem ze střevního traktu – Escherichia coli, Pseudomonas aeruginosa, Enterococcus faecalis, Citrobacter, Proteus mirabilis. Tyto patogeny se vyskytují častěji jako původci infekce u dívek v předškolním období, u kojenců a batolat. Jako nejčastější způsob přenosu se uvádí špatná hygiena zevních rodidel, obrácená toileta řiti, infekce může následovat po průjmovém onemocnění. V předškolní populaci se také setkáváme s infekcí způsobenou roupy – samička parazita v noci vylézá ze střeva a klade vajíčka v okolí řiti, což dítě svědí a ono si škrábáním zanese střevní bakterie až do rodidel nebo může parazit docestovat až do pochvy a na svém povrchu přenáší střevní mikroorganizmy. Mnohými studiemi byl prokázán také vaginální influx moči do pochvy, proto zatékající infikována moč při probíhající infekci močových cest může pochvu sekundárně infikovat za vývoje vulvovaginitidy, a naopak při neléčené vulvovaginitidě se může infikovat moč a rozvíjí se infekce močových cest. Tato dvě onemocnění jsou tedy spolu velmi úzce spjata, proto je při recidivující infekci močových cest nebo při recidivující vulvovaginitidě způsobené střevními bakteriemi, zejména E. coli, nutné provést kultivační vyšetření moči i pochvy současně a následně léčit pochvu i močové cesty [5,1].
Druhými nejčastějšími patogeny způsobujícími vulvovaginitis jsou bakterie, které se podílejí na infekci horních cest dýchacích. Jako vyvolávající patogen zjišťujeme často bakterii Streptococcus pyogenes. Někdy je vulvovaginitis jediným projevem přítomnosti této bakterie. Výtoky bývají často s příměsí krve, typické je výrazné perigenitální halo. Při zjištění tohoto patogenu je nutné doplnit kultivaci z krku a nosu k vyloučení zdroje infekce, i při negativitě však mikrobiologové doporučuji v případě zjištění přítomnosti této baterie, byť jen v pochvě, přeléčit dívku celkovými antibiotiky.
V současné době se také velmi často setkáváme s vulvovaginitidami způsobenými bakterií Haemophillus influenzae [6]. Dívky si stěžuji na zelenavý fluor, který je obvykle výrazně svědivý. V tomto případě také doporučujeme provedení kultivace z krku a nosu, v případě pozitivního nálezu je opět správné přeléčení celkovými antibiotiky k eliminaci zdroje infekce.
Stafylococcus aureus se vyskytuje jako patogen způsobující infekci pochvy u dívek v klidovém období (viz výše) také, ale jen u malého množství pacientů. Pokud zjistíme přítomnost této bakterie, vždy pátráme po cizím tělesu v pochvě, jehož přítomnost je velmi často provázená rozvojem vulvovaginitidy způsobené právě touto bakterií.
Trichomonas vaginalis se vyskytuje v klidovém období velmi vzácně a v latentní formě, protože v klidovém období nejsou pro trichomonádu vhodné podmínky, tzn., probíhá bezpříznakově. Vzplane až v období puberty s nárůstem hladiny ženských pohlavních hormonů. U této nemoci lze připustit nepohlavní cestu přenosu.
Chlamydie byly nalezeny i u dívek v klidovém období, ale velice vzácně. Protože se s nálezy těchto patogenů setkáváme především u dívek pohlavně zneužívaných nebo předčasně pohlavně žijících, musí být při diagnostickém nálezu chlamydií vždy vyloučeno pohlavní zneužívání vyšetřované dívky.
Mykoplazmata i ureaplazmata, která jsou nalézána i u zcela asymptomatických žen, a byla prokázána i v genitálu žen, které nejsou sexuální aktivní, ale v současnosti vzhledem ke zlepšení diagnostiky těchto patogenů se setkáváme s nálezem těchto patogenů i u dívek premenarcheálních a dle poznatků studií není vyloučen ani jiný způsob přenosu infekce než jen pohlavním stykem. Přesto bychom měli při zjištění těchto patogenů ve vzorku z genitálu dívek ve věku do 15 let vždy vyloučit možnost pohlavního zneužívání dívky [6].
S nálezem mykotické infekce v klidovém období se vzhledem k nepřítomnosti dostatečné hladiny glykogenu v pochvě v klidovém období vlivem nedostatečné hladiny ženských pohlavních hormonů a neutrálnímu pH takřka nesetkáváme, pokud ano, pak vždy musíme pátrat a vyloučit předčasnou pubertu, diabetes mellitus, setkat se s ní můžeme u dívek dlouhodobě užívajících širokospektrá antibiotika. Proto nejsou u dívek v klidovém období antimykotika lékem prvním volby. Bohužel ve své praxi se s jejich užíváním jako léku první volby běžně setkávám.
V období pohlavního dospívání vlivem zvyšující se hladiny estrogenů v krvi reagují estrogen dependentní tkáně – poševní sliznice se nakypřuje, zmnožují se vrstvy epitelu, v pochvě se opět objevují laktobacily a jiné bakterie, vytváří se typický poševní ekosystém a z rodidel začíná vytékat fyziologický výtok – fluor pubertalis purus [2] To často vyděsí matku dívky či dívku samotnou a přivede je do naší ordinace. Fyziologický výtok nesvědí, nezpůsobuje obtíže, je bělavý či nažloutlý a ulpívá na spodním prádle dívky. Je potřeba dívku vždy vyšetřit a vysvětlit důležitost fyziologického fluoru z rodidel, protože z praxe víme, že o fyziologickém výtoku nemají ponětí ani ženy starší. Tento výtok může předcházet nástupu první menstruace až o dva roky. Ve chvíli, kdy se objeví infekce, barva výtoku se změní, začíná svědit či pálit. Spektrum patogenů je v tomto období totožné jako u dospělých žen, zejména po koitarché. Setkáváme se buď s mykotickými kolpitidami spojenými s úporným svěděním genitálu, hrudkovitým až tovarohovitým fluorem, zjišťujeme bakteriální vaginózu, která je častější u dívek již pohlavně žijících či pacientek užívajících antikoncepci, či s kolpitidami bakteriálními. Po koitarché se také častěji setkáváme s trichomoniázou a chlamydiemi [2,6].
Vyšetření a diagnostika
Ke správné diagnostice vulvovaginitidy u dětí v novorozeneckém a klidovém období, i u dívek v období pohlavního dospívání používáme vaginoskop, trubičku se zavaděčem, která se zavede otvorem v panenské bláně do pochvy a následně pomocí přídatného zdroje světla můžeme pochvu prohlédnout, zachytit přítomnost cizího tělesa, ale především odebereme kultivaci přísně z pochvy. Na výběr máme obvykle z několika průměrů vaginoskopů, a to od 5 mm do přibližně 20 mm (obr. 3). Velikost vaginoskopu volí vyšetřující lékař na základě zkušeností a na základě předpokládané prostupnosti panenské blány, přitom se vždy snažíme zavést vaginoskop co největší, ale zároveň dívce nepůsobit bolest. Dívky zvládají toto vyšetření vcelku bez větších obtíží, vyšetření je nebolestivé, v případě nespolupracujícího dítěte lze použít medikamentózní analgosedaci. Pokud nepoužijeme vaginoskop, například proto, že je dívka neklidná, můžeme odebrat stěr z poševního vestibula. Vestibulum je ovšem přirozeně kolonizováno množstvím různých bakterií, a získaný výsledek tak může být špatně interpretovatelný, zejména pokud zjistíme z výsledků kultivace mix mnoha střevních bakterií, s různou citlivostí na antibiotika. V takovém případě je vhodné kultivaci z pochvy opakovat a provést nové vyšetření pomocí vaginoskopu. Panenská blána je v klidovém období velmi tenká a pevná, ale velmi senzitivní, takže když se dotkneme panenské blány suchou štětičkou, je tento dotek dívkami vnímán jako velmi bolestivý. Při použití vaginoskopu je odběr vzorku ke kultivaci pro dívku šetrnější. Pokud to lze, s léčbou vyčkáme do výsledků kultivace a výsledků citlivosti patogenu na antibiotika, dle toho eventuálně doplníme kultivační vyšetření moči či kultivaci vzorku z krku a nosu.
V období pohlavního dospívání je u nekomplikovaného akutního onemocnění lepší a rychlejší ke správné diagnostice použít na prvním místě vyšetření pH pochvy. Pokud pH pochvy narůstá, pátráme spíše po známkách bakteriální vaginózy či kolpitidy. Používáme aminový test – 10 % KOH (hydroxid draselný), který zdůrazní rybí zápach u bakteriální vaginózy, eventuálně natřeme fluor na sklíčko (mikroskopické vyšetření nativního preparátu) a pod mikroskopem pátráme po přítomnosti mycelií, nebo naopak po klíčových buňkách, leukocytech atd. Kultivaci z pochvy či mikrobiální poševní obraz (zejména tzv. rozšířený mikrobiální poševní obraz) užijeme až při recidivující infekci k ozřejmění, zda nemá patogen výraznou rezistenci na běžně používaná vaginálně zaváděná antibiotika. Diagnostika probíhá u dospívajících dívek podobně jako u dospělých žen, tedy již v ambulanci a laboratorní vyšetření jsou spíše vyhrazena pro recidivující onemocnění. K diagnostice chlamydií, mykoplazmat a ureaplazmat se používají komerčně vyráběné sety [5].
Při negativním kultivačním nálezu z pochvy je potřeba pátrat po neinfekčních příčinách onemocnění – zarudnutí vulvy a pochvy může zapříčinit dráždění moči při influxu moči či infekci močových cest, příčinou obtíží může být také alergie na mycí prostředky či prací prášky. Velmi často se setkáváme s kožními nemocemi, jako je plenková dermatitida či lichen sclerosus. V neposlední řadě můžeme na vulvě vidět i projevy virového onemocnění – herpes genitalis, molluscum contagiosum či condylomata accuminata.
Léčba
Léčbu zahajujeme vždy na základě kultivačního nálezu a na základě zjištěné citlivosti patogenu na antibiotika. V případě masivního zánětu s postižením kůže je potřeba léčbu zahájit co nejrychleji. Léčbu můžeme zahájit bez znalosti patogenu, který zánět způsobil, nejlépe širokospektrým přípravkem (např. Macmiror complex) ještě před tím, než máme k dispozici výsledky kultivace z pochvy, a léčbu následně dle výsledku kultivace z pochvy upravíme. V mezidobí mezi vyšetřením a výsledkem kultivace doporučujeme, spíše než dříve doporučované sedací koupele, oplachy vulvy a mazaní rodidel mastí Pityol. Pokud je dítě zcela bez obtíží, je zbytečné je léčit i přes nález bakterií v pochvě, léčíme dítě, ne laboratorní nález – pochva je sice popisována jako v klidovém období abakteriální, ale z praxe víme, že i u zcela bezpříznakového dítěte lze v pochvě zjistit malé množství střevních bakterií.
Nejdůležitější součástí léčby vulvovaginitidy je léčba lokální, tedy léčba antibiotiky zavedenými do pochvy. K dispozici máme masti s klindamycinem (Dalacin) – k této komerčně vyráběné vaginální masti jsou k dispozici, bohužel, jen vaginální zavaděče pro dospělé, kterými se krém u malých dětí nedá dobře zavést. Další dostupná vaginální mast je Macmiror s nitrofurantoinem a nystatinem, k té je dodáván zavaděč pro děti, kterým se snadno zavede do pochvy mast i u velmi malého děvčátka [2]. Pokud není pro rezistenci patogenu na antibiotika v krému obsažená použití mastí vhodné, můžeme aplikovat čípky vyráběné magistraliter – k dispozici máme čípky s neomycinem či bacitracinem, sulfathiazolem či furantoinem. Je samozřejmě potřeba mít spolupracující lékárnu, která má speciální formy pro dětské čípky, které jsou dobře zaveditelné do pochvy. Poševní ošetření dítěte může být obtížné, vždy doporučuji si pozvat rodiče a edukovat je jakým způsobem vaginální čípky zavádět, protože nešetrné zavádění může působit dítěti bolest a trauma a snížit jeho adherenci k léčbě. Pokud to lze, je výhodné zavádět čípky v ambulanci gynekologa a léčbu doplnit o výplach pochvy, kterým odstraníme před zavedením nového léčiva zbytky léčiva z předchozího dne.
Při současné pozitivní kultivaci patogenu z krku, nosu a močových cest, je vhodné doplnit lokální léčbu celkovými antibiotiky. Samotná léčba celkovými antibiotiky není u vulvovaginitid úspěšná, může jen dočasně zmírnit projevy vulvovaginitidy, ale po ukončení léčby se výtok zpravidla objeví znovu, protože působení celkově podaného antibiotika je v pochvě nedostatečné. U recidivujících infekcí vždy volíme kombinaci celkového a lokálního antibiotika. Při recidivě je vhodné zvážit s rodiči ambulantní zavádění léčiva, protože teprve při recidivě onemocnění často zjišťujeme, že rodiče léky nezvládali dobře zavádět.
Po ukončení léčby zveme vždy dítě na kontrolu, abychom zjistili účinnost zvolené léčby.
V období po koitarché lze aplikovat všechny léky používané dospělými ženami, které pro jejich velikost nelze zavést u dětí menších a virginálních pacientek.
U dívek v období pohlavního dospívání, pokud to lze, je vždy vhodné doplnit léčbu antibiotiky následným zaváděním přípravků sloužících k obnovení správné poševní mikroflory – preparáty s laktobacily nebo přípravky snižující pH pochvy.
Chlamydie, mykoplazmata a ureaplazmata léčíme celkovými antibiotiky, nejčastěji doxycyklinem nebo azitromycinem.
Závěr
Vulvovaginitis je onemocnění se kterým se setkáváme u děvčátek od narození až po období pohlavního dospíván. Zejména v klidovém období se jedná o nejčastější onemocnění, které přivede dívku do ordinace dětského gynekologa. V klidovém období jsou podle našich poznatků nejčastějšími původci vulvovaginitidy patogeny ze střevního traktu, nebo patogeny způsobujícími infekce horních cest dýchacích. V období pohlavního dospívání je spektrum patogenů obdobné jako u dospělých žen, zejména po koitarché.
Ke správné diagnostice je potřeba mít vhodné instrumentárium, v novorozeneckém a klidovém období využíváme kultivace z pochvy, v období pohlavního dospívání je výhodnější vyšetření pomocí pH indikátoru, aminového testu a nativního mikroskopického vyšetření odebraného vzorku, v případě potřeby doplňujeme kultivační vyšetření krku, nosu a močových cest. Léčba vulvovaginitidy spočívá v lokálním, vaginálním zavádění léčby, celková antibiotika zejména v klidovém období nebývají účinná a vedou k častějším recidivám onemocnění. Celková antibiotika využíváme při recidivě onemocnění (v kombinaci s vaginálně zaváděnými antibiotiky) nebo při současném nálezu patogenu v krku a nosu či v moči.
Doručeno do redakce dne 18. 8. 2014
Přijato po recenzi dne 1. 9. 2014
MUDr. Hana Kosová, Ph.D.
hana.mlcochova@seznam.cz
Klinika Jana Lešťáka
www.eyecentrum.cz
Sources
1. Altchek A, Deligdisch L. Pediatric, Adolescent and Young Adult Gynecology. Blackwell Publishing 2009 : 60–81. ISBN 978–1-4–4051–5347–8.
2. Hořejší J. Dětská gynekologie. Avicenum: Praha 1990 : 16–226. ISBN 80–201–0075-X.
3, Pippo S, Lenko H, Vuento R. Vulvar symptoms in paediatric and adolescent patients. Acta Paediatr 2000; 89(4): 431–435.
4. Stricker T, Navratil F, Sennhauser FH. Vulvovaginitis in prepubertal girls. Arch Dis Child 2003; 88(4): 324–326.
5. Altchek A. Pediatric Vulvovaginitis. Pediatr Clin North Am 1972; 19(3): 559–580.
6. Sultan C (ed). Pediatric and Adolescent Gynecology. Evidence –Based Clinical Practise. 2nd ed. Karger: Montpellier 2012 : 72–83. ISBN 978–3-8055–9336–6.
Labels
Paediatric gynaecology Gynaecology and obstetrics Reproduction medicine
Article was published inPractical Gynecology

2014 Issue 3-
All articles in this issue
- Psychology helping others where necessary
- Immunoprophylaxis of RhD erythrocyte alloimmunization
- Use of therapeutic materials in wound healing in gynecology
- In case you haven´t noticed, the Czech population is dying out
- EMAS HRT Excellence Day, 27th–28th June 2014, Berlin, Germany
- Use of therapeutic materials in wound healing in gynecology
- In Memoriam: Professor Evžen Čech
- Interview with associated professor Pavel Strnad, MD, CSc., chairman of senological section of Czech Gynecological and Obstetrical Society CzMA of JEP, about the role and the tasks of the senology in Czech Republic
- Childhood vulvovaginitis
- Benefits of norgestimate in combined hormonal contraception
- Specifics of diabetes mellitus in women
- Polycystic ovary syndrome and diabetes mellitus
- Biological therapy in women with inflammatory bowel disease during pregnancy
- Practical Gynecology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Childhood vulvovaginitis
- Immunoprophylaxis of RhD erythrocyte alloimmunization
- Polycystic ovary syndrome and diabetes mellitus
- Benefits of norgestimate in combined hormonal contraception
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career