-
Medical journals
- Career
Náhlé příhody břišní v onkochirurgii
Authors: R. Šefr 1,2; O. Zapletal 1,2; P. Krsička 1,2; I. Novotný 3; M. Pacal 4; L. Němec 1; V. Jedlička 1,2
Authors‘ workplace: Klinika operační onkologie, Masarykův onkologický ústav, Brno 1; Klinika operační onkologie, Lékařská fakulta Masarykovy univerzity, Brno 2; Gastroenterologické oddělení, Masarykův onkologický ústav, Brno 3; Radiodiagnostické oddělení, Masarykův onkologický ústav, Brno 4
Published in: Rozhl. Chir., 2023, roč. 102, č. 2, s. 60-63.
Category: Original articles
doi: https://doi.org/10.33699/PIS.2023.102.2.60–63Overview
Úvod: Náhlé příhody břišní představují naléhavé situace vyžadující od chirurga rychlou a správnou diagnostiku i léčbu. Zahrnují široké spektrum diagnóz a týkají se všech věkových skupin. U nemocných, u nichž náhlé příhody břišní souvisejí s onkologickou diagnózou, je situace často modifikována rozsahem a pokročilostí základního onemocnění.
Metody: Metodou retrospektivní studie byl analyzován soubor nemocných přijatých do Masarykova onkologického ústavu s klinickým obrazem náhlé příhody břišní v letech 2011–2017.
Výsledky: V sedmiletém období bylo operováno celkem 601 nemocných, ve 43 % případů pro obstrukci pasáže gastrointestinálního traktu, ve 33 % pro známky zánětlivého nitrobřišního postižení a v 17 % pro krvácení. Pouze necelá 4 % ze všech nemocných náhlou příhodou břišní bylo operováno pro akutní appendicitidu nebo cholecystitidu.
Závěr: Problematika náhlých příhod břišních u onkologicky nemocných je diametrálně odlišná od běžné populace, a to především zastoupením příčin náhlých příhod břišních, kde dominují obstrukce trávicí trubice.
Klíčová slova:
chirurgie – náhlá příhoda břišní – ileus – onkologie
Autoři věnují práci památce MUDr. Iva Novotného
ÚVOD
Náhlé příhody břišní (NPB) představují naléhavé situace vyžadující od chirurga rychlou a správnou diagnostiku i léčbu, která zpravidla nesnese odkladu. Zahrnují široké spektrum diagnóz a týkají se všech věkových skupin.
Otázkám náhlých příhod břišních je věnována velká pozornost již v pregraduální výuce a není bez zajímavosti, že se této problematice intenzivně věnovala řada osobností naší chirurgie, počínaje akademikem Jiráskem, jehož definice náhlých příhod břišních je platná dodnes („Náhlé příhody břišní jsou onemocnění břicha, jež vystupují nečekaně i prudce, postihují nemocného většinou v plném zdraví, menšinou zhoršují ustálený stav břicha už dříve chorobného.“) Z dalších chirurgů nutno zmínit excelentní publikace prof. Niederleho − monografie „Operace náhlých příhod břišních“ z roku 1962 – a prof. Tošovského – monografie „Náhlé příhody břišní u dětí“ z roku 1981 – již 4. české vydání a také známý citát prof. Jaroslava Procházky: „Nejožehavějším úsekem chirurgovy práce jsou život ohrožující úrazy a náhle vzniklá, rychle se rozvíjející onemocnění.“ (Hradec Králové 1983) [1,2].
Z uvedeného vyplývá, že problematika NPB ve všeobecné chirurgii je výborně teoreticky zpracována a výsledky dokladovány na velkých souborech pacientů [1].
Neúrazové náhlé příhody břišní představují pro chirurgy nezanedbatelnou součást péče na odděleních všeobecné chirurgie i ve specializovaných centrech se zaměřením na onkologickou problematiku, kdy zpravidla progrese nebo komplikace nádorového onemocnění vyžaduje nutnost akutního chirurgického řešení [3].
Vzhledem k trvalému nárůstu incidence řady nádorových onemocnění vyplývající ze změn životního stylu, stárnutí populace, implementaci screeningových programů, stejně jako rostoucí prevalenci, která je zpravidla důsledkem úspěšné komplexní protinádorové léčby, lze očekávat nárůst těchto příhod i do budoucna [4].
Náhlou příhodu břišní může vyvolat přímo nádorové onemocnění, stejně jako důsledky a komplikace protinádorové léčby, nebo naopak symptomy někdy nemusejí být ve zmíněných souvislostech. A konečně i u onkologicky nemocných se mohou objevit některé typické „obvyklé“ NPB, jako je akutní appendicitida, cholecystitida nebo uskřinutá kýla.
Jak vyplývá ze studia literatury, tak i z našeho vlastního souboru nemocných, náhlé příhody břišní v onkochirurgii se v řadě důležitých parametrů odlišují od stejně nazvaných stavů ve všeobecné chirurgii [5]. Cílem práce je zhodnocení těchto pro pacienta i klinika náročných situací na specializovaném onkochirurgickém pracovišti a upozornění na diskrepance mezi všeobecnou chirurgií a onkochirurgií, protože se v těchto souvislostech jedná o téma často kontroverzní a v literatuře málo zmiňované, na rozdíl od interních komplikací například metabolických, hematologických, kardiovaskulárních, infekčních a jiných.
METODY
Metodou retrospektivní klinické studie byl analyzován a zhodnocen soubor dospělých nemocných (starších 18 roků), podrobených akutní operační intervenci pro klinické a/nebo paraklinické známky náhlé příhody břišní v Masarykově onkologickém ústavu za sedmileté období (leden 2011 až prosinec 2017). Do souboru byli zahrnuti nemocní z oddělení spadajících pod Kliniku operační onkologie MOÚ a LF MU Brno, tj. chirurgie, gynekologie a urologie. Pacienti, u nichž byl akutní stav vyřešen neoperačně např. perkutánní drenáží pod radiologickou kontrolou nebo endoskopickou intervencí na gastrointestinálním traktu, nebyli do souboru zařazeni. Důvodem bylo, že na jejich léčbě se nepodílely operační obory a všechny pacienty nebylo lze dohledat, i když jich nebylo mnoho.
Naopak do analýzy byli zavzati pacienti po endoskopických intervencích urologických a pacienti ošetření operačním rektoskopem, kteří byli ošetřováni plně v režii Kliniky operační onkologie. Zajímaly nás příčiny náhlých příhod břišních, typy a rozsah operačních výkonů.
VÝSLEDKY
V Masarykově onkologickém ústavu bylo v sedmiletém období leden 2011 až prosinec 2017 operováno celkem 26 368 pacientů. Z tohoto počtu bylo neodkladných výkonů pro známky náhlé příhody břišní 601 nemocných (2,3 %). Jednalo se o 281 mužů a 320 žen, průměrného věku 63,5 roku (věkové rozmezí 18−84 let). V průběhu let jsme zaznamenali plynulý nárůst počtu akutně operovaných nemocných z 64 pacientů v roce 2011 až na 110 v roce 2017. To lze vysvětlit nárůstem počtů operací obecně a zejména těch nejsložitějších, jako jsou resekce jícnu, pankreatu, cytoredukční chirurgie včetně HIPEC a dalších.
Nejvíce pacientů – 261 bylo operováno pro obstrukci pasáže trávicí trubice, tj. 43,4 % nemocných z popsaného souboru (Obr. 1), 179 nemocných bylo operováno pro příznaky peritoneálního dráždění (33,5 %) a 101 pacientů bylo revidováno pro akutní krvácení (17 %) a zbylý počet nemocných pro „jiné“, přehledně uvádí Tab. 1. Pouze 2 % případů (14 pacientů) připadla na akutní appendicitidu a podobně 2 % nemocných na akutní cholecystitidu (13 pacientů). Opakované akutní revize byly provedeny celkem u 15 nemocných.
Image 1. Strangulační ileus tenké kličky 5 let po resekci rekta pro karcinom
Fig. 1: Strangulated small bowel obstruction 5 years after rectal carcinoma resection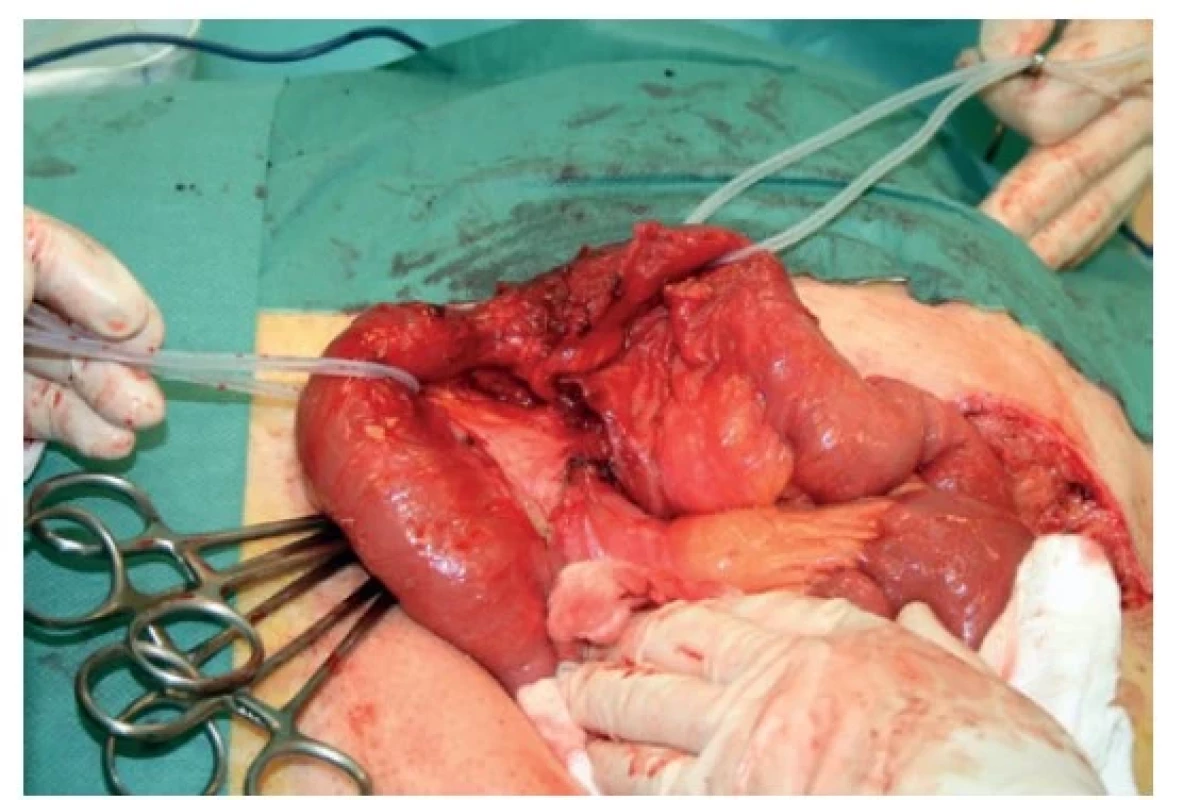
Table 1. Nejčastější indikace k akutní revizi
Tab. 1: The most common indications for an acute intervention
Typy a rozsah operačního výkonu byly velmi pestré, individuální, šité na míru každému pacientovi podle aktuální intraoperační situace. Zahrnují celou škálu zákroků od prosté adheziolýzy po resekci střevní, ale i jaterní. Zastoupení nejčastějších typů výkonů sumarizuje Tab. 2. U řady pacientů bylo provedeno několik operačních výkonů v jednom sezení.
Table 2. Typy a počty operačních výkonů
Tab. 2: Types and numbers of surgical interventions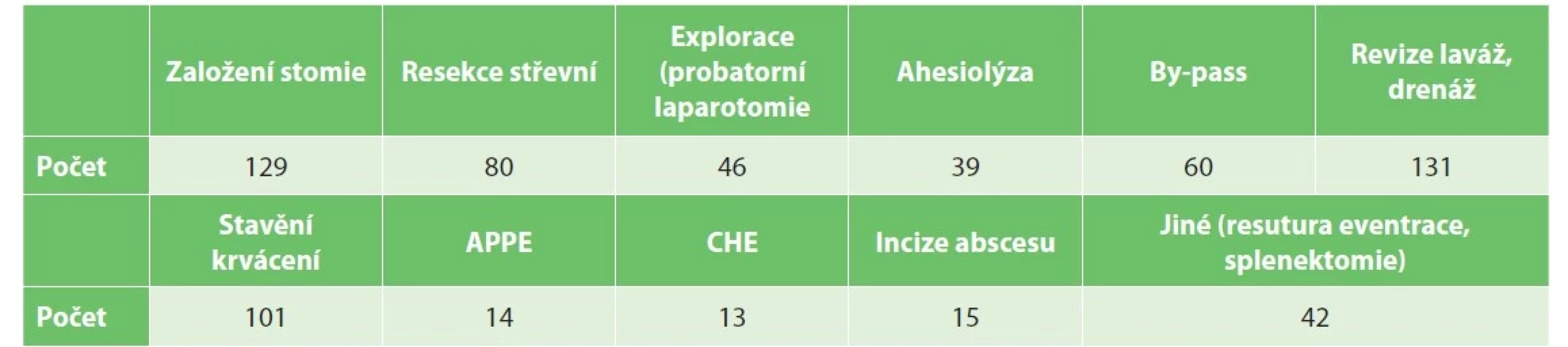
DISKUZE
V péči o onkologicky nemocné se všeobecně má za to, že progrese nádorového onemocnění je pozvolná, a že tedy jak diagnostika, tak i léčba probíhají převážně na elektivní bázi. Naproti tomu z literatury i klinické praxe je známo, že řada těchto nemocných je přijata poprvé až v akutním (často pokročilém) stadiu zhoubného onemocnění, vyžadujícího přesto neprodlenou chirurgickou intervenci [6]. Těchto pacientů může být až polovina, zejména u nemocných s primárními nádory gastrointestinálního traktu [7]. K prvotnímu ošetření těchto pacientů dochází z nemalé části na všeobecně chirurgických pracovištích [6]. Nepochybně však také na pracovištích zabývajících se nejen péčí o onkologicky nemocné, ale z nemalé části také o pacienty bez malignit, jako příklad lze uvést fakultní či krajské nemocnice.
Ze shora uvedeného vyplývají jisté diskrepance mezi Jiráskovou definicí a klinickou situací, v níž se chirurg ocitá. Ojediněle sice přichází pacient bez dalších vážných neduhů, u nějž je prvním příznakem onkologického onemocnění NPB (obstrukční, perforační, krvácivá případně jiná), ale většinově se jedná o situace, kdy nemocný nepřichází z plného zdraví, ale zatížen předchozími operačními výkony, onkologickou terapií či přidruženými neonkologickými onemocněními, respektive kombinací těchto faktorů. Stále častěji se také setkáváme i s pacienty, u nichž se vyskytuje více onkologických diagnóz, ať již synchronně, nebo metachronně (duplicity, triplicity). Některé onkologické diagnózy pak mohou být v remisi, ale i v probíhající aktivní protinádorové léčbě.
Do procesu rozhodování pak kromě všeobecných parametrů, jakým je například biologický věk, celkový stav nemocného, přidružená onemocnění a jiné, vstupují další proměnné typu rozsahu nádorového postižení organismu, prognózy onkologického onemocnění, postižení organismu onkologickou léčbou, dopadu případné intervence na kvalitu života a v neposlední řadě postoj nemocného a jeho rodiny. Naopak výhodou těchto situací z pohledu chirurga je, že existují obvykle pouze dvě možnosti – operovat, nebo postupovat konzervativně.
Ve spíše ojedinělých případech, pokud to stav nemocného a situace dovolí, je vhodné nemocného diskutovat v multioborové indikační komisi nebo alespoň konzultovat s ošetřujícím onkologem.
Cílem chirurgie musí být záchrana nebo prodloužení života a také zlepšení kvality života, proto je nutné posoudit nejenom bezprostřední rizika, ale i výhledy pacienta quod vitam. Je třeba zvážit, zda risk operační intervence nepřevýší rizika konzervativního postupu a naopak [8].
Na straně druhé jsou situace, kdy chirurg operovat musí, bez ohledu na pokročilost zhoubného onemocnění nebo špatnou prognózu pacienta (vitální indikace). Nejčastěji se v břišní onkochirurgii jedná o akutně vzniklou (a progredující) neprůchodnost střevní, komplikace septické (absces, peritonitis, píštěl), krvácení ať již do GIT, nebo do volné dutiny břišní nebo o klinicky jasnou peritonitidu vzniklou z nejrůznějších příčin [9].
K příznakům těchto stavů patří zejména bolesti břicha, zvýšená teplota, pocity nafouknutí břicha či určité břišní „nepohody“, dýchací potíže, zvracení, krvácení ze zažívacího traktu, dehydratace, dysurie [5]. Méně časté jsou příznaky kožní nebo neurologické.
Určitou výjimku představují pozvolna vznikající obstrukce střevní, které zpravidla nevyžadují urgentní řešení v řádu desítek minut či několika málo hodin a operační výkon je tak možné „načasovat“ s cílem co nejlepší předoperační přípravy pacienta.
Pokud to situace umožňuje, je před vlastním výkonem nutné i vhodné probrat důvod a záměr operačního zákroku s pacientem a upozornit jej na možná úskalí a důsledky výkonu, např. založení střevního vývodu, možnost provedení jen probatorní laparotomie a vše řádně písemně dokladovat v rámci „informovaného souhlasu“.
V souladu s literárními údaji se i v našem souboru objevilo nejvíce pacientů s akutní obstrukcí trávicí trubice, ať již vlastním nádorem, v důsledku adhezí, nebo zevního útlaku [8]. Naopak v běžné populaci převažují akutní obstrukce střevní v důsledku uskřinutých kýl, zejména tříselných, kterých bývá udáváno až 30 % ze všech intestinálních obstrukcí [10].
Podobný rozdíl proti ostatní populaci je i u apendicitid. Jak uvádí Niederle, zánět červu činil v souboru operovaných na chirurgickém a gynekologickém oddělení motolské nemocnice v letech 1946−1960 51 % všech případů NPB a zánět žlučových cest téměř 14 % [1]. Dohromady tedy celkem 65 % případů. Naopak v našem soubory činily stejné diagnózy pouhá 4 % nemocných.
ZÁVĚR
Autoři chtěli upozornit na skutečnost, že spektrum náhlých příhod břišních u nemocných se solidními nádory se velmi výrazně liší od převažujících NPB na odděleních všeobecné chirurgie, a to zejména vysokým zastoupením střevních neprůchodností v různých oddílech trávicího traktu. Příčiny těchto stavů bývají u onkologicky nemocných často odlišné, než je tomu u běžné, jinak „zdravé“ populace. Podobně mortalita i morbidita těchto pacientů bývá vyšší, než je tomu u standardní populace nejenom v důsledku vlastního zhoubného onemocnění, ale i v důsledku dalších faktorů, jako jsou vyšší věk, stav po operačních intervencích v břišní dutině, komorbidity kardiologické i respirační, probíhající náročná protinádorová léčba apod.
Jak vyplývá z literárních údajů i vlastních výsledků, poměr zastoupení náhlých příhod břišních je v chirurgické onkologii prakticky opačný při porovnání s chirurgií všeobecnou. Podle toho mohou být modifikovány diagnostické a především léčebné postupy. Každopádně by mělo platit, že očekávaný benefit výkonu musí vyvážit rizika s ním spojená.
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise, s výjimkou kongresových abstrakt a doporučených postupů.
doc. MUDr. R. Šefr, Ph.D.
Žlutý kopec 7
656 53 Brno
e-mail: sefr@mou.cz
Sources
1. Niederle B, Šebek V. Operace náhlých příhod břišních. Praha, Státní zdravotnické nakladatelství 1962.
2. Tošovský V. Náhlé příhody břišní u dětí. Praha, Avicenum 1981.
3. Valdespino-Gómez VM, López-Garza JR, González-Alemán JC, et al. Emergencies and urgent medical-surgical conditions attended at a comprehensive cancer center. Cir Cir. 2006;74 : 359−68.
4. Bosscher MR, van Leeuwen BL, Hoekstra HJ. Current management of surgical oncologic emergencies. Plos One 2015. doi:101371/journal.pone.0124641.
5. Díaz-Couselo FA, O‘Connor JM, Nervo A, et al. Non-scheduled consultation in oncologic patients. How many of them are true emergencies? An observational prospective study. Support Care Cancer 2004;12 : 274−277.
6. Huťan M, Huťan M Jr., Zelenák J. Úloha klasickej chirurgie pri liečbe náhlych príhod brušných u onkologických pacientov. Rozhl Chir. 2009;7 : 377−380.
7. Porta M, Fernandez E, Belloc J, et al. Emergency admission for cancer: a matter of survival? Br J Cancer 1998;77 : 477−484.
8. Bosscher MR, van Leeuwen BL, Hoekstra HJ. Surgical emergencies in oncology. Cancer Treat Rev. 2014 Sep;40(8):1028−1036. doi: 10.1016/j. ctrv.2014.05.005. Epub 2014 May 22.
9. Dumont F, Goéré D, Honoré C, et al. Abdominal surgical emergencies in patients with advanced cancer. J Visc Surg. 2015 Dec;152(6 Suppl):S91−96. doi: 10.1016/j. jviscsurg.2015.09.014. Epub 2015 Nov 6.
10. Al Bahlooli SH, Shaban M. Pattern of intestinal obstruction amongst Yemeni patients. Available at: http://www.kzcr.eu/ konference/Data/book-of-abstracts-icscongress - 2015-for-mail-10_8_.pdf.
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2023 Issue 2-
All articles in this issue
- Editorial
- Maisonneuveova zlomenina hlezna
- Náhlé příhody břišní v onkochirurgii
- Postavení chirurgické léčby v rámci step-up managementu těžké akutní pankreatitidy
- Akutní hemoragická cholecystitida jako vzácná příčina hemobilie
- Adenokarcinom tenkého střeva asociovaný s Crohnovou chorobou
- Borreliový pseudolymfom obočí u dospělého pacienta
- Aktuální kontroverze v léčbě varixů dolních končetin a jejich komplikací
- Zápis z jednání Redakční rady časopisu Rozhledy v chirurgii, konané online dne 23. 2. 2023.
- Čerstvý tepenný allograft jako náhrada infikované protézy v oblasti arteria femoralis communis a recidivujícího pseudoaneurysmatu
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Maisonneuveova zlomenina hlezna
- Náhlé příhody břišní v onkochirurgii
- Postavení chirurgické léčby v rámci step-up managementu těžké akutní pankreatitidy
- Čerstvý tepenný allograft jako náhrada infikované protézy v oblasti arteria femoralis communis a recidivujícího pseudoaneurysmatu
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

