-
Medical journals
- Career
Řešení tříselné kýly u dětí technikou PIRS (percutaneous internal ring suturing)
Authors: B. Frýbová 1; J. Trčka 1; V. Dotlačil 1; L. Poš 1; D. Patkowski 2; M. Rygl 1
Authors‘ workplace: Klinika dětské chirurgie 2. lékařské fakulty Univerzity Karlovy a Fakultní nemocnice v Motole 1; Department of Pediatric Surgery and Urology, Medical University, Wroclaw 2
Published in: Rozhl. Chir., 2020, roč. 99, č. 6, s. 277-281.
Category: Original articles
doi: https://doi.org/10.33699/PIS.2020.99.6.277–281Overview
Úvod: Laparoskopická technika se používá i pro operace tříselných kýl u dětí. PIRS (percutaneous internal ring suturing) je slibná metoda přinášející všechny výhody miniinvazivního operačního výkonu.
Metody: Prospektivní studie pacientů operovaných technikou PIRS od 1. ledna 2018 do 1. ledna 2020 na Klinice dětské chirurgie 2. LF UK a Fakultní nemocnice v Motole.
Výsledky: 73 pacientů (25 chlapců a 48 dívek) bylo operováno technikou PIRS. Medián věku byl 68 měsíců. 90 % operací bylo vedeno stejným dvoučlenným týmem chirurgů. Technikou PIRS bylo řešeno 53 pravostranných a 38 levostranných tříselných kýl. V 18 případech se jednalo o kýlu oboustrannou, ale jen ve 13 případech byla tato diagnóza stanovena před operací. K uzávěru vnitřního ústí tříselného kanálu byl použit u 57 pacientů nevstřebatelný pletený steh, v 16 případech monofilní nevstřebatelné vlákno. Medián operačního času byl 34 min. V souboru byly zaznamenány 3 recidivy (3,3 %).
Závěr: Metoda plastiky tříselné kýly technikou PIRS se v naší iniciální studii prokázala jako bezpečná alternativa otevřeného výkonu v třísle. Tato metoda přináší výhodu revize druhostranného třísla jako prevenci vzniku metachronní druhostranné hernie. Kosmetické výsledky techniky PIRS jsou excelentní.
Klíčová slova:
PIRS − percutaneous internal ring suturing − tříselná kýla u dětí
ÚVOD
Operace tříselné kýly patří mezi nejčastější výkony dětské chirurgie. V dětském věku je kýla zpravidla vrozená a nepřímá. Je následkem neuzavřeného processus vaginalis peritonei po sestupu varlete u chlapců a sestupu ligamentum teres uteri u dívek. Pokud nedojde k uzavření processus vaginalis peritonei v místě anulus inguinalis profundus, vzniká tříselná kýla [1]. Incidence tříselné kýly u zdravé dětské populace je 15 %, zatímco u předčasně narozených dětí a dětí s extrémně nízkou porodní hmotností (pod 1000 g) je až 30 %. Incidence kýly u chlapců je šestkrát až osmkrát vyšší než u dívek (u chlapců z prematurity až 26 % a u předčasně narozených dívek 7 %). V 60 % případů je kýla lokalizována v pravém třísle, 30 % je levostranných a 10 % bilaterálních [1]. Otevřená hernioplastika z řezu v třísle s podvazem a přerušením kýlního vaku byla před érou laparoskopie jediným uznávaným řešením. Laparoskopicky asistovaná operace technikou PIRS (percutaneous internal ring suturing), poprvé publikována prof. D. Patkowským, přinesla inovativní řešení dětské kýly. S použitím jen jednoho portu pro videokameru se uzavře vnitřní vstup do tříselného kanálu (anulus inguinalis profundus) bez nutnosti přerušení kýlního vaku. Technika umožňuje současné ošetření obou tříselných kanálů [2]. Cílem práce je zhodnocení pilotních zkušeností s technikou PIRS na vlastním souboru pacientů.
METODY
Do prospektivní studie bylo zařazeno 73 pacientů operovaných technikou PIRS od 1. ledna 2018 do 1. ledna 2020 na Klinice dětské chirurgie Fakultní nemocnice v Motole. Všichni pacienti ze souboru byli indikováni k plánované laparoskopické plastice volné tříselné kýly na základě informovaného souhlasu rodičů s provedením PIRS a byli starší 18 měsíců. Byl zhodnocen stranový výskyt kýly, délka operace, její komplikace a četnost recidiv. Operace PIRS zahrnuje perkutánní uzávěr ústí tříselného kanálu pod laparoskopickou kontrolou kamery zavedenou pupkem. Výkon je prováděn v celkové anestezii. Pro výkon stačí použití laryngeální masky se vstupem pro nasogastrickou sondu (LMA-ProSeal™), jejíž zavedení je nutné pro dekompresi žaludku. Instrumentárium potřebné pro výkon je minimální: jeden 5mm port s kamerou se vstupem pro založení kapnoperitonea, Mosquito peán, růžová (rozměr 0,84 mm) a černá (rozměr 0,7 mm) jehla a 2 smyčky nevstřebatelného stehu. Pomocí černé jehly je horní třetina růžové jehly lehce zalomena a růžovou jehlou je protaženo nevstřebatelné vlákno, např. Ethibond 2.0 nebo Prolene 3.0 (Obr. 1).
Image 1. Instrumentárium
Fig. 1: Instruments for PIRS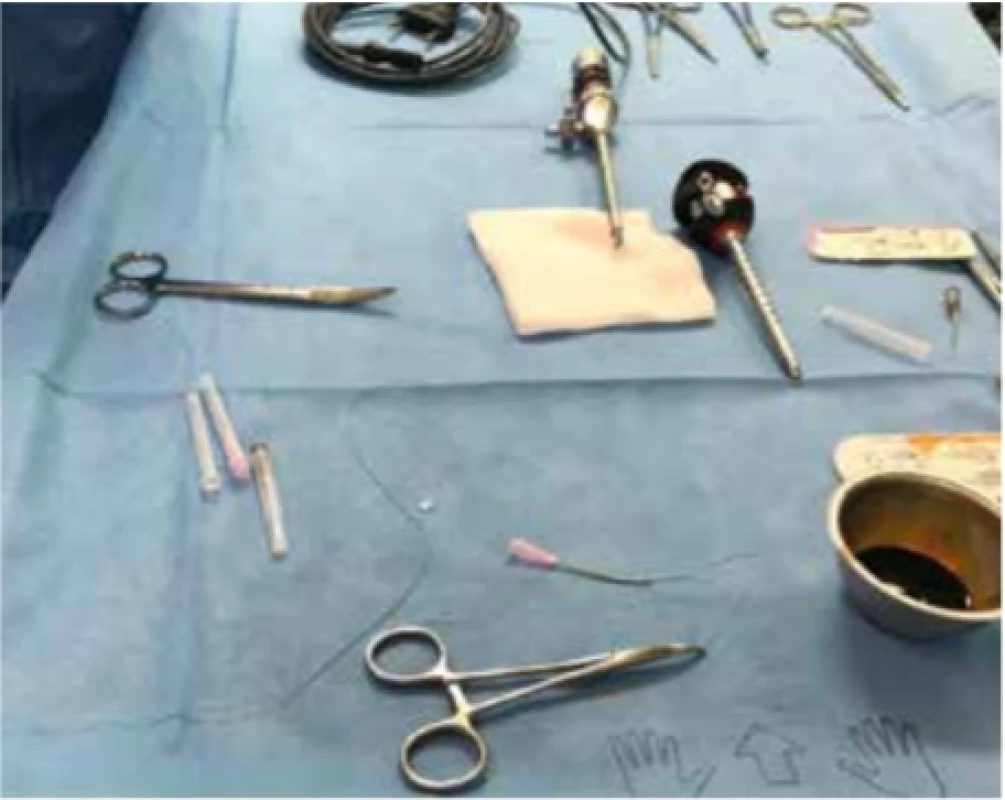
Image 2. Operační pole
Fig. 2: Operating field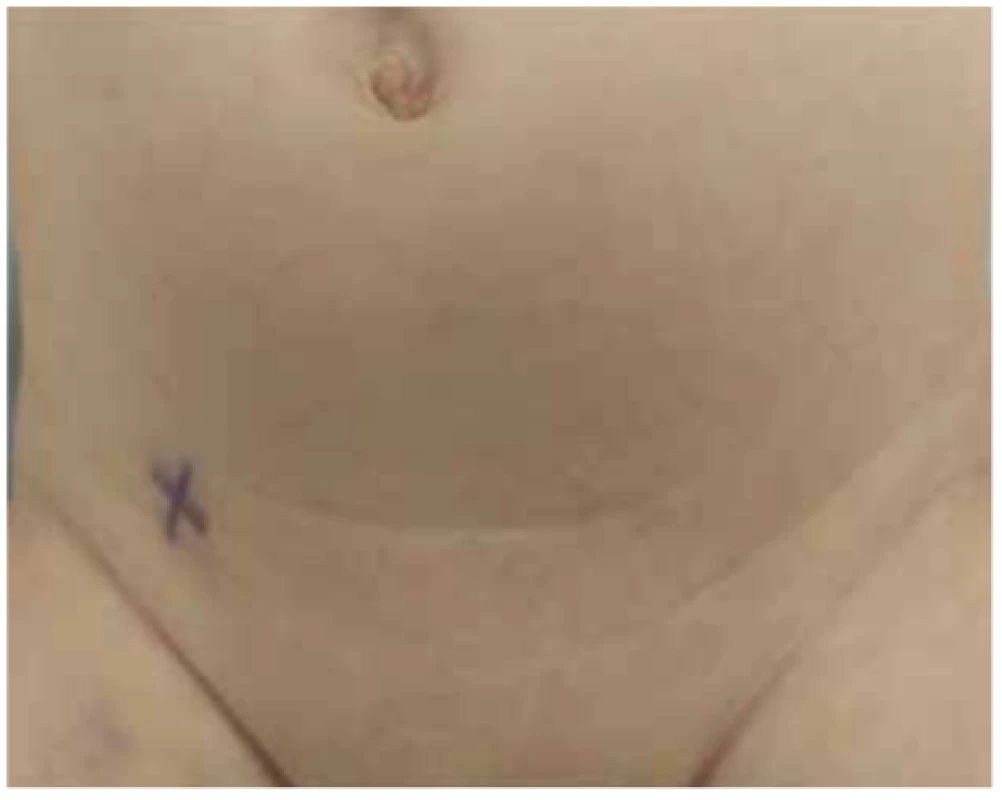
Kožní incize cca 1,5 cm je vedena v infraumbilikální rýze. Fascie je otevřena 1cm řezem pod pupkem, nebo pokud je přítomna pupeční kýla, lze využít defekt ve fascii. Insuflace kapnoperitonea je provedena přes pupeční port do výše dle věku – u kojenců a dětí do tří let je vhodné maximálně 8 torrů, u větších dětí s maximem do 12 torrů. Port pro optiku má velikost 5 mm. Pokud má pracoviště k dispozici 3mm optiku, lze ji s výhodou použít především u menších dětí. Kamerou je poté prohlédnuta dutina břišní a obě ústí tříselných kanálů (Obr. 3, 4).
Image 3. Uzavřený levostranný vstup do inguinálního kanálu
Fig. 3: Closed left entry to the inguinal canal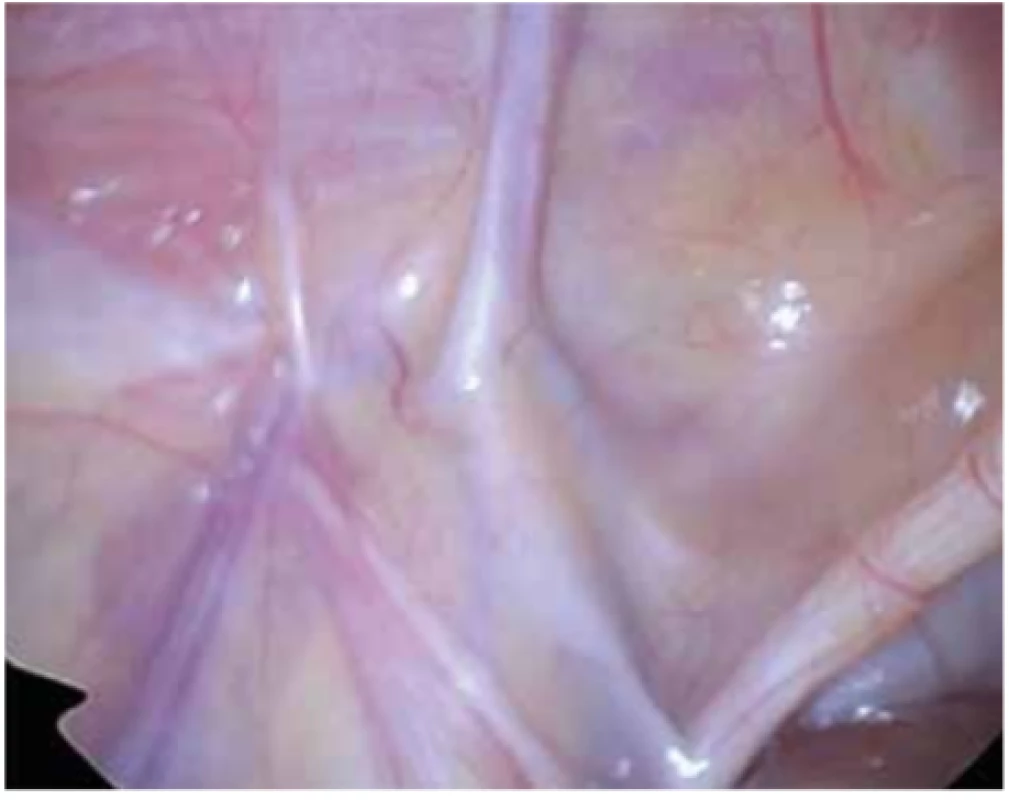
Image 4. Otevřený pravý anulus inguinalis profundus
Fig. 4: Open right anulus inguinalis profundus
Kožním vpichem v třísle nad anulus inguinalis profundus za laparoskopické kontroly (Obr. 5) je postupně nabíráno peritoneum kolem vnitřního tříselného ústí. Jehla je v polovině vypíchnuta přes peritoneum do břišní dutiny a jehlou je následně zasouvána nit tak, aby v břišní dutině vytvořila smyčku. Poté je jehla vyjmuta a smyčka vlákna je ponechána v břišní dutině (Obr. 6). Jehlou je provléknuto další vlákno a stejným kožním vstupem je jehlou nabíráno peritoneum ústí kanálu z druhé strany. Jehla je vypíchnuta v dutině břišní tak, aby prošla připravenou smyčkou (Obr. 7). V této fázi je nutné přes jehlu nasoukat do břišní dutiny dostatečné množství vlákna tak, aby když jehlu vytáhneme a zatáhneme za připravenou smyčku, smyčka vytáhla vlákno nad kůži. Tím je uzavřeno ústí tříselného kanálu. Steh zauzlíme a tahem za kůži vzhůru ho jednoduše zanoříme do podkoží.
Image 5. Kožní vpich v třísle nad anulus inguinalis profundus
Fig. 5: Cutaneous puncture above anulus inguinalis profundus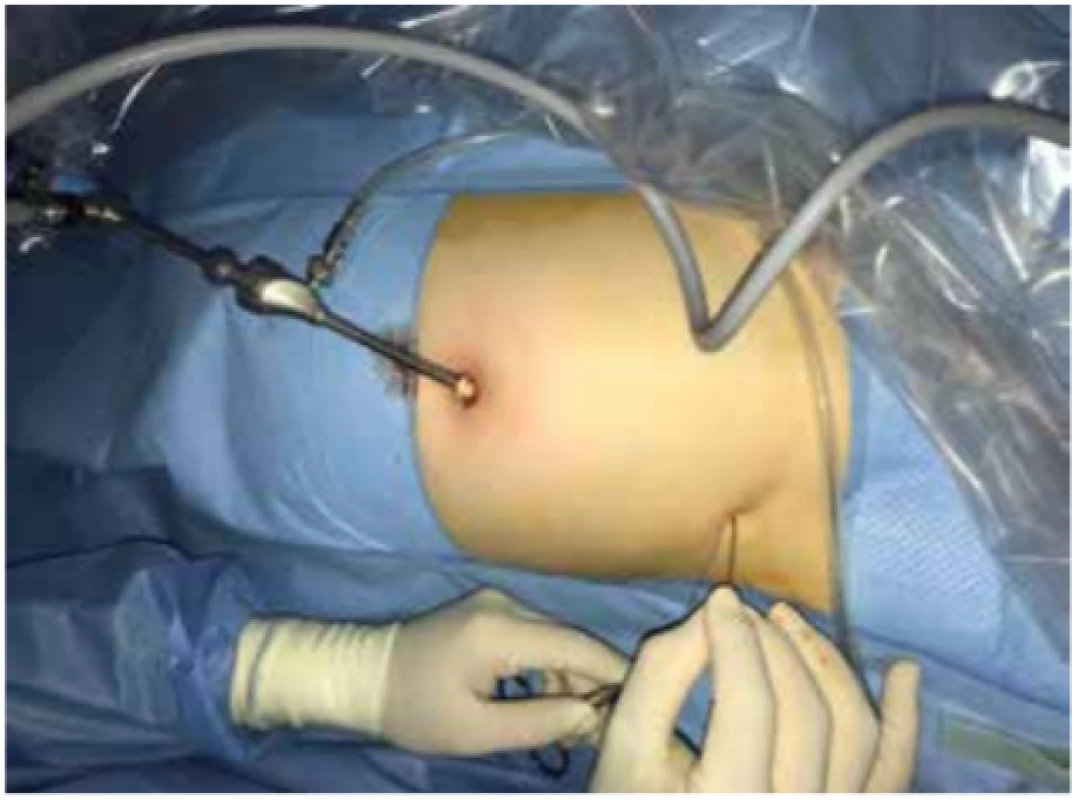
Image 6. Smyčka pracovního vlákna
Fig. 6: Loop of the working thread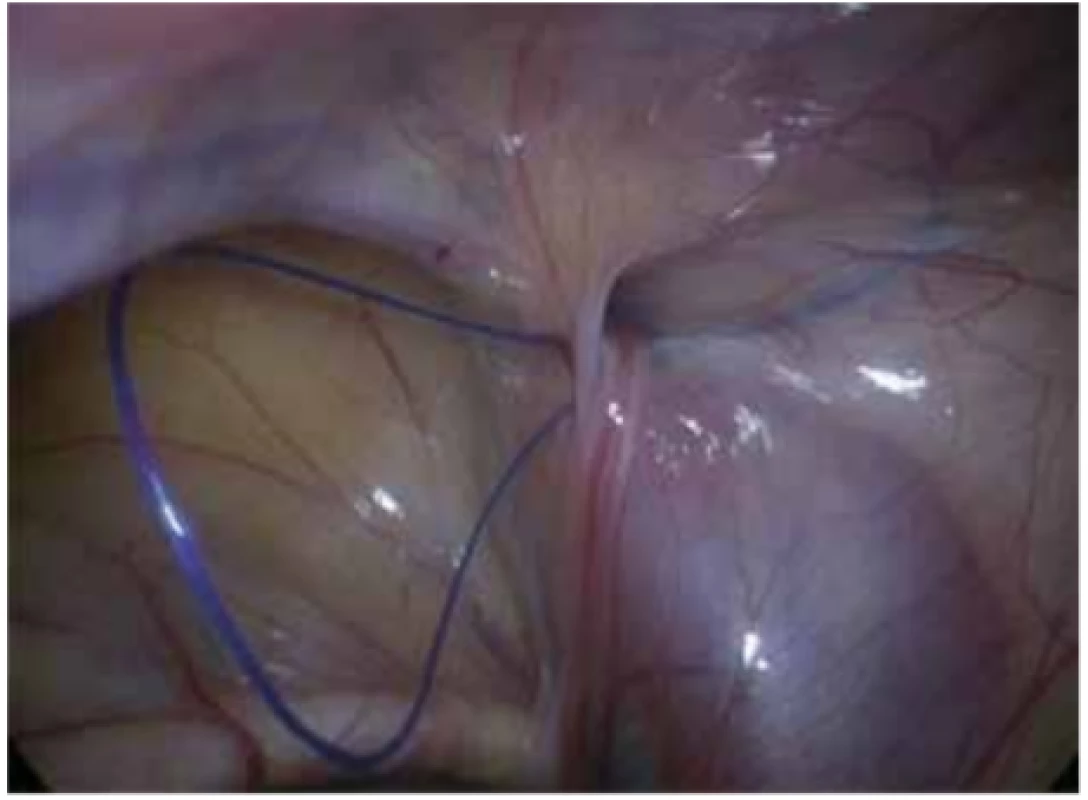
Image 7. Definitivní vlákno zavedené jehlou
Fig. 7: The definite thread introduced using a needle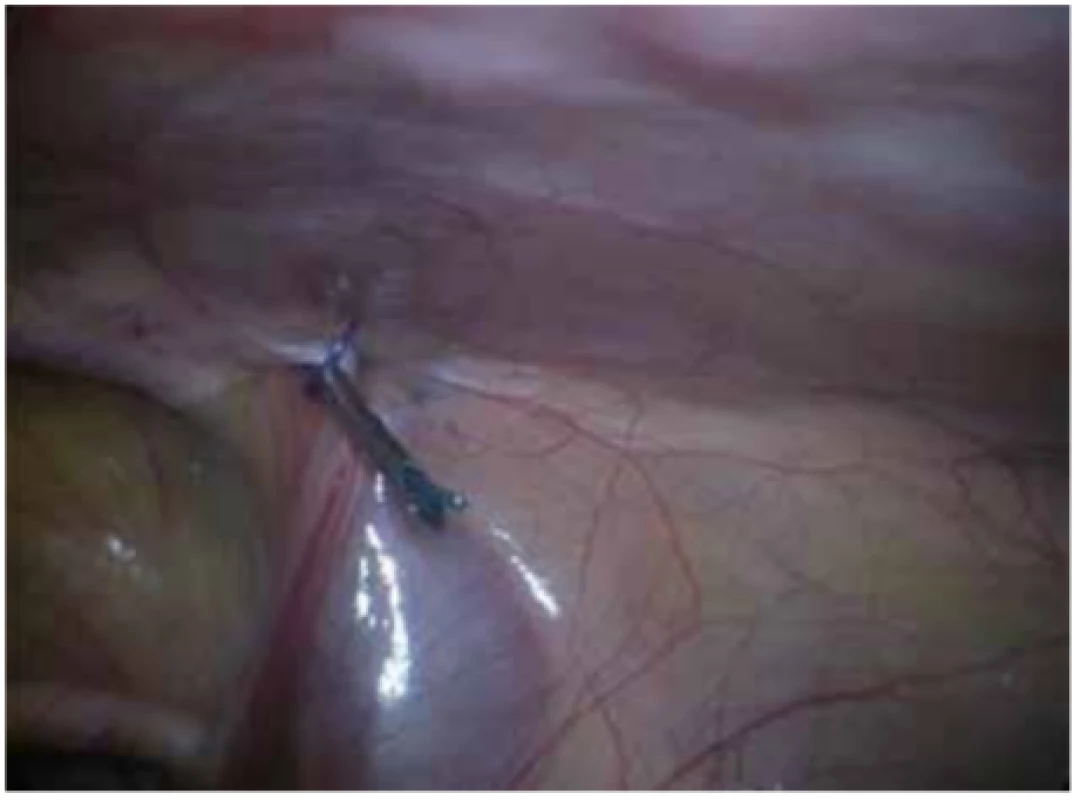
Především u chlapců je vhodné exprimovat vzduch ze skrota, který tam pronikl při insuflaci kapnoperitonea, před definitivním zauzlením vlákna (Obr. 8). Poté je zrušeno kapnoperitoneum a je provedena sutura fascie v pupku s Vicryl 2/0, dále sutura kůže pupku intradermálním vstřebatelným stehem Vicryl Rapide.
Image 8. Uzavřený anulus inguinalis profundus
Fig. 8: Closed anulus inguinalis profundus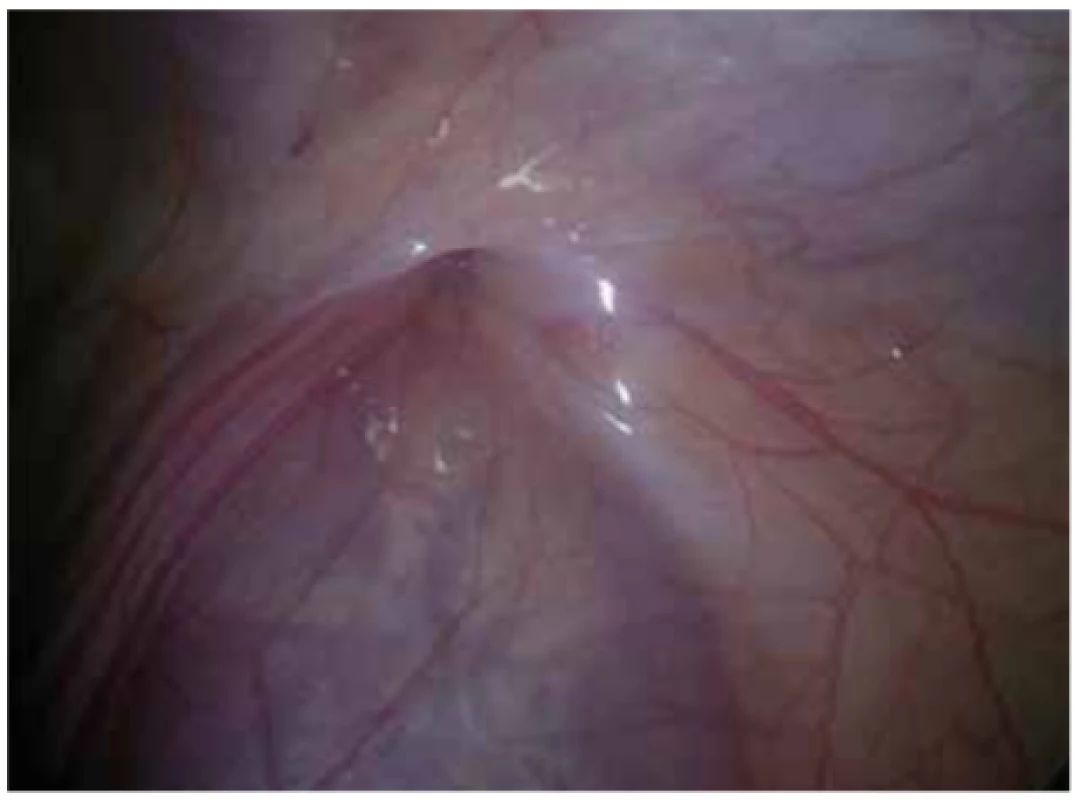
Metoda přináší dvě úskalí: u chlapců je nutné jehlou bezpečně obejít cévy a chámovod tak, aby nebyly přitaženy do stehu, dále je nutné oba perkutánní vpichy jehly vést ze stejného punkčního otvoru v kůži – pokud se vytvoří mezi oběma vpichy kožní můstek, steh poté nelze zanořit do podkoží.
Kosmetický výsledek metody je excelentní – v třísle je jen punkční otvor po jehle, který se časně zcela zatáhne, není potřeba steh (Obr. 9).
Image 9. Zhojené vpichy na kůži
Fig. 9: Healed wounds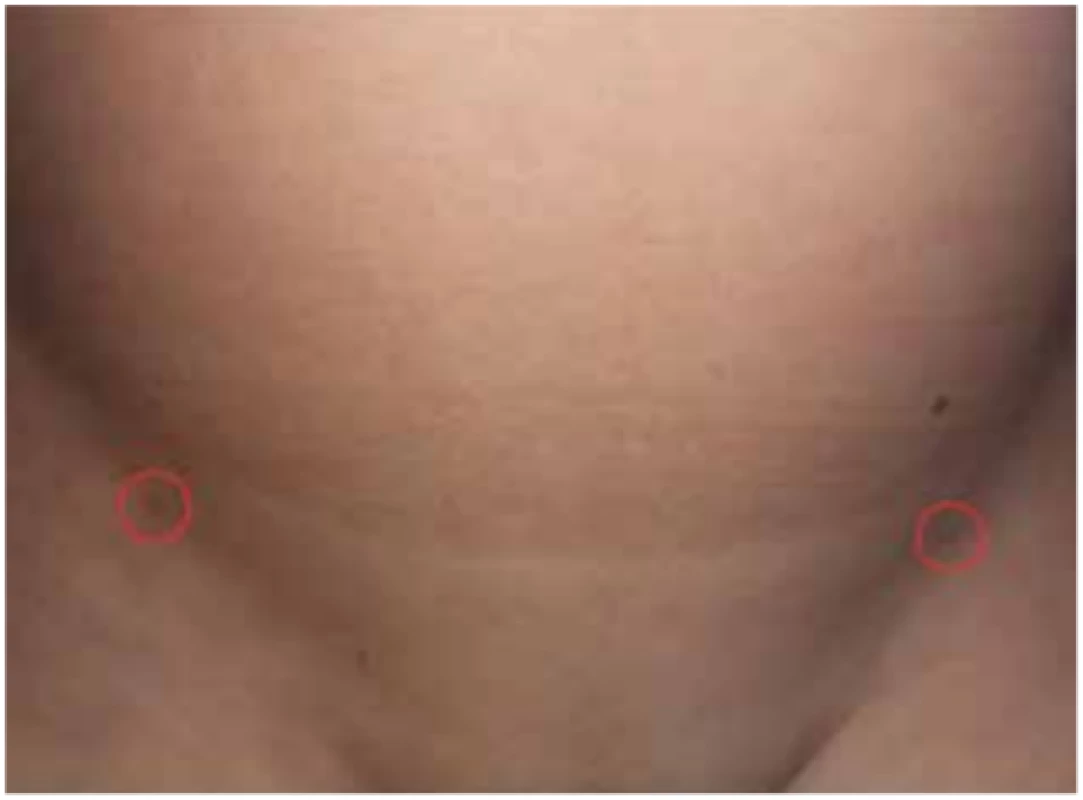
VÝSLEDKY
Na Klinice dětské chirurgie FN v Motole bylo od ledna 2018 do ledna 2020 operováno 73 pacientů (25 chlapců a 48 dívek) technikou PIRS. Medián věku byl 68 měsíců, průměr 73 měsíců, nejmladšímu pacientovi bylo 22 měsíců, nejstaršímu 15 let. 90 % operací bylo vedeno stejným dvoučlenným týmem chirurgů.
Diagnóza tříselné kýly byla po zavedení kamery do dutiny břišní verifikována, v našem souboru bylo 53 pravostranných a 38 kýl levostranných tříselných kýl. V 18 případech se jednalo o kýlu oboustrannou, ale jen ve 13 případech byla tato diagnóza stanovena již před operací. Ve 3 případech se předoperační diagnóza tříselné kýly na jedné straně nepotvrdila a pacienti byli s diagnózou inguina molle doporučeni k dispenzarizaci. K uzávěru tříselného kanálu byl použit u 57 pacientů nevstřebatelný pletený steh, v 16 případech monofilní nevstřebatelné vlákno. Operace byla ve 20 případech sdružena s plastikou pupeční kýly, dalšími přidruženými výkony byly ve 2 případech disoluce konglutinované předkožky a frenulotomie. V jednom případě byla plastika PIRS součástí diagnostického urologického výkonu (cystoskopie a zavedení urodynamických katétrů). V 7 případech byla diagnóza tříselné kýly stanovena při laparoskopii z jiné indikace: 4 při revizi dutiny břišní s apendektomií pro flegmonózní apendicitidu, 1 při resekci Meckelova divertiklu a 2 při operaci z urologické indikace při vyšetření intersexu. Medián operačního času byl 34 minut, průměr pak 38 (resp. 39 minut pro bilaterální zákrok), nejkratší operace trvala 14 minut a nejdelší výkon 156 minut (střevní anastomóza po resekci Meckelova divertiklu).
V souboru se vyskytly 3 recidivy (3,3 %), vždy u unilaterálního výkonu. První recidiva byla vyřešena technikou rePIRS, u dalšího pacienta na přání rodičů otevřenou technikou. Ve třetím případě pacient k další kontrole na naše pracoviště nedorazil.
Zaznamenali jsme i komplikace v ráně. U jedné pacientky byl opakovaně ošetřován granulom vzniklý jako reakce na nevstřebatelný pletený stehový materiál. 6 měsíců od výkonu byla tato pacientka indikována k odstranění stehu v třísle v celkové anestezii (vzhledem k anxietě), po odstranění stehu obtíže ustaly a u pacientky nedošlo k recidivě kýly. U dvou pacientů se objevila po operaci sekrece z kožní incize v pupku s kultivačně prokázaným staphylococcus aureus, která však po lokální terapii odezněla do týdne bez nutnosti antibiotické terapie.
Doba hospitalizace byla identická jako u pacientů po operaci otevřenou technikou (12−24 hod.). Pacienti mohli začít s plnou pohybovou aktivitou bez omezení 4−6 týdnů po operaci, tedy ve srovnatelném čase jako po otevřené plastice třísla. Rodiče i pacienti byli s estetickým výsledkem výkonu velmi spokojeni.
DISKUZE
Nespornou výhodou metody PIRS proti otevřené plastice je možnost vizualizovat druhostranný tříselný kanál. Riziko, že se tříselná kýla u dítěte projeví po otevřené operaci i na druhé straně, se pohybuje od 4−31 % [3]. Průkazy druhostranné hernie kontrastní studií nebo ultrazvukovým vyšetřením nejsou spolehlivé. Laparoskopie v řešení tříselné kýly u dětí tak byla nejdříve chápána jako diagnostická – jako jediná metoda, která spolehlivě prokáže otevřený tříselný kanál [4]. Misra a kol. v roce 1995 popsali jako první řešení tříselné kýly u dětí laparoskopicky [5]. V roce 1998 publikovali Schier a kol. první soubor laparoskopicky řešených kýl u dívek pomocí 3portové laparoskopie se založením intrakorporálního Z-stehu na zející ústí tříselného kanálu [6]. O rok později zveřejnili výsledky laparoskopického řešení tříselné kýly u chlapců pomocí intrakorporálního tabáčkového stehu Montupet a Esposito, ve svém souboru uvádějí 4,4 % recidivu [7]. Skutečným průlomem v laparoskopii tříselné kýly u dětí byla v roce 2006 publikace prof. Dariusze Patkowského z polské Vratislavy, který zveřejnil 1portovou laparoskopickou techniku uzávěru tříselného kanálu pomocí perkutánně založeného stehu s excelentními kosmetickými výsledky [2,8]. Tato Patkowského technika je v posledních letech postupně přijímána a rozvíjena na pracovištích dětské chirurgie v celé Evropě [9,10]. Otevřená hernioplastika však stále zůstává technikou volby na mnohých dětsko-chirurgických pracovištích, i přes to, že randomizované kontrolní studie udávají stejný počet komplikací a počet recidiv u obou – otevřené i laparoskopické hernioplastiky a identickou dobu hospitalizace [11]. Ve studii Gause a kol. se dokonce zaměřují i na děti mladší než tři roky, které podstoupily laparoskopii a v jejich souboru měly ve srovnání s otevřenou operací kýly stejné škály pooperační bolesti, stejný počet komplikací a rekurencí kýly [12]. Kantor et al. ve své studii z roku 2019 uvádějí, že pacienti po laparoskopické hernioplastice měli mírně zvýšené riziko ranných zánětlivých komplikací než pacienti po otevřené hernioplastice, ale snížené riziko ascensu varlete [13]. U našich pacientů jsme však větší počet případů komplikací v ráně nepozorovali. Technika PIRS nabízí i lepší kosmetický výsledek – u této techniky není místo po vpichu a zauzlení stehu v třísle vůbec viditelné a incize pro port videokamery je skryta v obvodu pupku [14].
Problémem otevřené techniky může být izolace velmi tenkého kýlního vaku od funiculus spermaticus a s tím spojené riziko zhmoždění ductus deferens a testikulárních cév zejména u nezralých dětí. Při technice PIRS se ductus deferens a cévy varlete nehmoždí [15], jeho oddělení od kýlního vaku se provádí pod videokontrolou se zvětšením. V našem souboru k peroperačnímu poranění ductus deferens a cév varlete nedošlo, v ambulantním sledování dosud nebyla pozorována ani atrofie varlete. Technikou PIRS jsme však operovali téměř dvakrát více děvčat než chlapců (48 : 25). Při zavádění této metody do praxe je pro chirurga operace dívky jednodušší a méně riziková právě pro nepřítomnost cévních struktur a duktu.
Pokud po otevřené hernioplastice dojde u dětí k recidivě, je většinou způsobena nedostatečně vysokým podvazem processus vaginalis (tedy podvazem distálně od anulus inguinalis profundus). Při plastice PIRS je podvaz vysoko, přímo nad anulus ingunalis profundus. Reoperace je při recidivě tříselné kýly při otevřené operaci obtížná – je zde vysoké riziko poranění ductus deferens a testikulárních cév při preparaci v jizvě. Toto nebezpečí při reoperaci technikou PIRS zcela odpadá. V našem souboru se vyskytly tři recidivy po technice PIRS. U jednoho pacienta došlo zřejmě k technické chybě – nedostatečným zauzlením stehu tříselného kanálu. Druhý pacient byl indikován k technice PIRS i přesto, že měl diagnostikovanou poruchu pojivové tkáně. Na základě této zkušenosti u tohoto typu pacientů doporučujeme otevřenou plastiku s přerušením kýlního vaku, jen podvaz vaku je zřejmě v této skupině pacientů nedostatečný. Třetí recidiva byla dána neřešenou chronickou úpornou zácpou, kterou rodiče při indikaci k operaci neuvedli. Domníváme se, že nastavením režimového opatření ke zlepšení střevní pasáže by se dalo recidivě kýly předejít.
Mezi publikovanými peroperačními komplikacemi metody PIRS je punkce ilických cév při zavádění jehly perkutánně. Krvácení bylo autory zastaveno kompresí třísla a nebylo třeba cévní intervence [8]. Mezi pooperační komplikace PIRS techniky je nutné zařadit stehový granulom v třísle [11] a popsaný strangulační ileus pro adheze ke stehu v ústí tříselného kanálu [8]. Výskyt komplikací PIRS metody je však zcela srovnatelný s ostatními technikami [8].
V období learning curve není průměr operačních časů jednotlivých výkonů zcela validní, ale z hodnocení našeho souboru vyplývá, že operační čas u pacientů řešených technikou PIRS byl zpočátku delší než u otevřené hernioplastiky, po získání zkušeností s PIRS technikou je operační čas stejný. Obdobné operační časy ve srovnání s našimi udávají i Wolak a kol. (2014) – průměrný čas 29 min. (minim. 15 min. – max. 65 min.) – myšleno od natření operačního pole dezinfekcí po zalepení rány na pupku [8]. U oboustranné hernie jsou operační časy v našem souboru dokonce kratší než u otevřené bilaterální plastiky.
ZÁVĚR
Metoda plastiky tříselné kýly technikou PIRS se v naší iniciální studii prokázala jako bezpečná alternativa otevřeného výkonu v třísle. PIRS umožňuje dětem rychlý návrat k běžnému životu po operaci, nezanechává viditelné jizvy a kosmetický výsledek je excelentní. Výskyt komplikací není statisticky vyšší než u ostatních chirurgických technik. Naše zkušenosti s touto technikou jsou v souladu s publikovanou literaturou – jde o efektivní miniinvazivní metodu, která je pro dětské pacienty bezpečná. Řešení tříselné kýly u dětí technikou PIRS umožňuje vizualizaci peritoneální dutiny a tím detekci dalších nitrobřišních abnormalit – např. intersexu, tumoru. Nabízí diagnostiku a preventivní uzavření otevřeného kontralaterálního anulus inguinalis profundus a současné řešení pupeční hernie. Je metodou volby u pacientů, kde si indikující chirurg není přítomností druhostranné kýly zcela jistý.
Seznam zkratek
PIRS – percutaneous internal ring suturing – laparoskopická plastika tříselné kýly perkutánně založeným stehem
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v jiném časopise. Fotodokumentace publikována se souhlasem rodičů.
MUDr. Barbora Frýbová, Ph.D.
Klinika dětské chirurgie
2. lékařské fakulty UK v Praze a FN v Motole
e-mail: barbora.frybova@fnmotol.cz
Sources
- Šnajdauf J, Škába R, et al. Dětská chirurgie. Praha, Galén 2005.
- Patkowski D, Czernik J, Chrzan R, et al. The efficacy of percutaneous internal ring suturing (PIRS) – a simple minimal invasive technique for inguinal hernia repair in children. J Lap Adv Surg Tech. 2006;16 : 513−17. doi: 10.1089/lap.2006.16.513.
- Chan IH, Tam PK. Laparoscopic inguinal hernia repair in infants and children: state-of-art technique. Eur J Pediatr Surg. 2017;27(06): 456−471. doi: 10.1055/s-0037-1608685.
- Grossmann PAW. The efficacy of laparoscopic examination of the internal inguinal ring in children. J Pediatr Surg. 1995;30 : 214−218. doi: 10.1016/0022-3468(95)90562-6.
- Misra D, Hewitt G, Potts SR, et al. Transperitoneal closure of the internal ring in incarcerated infantile inguinal hernias. J Pediatr Surg. 1995;30 : 95−96. doi: 10.1016/0022-3468(95)90619-3.
- Shier F. Laparoscopic herniorrhaphy in girls. J Pediatr Surg. 1998;33 : 1495−1497. doi: 10.1016/s0022-3468(98)90483-3.
- Montupet P, Esposito C. Laparoscopic treatment of congenital inguinal hernia in children. J Pediatr Surg. 1999;34 : 42042−3. doi: 10.1016/s0022-3468(99)90490-6.
- Wolak PK, Patkowski D. Laparoscopic inguinal hernia repair in children using the percutaneous internal ring suturing technique – own experience. Videosurgery Miniinv. 2014;9(1):53−58. doi: 10.5114/wiitm.2014.40389.
- Erginel B, Akin M, Yildiz A, et al. Percutaneous internal ring suturing as a first choice laparoscopic inguinal hernia repair method in girls: a single-center study in 148 patients. Pediatr Surg Int. 2016;32(7):697−700. doi: 10.1007/s00383-016-3903-4.
- Barroso C, Etlinger P, Alves AL, et al. Learning curves for laparoscopic repair of inguinal hernia and communicating hydrocele in children. Front Pediatr. 2017;27;5 : 207. doi: 10.3389/fped.2017.00207.
- Koivusalo AI, Korpela R, Wirtavuori K, et al. A single-blinded, randomized comparison of laparoscopic vs open repair of pediatric inguinal hernia. Pediatrics 2009;123 : 332−337. doi: 10.1542/peds.2007-3752.
- Gause CD, Sacco Casamassima MG, et al. Laparoscopic versus open inguinal hernia repair in children <3: a randomized controlled trial. Pediatr Surg Int. 2017;33 : 367−376. doi: 10.1007/s00383-016-4029-4.
- Kantor N, Travis N, Wayne C, et al. Laparoscopic versus open inguinal hernia repair in children: which is the true gold-standard? A systematic review and meta-analysis. Pediatr Surg Int. 2019;35(9):1013−1026. doi: 10.1007/s00383-019-04521-1.
- Erginel B, Akin M, Yildiz A, et al. Percutaneous internal ring suturing as a first choice laparoscopic inguinal repair method in girls: a single-center study in 148 patients. Pediatr Surg Int. 2016;32(7):697−700. doi: 10.1007/s00383-016-3903-4.
- Tanriverdi HI, Senel U, Ozmen Z, et al. Does the percutaneous internal ring suturing technique impair testicular vascularization in children undergoing inguinal hernia repair? J Laparoendosc Adv Surg Tech A. 2015;25(11):951−953. doi: 10.1089/lap.2015.0234.
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2020 Issue 6-
All articles in this issue
- Zenkerův divertikl – efektivita endoskopické terapie
- Aktualizace a přehled v diagnostice funkčních anorektálních poruch – standardizovaný protokol vyšetření pro high-resolution anorektální manometrii a Londýnská klasifikace
- Konfokální laserová endomikroskopie v diagnostice lézí žlučových cest a pankreatu – pilotní prospektivní studie
- Endoskopická léčba pilonidálního sinu (E.P.Si.T.) − první zkušenosti a výsledky
- Rukou asistovaná laparoskopická nefrektomie u morbidně obézních nemocných
- Řešení tříselné kýly u dětí technikou PIRS (percutaneous internal ring suturing)
- Ženy a chirurgie
- Zemřel docent František Vyhnánek
- 3D high-resolution anorektální manometrie – vybrané kazuistiky
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Řešení tříselné kýly u dětí technikou PIRS (percutaneous internal ring suturing)
- Endoskopická léčba pilonidálního sinu (E.P.Si.T.) − první zkušenosti a výsledky
- Zenkerův divertikl – efektivita endoskopické terapie
- Aktualizace a přehled v diagnostice funkčních anorektálních poruch – standardizovaný protokol vyšetření pro high-resolution anorektální manometrii a Londýnská klasifikace
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

