-
Medical journals
- Career
Bariatrická/metabolická chirurgie v léčbě diabetu z pohledu diabetologa
Authors: M. Haluzík 1,2,3
Authors‘ workplace: Centrum experimentální medicíny a Centrum diabetologie, Institut klinické a experimentální medicíny, Praha 1; Ústav lékařské biochemie a laboratorní diagnostiky 1. lékařské fakulty Univerzity Karlovy a Všeobecné fakultní nemocnice Praha 2; Endokrinologický ústav, Praha 3
Published in: Rozhl. Chir., 2019, roč. 98, č. 2, s. 46-51.
Category: Review
Overview
Bariatrická chirurgie je tradičně používanou metodou pro léčbu těžších stupňů obezity. Stále však přibývá důkazů o tom, že jde také o mimořádně účinný přístup při léčbě metabolických komplikací obezity, především diabetes mellitus 2. typu. V tomto článku shrnujeme výsledky studií sledujících vliv bariatrické chirurgie na metabolické komplikace obezity a diskutujeme možné mechanismy, kterými tento přístup zlepšuje kompenzaci diabetu a u řady pacientů vede i k jeho remisi. Zabýváme se i výsledky recentně publikovaných studií přímo srovnávajících účinnost bariatrické chirurgie a intenzivní medikamentózní léčby diabetu. Podrobně se věnujeme novému konsenzu o postavení bariatrické chirurgie v léčebném algoritmu 2. typu a diskutujeme praktické aspekty přípravy diabetiků k bariatrické operaci a jejich dlouhodobého pooperačního sledování.
Klíčová slova:
bariatrická chirurgie – obezita – remise diabetu
Úvod
Chirurgická léčba pacientů s vyššími stupni obezity patří k důležitým terapeutickým přístupům a představuje prakticky jedinou možnost, jak u těchto nemocných dosáhnout dlouhodobě udržitelného významného snížení hmotnosti [1]. V posledních letech se však stále více diskutují výrazné metabolické účinky bariatrické chirurgie, kdy řada operací vede ke zlepšení metabolických komplikací obezity – především diabetu 2. typu (DM 2. typu), a to často dříve, než dojde k podstatnému úbytku hmotnosti. Proto se v poslední době stále více používá pojem metabolická chirurgie, který vychází z předpokladu, že cílem bariatrické operace je primárně zlepšit kompenzaci či v optimálním případě docílit remise diabetu [2].
V tomto článku podáváme přehled současných indikací k bariatrické chirurgii a diskutujeme praktické aspekty přípravy a sledování diabetiků po bariatrické léčbě. Zároveň diskutujeme mechanismy, kterými bariatrická chirurgie zlepšuje kompenzaci diabetu a perspektivy tohoto léčebného přístupu u pacientů s diabetem.
Bariatrická chirurgie: typy operací a jejich metabolické účinky
Bariatrická chirurgie (z řeckého baros – těžký) je definována jako elektivní operace prováděná na dosud prakticky intaktním a jinak zdravém trávicím traktu s cílem snížení hmotnosti [3]. Tento léčebný postup je zcela zásadní možností vedoucí k zásadnímu poklesu tělesné hmotnosti i ke zlepšení dalších přidružených onemocnění včetně dyslipidemie, arteriální hypertenze, syndromu spánkové apnoe, výskytu některých zhoubných nádorů a především kompenzace DM 2. typu.
Hlavní důkazy o dlouhodobé bezpečnosti a účinnosti bariatrické chirurgie pocházejí z rozsáhlé švédské studie SOS (Swedish Obese Subjects Study) [4]. Tato studie dlouhodobě sledovala pacienty s obezitou léčené konzervativně a srovnávala výsledky léčby s pacienty, kteří podstoupili bariatrickou operaci. SOS studie prokázala, že operační léčba obezity vedla nejen k dlouhodobému snížení hmotnosti, ale také poklesu případů nově vzniklého diabetu, snížení kardiovaskulárních komplikací a úmrtí z kardiovaskulárních příčin. I další později provedené studie naznačují, že při včasném provedení bariatrické operace je velmi vysoká pravděpodobnost úplné normalizace glukózového metabolismu – tedy remise diabetu [5]. Prakticky u všech pacientů dochází po bariatrické operaci přinejmenším k výraznému zlepšení kompenzace diabetu a snížení nutnosti podávání antidiabetické léčby. Přímé srovnání účinnosti intenzivní léčby diabetu farmakoterapií s léčbou pomocí bariatrické chirurgie ukazuje jednoznačně vyšší účinnost bariatrické léčby [6].
Bariatrické operace tradičně dělíme na výkony restriktivní (například bandáž žaludku, žaludeční plikace), kombinované (například gastrický bypass) a malabsorpční (biliopankreatická diverze) [3]. U restriktivních výkonů dochází různým mechanismem ke zmenšení objemu žaludku, které mechanicky brání požití většího množství potravy [7]. Sekundárně se pak kromě snížení hmotnosti zlepšují i další metabolické parametry. Typickým kombinovaným výkonem je gastrický bypass [8]. Zde kromě určitého zmenšení objemu žaludku dochází navíc k vyřazení části tenkého střeva z kontaktu s potravou. Toto pak přináší také významné metabolické efekty nad rámec snížení hmotnosti. Tubulizace žaludku (sleeve gastrectomy) je sice svým provedením restriktivní operace (provádí se resekce větší části žaludku a ponechaná část má pak tvar tenké trubice) [9]. Byly však u ní prokázány metabolické efekty nad rámec snížení hmotnosti. Biliopankreatická diverze je výkon vyřazující značnou část tenkého střeva z kontaktu s potravou [10]. Jde o nesmírně účinnou operaci, která však může zejména u méně spolupracujících nemocných vést k nežádoucím účinkům plynoucím z malabsorpce.
Mechanismus působení kombinovaných a malabsorpčních bariatrických operací je dosud objasněn pouze částečně. Podle současných poznatků zahrnuje zvýšenou sekreci gastrointestinálních hormonů z distálních částí tenkého střeva (především glukagon-like peptidu 1), změny v produkci a sekreci žlučových kyselin, neurální mechanismy a změny střevní mikroflóry a celou řadu dalších dosud detailně neobjasněných dějů [11,12]. Důležitou součástí působení kombinovaných a malabsorpčních bariatrických operací je také vynechání proximální části tenkého střeva z kontaktu s potravou [13–15]. Ovšem přesné mechanismy působení tohoto vyřazení jsou rovněž ze značné části neobjasněny.
Indikace bariatrické chirurgie
Indikace k chirurgické léčbě obezity vychází z evropských interdisciplinárních doporučení [16]. Indikací bariatrického výkonu je závažná obezita definovaná jako obezita 3. stupně (BMI ≥40) nebo obezita 2. stupně (BMI 35–40) s komplikacemi zejména metabolickými, oběhovými, kloubními apod. Požadovaná hodnota BMI může být i dřívější, pokud je adekvátně dokumentována. Dosažený pokles hmotnosti pod tuto mez pak není kontraindikací bariatrického výkonu, a to zejména pokud byl dosažen intenzivní léčbou před operací nebo pokud pacienti po podstatném zhubnutí opět začínají zvyšovat svou hmotnost. Pacienti s obezitou a DM 2. typu tak mohou být k bariatrickému výkonu indikováni i za předpokladu, že jejich aktuální BMI je nižší než 35 kg/m2, pokud lze dokumentovat, že měli v minulosti BMI vyšší než tuto hodnotu. Perspektivně lze s vysokou pravděpodobností předpokládat rozšíření indikací bariatrické chirurgie i na diabetiky s nižším BMI. Této otázce se podrobněji věnujeme níže.
Zcela zásadním předpokladem dlouhodobé úspěšnosti bariatrické operace je dostatečně dlouhé období nechirurgické péče se snahou o konzervativní snížení hmotnosti. V tomto období je zdokumentována spolupráce pacienta a jeho schopnost dodržovat lékařská doporučení. Zde by měl být pacient v ideálním případě sledován obezitologem, případně lékařem s obezitologickou kvalifikací. Nutná je opakovaná a podrobná edukace pacienta o dietních a režimových opatřeních. Pacient by měl zároveň prokázat, že je schopen tato lékařská doporučení dodržovat. Trvání tohoto sledování není přesně stanoveno. Podle našich zkušeností by to však měla být nejméně doba šesti měsíců až jednoho roku. Výhodou je kombinovat návštěvy u obezitologa s edukací nutriční terapeutkou, která s pacientem opakovaně diskutuje optimální složení jídelníčku a jeho úpravy dle aktuálního vývoje hmotnosti. V tomto období je také velmi důležité pacientovi podrobně vysvětlit podstatu plánovaného operačního výkonu, jeho možná rizika i omezení, která může přinést. Řada bariatrických výkonů spojených se zmenšením objemu žaludku vyžaduje od pacienta výrazné zmenšení porcí a zvýšení četnosti příjmu potravy v menších dávkách (obvykle 5–6 denně). Je výhodné pacienty již v předoperačním období na tento režim postupně přivykat.
Ideálním místem přípravy nemocného k bariatrickému výkonu a jeho dlouhodobého sledování je obezitologické centrum s multidisciplinárním týmem odborníků zahrnujícím obezitologa (respektive diabetologa, internistu, endokrinologa či praktického lékaře), bariatrického chirurga, psychologa, nutriční terapeutku a dle potřeby také anesteziologa, gastroenterologa a lékaře a jiné odborníky dalších specializací. Možnost kontaktu pacienta se všemi uvedenými odborníky umožňuje správně rozhodnout o indikaci konkrétního výkonu a navíc i zvyšuje informovanost pacienta o jeho výhodách i nevýhodách.
Aktuální doporučení České diabetologické společnosti (ČDS) uvádějí, že chirurgické řešení obezity při diabetu 2. typu je nejúčinnější metodou, která vede ke zlepšení kompenzace diabetu (www.diab.cz). U cca 80 % nemocných vede k vymizení známek diabetu a k přechodu do poruchy glukózové homeostázy či k úplné normalizaci tolerance glukózy. Umožní obvykle vysazení inzulinu a snížení dávek perorálních antidiabetik. Pokud je BMI nad 35 kg/m2 a jsou-li přítomné další rizikové faktory, měla by být indikace k bariatrickému výkonu u obézního nemocného s diabetem 2. typu vždy uvážena. Podstatně podrobnější a konkrétnější je nový konsenzus o využití metabolické chirurgie v léčbě diabetu, kterému se věnujeme níže.
Kontraindikace bariatrického výkonu
Bariatrický výkon je kontraindikován, pokud nelze doložit žádnou dosavadní obezitologickou péči nebo není-li pacient schopen účasti v dlouhodobém medicínském sledování [17]. Provedení výkonu u takto nedostatečně připraveného nemocného, u kterého není záruka dobré compliance, je hrubou chybou, která může významně zvýšit riziko dlouhodobých komplikací.
Dalšími kontraindikacemi bariatrického výkonu je dekompenzace závažného psychického onemocnění, abusus alkoholu a/nebo drogová závislost, nemoc aktuálně ohrožující život a neschopnost sebepéče [18]. Věk nad 60 let není absolutní kontraindikací, ovšem u pacientů starších 60 let máme k dispozici málo dat, která by umožnila dlouhodobý přínos bariatrické chirurgie jednoznačně posoudit. Jedná-li se o nemocné s DM 2. typu s neuspokojivou kompenzací a krátkým trváním diabetu, je jistě rozumné výkon zvážit s perspektivou možného dosažení remise diabetu nebo přinejmenším výrazného zlepšení jeho kompenzace.
Je velmi důležité, aby všichni nemocní, u kterých je zvažována bariatrická operace, měli realistický náhled na její očekávané výsledky, pokud jde o snížení hmotnosti a zlepšení přidružených onemocnění. Pacientům je třeba vysvětlit, že by neměli očekávat úplnou normalizaci hmotnosti, která je ve většině případů neuskutečnitelná a ze zdravotního hlediska není ani nezbytně nutná. Dále je potřebné zdůraznit i nutnost celoživotního dodržování dietních opatření a pokračování ve spolupráci s obezitologem/diabetologem a bariatrickým chirurgem, eventuálně i psychologem.
Dalšími kontraindikacemi bariatrických výkonů jsou gravidita, sekundární obezita a pochopitelně také neúnosnost pacienta k provedení operace v celkové anestezii. Gravidita naopak není kontraindikována u pacientek po bariatrickém výkonu. Díky snížení hmotnosti a zlepšení řady hormonálních parametrů mohou po bariatrické operaci otěhotnět i pacientky, kterým se to před bariatrickým výkonem nedařilo [19].
Předoperační vyšetření před bariatrickou operací
Předoperační vyšetření před bariatrickou operací je u jednotlivých bariatrických výkonů podobné. Kromě obvyklého interního vyšetření před břišní operací srovnatelného rozsahu je zapotřebí posoudit motivaci pacienta, jeho náhled (očekávání) a ochotu účastnit se dalšího sledování. Proto je nezbytnou součástí přípravy cílené psychologické vyšetření. Zde je nutné odhalit především poruchy příjmu potravy typu záchvatovitého přejídání, které by pooperačně mohlo vést k velmi závažným komplikacím.
Dále je obvykle požadováno endoskopické a RTG vyšetření horní části trávicího traktu (polykací akt), spirometrické vyšetření a ultrasonografické vyšetření břicha s posouzením velikosti levého jaterního laloku. Výrazněji zvětšený levý jaterní lalok může mechanicky komplikovat provedení bariatrického výkonu. Jeho zmenšení je možné dosáhnout 1–2týdenním nasazením nízkokalorické diety, obvykle za hospitalizace.
U pacientů s těžkou obezitou (BMI vyšší než 50 kg/m2) je možné dvoustupňové provedení operace – jednodušší restriktivní výkon v prvním kroku a po redukci hmotnosti navázaní komplikovanějším výkonem kombinovaným, jehož provedení je po určitém poklesu hmotnosti technicky výrazně jednodušší. V řadě případů může však u dobře spolupracujících pacientů dlouhodobě postačit i samotný restriktivní výkon.
Výběr bariatrického výkonu
Výběr konkrétního bariatrického výkonu musí vycházet z úplného vyhodnocení všech získaných informací. Zohledňujeme pochopitelně i přání pacienta. Očekávaný průměrný pokles hmotnosti, pravděpodobnost jeho udržení a metabolické přínosy stoupají od gastrické bandáže přes tubulizaci žaludku a gastrický bypass až k biliopankreatické diverzi [19,20]. Zároveň se však v podobném pořadí zvyšuje chirurgická náročnost výkonu a také rizika dlouhodobých nutričních deficitů a malabsorpce [17,18].
Z hlediska kompromisu mezi operační proveditelností výkonu, přímými metabolickými účinky a dlouhodobými nežádoucími účinky by se pro diabetika s neuspokojivě kompenzovaným diabetem mohl jako optimální jevit gastrický bypass [21], jehož dostupnost na kvalitních a dostatečně zkušených chirurgických pracovištích je však v českých podmínkách poněkud nedostatečná. Dobrý poměr mezi účinností a bezpečností má i tubulizace žaludku [22]. V ČR poměrně často užívaná plikace žaludku zatím nemá dostatek dlouhodobých dat o účinnosti a dosavadní výsledky naznačují, že jde o čistě restriktivní operaci bez metabolické komponenty nad rámec redukce hmotnosti [23]. Sporný je především dlouhodobější přínos tohoto výkonu. Nicméně i krátkodobější redukce hmotnosti může být u řady pacientů z hlediska ovlivnění metabolických komplikací obezity významná.
Sledování pacienta po bariatrické operaci
Pro pacienty s obezitou bez diabetu je podle evropských doporučení první obezitologická kontrola indikována měsíc po výkonu a další následují v prvním roce po 3 měsících, ve druhém po půlroce a dále nejméně jednou ročně. U diabetiků po bariatrické operaci nejsou podobně přesná doporučení k dispozici. Nutná frekvence kontrol bude jistě vyšší u pacientů s intenzivní předoperační antidiabetickou léčbou, kterou je ve většině případů nutné výrazně zredukovat, případně vysadit.
Diabetikovi s plánovanou bariatrickou operací je nutné již předoperačně poskytnout glukometr k provádění selfmonitoringu. Pokud je tento pacient léčen medikací zvyšující riziko hypoglykemie, je nutná také podrobná edukace stran úprav dávek, případně jejího vysazení po operaci. V prvních měsících po operaci mohou být nutné i časté konzultace s diabetologem. Předčasné vyřazení pacienta z dispenzarizace nebo příliš nízká frekvence kontrol operovaného diabetika by v této fázi byla zásadní chybou. Výše zmíněná remise diabetu může být v některých případech pouze dočasná a její dosažení nezávisí pouze na typu operace, ale také na délce trvání diabetu před operací, přičemž kratší předoperační trvání diabetu pravděpodobnost remise významně zvyšuje. Faktory zvyšující pravděpodobnost remise diabetu po bariatrické chirurgii jsou uvedeny v Tab. 1.
Table 1. Faktory zvyšující pravděpodobnost remise diabetu
Tab. 1: Factors increasing the likelihood of diabetes remission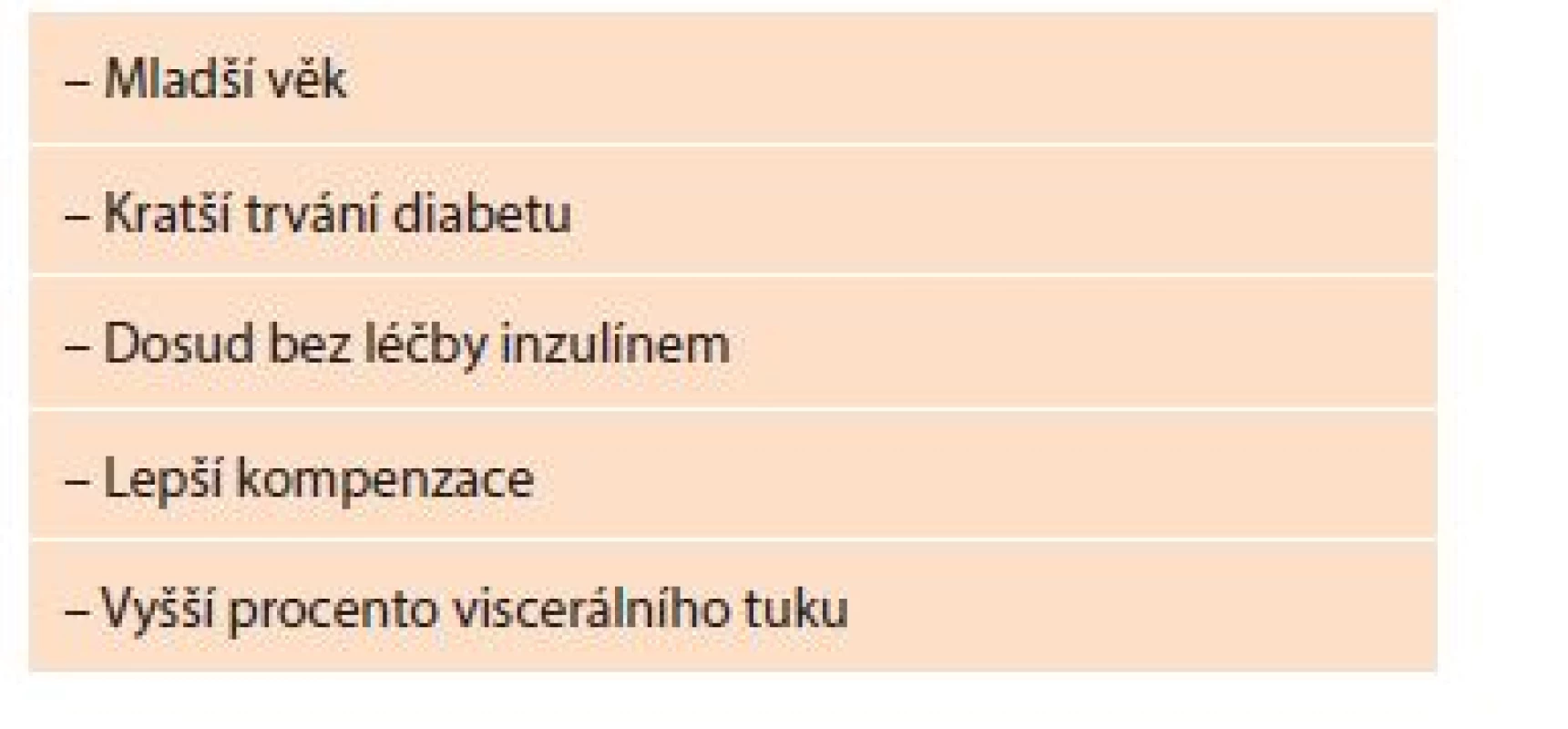
V rámci kontrol po bariatrické operaci je u diabetika kromě klasických metabolických parametrů a sledování poklesu hmotnosti také nově nutné zaměření na metabolický a výživový stav. To je důležitější u malabsorpčních výkonů, především biliopankreatické diverze, kde je nezbytná celoživotní pravidelná suplementace vitaminů, mikronutrientů (stopových prvků) a vápníku [10,24].
Možná negativa a úskalí bariatrických výkonů
Jako všechny operační výkony, přináší i bariatrická chirurgie potenciální riziko chirurgických komplikací. Rozsáhlejší výkony malabsorpční či kombinované jsou pak zatíženy relativně vyšším výskytem perioperačních a časných pooperačních komplikací než výkony restriktivní [18]. Nicméně celkový výskyt uvedených komplikací je stále v rukou zkušeného chirurga relativně nízký. Celková frekvence komplikací je často srovnávána s výskytem komplikací po laparoskopické cholecystektomii.
Z dlouhodobého hlediska je nutné sledovat případné nutriční deficity [19]. Například gastrický bypass je podle některých studií až v 50 % případů spojen s deficitem železa a vitaminu B12 [25]. Poměrně častý je i deficit vitaminu D. Ten je ovšem přítomen u vysokého procenta pacientů s obezitou již předoperačně.
I po poměrně jednoduchých typech operací, jako je sleeve gastrectomy, se může vyskytnout deficit vitaminu B12 a kyseliny listové. Zejména v souvislosti s biliopankreatickou diverzí je poměrně častá malabsorpce lipidů, ve 25 % případů i proteinová malnutrice a velmi časté deficity vitaminů rozpustných v tucích, stopových prvků atd. V případě vitaminů mohou být u pacientů po gastrickém bypassu a zejména biliopankreatické diverzi mnohdy nutné 10 - i 100násobně vyšší dávky než u běžných pacientů, mnohdy se neobejdeme bez parenterálního podání [26]. Pokud jde o vstřebávání klasických léků – například hypolipidemik, antihypertenziv či antikoagulancií – nejsou bohužel informace o změnách vstřebávání po uvedených operacích prakticky k dispozici, a je tedy nutné se řídit převážně podle klinického efektu.
Přehled možných deficitů vitaminů a stopových prvků po bariatrických operacích a jeho řešení je uveden v Tab. 2.
Table 2. Deficity vitaminů a stopových prvků po bariatrických operacích
Tab. 2: Vitamin and trace elements deficiencies after bariatric surgery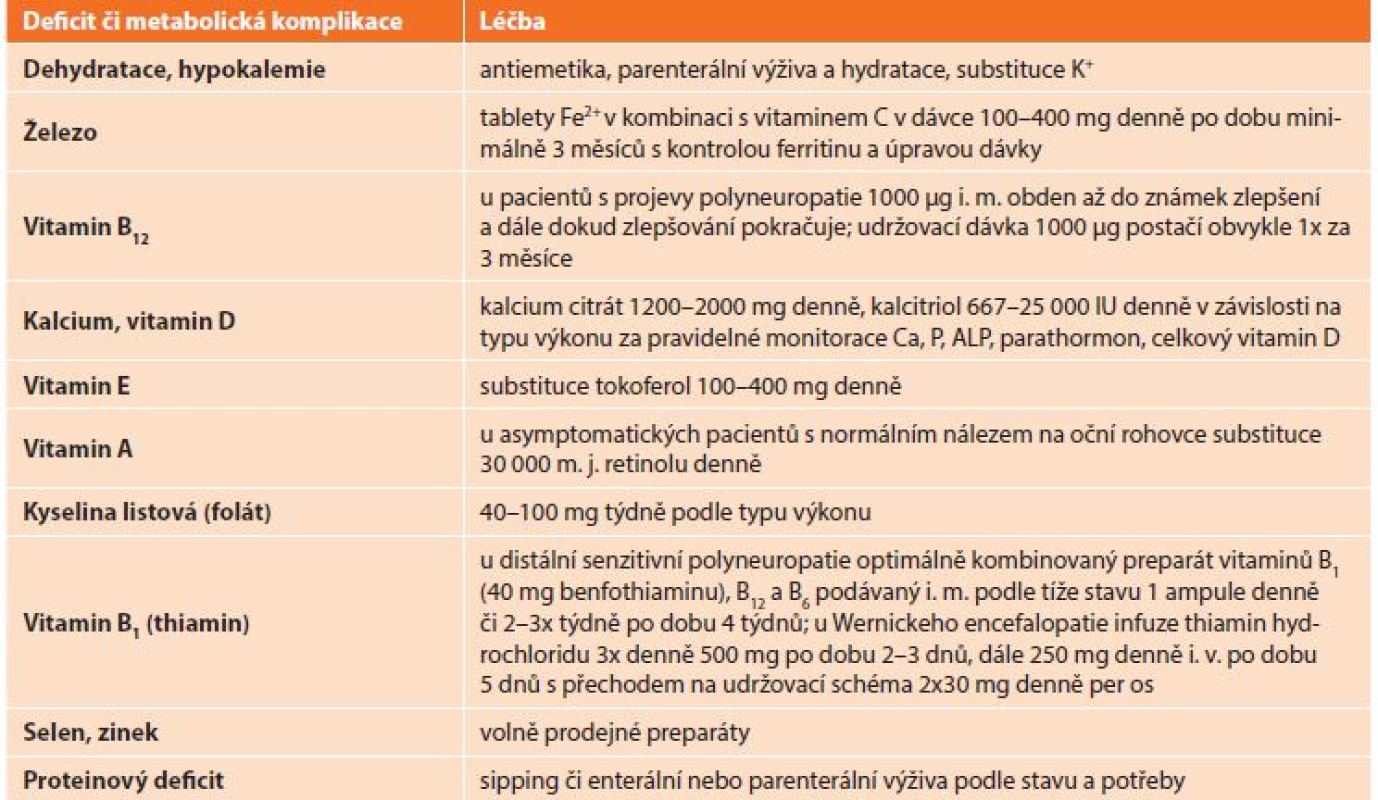
Poznámka: Upraveno podle Sucharda a Stránská: Metabolická chirurgie: definice, indikace, příprava a sledování pacientů internistou in Haluzík et al.: Praktická léčba diabetu, 2. vydání, 2013. Lékaři sledující pacienty po bariatrických operacích by měli klást důraz nejen na úpravy dosavadní antidiabetické, hypolipidemické či antihypertenzní medikace, ale také na pravidelné sledování stavu nutrice, vitaminů a stopových prvků.
Nový konsenzus o využití metabolické chirurgie v léčbě diabetu: změna pohledu na chirurgickou léčbu diabetu?
Společný konsenzus diabetologů, obezitologů, endokrinologů a bariatrických chirurgů, který byl publikován v prestižním americkém časopise Diabetes Care, si klade za cíl zpřesnit postavení bariatrické/metabolické chirurgie v léčbě diabetu 2. typu [27]. Na jeho vypracování se podílelo 48 odborníků z výše uvedených oborů. Návrh konsenzu byl podrobně diskutován v rámci 3. světového kongresu o intervenční léčbě diabetu 2. typu. Kromě toho, že se na jeho vypracování přímo podíleli zástupci nejdůležitějších společností zabývajících se léčbou diabetu a obezity, byl uvedený konsenzus v době publikace podpořen dalšími 45 odbornými společnostmi z různých částí světa včetně České obezitologické společnosti.
Hlavním výstupem konsenzu jsou doporučení pro chirurgickou léčbu diabetu 2. typu, která jsou velmi konkrétní a vymezují využití metabolické chirurgie jako integrální součásti léčby již časných stadií diabetu 2. typu. Doporučovaný postup je podrobně uveden na Schématu 1. V zásadě doporučuje u diabetiků 2. typu s BMI>40 kg/m2 co nejčasnější provedení metabolické chirurgie (zároveň se zahájením farmakologické léčby diabetu). Provedení metabolické chirurgie je pak doporučováno i u pacientů s obezitou 2. stupně (BMI>35 kg/m2) a neuspokojivě kompenzovaným diabetem i přes optimální farmakoterapii a režimová opatření. Zvážení provedení metabolické chirurgie je pak doporučováno u diabetiků 2. typu s uspokojivou kompenzací diabetu s BMI>35 kg/m2 a u neuspokojivě kompenzovaných diabetiků 2. typu s BMI v rozmezí 30−34,9 kg/m2. U Asiatů je ve všech případech doporučeno snížení hranice BMI o 2,5 s ohledem na rozdílnou distribuci tuku a odlišný BMI u obézních diabetiků (vyšší podíl viscerálního tuku, a tedy vyšší metabolické riziko již u nemocných s relativně nižším BMI).
Schema 1: Navrhovaný algoritmus využití metabolické chirurgie v léčbě DM 2. typu. Převzato z [27]
Scheme 1: Suggested algorithm for the use of metabolic surgery in the treatment of type 2 diabetes. Taken from [27]![Schema 1: Navrhovaný algoritmus využití metabolické chirurgie v léčbě DM 2. typu. Převzato z [27]<br>
Scheme 1: Suggested algorithm for the use of metabolic surgery in the treatment of type 2 diabetes. Taken from [27]](https://pl-master.mdcdn.cz/media/image_pdf/90948e9da12e87af80163e488b2d7480.jpeg?version=1553161273)
Zároveň také konsenzus zdůrazňuje rozdíl v přístupu mezi bariatrickou chirurgií u pacientů s obezitou a metabolickou chirurgií u diabetiků. Důvodem indikace metabolické chirurgie není pouze snížení hmotnosti pacienta se sekundárními pozitivními metabolickými účinky, ale primárně zlepšení kompenzace či v ideálním případě vyléčení diabetu.
Závěr
Bariatrická/metabolická chirurgie je jednoznačně nejúčinnější léčebnou metodou obezity a diabetu 2. typu. Navíc vede k významnému zlepšení dalších přidružených onemocnění. Pojem metabolická chirurgie znamená, že bychom jako indikaci měli zvažovat primárně zlepšení kompenzace diabetu nebo v ideálním případě jeho úplnou remisi spíše než snahu o „pouhé“ snížení hmotnosti [28].
I z hlediska perspektiv bariatrických operací je stále patrná intenzivní snaha o vývoj nových operačních výkonů, které by tak významně nesnižovaly hmotnost, ale jejich hlavní těžiště by bylo ve zlepšení metabolických komplikací. Lze očekávat i rozšíření indikací bariatrických operací na diabetiky s relativně nižším BMI (30−35 kg/m2)
Objevují se také nové zajímavé instrumentální techniky založené na principech bariatrické chirurgie, avšak prováděné endoskopicky [29]. Ty jsou však zatím převážně ve stadiu klinického testování. V budoucnu lze očekávat pevnější zakotvení indikací bariatrické chirurgie v algoritmu léčby diabetu 2. typu a nepochybně i zvýšení počtu operovaných pacientů. Zároveň je však nezbytně nutné (i v rámci České republiky) vytvoření registrů pacientů, které by umožnily přesné a dlouhodobé sledování účinnosti bariatrické chirurgie a jejího dlouhodobého vlivu na tělesnou hmotnost, metabolické i kardiovaskulární komplikace.
Podporováno RVO VFN 64165
Konflikt zájmů
Autor článku prohlašuje, že není v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise.
prof. MUDr. Martin Haluzík, DrSc.
Centrum diabetologie a Centrum experimentální medicíny IKEM
Vídeňská 1958/9
140 21 Praha 4
e-mail: martin.haluzik@ikem.cz
Sources
1. Rubino F, Cummings DE: Surgery: the coming of age of metabolic surgery. Nat Rev Endocrinol 2012;8 : 702−4.
2. Saverio Papadia F, Nannipieri M, Konrad Karcz W, et al. Metabolic effects of bariatric surgery. J Obes 2011. Available from:doi: [10.1155/2011/838934]
3. Dixon JB, le Roux CW, Rubino F, et al. Bariatric surgery for type 2 diabetes. Lancet 2012,379 : 2300−11.
4. Sjostrom L, Narbro K, Sjostrom CD, et al. Effects of bariatric surgery on mortality in Swedish obese subjects. N Engl J Med 2007;357 : 741–752.
5. Pournaras DJ, Osborne A, Hawkins SC, et al. Remission of type 2 diabetes after gastric bypass and banding: mechanisms and 2 year outcomes. Ann Surg 2010;252 : 966−71.
6. Schauer PR, Bhatt DL, Kirwan JP, et al. Bariatric surgery versus intensive medical therapy for diabetes--3-year outcomes. N Engl J Med 201;370 : 2002−13.
7. Ooi GJ, Doyle L, Tie T, et al. Weight loss after laparoscopic adjustable gastric band and resolution of the metabolic syndrome and its components. Int J Obes (Lond) 2017;41 : 902−8.
8. Nannipieri M, Baldi S, Mari A, et al. Roux-en-Y gastric bypass and sleeve gastrectomy: Mechanisms of diabetes remission and role of gut hormones. J Clin Endocrinol Metab 2013.
9. Shi X, Karmali S, Sharma AM, et al. A review of laparoscopic sleeve gastrectomy for morbid obesity. Obes Surg 2010;20 : 1171−7.
10. Laurenius A, Taha O, Maleckas A, et al. Laparoscopic biliopancreatic diversion/duodenal switch or laparoscopic Roux-en-Y gastric bypass for super-obesity-weight loss versus side effects. Surg Obes Relat Dis 2010;6 : 408−4.
11. Haluzik M, Kratochvilova H, Haluzikova D, et al. Gut as an emerging organ for the treatment of diabetes: focus on mechanism of action of bariatric and endoscopic interventions. J Endocrinol 2018;237:R1−R17.
12. Vitek L, Haluzik M. The role of bile acids in the metabolic regulations. Endocrinol 2016;228:R85−96.
13. Rubino F, Forgione A, Cummings DE, et al. The mechanism of diabetes control after gastrointestinal bypass surgery reveals a role of the proximal small intestine in the pathophysiology of type 2 diabetes. Ann Surg 2006;244 : 741−9.
14. Rubino F, Marescaux J. Effect of duodenal-jejunal exclusion in a non-obese animal model of type 2 diabetes: a new perspective for an old disease. Ann Surg 2004;239 : 1−11.
15. de Jonge C, Rensen SS, Verdam FJ, et al. Impact of duodenal-jejunal exclusion on satiety hormones. Obes Surg 2015.
16. Fried M, Yumuk V, Oppert JM, et al. Interdisciplinary European guidelines on metabolic and bariatric surgery. Obes Surg 2014;24 : 42−55.
17. Hanipah ZN, Schauer PR. Surgical treatment of obesity and diabetes. Gastrointest Endosc Clin N Am 2017;27 : 191−211.
18. O‘Brien PE. Bariatric surgery: mechanisms, indications and outcomes. J Gastroenterol Hepatol 201;25 : 1358−65.
19. Bal BS, Finelli FC, Koch TR. Origins of and recognition of micronutrient deficiencies after gastric bypass surgery. Curr Diab Rep 2011;11 : 136−41.
20. Ashrafian H, Bueter M, Ahmed K, et al. Metabolic surgery: an evolution throughbariatric animal models. Obes Rev 2010;11 : 907−20.
21. Cummings DE. Endocrine mechanisms mediating remission of diabetes after gastric bypass surgery. Int J Obes (Lond) 2009, 33 Suppl 1:S33−40.
22. Myronovych A, Kirby M, Ryan KK, et al. Vertical sleeve gastrectomy reduces hepatic steatosis while increasing serum bile acids in a weight-loss-independent manner. Obesity (Silver Spring) 2014;22 : 390−400.
23. Abdelbaki TN, Huang CK, Ramos A, et al. Gastric plication for morbid obesity: a systematic review. Obes Surg 2012;22 : 1633−9.
24. Pories WJ. Bariatric surgery: risks and rewards. J Clin Endocrinol Metab 2008;93:S89−S96.
25. Welbourn R, Pournaras D. Bariatric surgery: a cost-effective intervention for morbid obesity; functional and nutritional outcomes. Proc Nutr Soc 2010;69 : 528−35.
26. Benedetti G, Mingrone G, Marcoccia S, et al. Body composition and energy expenditure after weight loss following bariatric surgery. J Am Coll Nutr 2000;19 : 270−4.
27. Rubino F, Nathan DM, Eckel RH, et al. Metabolic surgery in the treatment algorithm for type 2 diabetes: A Joint statement by International Diabetes organizations. Diabetes Care 2016;39 : 861−77.
28. Mingrone G, Panunzi S, De Gaetano A, et al. Bariatric-metabolic surgery versus conventional medical treatment in obese patients with type 2 diabetes: 5 year follow-up of an open-label, single-centre, randomised controlled trial. Lancet 2015;386 : 964−73.
29. Kavalkova P, Mraz M, Trachta P, et al. Endocrine effects of duodenal-jejunal exclusion in obese patients with type 2 diabetes mellitus. J Endocrinol 2016;231 : 11−22.
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2019 Issue 2-
All articles in this issue
- Současnost a budoucnost metabolické chirurgie
- Bariatrická/metabolická chirurgie v léčbě diabetu z pohledu diabetologa
- SADIS − Single anastomosis duodeno ilealis sleeve gastrectomy, jako druhý krok po sleeve gastrectomy
- Gastrický bypass a jeho role v metabolické a bariatrické chirurgii
- Wernickeova encefalopatie jako vzácná komplikace po sleeve gastrectomy
- Parciální magnetická jejunální diverze (PMJD) u vysoce obézních pacientů
- Neobvyklé nálezy po bariatrické operaci − plikaci žaludku
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Gastrický bypass a jeho role v metabolické a bariatrické chirurgii
- Neobvyklé nálezy po bariatrické operaci − plikaci žaludku
- Wernickeova encefalopatie jako vzácná komplikace po sleeve gastrectomy
- SADIS − Single anastomosis duodeno ilealis sleeve gastrectomy, jako druhý krok po sleeve gastrectomy
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

