-
Medical journals
- Career
Náhlé příhody břišní u pacientů s Crohnovou chorobou − kazuistiky
Authors: F. Marek 1; L. Kunovsky 1,2; T. Grolich 1; B. Hemmelová 1; K. Poredská 2; D. Bartušek 3; Z. Kala 1
Authors‘ workplace: Chirurgická klinika, Fakultní nemocnice Brno, Lékařská fakulta Masarykovy univerzity 1; Interní gastroenterologická klinika, Fakultní nemocnice Brno, Lékařská fakulta Masarykovy univerzity 2; Klinika radiologie a nukleární medicíny, Fakultní nemocnice Brno, Lékařská fakulta Masarykovy univerzity 3
Published in: Rozhl. Chir., 2019, roč. 98, č. 1, s. 31-34.
Category: Case Report
Overview
Úvod:
Crohnova choroba (CD – Crohn’s disease) jako chronické zánětlivé onemocnění může postihovat celý trávicí trakt, a tudíž zahrnuje velkou škálu příznaků a obtíží. Často imituje jiná onemocnění trávicího traktu. V případě náhlé příhody břišní u pacienta s CD je potřeba přistupovat individuálně ve spolupráci s gastroenterologem za účelem zmenšení rozsahu resekce a zajištění ménědobých resekcí.
Kazuistiky:
V našich dvou kazuistikách předkládáme pacienty s ileózní a zánětlivou náhlou příhodou břišní. První pacient profituje z konzervativní léčby i přes přítomnost ileózního stavu (vzniklého na zánětlivém podkladě) před následným operačním řešením. Představuje tak relativně častou a typickou akutní komplikaci CD. Další pacientka i přes probíhající graviditu a nemožnost adekvátního došetření zobrazovacími metodami dospěje na základě klinického stavu k akutnímu operačnímu řešení pro nepříliš častou perforaci do volné dutiny břišní.
Klíčová slova:
Crohnova nemoc – chirurgie – náhlá příhoda břišní – ileus – peritonitida
Úvod
Přestože nastal značný pokrok v medikamentózní terapii (rozvoj biologické léčby) u pacientů s Crohnovou chorobou (CD – Crohn’s disease), ukazuje se, že k významnému snížení počtu operačních výkonů nedošlo a chirurgická léčba má nadále důležitou roli v terapii CD [1–3].
Většina pacientů s CD podstoupí během svého života alespoň jedno operační řešení kvůli tomuto onemocnění, konkrétně 70−90 % pacientů vyžaduje chirurgickou léčbu [4–6].
Vzhledem k charakteru choroby postihující kteroukoliv část trávicí trubice je škála elektivních i akutních operačních výkonů široká.
Střevní obstrukce je velmi častým příznakem postižení tenkého střeva CD [7–9]. Může být zapříčiněna primární stenózou nebo aktivitou choroby při selhání medikamentózní terapie. Příčinou bývají často zánětlivé pseudotumory, mnohokrát ve spojení s fistulacemi, vzácněji se může jednat o perforaci.
Kazuistika 1
Prezentujeme kazuistiku 28letého pacienta americké národnosti studujícího dlouhodobě v Estonsku a následně v České republice. CD byla u pacienta diagnostikována v roce 2015 v ileocekální oblasti a segmentálně v oblasti kolon sigmoideum. Koncem roku 2016 došlo k relapsu onemocnění s nutností kortikoterapie a převedení na imunosupresivní terapii azathioprinem. Poté si sám ukončil medikamentózní léčbu. Pacient se dostavil v říjnu 2017 pro asi 6 dní trvající bolesti břicha v oblasti pupku vystřelující do zad, vzedmutí břicha a intermitentní zvracení. Uváděl celkově velkou únavu a slabost. Klinicky byla difuzní palpační bolestivost s maximem v oblasti pupku, meteorismus, bez peritoneální iritace. V laboratoři byla elevace leukocytů na 15x10
9/l, CRP 115 mg/l. RTG vyšetření břícha ukázalo obraz ileózního stavu tenkých kliček, na ultrazvuku břicha byl nález postižení cca 30 cm terminálního ilea se stenózou lumen a známkami aktivity zánětu. Vzhledem ke klinickým obtížím pacienta a paraklinickým vyšetřením jsme provedli akutní ambulantní CT břicha (Obr. 1a, 1b). Patrné bylo postižení cca 20−25 cm terminálního/aborálního ilea se sytící se zesílenou stěnou se stenotizací. Dorzálně od postiženého úseku na mezenteriu byl pruhovitý zánětlivý infiltrát velikosti kolem 65x15 mm, do kterého byl zavzatý i zánětlivě změněný apendix. Dále byly patrné fistulace mezi postiženým úsekem terminálního ilea a zánětlivým infiltrátem až ke kličce kolon sigmoideum. Bez detekce patologické kolekce charakteru abscesu. V oblasti orálního konce postiženého úseku terminálního ilea v levém hypogastriu byla přechodová zóna, nad kterou byla dilatace tenkých kliček ilea až k 5 cm. Vzhledem k poruše pasáže gastroenterolog neindikoval převzetí do péče, pacient byl přijat na Chirurgickou kliniku FN Brno, nasazen „bowel rest“ (střevní klid) s plnou parenterální výživou, antibiotická terapie (Unasyn a Metronidazol), zavedena nasogastrická sonda. Pro suspekci na ileokolickou píštěl terapie kortikoidy nebyla indikována. Vzhledem k ileóznímu stavu a zánětlivému postižení rozsáhlého úseku tenkého střeva s fistulací mezikličkově a do kolon sigmoideum jsme volili dle doporučení ECCO (European Crohn’s and Colitis Organisation) a po konsenzu s gastroenterology konzervativní postup s odloženým operačním řešením za účelem provedení limitované resekce s možností primární anastomózy. Po zavedení terapie došlo postupně k poklesu zánětlivých parametrů a po snížení odpadů ze žaludeční sondy došlo k obnovení střevní průchodnosti. Pacient byl předán na metabolickou interní JIP k další terapii. V mezidobí byl pacient stabilizován, došlo k úpravě nutričních parametrů s nízkou hodnotou zánětlivých ukazatelů. Stav byl komplikován trombózou vena jugularis vpravo po zavedení centrálního žilního katétru s následnou nutností navýšení dávky nízkomolekulárního heparinu. Po 5 týdnech byla provedena kontrolní vyšetření ke zhodnocení efektu léčby základní choroby, kde na UZ bylo popsané chronické zánětlivé postižení 25 cm terminálního ilea se suspektní mezenteriální píštělí. Koloskopicky byla patrna jen mírně edematózní sliznice kolon sigmoideum se setřelou cévní kresbou, jinak normální nález na tračníku a klidový slizniční nález na Bauhinské chlopni a 10 cm terminálního ilea. Pacient byl tedy po 6 týdnech „bowel restu“ a antibiotické terapii indikován k operačnímu řešení. Provedli jsme laparoskopickou revizi a resekci postiženého úseku. Peroperační nález postižení terminálního ilea odpovídal předoperačnímu CT vyšetření. Infiltrát byl přitažený ke kolon sigmoideum, vlastní fistulace ale nebyla prokázána. Provedli jsme laparoskopickou ileocekální resekci s izoperistaltickou anastomózou stranou ke straně pokračujícím extramukózním stehem. Pooperační průběh byl bez komplikací. Histologicky byl potvrzen granulomatózní zánět typu CD s intaktními resekčními okraji. Pacient je poté postupně realimentován po dlouhodobém „bowel restu“ za hospitalizace na gastroenterologii. Pooperačně byla následně nasazena konvenční imunoterapie thiopuriny. Pacient po zhojení laparotomie odjel k další ambulantní léčbě do Estonska.
Image 1. a, b: CT nález ileózního stavu se stenotizací a zánětlivým postižením 25 cm terminálního ilea s mezikličkovou fistulací Fig. 1a, b: CT showing bowel obstruction with stenosis and inflammation of terminal ileum in the length of 25 cm with intestinal fistula 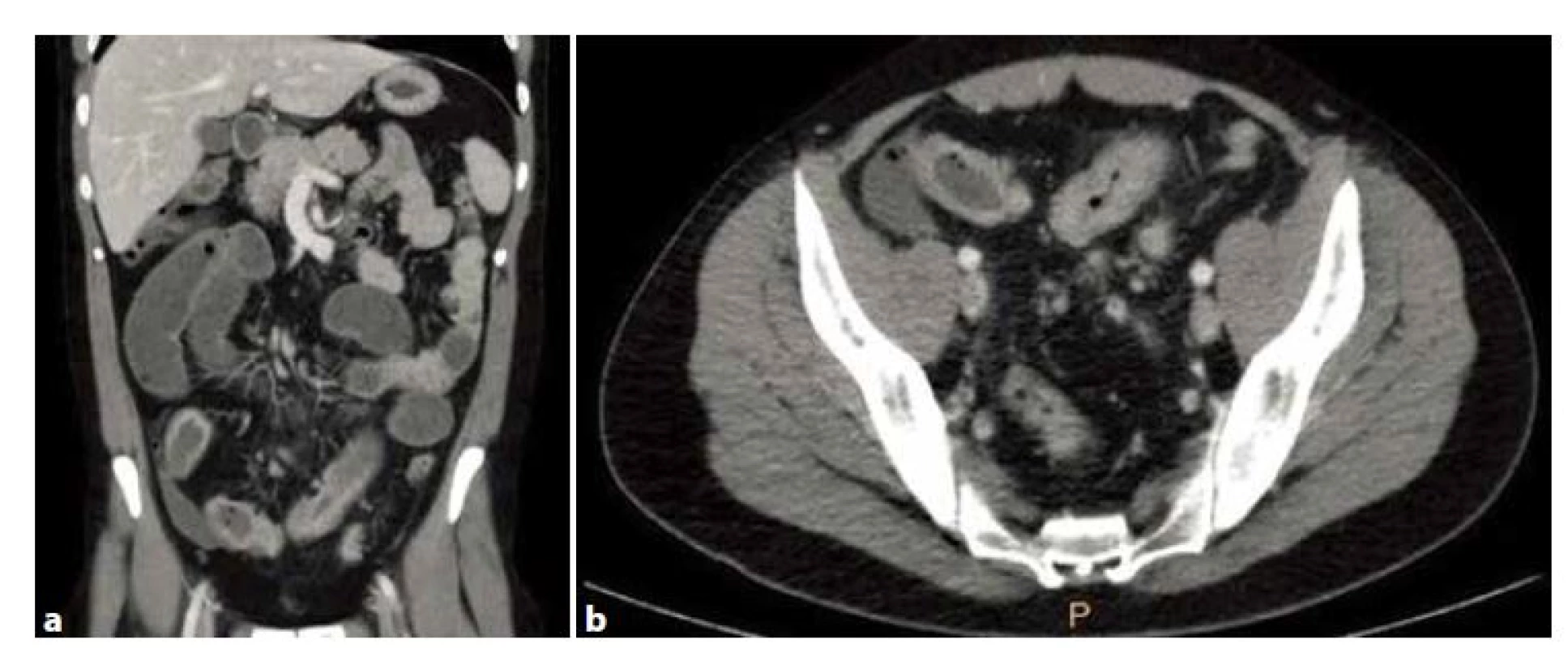
Kazuistika 2
Prezentujeme 29letou pacientku s CD diagnostikovanou v roce 2009, primárně s postižením céka a 10 cm terminálního ilea. Terapie byla postupně eskalována na biologickou terapii. Pro fibrózní stenotizaci terminálního ilea, céka a vzestupného tračníku s počínající predilatací byla provedena elektivní pravostranná hemikolektomie s anastomózou stranou ke straně. Pooperační průběh byl bez komplikací. V rámci endoskopické dispenzarizace za 6 měsíců od operace byla provedena kontrolní koloskopie bez nálezu rekurence CD v anastomóze. Pooperačně byla u pacientky nasazena imunoprofylaxe azathioprinem a po konsenzu s gastroenterologem byla plánována gravidita. V 2/2015 byla pacientka ve 12. týdnu gravidity přeložena z okresního chirurgického pracoviště na Chirurgickou kliniku FN Brno pro přetrvávající bolesti břicha k další terapii. Při překladu byla hodnota CRP 141 mg/l, leukocyty 5x109/l, dle UZ břicha byly zesílené střevní kličky v pravém podbřišku, minimální lemy tekutiny zejména v malé pánvi. Vzhledem ke graviditě CT břicha nebylo možné provést. Pacientka byla afebrilní, klinicky bylo břicho palpačně lehce citlivé v pravém mezogastriu. Byla nasazena antibiotická terapie, parenterální nutrice a „bowel rest“. Dle konzultace gastroenterologa se nezdála být zcela jednoznačná reaktivace základního onemocnění. Pro současnou přítomnost teplot a průjmů jsme v rámci diferenciální diagnostiky zvažovali možnost infekční gastroenteritidy. Do dalšího dne došlo k nárůstu CRP na 308 mg/l, leukocyty na 14x109/l, na UZ břicha byl pouze nález minimální progrese volné tekutiny. Docházelo postupně ke zhoršování bolestí břicha, klinicky byla palpační bolestivost v pravé polovině břicha až s naznačeným peritoneálním drážděním. Indikovali jsme operační revizi, která byla zahájena diagnostickou laparoskopií s nálezem difuzní peritonitidy s perforací tenké kličky do mezenteria a následně do volné dutiny břišní ve vzdálenosti 10 cm před původní anastomózou po pravostranné hemikolektomii. Vzhledem k peroperačnímu nálezu jsme konvertovali na otevřenou laparotomii (Obr. 2), provedli resekci postiženého úseku i s původní anastomózou, slepý uzávěr kolon transversum a vyvedení terminální ileostomie. Pro nález difuzní peritonitidy při zánětlivě změněném infiltrátu s perforací jsme primární anastomózu neprovedli. Pooperační průběh byl bez komplikací, gravidita intaktní. Pacientka byla předána k další léčbě na Interní gastroenterologickou kliniku, kde byla zahájena eskalace medikace na anti-TNF terapii pro neefektivitu thiopurinů. Průběh gravidity byl komplikován rozvojem subileózního stavu v 5/2015 a 6/2015 diagnostikovaným na základě klinického stavu pacientky a UZ nálezu. V obou případech byl stav zvládnutý konzervativně. Pacientka porodila v 38. t.g. fyziologicky bez komplikací v 8/2015. Pro klinickou i morfologickou remisi v 1/2016 bylo provedeno elektivní obnovení kontinuity ileotransverso anastomózou stranou ke straně, pooperační průběh byl bez komplikací. I přes nutnou modifikaci dávek anti-TNF terapie přetrvává klinická i endoskopická remise onemocnění a pacientka je v současnosti v průběhu druhé gravidity.
Image 2. Peroperační nález s fistulací jdoucí z ilea do mezenteria Fistulace byla lokalizovaná 10 cm před anastomózou. Do fistulace zaveden peán.
Fig. 2: Intraoperative findings showing fistula going from the ileum to mesentery The fistula was located 10 cm before the anastomosis. A pean is inserted into the fistula.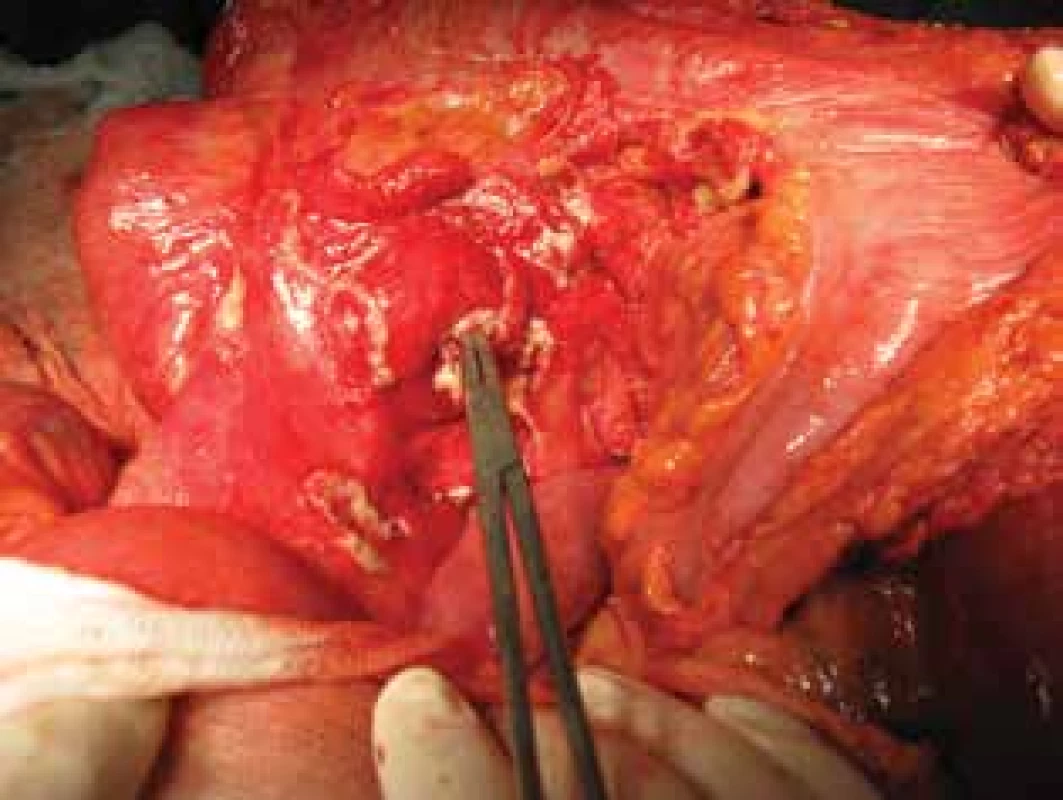
Diskuze
CD spolu s ulcerózní kolitidou (UC – ulcerative colitis) patří do skupiny idiopatických střevních zánětlivých onemocnění (IBD – inflammatory bowel disease). CD na rozdíl od UC postihuje zánětem trávicí trubici od úst až do oblasti anu v celé jeho vrstvě. Nejčastěji jde o postižení terminálního ilea. Vyskytuje se shodně u mužského i ženského pohlaví ve všech věkových kategoriích s predilekcí ve druhé a třetí dekádě věku pacientů [10–12]. CD se velmi často manifestuje bolestí a křečemi, často bývá doprovázena četnými průjmovitými stolicemi s příměsí hlenů a krve. U některých pacientů bývají přítomny dlouhotrvající subfebrilie, nauzea a zvracení. Neméně časté jsou i extraintestinální příznaky [13].
Pro CD není zcela typická manifestace formou náhlé příhody břišní. Relativně častou bývá střevní obstrukce u střevních stenóz. Perforace do volné dutiny břišní je velmi vzácnou komplikací a je vzhledem k rozvoji peritonitidy indikací k akutní operaci. Masivní krvácení u pacientů s CD se objevuje také relativně vzácně, uvádí se v rozmezí 0–6 % [14]. Existuje mnoho zobrazovacích modalit k diagnostice a další dispenzarizaci pacientů s CD, jako jsou UZ střev, koloskopie, gastroskopie, enteroskopie, CT či MR enterografie a také kapslová endoskopie. Dle posledních doporučení není žádná z těchto metod stanovená jako zlatý standard a velmi často se tyto metody vzájemně kombinují. Omezeni jsme zejména u gravidních pacientek [15,16].
Pacienti s CD velmi často před operací vyžadují multidisciplinární přípravu vzhledem k často přítomné malnutrici, imunosupresivní terapii či užívání vysokých dávek kortikoidů. Je vhodné takto komplikované pacienty probírat na multioborovém semináři za účasti chirurga, gastroenterologa a radiologa. U akutních stavů může být kombinace obstrukce na podkladě dekompenzace chronické stenózy se zánětlivým postižením v mnoha možných variantách. Často jde o mladé pacienty, pro které je kosmetický efekt důležitou složkou kvality života, stejně jako zachování sexuálních funkcí a snaha o provedení kontinentní operace [17]. Léčba těchto pacientů je specifická jak u elektivních pacientů, tak zejména u pacientů s akutní symptomatikou, kde je důležité načasování operace. Správný management léčby má vliv na rozsah resekčního zákroku, nutnost založení stomie a také na rekurenci onemocnění po resekčním zákroku.
V lednu 2018 bylo publikováno kolektivem autorů ECCO doporučení k chirurgické léčbě CD [18]. Prohlášení 2A zahrnuje indikaci k akutnímu operačnímu řešení u pacientů s perforací do volné dutiny břišní s rozvojem peritonitidy. Součástí doporučení je resekční zákrok s anastomózou či bez dle lokálního a celkového nálezu. Při rozvoji sepse je doporučena tekutinová terapie s antibiotiky a nutriční podporou. Ke zvážení je i zavedení permanentního močového katétru a zajištění centrální žíly. Naopak prohlášení 2C zahrnuje chirurgickou léčbu akutní střevní obstrukce způsobenou dekompenzací chronické stenózy či akutní exacerbaci CD. U těchto případů je doporučeno postupovat konzervativně, jak je prezentováno v naší kazuistice. Indikací pro akutní operaci je úplná obstrukce nereagující na konzervativní terapii či podezření na střevní ischemii. V případě neúplné obstrukce by měla chirurgická léčba následovat až po optimalizaci stavu pacienta ve smyslu potlačení zánětlivého postižení, odeznění ileózních obtíží a nutriční stabilizaci pacienta. Doporučení zahrnuje zavedení nasogastrické sondy, „bowel rest“ a parenterální výživu. V případě konkomitantní fistulace také antibiotickou terapii. U abscesu doprovázejícího fistulaci jsou ke zvážení perkutánní drenáž či punkce.
Závěr
Při rozvoji náhlé příhody břišní u pacientů s CD je vhodné postupovat individuálně a také za těsné spolupráce chirurga, gastroenterologa a radiologa s cílem snížení rozsahu případného resekčního výkonu. Představujeme 2 kazuistiky. První pacient s ileózním stavem (na zánětlivém podkladě) je primárně léčen konzervativně s následným jednodobým elektivním laparoskopickým výkonem. Na rozdíl u druhé gravidní pacientky vzhledem ke zhoršujícímu se klinickému stavu byla indikována akutní operační revize s nálezem perforující píštěle do mezenteria a následně do volné dutiny břišní. Při progresi klinického stavu pacienta a nemožnosti provedení CT břicha nebo jeho nejasného nálezu by měla být zvažována diagnostická laparoskopie.
Seznam zkratek
CD – Crohn’s disease − Crohnova choroba
CT − computed tomography – výpočetní tomografie
MR – magnetická rezonance
UZ – ultrazvuk
CRP – C-reaktivní protein
Anti-TNF – anti-tumor necrosis factor
ECCO – European Crohn’s and Colitis Organisation
UC − ulcerative colitis – ulcerózní kolitida
IBD − inflammatory bowel disease – idiopatické střevní záněty
Podpořeno MZ ČR – RVO (FNBr, 65269705)
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů, a že tento článek nebyl publikován v žádném jiném časopise.
MUDr. Lumír Kunovský, Ph.D.
Chirurgická klinika, FN Brno Bohunice, LF MU
Jihlavská 20
625 00 Brno
e-mail: kunovsky.lumir@fnbrno.cz
Sources
-
Overstraeten AB, Wolthuis A, D’Hoore A. Surgery for Crohn’s disease in the era of biologicals: A reduced need or delayed verdict? World J Gastroenterol 2012;18 : 3828–32.
-
Ferrari L, Krane MK, Fichera A. Inflammatory bowel disease surgery in the biologic era. World J Gastrointest Surg 2016;8 : 363–70.
-
Kunovský L, Marek F, Kala Z, et al. Možnosti miniinvazivní chirurgie u pacientů s Crohnovu nemocí a ulcerózní kolitidou. Gastroenterol Hepatol 2017;71 : 29–35.
-
Gardiner KR, Dasari BV. Operative management of small bowel Crohn’s disease. Surg Clin North Am 2007;87 : 587–610.
-
De Cruz P, Kamm MA, Hamilton AL, et al. Crohn’s disease management after intestinal resection: a randomised trial. Lancet 2015;385 : 1406–17.
-
Bobanga ID, Bai S, Swanson MA, et al. Factors influencing disease recurrence after ileocolic resection in adult and pediatric onset Crohn’s disease. Am J Surg 2014;208 : 591–6.
-
Lewis RT, Maron DJ. Efficacy and complications of surgery for Crohn’s disease. Gastroenterol Hepatol 2010;6 : 587–96.
-
Hurst RD, Molinari M, Chung TP, et al. Prospective study of the features, indications, and surgical treatment in 513 consecutive patients affected by Crohn’s disease. Surgery 1997;122 : 661–7.
-
Kala Z, Marek F, Válek V, et al. Chirurgická léčba Crohnovy choroby. Vnitř Lék 2014;60 : 617–23.
-
Sathiyasekaran M, Shivbalan S. Crohn’s disease. Indian J Pediatr 2006;73 : 723–9.
-
Molodecky NA, Soon IS, Rabi DM, et al. Increasing incidence and prevalence of the inflammatory bowel diseases with time, based on systematic review. Gastroenterology 2012;142 : 46−54.
-
Pedersen N, Bortoli A, Duricova D, et al. The course of inflammatory bowel disease during pregnancy and postpartum: a prospective European ECCO-EpiCom Study of 209 pregnant women. Aliment Pharmacol Ther 2013;38 : 501–12.
-
Freeman HJ. Use of the Crohn’s disease activity index in clinical trials of biological agents. World J Gastroenterol 2008;14 : 4127–30.
-
Šerclová Z, Ryska O, Bortlík M, et al. Doporučené postupy chirurgické léčby pacientů s idiopatickými střevními záněty – 2. část: Crohnova nemoc. Gastroenterol Hepatol 2015;69 : 223−38.
-
Stange EF, Travis SPL, Vermeire S, et al. European evidence based consensus on the diagnosis and management of Crohn’s disease: definitions and diagnosis. Gut 2006;55(Suppl 1):i1–15.
-
Gomollón F, Dignass A, Annese V, et al. 3
-
rd European Evidence-based Consensus on the Diagnosis and Management of Crohn’s Disease 2016: Part 1: Diagnosis and Medical Management. J Crohns Colitis 2017;11 : 3–25.
-
Kunovsky L, Kala Z, Mitas L, et al. Quality of life after bowel resection for Crohn´s disease - first results. Rozhl Chir 2016;95 : 444–8.
-
Bemelman WA, Warusavitarne J, Sampietro GM, et al. ECCO-ESCP Consensus on Surgery for Crohn’s Disease. J Crohns Colitis 2018; 12 : 1–16.
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2019 Issue 1-
All articles in this issue
- Obstrukce tlustého střeva nádorem – co je prioritou léčby?
- Timing ERCP u akutní biliární pankreatitidy
- Současná léčba difuzních peritonitid – je kvadrantová laváž stále aktuální?
- Spontánní retroperitoneální hematom – naše zkušenosti s aktivním chirurgickým přístupem
- Mezenteriální divertikly tenkého střeva jako příčina náhlé příhody břišní
- Náhlé příhody břišní u pacientů s Crohnovou chorobou − kazuistiky
- Náhlé příhody břišní u drogově závislých
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Spontánní retroperitoneální hematom – naše zkušenosti s aktivním chirurgickým přístupem
- Mezenteriální divertikly tenkého střeva jako příčina náhlé příhody břišní
- Timing ERCP u akutní biliární pankreatitidy
- Současná léčba difuzních peritonitid – je kvadrantová laváž stále aktuální?
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

