-
Medical journals
- Career
Léčba avulzních zlomenin v oblasti pánve a kyčle u dětí a dospívajících
: A. Stančák; J. Kautzner; T. Trč; V. Havlas
: Klinika dětské a dospělé ortopedie a traumatologie 2. LF Univerzity Karlovy a FN Motol, Praha přednosta: prof. MUDr. T. Trč, CSc., MBA
: Rozhl. Chir., 2017, roč. 96, č. 4, s. 156-162.
: Original articles
Úvod:
Avulzní zlomeniny jsou u dětí a dospívajících vzácné úrazy vznikající následkem prudké kontrakce svalového úponu příslušného výběžku pánve, který je u rostoucího skeletu jeho nejslabší komponentou. Léčba avulzních zlomenin může být konzervativní nebo operační.Úvod:
Avulzní zlomeniny jsou u dětí a dospívajících vzácné úrazy vznikající následkem prudké kontrakce svalového úponu příslušného výběžku pánve, který je u rostoucího skeletu jeho nejslabší komponentou. Léčba avulzních zlomenin může být konzervativní nebo operační.Metody:
V práci hodnotíme skupinu 69 pacientů s avulzními zlomeninami spina iliaca anterior superior a inferior, trochanter minor a major, crista iliaca a tuber ischiadicum. Srovnáváme výsledky hojení, délku léčby, čas imobilizace a komplikace konzervativní a operační léčby.Výsledky:
Průměrná doba vertikalizace byla 24,5 dne u konzervativně a 8,5 dne u operačně léčebných pacientů. U operované skupiny byly známky hojení již v 6 týdnech. Od 4. měsíce nebyl klinický ani rentgenologický rozdíl mezi oběma skupinami.Závěr:
Výsledky obou metod jsou dlouhodobě srovnatelné. Operace je indikována u dislokace nad 1 cm a její výhodou je rychlejší rekonvalescence a možnost návratu k vrcholové sportovní aktivitě. Nevýhodou operačního postupu je nutnost celkové anestezie a nutnost extrakce osteosyntetického materiálu. Metoda léčby zůstává individuální v závislosti na typu poranění a zvyklosti pracoviště.Klíčová slova:
avulzní zlomenina – dítě – pánev – léčba – výsledekÚvod
Avulzní zlomeniny v oblasti pánve a kyčelního kloubu jsou málo častými poraněními ve věkové kategorii dětí a dospívajících a vidíme je především jako následek sportovních úrazů. Daný typ úrazů zahrnuje v oblasti pánve a kyčle avulzi spina iliaca anterior superior (dále SIAS), spina iliaca anterior inferior (dále SIAI), tuber ischiadicum (dále TI), trochanter minor (dále TMin) trochanter major (dále TMaj) a výjmečně crista iliaca (dále CI). Jedná se většinou o jednostranné poranění vzniklé na podkladě náhlé nekoordinované kontrakce úponové svalové skupiny, tedy m. sartorius a m. tensor fasciae latae, rotátorů kyčelního kloubu, m. rectus femoris, popř. m. iliopsoas během úvodní fáze běhu nebo výskoku, kdy typickou aktivitou vedoucí k danému typu poranění jsou dynamické sporty jako běh, kopaná, lední hokej a gymnastika [1,2,3,4,5,6,7,8,9,10,11].
Konzervativní terapie, která je všeobecně přijímána jako metoda volby u minimálně dislokovaných avulzních zlomenin u dětí s nedokončeným kostním vývojem [6,11,12,13,14], většinou zahrnuje klidový režim na lůžku s odlehčením postižené svalové skupiny v úlevovém postavení, s cílem minimalizovat napětí svalů upínajících se na daný úponový výběžek v oblasti pánve, resp. proximálního femuru [9,10,11,12]. Operační léčba spočívá v otevřené repozici a osteosyntéze odlomeného fragmentu s úponovou svalovou skupinou tahovým šroubem, Kirscherovým drátem, popř. jejich kombinací, či jiným fixačním materiálem (např. uzlící fixační skoby). Operační postup je často jako primární modalita léčby volen u sportovně aktivních pacientů v době dokončování růstu v případech větší dislokace kostního fragmentu nebo u pacientů se známkami poranění nervově-cévních struktur [9,10,11].
Cílem této práce, která navazuje na předchozí sdělení autorů [11], je porovnání a zhodnocení různých možností léčby avulzních zlomenin v oblasti pánve u pacientů dětského a přechodného věku a určení optimální strategie ošetření v závislosti na vyhodnocení výsledků léčby.
Metody
Do sledovaného souboru za období let 2005–2016 byli zařazeni pacienti ošetření na pracovišti autorů pro avulzní zlomeninu obou ilických spin, dále TI, TMin, TMaj a CI. Ve shodě s předchozí prací autorů zaměřenou pouze na avulze SIAS a SIAI [11] se ve všech zařazených případech jednalo o traumatickou avulzní zlomeninu, patologické zlomeniny nebyly do souboru zahrnuty. Diagnóza byla určena na základě rentgenového (dále RTG) vyšetření, klinického vyšetření, vč. odebrání anamnézy mechanismu úrazu, popřípadě vyšetření magnetickou rezonancí (dále MRI). Celkem bylo na pracovišti autorů ošetřeno v daném časovém intervalu 69 pacientů (52 chlapců a 17 dívek) s avulzní zlomeninou v oblasti pánve, jejichž průměrný věk byl 15,6 roku (4–17 let). Soubor pacientů je přehledně shrnut v Tab 1.
1. Soubor pacientů z období let 2005–2016 Tab. 1: Cohort of patients from the period 2005−2016 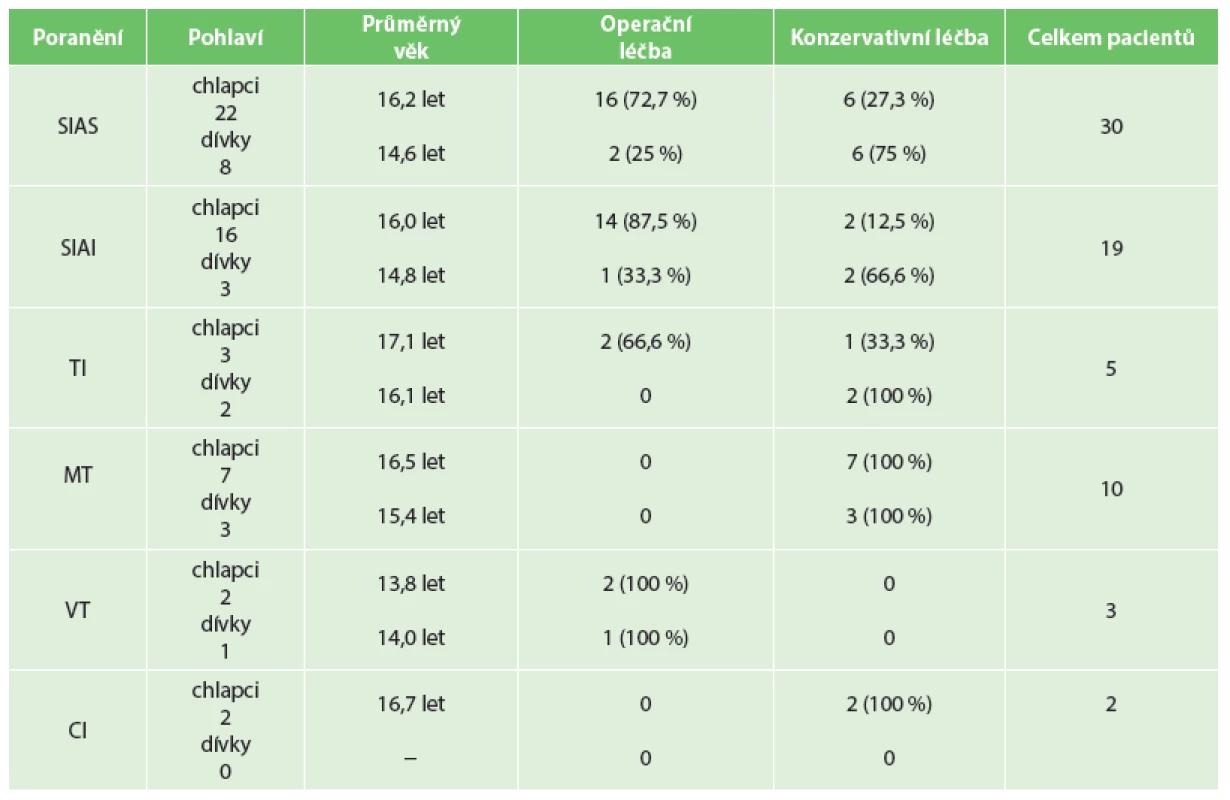
Největší část souboru představovaly zlomeniny SIAS a SIAI, které tvořily 71 % (49 z 69 pacientů). Ostatní avulzní zlomeniny představují 29 % z celkového počtu (20 pacientů). Bylo ošetřeno 10 pacientů s avulzí TMin, 5 pacientů s avulzí TI, 3 pacienti s avulzí TMaj a 2 pacienti s avulzí CI. Z celkového počtu bylo 38 pacientů ošetřeno operačně (55,1 %) a 31 pacientů konzervativně (44,9 %). Retrospektivně byly zhodnoceny funkční výsledky léčby, zejména pak rychlost hojení na základě RTG vyšetření, dosažení plného pohybu v kyčelním kloubu a byly sledovány také komplikace léčby, zejména výrazné omezení maximální flexe nad 15° oproti druhé straně, rozvoj heterotopických osifikací, dále infekční a případně další komplikace.
Vyhodnocení obou metod léčby bylo provedeno na základě klinického a RTG vyšetření 6 týdnů, 3 měsíce a 12 měsíců od úrazu, dále byla sledována doba nutná k dosažení plného pohybu kyčelního kloubu a celková doba léčby, popř. komplikace léčby.
Konzervativní postup byl volen v případech s minimální dislokací fragmentu do 1 cm dle RTG nálezu u SIAS, SIAI, TI a dále ve všech případech avulze TMin (Obr. 1) a CI. Ve shodě s dříve hodnoceným souborem pacientů [11] zahrnoval konzervativní postup nejprve iniciální klid na lůžku – u pacientů s avulzí SIAS, SIAI a TMin s pasivní flexí v kyčelním a kolenním kloubu v 70–90°, s cílem vyřazení příslušných tahových svalů z funkce, v případě avulze TI byl pacient polohován naopak v plné extenzi v kyčelním i kolenním kloubu. Po 3 týdnech klidu na lůžku byla na základě kontrolního RTG vyšetření při známkách hojení povolena vertikalizace s oporou a postupné rozcvičení pohybu v kyčelním kloubu. Zátěž chůzí byla povolena v odstupu 6 týdnů od úrazu, ve 3 měsících od úrazu byla povolena sportovní zátěž. U pacientů s avulzí CI byla vertikalizace povolena dle tolerance. Konečné vyšetření RTG bylo provedeno u všech pacientů 12 měsíců od úrazu (Obr. 2).
1. 16letý pacient s avulzí malého trochanteru vpravo Fig. 1: 16-year old patient with avulsion of the right lesser trochanter 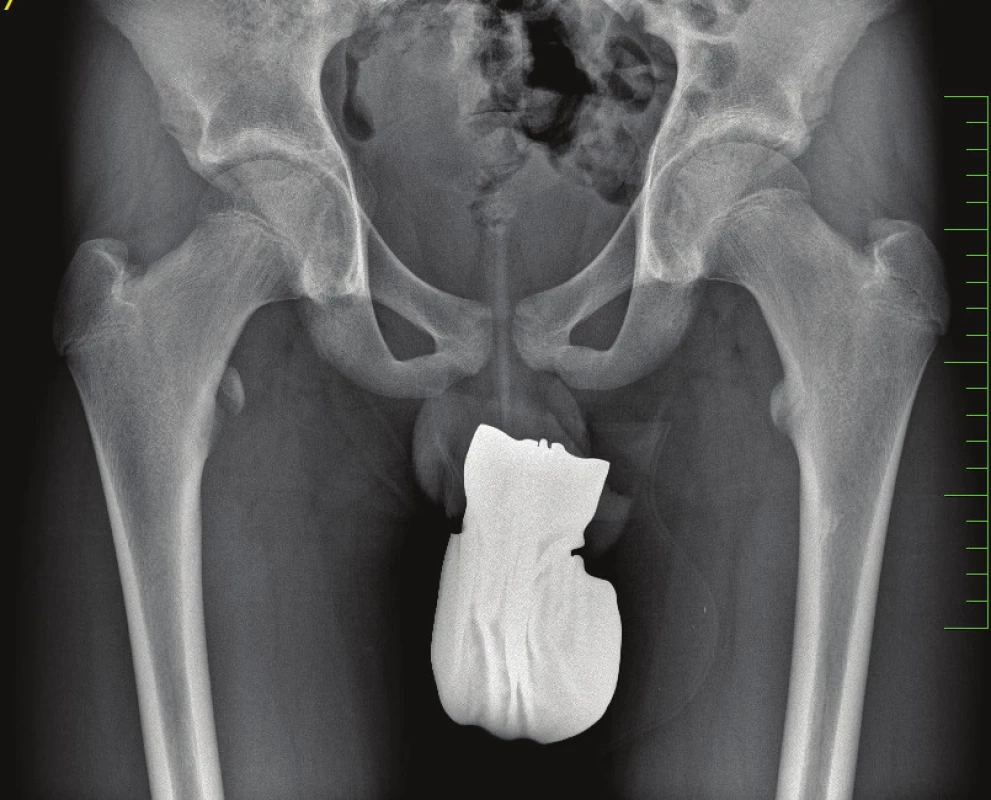
2. a – Avulzní zlomenina spina iliaca anterior superior s minimální dislokací, úrazový snímek, b – stejný pacient se zhojenou zlomeninou Fig. 2: a – Avulsion fracture of the anterior superior iliac spine with minimal dislocation; X-ray at the time of injury; b – the same patient with the fracture healed 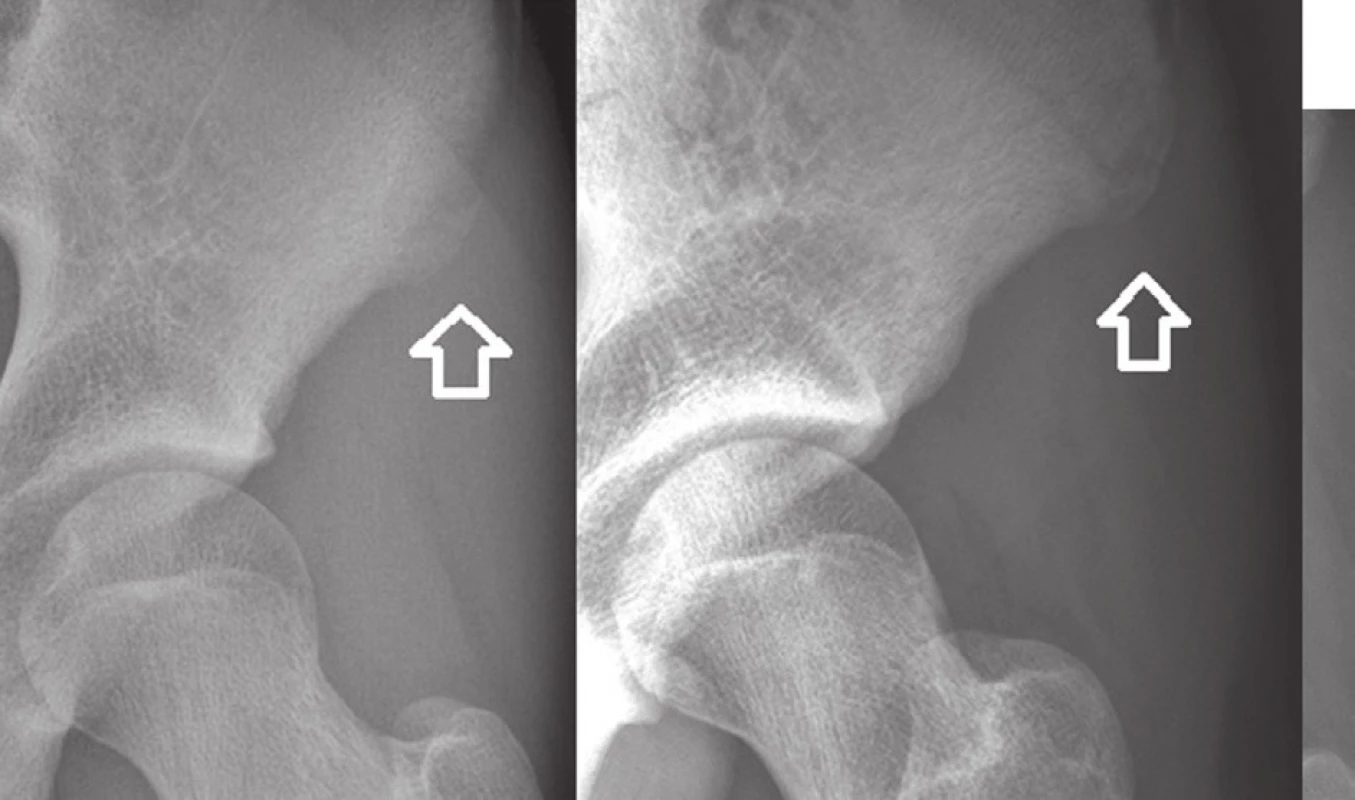
Operační léčba byla indikována u hrubě dislokovaných fragmentů kosti (dislokace nad 1 cm na RTG) ve všech případech avulzí SIAS, SIAI, TMaj a TI a dále při klinických známkách poškození n. cutaneus femoris lateralis v podobě meralgia paresthetica v pěti případech SIAS, resp. neurologických projevech útlaku n. ischiadicus u avulze TI v jednom případě. Repozice fragmentu byla ve všech případech SIAS a SIAI provedena z předního přístupu ke kyčelnímu kloubu, k fixaci fragmentu byl použit kortikální či malleolární šroub, v případě rotační nestability fragmentu byla osteosyntéza doplněna Kirschnerovým drátem (Obr. 3). Při operačním řešení avulzí TMaj byl použit laterální přístup a ošetření tahovou cerkláží. K reinzerci svalových úponů u avulzí TI byly použity fixační skoby s uzlícím vláknem. Vertikalizace s oporou byla pacientům umožněna v čase 3 až 5 dnů od operace. Zátěž končetiny byla postupně navyšována, v 6 týdnech byla pak povolena plná zátěž, sportovní aktivity ve 3 měsících od operace. RTG kontrola byla provedena ve shodě s konzervativně léčenou skupinou pacientů v 6 týdnech, 3 měsících a následně ve 12 měsících od úrazu (Obr. 3b), obdobně jako v případě autory dříve hodnoceného souboru pacientů [11].
3. a – Úrazový RTG snímek pacienta s avulzí spina iliaca anterior inferior, b – RTG snímek jeden rok po otevřené repozici a osteosyntéze tahovým šroubem Fig. 3: a – X-ray of a patient with avulsion fracture of the anterior inferior iliac spine; b – X-ray one year after open reduction an internal fixation with screw 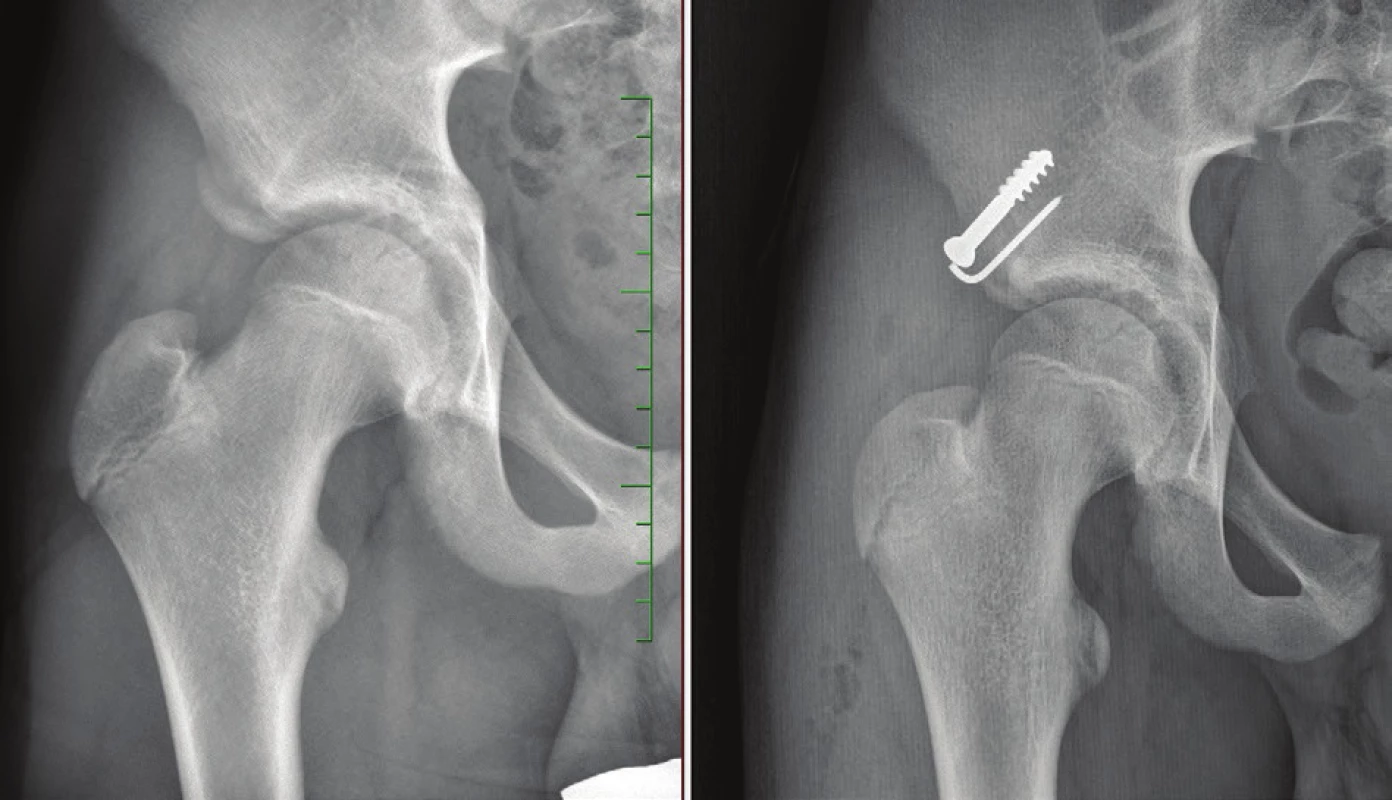
Výsledky konzervativně a operačně léčených pacientů byly porovnány a statisticky zhodnoceny. Hodnocena byla míra hojení na RTG snímku v 6 týdnech a dále ve 3 a 6 měsících od úrazu. Dále byl sledován výskyt případných komplikací léčby, např. rozvoj heterotopických osifikací, meralgia paresthetica, infekční a neurologické komplikace, popř. další. Jako hladinu významnosti jsme určili p=0,05 dle Student testu.
Výsledky
Sledované období 12 měsíců dokončili všichni pacienti léčení na pracovišti autorů. Ve shodě s předchozím hodnocením provedeným autory byly u pacientů léčených operačně pozorovány významně lepší známky hojení v 6 týdnech od operace v porovnání se skupinou konzervativně léčených pacientů, a to ve všech anatomických oblastech v oblasti pánve (nevztahuje se na TMaj a CI, kde bylo postupováno ve všech případech konzervativně). Tento rozdíl mezi oběma skupinami byl vyhodnocen jako statisticky významný (p=0,035). Při kontrole ve 3 měsících byly nalezeny radiologické známky plného zhojení u všech pacientů a rozdíl mezi jednotlivými skupinami při dalších vyšetřeních již nebyl patrný. U žádného z pacientů ani v jedné ze skupin (operační vs. konzervativní) nebyl zaznamenán rozvoj pakloubu. Výsledky sledování jsou přehledně zobrazeny v Tab. 2. Avulze TMaj byly ve všech případech léčeny operačně, naproti tomu oblast TMin vzhledem k nepřístupné anatomické lokalizaci a avulze CI vždy konzervativně.
2. Výsledky pro všechny sledované skupiny pacientů Tab. 2: Treatment outcomes of all patients included in the cohort 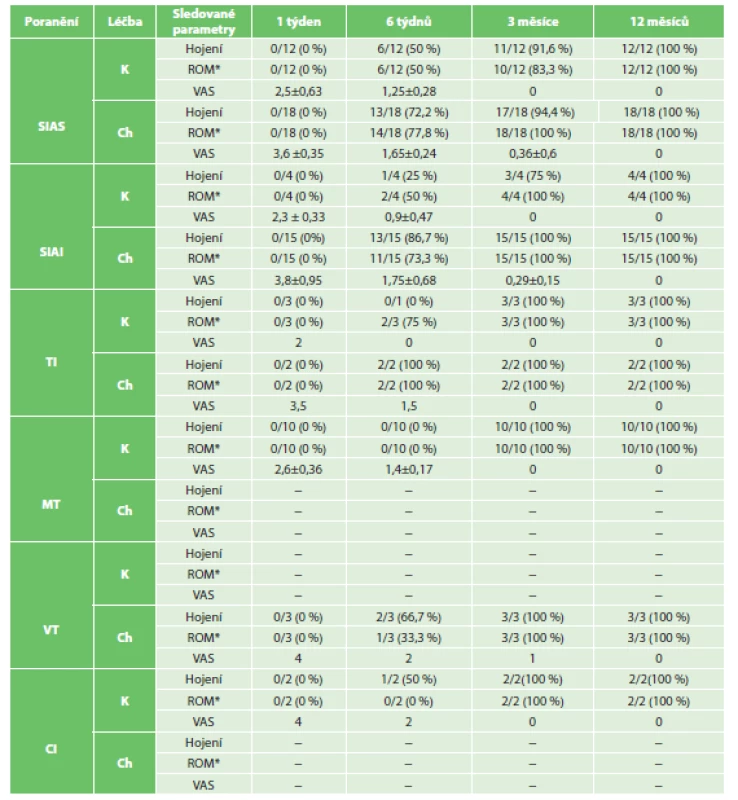
Vysvětlivky: * Plný aktivní pohyb v porovnání s kontralaterálním kyčelním kloubem, K – konzervativní, Ch – chirurgická Ve skupině konzervativně léčených pacientů byla průměrná doba vertikalizace 24,5 dne, u operačně léčebných pacientů tato doba činila pouze 8,5 dne. Tento rozdíl mezi oběma skupinami byl rovněž vyhodnocen jako statisticky významný (p=0,027). Ve shodě se závěry autorů z předchozí práce byl rozsah pohybu opět statisticky významně zlepšen v 6 týdnech od úrazu u operačně léčených pacientů, kdežto u konzervativně léčených pacientů bylo srovnatelného rozsahu pohybu dosaženo až ve 3 měsících od úrazu (p=0,025). V čase od počátku 4. poúrazového měsíce již nebyl patrný rozdíl v klinickém ani RTG nálezu mezi oběma skupinami pacientů (Tab. 2).
Na základě RTG vyšetření ve 12 měsících od operace byl u 7 pacientů (3 ze skupiny operační a 4 ze skupiny konzervativní léčby) pozorován rozvoj hyperostóz a heterotopických osifikací, jednalo se pouze o pacienty ošetřené po avulzi SIAS a SIAI. Ani v jednom z těchto případů však nedošlo k funkčnímu omezení v oblasti kyčelního kloubu. Závažné neurologické komplikace jsme v našem souboru nezaznamenali, u 5 pacientů léčených konzervativně (4 případy SIAS a jeden SIAI) se vyskytly dočasné dysestézie a bolesti v laterální části třísla, u 3 pacientů operačně léčených pro avulzi SIAS byly pozorovány dočasné obtíže v podobě meralgia paresthetica, které v čase odezněly bez nutnosti chirurgické revize. Přímé poranění n. ischiadicus nebylo v našem souboru před ani pooperačně zaznamenáno, v jednom případě byla indikována odložená operační terapie avulze TI pro známky neurologického útlaku n. ischiadicus. Infekční komplikace léčby v našem souboru pacientů nebyly zaznamenány. U žádného ze sledovaných pacientů v obou skupinách nebylo shledáno výrazné omezení hybnosti oproti kontralaterální straně ve 12 měsících od operace.
Při hodnocení dislokace fragmentů byl nalezen významný rozdíl mezi pacienty s avulzí SIAI a SIAS. K výraznější úrazové dislokaci fragmentu (nad 1 cm), a tedy k indikaci operačního řešení, docházelo častěji u skupiny s avulzí SIAI.
Extrakce kovů byla ve skupině operovaných indikována vždy v čase 12 a více měsíců od operace. Po extrakci osteosyntetického materiálu zahrnoval léčebný režim 1 až 2 týdny odlehčení o francouzských holích či podpažních berlích s následnou postupnou plnou zátěží. Sportovní aktivity byly povoleny na základě subjektivního vnímání bolesti po provedené extrakci kovů.
Na základě hodnocení RTG snímků bylo zjištěno, že ve 42,1 % případů (8 z 19 pacientů) byly u pacientů s avulzní zlomeninou SIAI nalezeny známky femoroacetabulárního impingementu kyčelního kloubu typu CAM léze. U pacientů v ostatních anatomických lokalizacích tento překvapivý nález nebyl pozorován.
Diskuze
Avulzní zlomeniny v oblasti pánve a kyčelního kloubu se vyskytují relativně zřídka a představují početně minoritu poranění této anatomické lokality [3,6,7,10,13,15,16]. Velmi rizikovou skupinou pro tento typ poranění pánve jsou vrcholoví sportovci, kdy k avulzi může dojít v případě prudké nekontrolované kontrakce stehenních svalů či svalů břišní stěny (2,8,9,10,14). Nejčastější příčinou avulzních poranění pánve je nekoordinovaná kontrakce svalstva břišní stěny či stehenních svalů. Tato kontrakce vede k nárůstu síly v úponové části svalu, která působí na apofýzy pánevních kostí. Apofýzy jsou strukturně nejslabší místa na skeletu pánve a snadno dochází k jejich odtržení. Mezi tato slabá místa patří zejména crista iliaca, SIAS, SIAI a TI. Odtržený fragment pak často bývá tahem svalu dislokován [2]. Avulzní zlomeniny v oblasti crista iliaca jsou snadno diagnostikovatelné, naproti tomu Rosenberg popisuje možnost snadné záměny avulze SIAS s avulzní zlomeninou SIAI při výrazné dislokaci fragmentu [6,11].
Nejčastěji dochází k avulzním poraněním v oblasti ilických spin [11]. Problematika avulzních poranění pánve v naší praxi však zahrnuje také další anatomické lokalizace v jejím okolí, a proto jsme zhodnotili výsledky léčby všech typů avulzních poranění pánve ošetřených na našem pracovišti v letech 2005–2016. Naše výsledky jsou v korelaci s pracemi publikovanými ve světové literatuře [7,8,10,16].
Diagnostika avulzních poranění pánve je založena na klinickém nálezu a základním RTG snímku ve 2 projekcích. V některých případech však dochází vlivem sumace ke zkreslení RTG nálezu, v těchto případech je vhodné využití MRI vyšetření, které je dostatečně senzitivní metodou pro vyhodnocení typu a lokalizace avulzního poranění v oblasti pánve [3,11,13]. V rámci diferenciální diagnostiky pak MRI vyšetření pomáhá odhalit i poranění v oblasti měkkých tkání v okolí pánve a kyčelního kloubu, zejména pak případnou lézi acetabulárního labra. V posuzované věkové kategorii pacientů je rovněž nutné zvážit i nádorová onemocnění, u kterých je vyšetření MRI jednou ze základních vyšetřovacích metod, v těchto případech však většinou chybí anamnéza úrazu [11,18]. Vzhledem k nákladnosti a snížené dostupnosti bylo však rutinní MRI vyšetření provedeno pouze u 8 pacientů z našeho souboru.
V současné době je konzervativní terapie avulzních zlomenin v okolí kyčelního kloubu omezena na zlomeniny s minimální dislokací fragmentu a na poranění bez neurologické symptomatologie [2,3,9,11,16,17,18]. Avulzní zlomeniny crista iliaca jsou považovány za raritní úrazy, které jsou taktéž prakticky vždy léčeny konzervativně [19]. Základem konzervativní terapie je 2–3týdenní klidový režim na lůžku s minimalizací aktivní kontrakce příslušného svalu. Tento interval je dostatečný k zajištění základního hojení odlomeného fragmentu. Pro dosažení optimálních výsledků je vhodné odlehčení končetiny s omezením silové zátěže po dobu 3 měsíců od úrazu. Z biomechanického hlediska klidový režim na lůžku po dobu 3 týdnů minimalizuje riziko dislokace fragmentů, časná vertikalizace pacienta toto riziko naopak zvyšuje [4,7,11,14]. Vzhledem k tomu, že možnosti rigidní fixace končetiny sádrovou spikou jsou v dané věkové skupině pacientů omezeny, nejlépe tolerovaným způsobem docílení dobrého hojení avulzní zlomeniny je klidový režim bez vertikalizace pacienta. Následně lze vertikalizaci povolit až při průkazu tvořícího se svalku na kontrolním RTG přibližně po 3 týdnech konzervativní terapie a klidového režimu [4,7,11,14].
V případě hrubé dislokace fragmentu kosti může docházet k poranění nervových struktur v dané anatomické lokalitě. Při avulzi SIAS nebo SIAI dochází nejčastěji k útlaku n. cutaneus femoris lateralis, který se může rozvinout až v příznaky meralgia paresthetica [6,11,20]. U avulzí v oblasti TI může vlivem dislokace fragmentu a hematomu docházet k iritaci n. ischiadicus, která může být současně jedním z průvodních příznaků avulzního poranění při nepřehledném RTG snímku [6,20]. Tyto případy avulzí s neurologickou symptomatologií jsou primárně indikovány k operačnímu řešení. Rovněž při dislokaci fragmentu nad 1 cm by mělo být zváženo operační řešení [4,7,11,14]. Jak jsme již uvedli v předchozí studii provedené na našem pracovišti [11], může docházet zejména u poranění SIAI při výrazné dislokaci fragmentu k rozvoji extraartikulárního impingementu kyčelního kloubu. V těchto případech je pak operační řešení metodou volby [5]. Vzhledem k malé četnosti výskytu daného typu poranění je ve světové literatuře pouze omezené množství prací, které porovnávají výsledky operační a konzervativní léčby [2,3,16]. Při hodnocení výsledků v našem souboru jsme dospěli ve shodě s předchozím sdělením k závěru, že operační terapie avulzních poranění v oblasti pánve u dětí a dospívajících přináší možnost časné vertikalizace pacienta a přesnou anatomickou repozici fragmentů. Je tedy výhodné ji indikovat u aktivních a vrcholových sportovců [11]. Nevýhodou operačního řešení je nutnost extrakce osteosyntetického materiálu ve druhé době a relativní riziko operačních komplikací při primárním a opakovaném operačním výkonu.
Ve sledovaném souboru pacientů jsme v dlouhodobém časovém horizontu neshledali statisticky významný rozdíl v klinických a RTG nálezech mezi skupinami konzervativně a operačně léčených pacientů. Jediný významný rozdíl byl pozorován v parametru času plné vertikalizace, což vychází z předpokladu, že stabilní osteosyntéza, nejčastěji za použití tahového šroubu, je dostatečnou metodou fixace a zabrání dislokaci fragmentu při časné vertikalizaci pacienta. Nevratný neurologický deficit jsme v souboru nezaznamenali, avšak vyskytly se případy dočasných dysestézií u pacientů léčených konzervativně, způsobené polohováním kyčle do flexe a dále dočasné projevy tohoto typu v důsledku pooperačního otoku.
Vedlejším nálezem při hodnocení RTG a MRI snímků byl u avulzí SIAI nález femoroacetabulárního impingementu (FAI) u relativně velkého procenta pacientů (42,1 %). Tento fakt může značit možný vztah FAI k avulzním zlomeninám v okolí kyčelního kloubu. Při FAI dochází k omezení vnitřní rotace kyčelního kloubu, přičemž výrazná zátěž na flexory kyčle při tomto omezení může být zodpovědná za snadnější poranění apofýz [16,21]. Ve shodě s naším předchozím sdělením [11] by podle našeho názoru měli být adolescentní pacienti s průkazem FAI řazeni do rizikové skupiny pacientů nejen pro poranění labra, ale i zvýšeného rizika avulzních zlomenin.
Závěr
Avulzní zlomeniny v oblasti pánve a kyčle jsou vzácná poranění. Jedná se však o poranění, která mohou působit dlouhodobé obtíže při nesprávné strategii léčby. Z našich výsledků vyplývá, že nejčastější anatomickou lokalitou, ve které dochází k avulzním zlomeninám, je oblast SIAS. V největším procentu je volena operační terapie v případech avulze SIAI, zejména pak u vrcholových sportovců. Naopak velmi raritní avulzní poranění crista iliaca je prakticky výhradně léčeno konzervativně.
V současné době metoda terapie zůstává velice individuální a je možno ji upravit dle zvyklostí či technických možností daného pracoviště. Naše výsledky dokladují srovnatelné klinické nálezy u pacientů jak pro konzervativní, tak operační metodu léčby v horizontu jednoho roku od operace. Za hlavní výhodu konzervativní metody léčby považujeme především absenci dalšího operačního výkonu v anestezii, nutného k extrakci osteosyntetického materiálu. Na základě radiologických nálezů hojení zlomenin však dosahují pacienti léčeni operačně, v porovnání se skupinou pacientů léčených konzervativně, rychleji plného rozsahu pohybů a taktéž rehabilitace a následná plná zátěž mohou být zahájeny dříve.
Dobré výsledky terapie jsou podmíněny správnou diagnostikou a vhodným terapeutickým plánem. Je tedy nutné při podezření na avulzní poranění pánve provádět standardizovaná vyšetření, případně centralizovat ošetření do pracovišť se zkušenostmi s řešením těchto poranění.
Práce byla podpořena v rámci projektu koncepčního rozvoje výzkumné organizace MZČR č. 00064203 (FN Motol).
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise.
doc. MUDr. Vojtěch Havlas, PhD.
Klinika dětské a dospělé ortopedie a traumatologie
2. LF UK a FN Motol
V Úvalu 84
150 06 Praha 5
e-mail: vojtech.havlas@lfmotol.cuni.cz
Sources
1. Aksoy E, Uludag M, Ozbayarak M, et al. Anterior inferior iliac spine avulsion fracture. Am J Phys Med Rehabil 2014;93 : 1018.
2. Havlas V, Gaheer RS, Trc T, et al. Simultaneous bilateral avulsion fracture of the anterior superior iliac spine in a young athlete. Injury Extra 2007;38 : 352–5.
3. Mckinney BI, Nelson C, Carrion W. Apophyseal avulsion fractures of the hip and pelvis. Orthopedics 2009;32 : 42.
4. Oldenburg FP, Smith MV, Thompson GH. Simultaneous ipsilateral avulsion of the anterior superior and anterior inferior iliac spines in an adolescent. J Pediatr Orthop 2009;29 : 29–30.
5. Rajasekhar C, Kumar KS, Bjamra MS. Avulsion fractures of the anterior inferior iliac spine: the case for surgical intervention. Int Orthop 2001;24 : 364–5.
6. Rosenberg N, Noiman M, Edelson G. Avulsions fractures of the anterior superior iliac spine in adolescents. J Orthop Trauma 1996;10 : 440–3.
7. Rossi F, Dragoni S. Acute avulsion fractures of the pelvis in adolescent competitive athletes: prevalence, location and sports distribution of 203 cases collected. Skeletal Radiol 2001;30 : 127–31.
8. Schröter F. Aspects of expert opinions of avulsion fractures. Orthopade 2016;45 : 242–8.
9. Bendeddouche I, Jean-Luc B, Poiradeau S, et al. Anterior superior iliac spine avulsion in a young soccer player. Ann Phys Rehabil Med 2010; 53 : 584–90.
10. Moeller JL. Pelvic and hip apophyseal avulsion injuries in young athletes. Curr Sports Med Rep 2003;2 : 110–5.
11. Stančák A, Kautzner J, Havlas V. Porovnání výsledků konzervativní a operační léčby zlomenin spina iliaca anterior superior a spina iliaca anterior inferior u dětí a dospívajících. Acta Chir orthop Traum čech 2016;83 : 38–42.
12. Uzun M, Alpan B, Ozger H. Avulsion fractures involving the straight and reflected heads of the rectus femoris. Hip Int 2014;24 : 206–9.
13. Naylor JA, Goffar SL, Chugg J. Avulsion fracture of the anterior superior iliac spine. J Orthop Sports Phys Ther 2013;43 : 195.
14. Reina N, Accadbled F, De Gauzy JS. Anterior inferior iliac spine avulsion fracture: a case report in soccer playing adolescent twins. J Pediatr Orthop B 2010;19 : 158–60.
15. Frank M, Dědek T. Operační léčba avulze apofýzy sedacího hrbolu – kazuistika. Acta Chir orthop Traum čech 2014;81,292–4.
16. Schuett DJ, Bomar JD, Pennock AT. Pelvic apophyseal avulsion fractures: A retrospective review of 228 cases. J Pediatr Orthop 2015;35 : 617–23.
17. Linni K, Mayr J, Höllwarth ME. Apophyseal fractures of the pelvis and trochanter minor in 20 adolescents and 2 young children. Unfallchirurg 2000;103 : 961–4.
18. Dhinsa BS, Jalgaonkar A, Mann B, et al. Avulsion fracture of the anterior superior iliac spine: misdiagnosis of a bone tumour. J Orthop Traumatol 2011;12 : 173–6.
19. Mortati RB, Borghi Mortati L, Silva Teixeira M, et al. Avulsion fracture of the iliac crest in a child. Rev Bras Ortop 2014;49 : 309–12.
20. Tchanikachalam M, Petros JG, O’Donell S. Avulsion fracture of anterior superior iliac spine presenting as acute-onset meralgia paresthetica. Ann Emerg Med 1995;26 : 515–7.
21. Pointinger H, Munk P, Poeschl GB. Avulsion fracture of the anterior superior iliac spine following apophysitis. Br J Sports Med 2003;37 : 361–2.
Labels
Surgery Orthopaedics Traumatology Trauma surgery
Article was published inPerspectives in Surgery

2017 Issue 4-
All articles in this issue
- Ureterointestinal anastomosis in urinary diversion – current opinion
- Liver hemangiomas – when is invasive treatment indicated?
- Treatment of pelvic avulsion fractures in children and adolescents
- Solid pseudopapillary neoplasms of the pancreas
- Polymastia in unusual localization during pregnancy
- Two-stage surgical treatment of inferior vena cava traumatic rupture including urgent transport to a specialized unit
- Liver resection for recurrent sarcoma with allogenic aortic patch as partial inferior vena cava replacement – case report and review of literature
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Liver hemangiomas – when is invasive treatment indicated?
- Treatment of pelvic avulsion fractures in children and adolescents
- Solid pseudopapillary neoplasms of the pancreas
- Polymastia in unusual localization during pregnancy
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

