-
Medical journals
- Career
Parametrické sledování kvality totální mezorektální excize a chirurgické léčby karcinomu rekta − výsledky multicentrické studie
: J. Hoch 1; A. Ferko 3; M. Bláha 8; A. Ryška 3; I. Čapov 6; L. Dušek 8; J. Feit 5; M. Grega 2; M. Hermanová 6; E. Hovorková 3; R. Chmelová 2; Z. Kala 5; Dušan Klos 7; R. Kodet 2; D. Langer 4; D. Hadži-Nikolov 4; J. Örhalmi 3; J. Páral 3; M. Tichý 7; I. Tučková 4; M. Vjaclovský 1; P. Vlček 6
: FN Motol Praha, Chirurgická klinika 2. LF Univerzity Karlovy a FN Motol, Praha přednosta: prof. MUDr. J. Hoch, CSc. 1; Ústav patologie a molekulární medicíny 2. LF Univerzity Karlovy a FN Motol, Praha přednosta: prof. MUDr. R. Kodet, CSc. 2; Chirurgická klinika FN Hradec Králové přednosta: MUDr. M. Leško, Ph. D. 3; Chirurgická klinika 2. LF Univerzity Karlovy a ÚVN, Praha přednosta: prof. MUDr. M. Ryska, CSc. 4; Chirurgická klinika FN LF Masarykovy univerzity, Brno přednosta: prof. MUDr. Z. Kala, CSc. 5; I. Chirurgická klinika FN u sv. Anny v Brně přednosta: prof. MUDr. I. Čapov, CSc. 6; Ústav klinické a molekulární patologie FN Olomouc přednosta: prof. MUDr. Z. Kolář, CSc. 7; Institut biostatistiky a analýz Masarykovy univerzity (IBA MU), Brno ředitel: doc. RNDr. L. Dušek, Ph. D. 8
: Rozhl. Chir., 2016, roč. 95, č. 7, s. 262-271.
: Original articles
Úvod:
Rozsah nádoru a kvalita jeho chirurgického odstranění patří k hlavním prognostickým faktorům v léčbě karcinomu rekta. Počet pooperačních lokálních recidiv závisí na úplnosti odstranění mezorekta – TME (total mesorectal excision) – a dosažení bezpečných resekčních okrajů bez nádoru. Provedení a kvalita operace záleží na předoperační diagnostice a detekci rizikových míst na rektu a mezorektu, na chirurgické schopnosti výkon správně provést a na patologickém vyšetření, hodnotícím úplnost odstranění nádoru v parametrech resekčních okrajů včetně cirkumferentního (CRO) a kompletnost mezorektální excize. Cílem práce bylo zavést a standardizovat metodu hodnocení kvality chirurgického výkonu − mezorektální excize – v léčbě karcinomu rekta hodnocením resekčních okrajů včetně CRO a kompletnosti excize.Metody:
Studie měla dvě části. V první, retrospektivní části multicentrické studie byly v sestavě 288 pacientů analyzovány jednotlivé dílčí parametry diagnostiky, operací a histologického vyšetření karcinomu rekta, identifikována kritická místa a připraven jednotný protokol sledování. Ve druhé, prospektivní části studie byla v sestavě 600 pacientů tato data sledována parametricky a byla hodnocena kvalita TME ve vztahu k onkologickému výsledku léčby.Výsledky:
V předoperační diagnostice se zvýšil podíl pacientů, kterým byl proveden restaging po neoadjuvantní léčbě z 60,0 % na 81,7 %. Podíl resekátů, u nichž nebyla hodnocena kvalita excize mezorekta, se snížil z 52,9 % v retrospektivní části na 22,8 % v části prospektivní. Podíl kompletních excizí mezorekta se zvýšil z 22,6 % na 26,0 %, podíl téměř kompletních excizí se zvýšil z 10,1 % v retrospektivní části na 24,0 % v prospektivní části studie.Závěr:
Zavedení parametrického sledování do rutinní praxe zvýšilo kvalitu předléčebné a předoperační diagnostiky, vyšetření resekátu patologem a vlivem zpětnovazebné informace také kvalitu chirurgického výkonu.Klíčová slova:
karcinom rekta – TME – parametrické sledování – kontrola kvalityÚvod
Totální mezorektální excize (TME) se stala standardem operačního postupu v chirurgické léčbě nemocných s karcinomem rekta. Hodnocení vztahu nádoru k jednotlivým resekčním okrajům a kompletnosti excize mezorekta jsou považovány za důležitá kritéria hodnocení kvality chirurgického výkonu. Je doloženo, že dosažení negativních resekčních okrajů, včetně cirkumferenčního (CRO), s dostatečnou vzdáleností nádoru od okraje, má významnou roli v omezení vzniku lokálních recidiv, zejména u karcinomů střední a distální třetiny konečníku [1−5]. Neúplná TME koreluje s vyšším výskytem nádoru v cirkumferenčním resekčním okraji. Rovněž může být vysvětlením pro lokální recidivy při resekcích s negativním CRO. Oba parametry – CRO a kompletnost mezorektální excize – jsou jasně prokázanými nezávislými prediktivními faktory spojenými s progresí onemocnění [2]. Je známo, že mezi jednotlivými pracovišti se podstatně liší jak kvalita provedení vlastní resekce rekta, tak kvalita zhodnocení resekátu patologem. To potvrdila např. i celonárodní belgická studie, která hodnotila kvalitu mezorektální excize a s tím související pCRO (patologický nález v resekčním okraji). U případů, kde byla kvalita TME správně vyhodnocena, bylo v této sestavě dosaženo kompletní TME u 21 % pacientů, téměř kompletní u 47 % a inkompletní u 32 % pacientů. Přitom však u plných 57 % pacientů nebyla kvalita resekátu vůbec vyhodnocena [6].
Situace v České republice není v tomto ohledu doposud známa. Mezi pracovišti jsou významné rozdíly v počtech, kvalitě a metodách předoperačního stagingu, zřejmě také v chirurgické technice TME a v hodnocení resekátu patologem. V sestavě šesti klinických chirurgických pracovišť, která spojuje zájem o léčbu karcinomu rekta, jsme se rozhodli zjistit, jaká je na zúčastněných pracovištích kvalita diagnostiky a operační léčby karcinomu rekta, především TME. Pracovní hypotézou byl předpoklad, že ve všech fázích diagnostiky a chirurgické léčby lze nalézt místa umožňující a vyžadující zlepšení. Ke správnému provedení operace je nezbytná informace o podrobnostech nálezu v rektu a mezorektu. V závislosti na stagingu u většiny pokročilých karcinomů rekta operaci předchází neoadjuvantní radiochemoterapie (NRCHT), která předléčebné nálezy a staging mění. Proto jsme do sledování zařadili také předoperační léčbu a hodnocení nálezů vyšetření provedených před operací.
Cílem projektu bylo zavést a standardizovat hodnocení kvality chirurgického výkonu v léčbě karcinomu rekta.
Metody
Studie byla rozdělena do dvou částí. V prvé byly retrospektivně analyzovány údaje o léčbě pacientů s karcinomem rekta na zúčastněných pracovištích. Byla posuzována lokalizace nádorů, metody stagingu, úplnost excize mezorekta a histologické hodnocení s důrazem na radikalitu a posuzování pCRO. Na základě této analýzy byla v předléčebné, předoperační a pooperační diagnostice identifikována kritická místa, navržena zlepšení, sjednocena metodika sběru dat a jejich hodnocení a standardizovány postupy.
Ve druhé části, prospektivní, jsme usilovali o zavedení navržených opatření do naší klinické praxe. V této části studie byli zařazeni všichni pacienti s karcinomem rekta, tzn. s nádorem ve vzdálenosti do 15 cm od linea dentata (diagnóza C20). Byly sledovány nálezy předoperačního stagingu (lokalizace, biopsie, MRI, ERUS). K hodnocení resekátů byla ve druhé fázi používána jednotná metodika a protokol histopatologického vyšetření vytvořený na základě analýzy výsledků z retrospektivní fáze studie. Všechny vzorky byly po vyšetření patology jednotlivých pracovišť auditovány nezávislým patologem při respektování domluvených kritérií.
Na počátku studie jsme ve spolupráci s IBA MU vytvořili jednotný SW systém sběru dat na zapojených pracovištích, tedy on-line dostupný centrální parametrický registr. Nedílnou součástí studie byly workshopy, při nichž jsme revidovali získané údaje, hledali věcné a metodické nedostatky a zpřesňovali metodiku a priority sledování. Excizi mezorekta jsme klasifikačně rozdělili na totální a parciální, protože při nádorech v orální třetině rekta není totální excize nezbytná.
Hlavními sledovanými údaji byly diagnostické metody užívané k předoperačnímu stagingu a restagingu po NCHRT, chirurgická technika závisející na lokalizaci nádoru (totální mezorektální excize – TME, parciální mezorektální excize – PME) a hodnocení kvality resekátu patologem, zejména celkový počet uzlin a počet postižených uzlin, kompletnost TME nebo PME a hodnocení všech resekčních okrajů včetně cirkumferenčního (CRO). Histopatologické vyšetření bylo v retrospektivní části studie prováděno standardními technikami modifikovanými zvyklostmi pracovišť. Po zjištění stavu a vyhodnocení přistoupila všechna pracoviště na jednotný způsob vyšetření resekátů, zahrnující fotodokumentaci nerozstřiženého a nefixovaného resekátu rekta s mezorektem z dorzálního a ventrálního pohledu, označení neperitonealizovaného povrchu mezorektálního tuku tuší, fotodokumentaci série příčných řezů o síle 3−5 mm v místě nádoru a vlastní mikroskopické vyšetření, posuzující nejhlubší infiltraci tumoru a jeho vzdálenost od pCRM. Kvalita mezorektální excize byla hodnocena podle Quirkeho [7].
Pro analýzu dat byly použity standardní popisné statistiky: kategoriální proměnné byly popsány pomocí absolutních a relativních četností, spojité proměnné pomocí průměru, mediánu, minima a maxima. Kategoriální proměnné byly vizualizovány pomocí koláčových a sloupcových grafů, spojité proměnné pomocí histogramů a bodových grafů, a to v různých stratifikacích. Pro zhodnocení statistické závislosti mezi spojitými proměnnými byl aplikován Spearmanův test pořadové korelace. Pro srovnání hodnot parametrů mezi retrospektivní a prospektivní částí registru byl použit Fisherův exaktní test pro kategoriální proměnné, respektive Mannův-Whitneyho U test pro spojité proměnné. V analýze byla uvažována hladina významnosti α=0,05. Výpočty byly provedeny v softwaru IBM SPSS pro Windows, verze 22.0.0.1.
Sestava
Do sestavy byli zařazeni všichni pacienti operovaní pro nádor rekta bez ohledu na použitou techniku operace (laparoskopicky, konvenčně), jimž byla provedena resekce nebo exstirpace rekta s odstraněním mezorekta. Do sestavy nebyli zařazeni pacienti s operací rekta, jejíž součástí nebyla excize mezorekta. Z počátečního počtu 291 pacientů v retrospektivní části (v tabulkách níže označeno jako TME) počet vzrostl o 656 pacientů v části prospektivní (v tabulkách níže označeno jako TME prospektivní); po kontrole splnění kritérií pro zařazení do souboru pak bylo definitivně hodnoceno 257 pacientů retrospektivně a 600 prospektivně. V retrospektivní i prospektivní části významně převažoval počet mužů nad počtem žen; mužů bylo v prvé části 64,2 %, ve druhé 67,3 %. Průměrný věk pacientů se v obou částech lišil jen minimálně a činil 65,8 roku v prvé a 64,9 roku ve druhé části (Grafy 1).
Grafy 1: Charakteristika pacientů podle pohlaví a věku Graphs 1: Characteristics of patients by gender and age 
Dle lokalizace byly nádory rekta rozděleny po třetinách na nádory orální, střední a aborální třetiny rekta, jejich zastoupení v obou částech studie uvádějí Grafy 2. Zastoupení nádorů v jednotlivých skupinách se během sledovaných údobí změnilo. V retrospektivní části mírně převažovaly nádory orální třetiny rekta, v prospektivní střední třetiny rekta.
Grafy 2: Počty nádorů rekta dle lokalizace Graphs 2: Numbers of rectal tumours according to localization 
Pokročilost nádoru byla v retro - i prospektivní části hodnocena TNM klasifikací. Výsledky předléčebného stagingu (cTcNcM) jsou uvedeny v Tab. 1 a Grafech 3. V obou částech studie převažovaly nálezy cT3, cN1 a cM0.
Tab. 1, Grafy 3: Charakteristika sestavy dle předléčebného stagingu (cTcNcM) Tab. 1, Graphs 3 Characteristics of the pre-treatment staging set (cTcNcM) 
V rámci souboru byly rovněž analyzovány metody neoadjuvantní léčby v obou údobích. Uvedeni jsou pouze pacienti, u nichž byla provedena a zaznamenána tato léčba. V neoadjuvantní léčbě převažovala významně konkomitantní radiochemoterapie v dlouhém režimu, podíl této léčby se v prospektivní části studie dále zvýšil (Grafy 4).
Grafy 4: Přehled sestavy pacientů s neoadjuvantní léčbou Grahps 4: Overview of the group of patients with neoadjuvant therapy 
V grafech je také uveden přehled provedených výkonů (Grafy 5). Resekce převažují v obou údobích nad exstirpacemi rekta. V prospektivní sestavě jsou uvedeni také pacienti operovaní transanálně metodami TAMIS a ELAPE, které dvě pracoviště zařadila nově do praxe, při obou metodách se provádí excize mezorekta. Do hodnocení výsledků byli zahrnuti pouze pacienti splňující vstupní kritéria pro zařazení do studie, tedy byli vyloučeni pacienti pouze s provedenou stomií nebo transanální excizí (Grafy 5).
Grafy 5: Provedené operační výkony Graphs 5: Completed surgeries 
Výsledky
Diagnostika a využití diagnostických metod
Předléčebná diagnostika byla prováděna kombinací více metod, jejichž užití se mezi oběma částmi studie lišilo. V prospektivní části bylo podrobněji specifikováno užití CT vyšetření a kladen důraz na vyšetření MRI pánve, resp. rekta. Použití diagnostických metod a změny četnosti jejich užití jsou uvedeny v Grafech 6.
Grafy 6: Četnost (%) a absolutní počet (N) užitých vyšetření v předléčebné diagnostice Graphs 6: Frequency (%) and absolute number (N) of examinations used in pre-treatment diagnosis 
V obou částech studie byla pozornost věnována provádění restagingu po ukončení neoadjuvantní léčby, tedy jeho četnosti a použitým kombinacím diagnostických metod. Četnost/počty vyšetření v retro - i prospektivní části studie jsou uvedeny v Grafech 7.
Grafy 7: Přehled a incidence vyšetření po neoadjuvantní léčbě Graphs 7: Overview and incidence of examinations after neoadjuvant therapy 
Neoadjuvantní léčbu podstoupilo v retrospektivní části 125 pacientů, restagingem prošlo 60,0 % z nich, v prospektivní části pak 333 pacientů, kdy restaging byl zaznamenán u 81,7 % z nich. Četnost vyšetření po neoadjuvantní léčbě se v prospektivní části studie významně zvýšila, ale restagingu u všech nemocných dosaženo nebylo. Dále byly srovnávány výsledky předléčebného a poléčebného stagingu v obou částech studie. Protože z hlediska zaměření práce byly tyto výsledky jen upozorněním operatéra na změnu nálezu, nejsou dále komentovány. Nejvyšší četnost stadia nádorů a vzdálených metastáz zůstala T3, resp. M0, zato nejčastějším uzlinovým postižením se stalo stadium N0 (Tab. 2, Grafy 8).
Tab. 2, Grafy 8: Restaging sestavy po neoadjuvantní léčbě (ycTycNycM) Tab. 2, Graphs 8: Set restaging after neoadjuvant therapy (ycTycNycM) 
Operační přístupy a operace
Operační přístupy se v retro - a prospektivní části studie statisticky významně změnily. V retrospektivní části byla laparotomie zvoleným přístupem v 72,4 % a laparoskopie ve 26,1 %, v prospektivní části v 60,3 % a v 38,7 %. Nejčastějším operačním výkonem byla v obou částech studie resekce rekta s anastomózou, druhým nejčastějším výkonem byla abdominoperineální exstirpace rekta. V prospektivní části do spektra výkonů přibyla transanální mezorektální excize a extralevátorová abdominoperineální exstirpace rekta. Součástí hodnocení bylo provedení totální nebo parciální excize mezorekta (TME, PME). Přehled výkonů a rozsahu excize mezorekta je uveden v Grafech 9.
Grafy 9: Přehled operačních výkonů a rozsahu excize mezorekta v obou údobích Graphs 9: Review of surgical procedures and the extent of mesorectal excisions in both periods 
Histopatologické hodnocení kvality excize mezorekta
Kvalita excize mezorekta byla hodnocena jednotnou metodikou na pracovištích patologie jednotlivých nemocnic a nálezy následně auditovány nezávislým auditorem – patologem. Počet nehodnocených excizí mezorekta v celé sestavě klesl o 30,1 % a počet úplných excizí se zvýšil o 17,5 %. Nálezy jsou uvedeny v Tab. 3 a Grafech 10.
Tab. 3, Grafy 10: Kvalita excize mezorekta dle počtu, četnosti a údobí v celé sestavě Tab. 3, Graphs 10: Quality of mesorectal excisions according to the number, frequency and period for the full patient set 
Při závěrečné analýze bylo zjištěno, že jedno z pracovišť nedokázalo splnit domluvená kritéria v hodnocení kvality excize mezorekta. Pokud by se vyřadili pacienti tohoto pracoviště, tzn. zmenšila by se sestava pacientů ze 257 na 216 v retrospektivní části a ze 600 na 490 v prospektivní části, pokles nehodnocených excizí by dosáhl dokonce 38,1 % a podíl kompletních a téměř kompletních excizí by se zvýšil z 38,4 % v retrospektivní na 60,8 % v prospektivní části (Tab. 4, Grafy 11)!
Tab. 4, Grafy 11: Kvalita excize mezorekta dle počtu, četnosti a údobí po korekci sestavy (vyřazení pacientů jednoho pracoviště) Tab. 4, Graphs 11: Quality of mesorectal excisions according to the number, frequency and period after an adjustment of the patient set (one of the participating sites was removed) 
Histopatologické vyšetření resekčních okrajů zahrnovalo vyšetření a hodnocení proximálního, distálního a cirkumferenčního resekčního okraje se zaměřením na přítomnost nádoru a uvedení nejmenší vzdálenosti nádoru od resekčního okraje. Výsledky vyšetření jsou zřejmé z Tab. 5.
1. Histopatologické vyšetření resekčních okrajů Tab. 5: Results of histopathological examinations of the resection margine 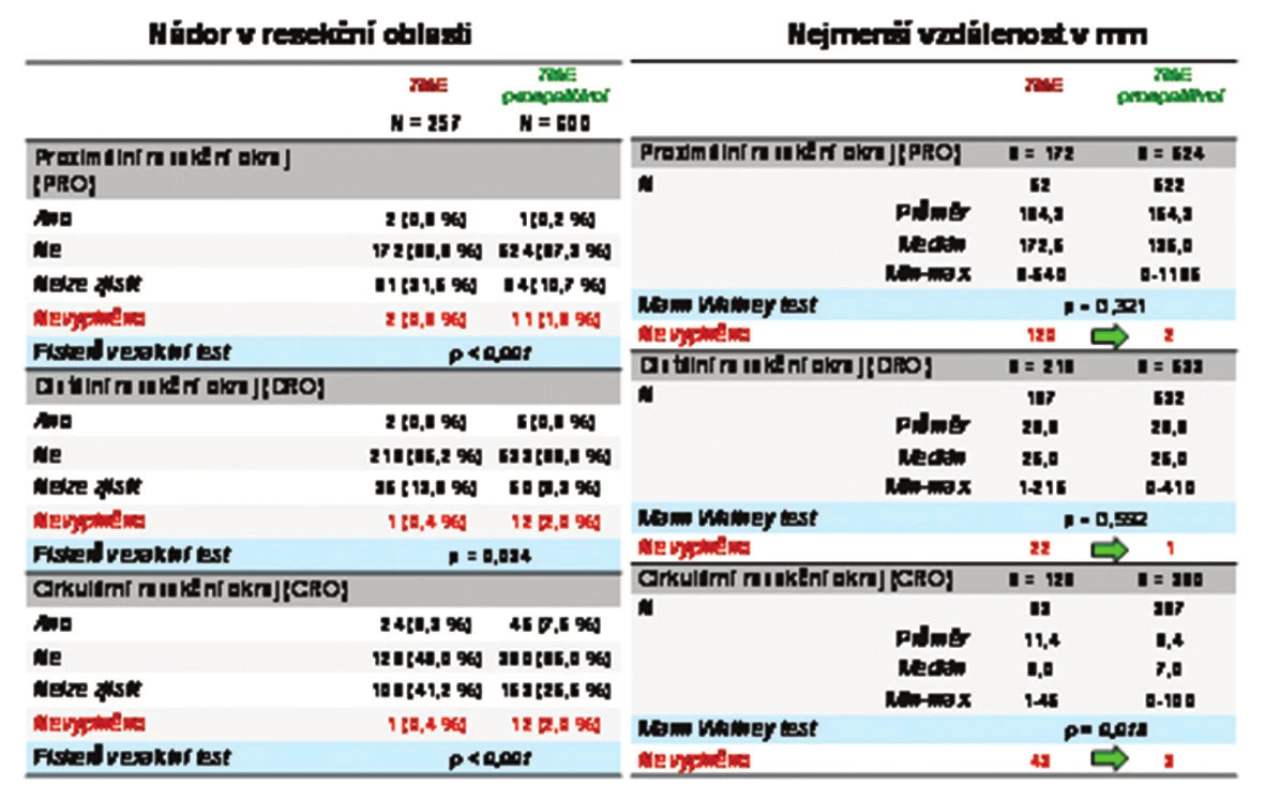
Kritériem radikality odstranění nádoru bylo dosažení stavu R0, tzn. odstranění nádoru bez ponechání mikroskopických reziduí v resekčním okraji dle histopatologického nálezu, tzn. se vzdáleností nádoru od CRO≥1 mm. Tohoto stavu bylo dosaženo u 84,0 % hodnocených pacientů retrospektivní části a 86,7 % hodnocených pacientů prospektivní části (Grafy 12).
Grafy 12: Radikalita operace dle histopatologického vyšetření resekátu Graphs 12: Radicality of the operation compared with the histopathological postoperative finding 
Diskuze
Léčba karcinomu rekta prošla a prochází řadou změn, které změnily operabilitu, poměr resekčních a amputačních výkonů, operační přístup, využívání dalších léčebných modalit a jejich kombinací a v důsledku i léčebné výsledky, z nichž hlavními jsou délka přežití a riziko lokální recidivy nádoru. Od zavedení konkomitantní radiochemoterapie do neoadjuvantního léčebného algoritmu se očekávalo, že zlepší přežití a sníží počty lokálních recidiv. Redukci počtu lokálních recidiv při užití NCHRT potvrdila např. dánská studie v sestavě 1861 pacientů. V průběhu 10letého sledování vznikla lokální recidiva u 5 % pacientů, kteří podstoupili NCHRT a operaci a u 11 % pacientů, kteří radioterapii nedostali [8]. Po stránce zlepšení dlouhodobého přežití ale očekávání nebyla naplněna [9,10]. Zásadním milníkem v léčbě resekabilního karcinomu rekta bylo zavedení totální mezorektální excize do operační praxe na počátku 80. let [11]. Ve všech randomizovaných sestavách klesl po výkonech s totální excizí mezorekta počet lokálních recidiv na polovinu proti výkonům bez TME [12], v některých sestavách dokonce pod 8, resp. 5 % i bez podání radioterapie [13,14]. Osvojení techniky totální mezorektální excize, její nácvik a zařazení do praxe zlepšilo v kontrolovaných sestavách výsledky léčby karcinomu rekta v Holandsku, Švédsku, Norsku a Španělsku [15 −20]. K posouzení kvality excize je třeba víc než jen makroskopické hodnocení odstraněného resekátu provedené chirurgem. Pracovní skupina Quirkeho a spolupracovníků zavedla metodiku standardizovaného patologického vyšetření, spočívající v barvení povrchu resekátu tuší, jímž se zvýrazní detaily a případné trhliny a defekty, s následným vyšetřením cirkulárních řezů a mikroskopickým měřením nejmenší vzdálenosti mezi nádorem a všemi okraji včetně cirkumferentního. V dánské a švédské studii autoři pomocí standardizovaného zhodnocení resekátů prokázali, že na kvalitě excize přímo závisí počet lokálních recidiv: po tříletém sledování zaznamenali lokální recidivu ve 4 % při kompletní excizi mezorekta, v 7 % při excizi vedené v intramezorektální vrstvě a ve 13 % při excizi vně lamina muscularis propria [7,21]. Současně prokázali, že pouze u 52 % operovaných byla excize kompletní. Potvrdili tak svůj dřívější názor, že počty lokálních recidiv závisejí na kvalitě operace.
Neovlivnitelným rizikovým faktorem na straně pacienta je nádorové postižení v blízkosti cirkumferenčního okraje nebo přímo v něm [22]. Dánská studie porovnávající vztah nádoru k cirkumferentnímu okraji a onkologický výsledek u pacientů bez radioterapie prokázala trojnásobně vyšší počet lokálních recidiv, byla-li tato vzdálenost menší než 2, resp. 1 mm. Během dvouletého sledování se u 37,6 % pacientů s menší než 1mm vzdáleností nádoru od CRO vyvinuly vzdálené metastázy, ale u pacientů se vzdáleností 2 mm a více jen ve 12,7 % [23].
K rozhodnutí o možnostech a způsobu vedení léčby patří nejen předoperační znalost lokalizace nádoru rekta, ale také informace o rizikových cirkumferentních okrajích. Obě tyto informace by měly být součástí předléčebného stagingu, zvážení neoadjuvantní radio-, resp. radiochemoterapie [24] a v případě jejího užití také provedení předoperačního restagingu, upozorňujícího chirurga na riziková místa, resp. ohrožení anatomických vrstev při operaci rekta [25−27]. Optimální diagnostickou zobrazovací metodou je magnetická rezonance [28]. Přesnost MRI při měření vzdálenosti nádoru a cirkumferentních okrajů potvrzená následně histopatologickým vyšetřením byla prokázána i v prospektivní studii MERCURY [29]. Optimální relaci mezi nálezy zobrazovacích metod, charakterem resekátu a patologickým nálezem uvádí Obr. 1.
1. Negativní cirkulární resekční okraje v zobrazení MRI (A), resekát rekta s kompletní excizí mezorekta (B) a příčná lamela rekta v místě nádoru (C) Fig. 1: Negative circular resection margins based on MRI (A); rectal biopsy with complete mesorectal excision (B); and the transverse lamella of the rectum at the tumor site (C) 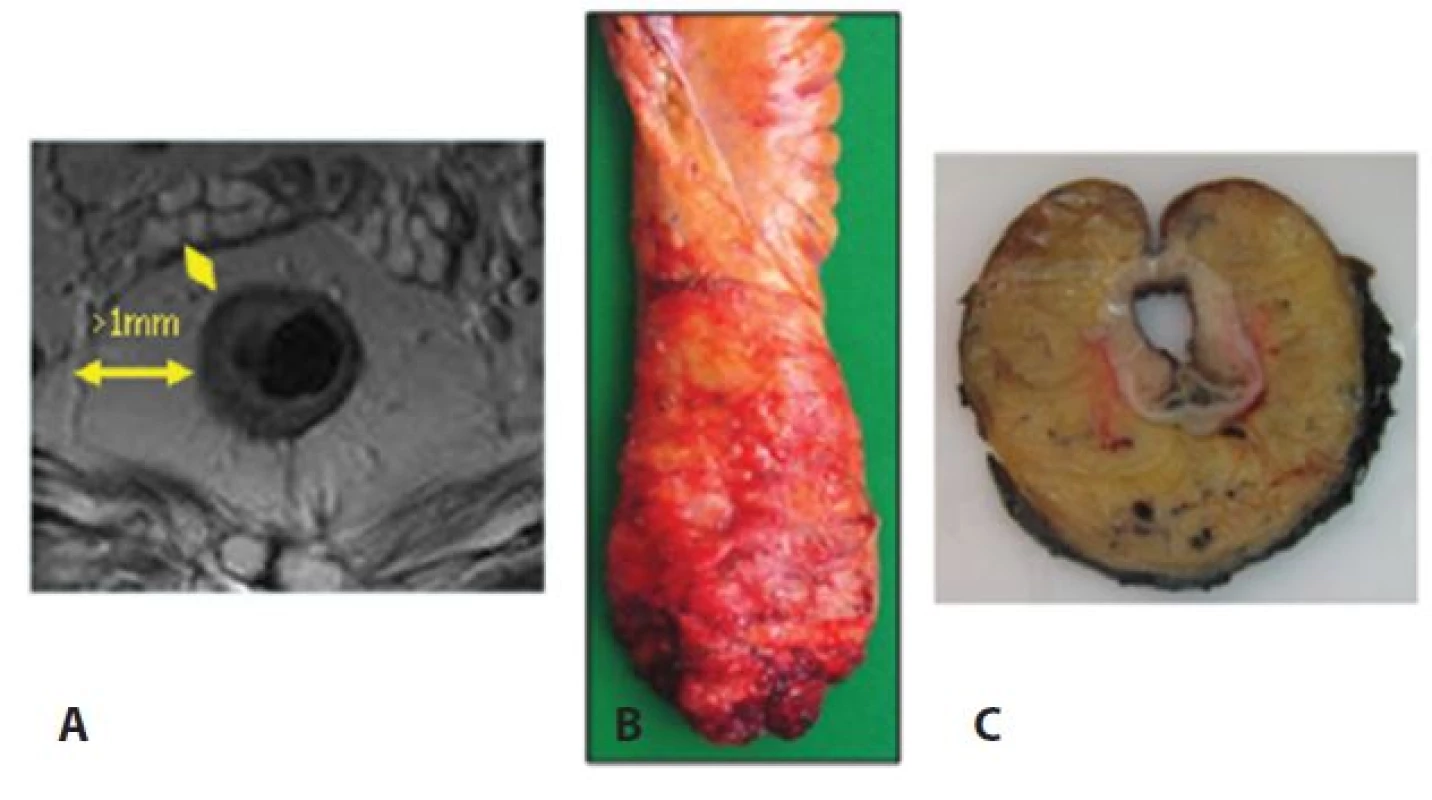
S dřívější zkušeností a z podobně zaměřeného projektu [30] jsme věděli, že řada údajů týkajících se karcinomu rekta je nepřesných, a to včetně terminologie, lokalizace a vykazování výkonů. Do diagnózy C20 bývají někdy nesprávně řazeny i nádory ve vzdálenosti vyšší než 15 cm od análního okraje, jsou tak ošetřovány v jiném léčebném režimu a v konečném důsledku dochází ke zkreslení počtů výkonů a výsledků léčby karcinomu rekta. Abychom získali potřebné údaje ve statisticky vypovídajícím počtu a plně odpovídající skutečnosti, spojili jsme více pracovišť do multicentrické studie, data ukládali do společného registru a anonymizovali je. Jednotlivá pracoviště měla přístup jen k detailům vlastních výsledků a dále k souhrnným výsledkům za všechny účastníky projektu. Etapy činnosti ve studii byly popsány v metodice, je však třeba připomenout úlohu edukačních workshopů v jednotlivých etapách, jichž bylo celkem šest. Na počátku byly shromážděny údaje a výsledky z denní praxe zúčastněných pracovišť a vyhodnoceny (retrospektivní část). V dalším průběhu byla posuzována významnost sledovaných parametrů, vytvořen jednotný protokol sběru dat ke všem částem sledování včetně sjednocení techniky a parametrů histopatologického hodnocení. Na každém workshopu byly předloženy výsledky předchozí etapy, pátráno po příčinách nedostatků a navržena zlepšení, kontrolovaná při dalším workshopu (prospektivní část). Rozdíly ve výsledcích mezi jednotlivými pracovišti byly největší na počátku studie při porovnání údajů získaných z běžné dokumentace. Po sjednocení metodiky hodnocení se, jak ukázala analýza prospektivní fáze studie, rozdíly významně zmenšily.
Údaje o počtech pacientů, zastoupení mužů a žen, věku, lokalizaci nádoru a stadiu choroby jsou z hlediska zaměření studie jako neovlivnitelné faktory uvedeny v části „sestava“. Další údaje jsme mohli ovlivnit četností užití nebo zlepšením kvality a kvalifikujeme je jako „výsledky“. Zjistili jsme, že ač se v případě všech účastníků projektu jedná o klinická pracoviště s vynikajícím diagnostickým zázemím, je četnost užití doporučených předoperačních diagnostických metod stále nízká, především v případě MRI. V rámci předléčebné diagnostiky činí zlepšení mezi retro - a prospektivní částí necelých 7 %. Zúčastnění chirurgové toto vyšetření požadují, ale trvající nedostatečná dostupnost tohoto vyšetření zůstává nepřekonanou překážkou. Podařilo se prosadit změnu vyšetření vzdáleného postižení jater a plic: významně poklesl počet US vyšetření jater ve prospěch CT a RTG hrudníku, resp. RTG vyšetření plic byla doplňována o CT. Pokles počtů endorektální sonografie souvisí s vyšším využitím MRI vyšetření. Frekvence flexibilních endoskopií se v obou částech studie nezměnila, ale zvýšil se počet rigidních endoskopií, tzn. rektoskopií. To svědčí o vyšší pečlivosti a přesnosti určení lokalizace nádorů v prospektivní části. V této části se zvýšila kvalita předléčebného stagingu – na rozdíl od retrospektivní části nebyl zjištěn žádný pacient bez stanoveného stagingu a na zlomek klesl počet pacientů s nedostatečně určeným stagingem.
V prospektivní části bylo léčeno 55,4 % pacientů s karcinomem rekta III. stadia, v retrospektivní 34,2 %. Zvýšily se počty pacientů, kteří podstoupili neoadjuvantní terapii ze 48,6 % na 55,5 % a podíl dlouhých režimů radiochemoterapie z 66,4 % na 84,7 %. Významně se zlepšila předoperační diagnostika, tzn. restaging po neoadjuvantní léčbě. Podíl pacientů léčených neoadjuvantně, kterým byl proveden restaging, se zvýšil z 60,0 % na 81,7 %. Podíl vyšetření pomocí MRI se zvýšil ze 48,8 % na 55,0 % a počet rektoskopií se zvýšil ze 18,4 % na 22,8 %. V obou částech zůstává podceněným a nevyužívaným vyšetřením stanovení CEA.
Stěžejním výsledkem studie je zavedení standardizovaného hodnocení kvality excize mezorekta a radikality operace posuzované patologem. Všechna pracoviště přijala metodiku publikovanou v ČR královéhradeckou skupinou [31]. Zlepšením je pokles počtu resekátů, u nichž kvalita excize nebyla hodnocena, z 52,9 % na 22,8 %. Přes toto významné zlepšení je ale stále alarmující fakt, že téměř čtvrtina resekátů hodnocená na účastnických pracovištích patologie nebyla zhodnocena dle standardního protokolu. Již bylo zmíněno, že tento výsledek celé sestavy je významně negativně ovlivněn výsledky jednoho pracoviště, které nedokázalo na kritéria projektu reagovat. Je to potvrzením, že i pro velká pracoviště fakultních nemocnic může znamenat zvýšení nároků na soudobou úroveň nepřekonatelný problém. Výsledky hodnocení patologem přesto prokázaly, že ve srovnání mezi retro - a prospektivní částí studie došlo ke zvýšení počtu kompletních excizí z 22,6 % na 26,0 %. Počet téměř kompletních excizí se ale v prospektivní části zvýšil z 10,1 % na 24,0 % a nekompletních ze 14,0 % na 25,7 %. To je ve shodě s citovanými pracemi [7,21,32,33]. Patologická vyšetření resekčních okrajů potvrdila také zvýšení počtu operací s dosažením stavu R0 z 89,2 % v retrospektivní na 94,3 % v prospektivní části!
Důležitým zjištěním je, jak se liší hodnocení výsledku operace chirurgem a patologem. Jako kurativní hodnotil chirurg operaci v 89,2 % a patolog v 84,0 % v retrospektivní části; v 94,3 %, resp. 86,7 % v prospektivní.
Interpretovat tyto výsledky znamená potvrdit, že společným úsilím lze dosáhnout odpovídajícího výsledku, tedy že zvýšením kritického přístupu v rámci histopatologického vyšetření sice přechodně dojde ke snížení zastoupení nálezů, které byly původně považovány za optimální, resp. radikální, tato zpětná vazba však pro chirurga znamená objektivní kontrolu jeho práce a motivaci ke zlepšení. Základní a nepodkročitelnou podmínkou zlepšení je ochota zpřístupnit výsledky vlastní práce nezávislému hodnocení, v tomto případě chirurgické léčby patologovi, a reagovat na ně [34]. Léčba karcinomu rekta je z principu multidisciplinární. Úloha chirurga v rámci celého diagnosticko-terapeutického procesu je klíčová a nezastupitelná, chirurg se účastní rozhodování o volbě léčebného postupu až na krátké výjimky v celém průběhu léčby [35] (Tab. 6). Klíčovým momentem samozřejmě zůstává provedení správně indikované a načasované kvalitní a onkologicky radikální operace s minimalizací rizika lokoregionální recidivy, k čemuž je nezbytné optimální využití všech dostupných diagnostických modalit.
2. Podíl chirurga na jednotlivých fázích multidisciplinární léčby karcinomu rekta Tab. 6: Share of the surgeon in individual stages of multidisciplinary treatment of rectal carcinoma 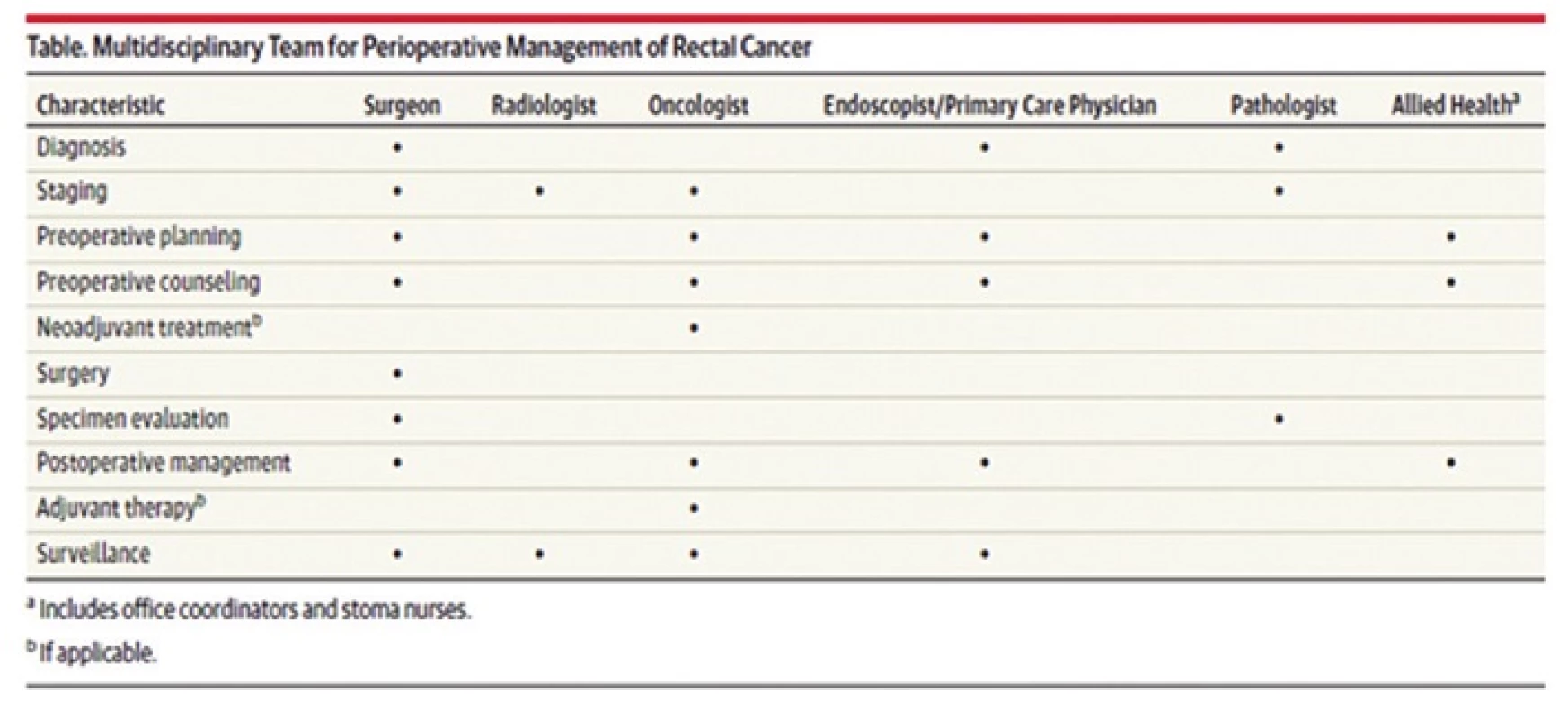
Závěr
Hodnocení kvality excize mezorekta je vedle dalších ukazatelů objektivním dokladem kvality operace a chirurgické léčby. Na kvalitě excize a na dosažení bezpečných resekčních okrajů záleží onkologický výsledek operace rekta. Kvalita excize ovlivňuje prognózu a slouží jako jeden z faktorů k rozhodnutí onkologa o adjuvantní léčbě. Potvrdili jsme, že k dosažení a zvýšení kvality excize je nezbytné soustavně sbírat data dle parametrických údajů, kriticky je hodnotit a hledat možnosti zlepšení. Ke zhodnocení dlouhodobých onkologických výsledků interval studie sice nestačí, přesto za hlavní přínos projektu považujeme vytvoření úzké mezioborové spolupráce mezi chirurgem a patologem a komplexní edukaci, která vyústila v zavedení a akceptaci metodiky hodnocení kvality excize mezorekta všemi zapojenými centry. Účinnost nastavené zpětné vazby stran hodnocení kvality TME by měly v budoucnu potvrdit i předkládané výsledky.
Seznam zkratek:
TME totální mezorektální excize
PME parciální mezorektální excize
CRO cirkumferentní resekční okraj
pCRO patologický cirkumferentní okraj
TAMIS transanální miniinvazívní chirurgie
ELAPE extralevátorová abdominoperineální exstirpace
MRI magnetická rezonance
CT počítačová tomografie
NCHRT neoadjuvantní chemoradioterapiePoděkování
Autorský tým tvořený chirurgy a patology děkuje za pomoc svým oborovým kolegům na všech podílejících se pracovištích. Zvláštní poděkování patří lékařům klinik zobrazovacích metod, kteří přistoupili na změny diagnostických postupů a uvedli je do praxe.Práce podpořena Grantem IGA MZ NT/13726-4
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise.Prof. MUDr. Jiří Hoch, CSc.
Tibetská 2
160 00 Praha 6
e-mail: jiri.hoch@lfmotol.cuni.cz
Sources
1. Nagtegaal ID, van de Velde CJ, Marijnen CA, et al. Low rectal cancer: a call for a change of approach in abdominoperineal resection. J Clin Oncol. 2005;23 : 9257−64. Notes: CORPORATE NAME: Dutch Colorectal Cancer Group CORPORATE NAME: Pathology Review Committee.
2. West NP, Finan PJ, Anderin C, et al. Evidence of the oncologic superiority of cylindrical abdominoperineal excision for low rectal cancer. J Clin Oncol 2008;26 : 3517−22.
3. Nagtegaal ID, van de Velde CJ, van der Worp E, et al. Macroscopic evaluation of rectal cancer resection specimen: clinical significance of the pathologist in quality control. J Clin Oncol 2002;20 : 1729−34.
4. Law WL, Chu KW. Anterior resection for rectal cancer with mesorectal excision: a prospective evaluation of 622 patients. Ann Surg 2004;240 : 260−8.
5. Glynne-Jones R, Mawdsley S, Novell JR. The clinical significance of the circumferential resection margin following preoperative pelvic chemo-radiotherapy in rectal cancer: why we need a common language. Colorectal Dis 2006;8 : 800−7.
6. Leonard D, Penninckx F, Fieuws S, et al. Factors predicting the quality of total mesorectal excision for rectal cancer. Ann Surg 2010;252 : 982−8. Notes: CORPORATE NAME: PROCARE, a multidisciplinary Belgian Project on Cancer of the Rectum.
7. Quirke P, Steele R, Monson J, et al. Effect of the plane of surgery achieved on local recurrence in patients with operable rectal cancer: a prospective study using data from the MRC CR07 and NCIC-CTG CO16 randomised clinical trial. Lancet 2009;373 : 821−8.
8. van Gijn W, Marijnen CA, Nagtegaal ID, et al. Preoperative radiotherapy combined with total mesorectal excision for resectable rectal cancer: 12-year follow-up of the multicentre, randomised controlled TME trial. Lancet Oncol 2011;12 : 575−82.
9. Kulu Y, Ulrich A, Büchler M. Resectable rectal cancer: Which patients does not need preoperative radiotherapy? Dig Dis 2012;30:(suppl):118−25.
10. Peeters KC, Marijnen CA, Nagtegaal ID, et al. Dutch Colorectal Cancer Group. The TME trial after a median follow-up of 6 years: increased local control but no survival benefit in irradiated patients with resectable rectal carcinoma. Ann Surg 2007;246 : 693−701.
11. Heald RJ, Husband EM, Ryal RD. The mesorectum in rectal cancer surgery – the clue to pelvic recurrence? Br J Surg 1982;69 : 613−6.
12. Ulrich A, Weltz J, Büchler M. How much radiotherapy do surgery patients need? Chirurg 2009;4 : 266−73.
13. Enker WE, Thaler HT, Cranor ML, et al. Total mesorectal excision in the operative treatment of carcinoma of the rectum. J Am Coll Surg 1995;181 : 335−46.
14. van Lingen CP, Zeebregts CJ, Gerritesen JJ, et al. Local recurrence after total mesorectal excsion without preoperative radiotherapy. Int J Gastrointest Cancer 2003;34 : 129−134.
15. Kapitejn E, Putter H, van de Velde CJ. Impact of the introduction and training of total mesorectal excision on recurrence and survival in rectal cancer in the Netherlands. Br J Surg 2002;89 : 1142−9.
16. Martling A, Holm T, Rutquist LE, et al. Impact of a surgical training programme on rectal cancer outcomes in Stockholm. Br J Surg 2005;92 : 225−9.
17. Wibe A, Moller B, Norstein J, et al. A national strategic change in treatment policy for rectal cancer – implementation of total mesorectal excision as a routine treatment in Norway. A national audit. Dis Colon Rectum 2002;45 : 857−66.
18. Wibe A, Carlsen E, Dahl O, et al. Nationwide quality assurance of rectal cancer treatment (Norway). Colorectal Dis 2006;8 : 224−9.
19. Ortiz H. Total mesorectal excision: a teaching and audited initiative of the Spanish Association of Surgeons. Cir Esp 2007;82 : 193–4.
20. Codina-Cazador A, Espin E, Bionda S, et al. Audited teaching program for the treatment of rectal cancer in Spain: results of the first year. Cir Esp 2007;82 : 09−13.
21. Nagtegaal ID, Quirke P. What is the role for the circumferential margin in the modern treatment of rectal cancer? J Clin Oncol 2008;26 : 303−12.
22. Quirke P, Durdey P, Dixon MF, et al. Local recurrence of rectal adenocarcinoma due to inadequate surgical resection. Histopathological study of lateral tumour spread and surgical excision. Lancet 1986;2 : 996−9.
23. Nagtegaal ID, Marijnen CA, Kranenbarg EK, et al. Circumferential margin involvement is still an important predictor of local recurrence in rectal carcinoma: not one milimeter but two milimeters is the limit. Am J Surg Pathol 2002;26 : 350−7.
24. Wiggers T, van de Velde CJ. The circumferential margin in rectal cancer. Recommendations based of the Dutch Total Mesorectal Excision Study. Eur J Cancer 2002;38 : 973−6.
25. Taylor FG, Quirke P, Heald RJ, et al. Preoperative high-resolution magnetic resonace imaging can identify good prognosis stage I, II and III rectal cancer best managed by surgery alone: a prospective, multicenter, European study. Ann Surg, 2011;253 : 711−19.
26. Schmoll, HJ, Van Cutsem E, Stein A, et al. ESMO Consensus Guidelines for management of patients with colon and rectal cancer. A personalized approach to clinical decision making. Ann Oncol 2012;23 : 2479−516.
27. van de Velde CJ, Boelens PG, Borras JM, et al. EURECCA colorectal: multidisciplinary management: European consensus conference colon & rectum. Eur J Cancer 2014; 50 : 1.e1−1.e34.
28. Radcliffe A, Brown G. Will MRI provide maps of lines of excision for rectal cancer? Lancet 2001;357 : 495−6.
29. MERCURY study group. Extramural depth of tumor invasion at thin-section MR in patients with rectal cancer: results of the MERCURY study. Radiology 2007;243 : 132−9.
31. Hovorková, E, Hadži Nikolov D, Ferko A, et al. Problematika stanovení bezpečných resekčních okrajů u karcinomu rekta. Rozhl Chir 2014;2 : 92−9.
32. Ihnát P, Delongová P, Dvořáčková J, et al. Zvýšení kvality histopatologického hodnocení preparátů kolorektálního karcinomu prostřednictvím zavedení standardního protokolu. Rozhl Chir 2013;92 : 703−7.
33. Ihnát P, Delongová P, Horáček J, et al. The impact of standard protocol implementation on the quality of colorectal cancer pathology reporting. World J Surg 2015;39 : 259−65.
34. van Gijn W, van de Velde CJ. Improving quality of cancer care through surgical audit. EJSO 2010;36:S23−S26.
35. Berho M, Narang R, van Koughnett J, et al. Moderrn multidisciplinary perioperative management of rectal cancer. JAMA Surg 2015;150 : 260−6.
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2016 Issue 7-
All articles in this issue
- Special contact splints in postoperative care for patients with the diabetic foot
- Parametric monitoring of the quality of total mesorectal excision and surgical treatment of rectal carcinoma − results of a multicenter study
- Technical background of data collection for parametric observation of total mesorectal excision (TME) in rectal cancer
-
Reverzný prístup k synchrónnym pečeňovým metastázam kolorektálneho karcinómu
Absolvovanie liečebného protokolu, strednodobé (trojročné) prežívanie a vzorec progresie ochorenia u 32 pacientov - Rare injury of perineum and anorectum – case report
- Cecal herniation through the foramen of Winslow as a rare cause of ileus
- Juxtapapillary duodenal diverticulum causing pancreatobiliary problems - case report and literature review
- 51st Congress of the European Society for Surgical Research, 25−28 May 2016, Prague, Czech Republic
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Juxtapapillary duodenal diverticulum causing pancreatobiliary problems - case report and literature review
- Cecal herniation through the foramen of Winslow as a rare cause of ileus
- Parametric monitoring of the quality of total mesorectal excision and surgical treatment of rectal carcinoma − results of a multicenter study
- Special contact splints in postoperative care for patients with the diabetic foot
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

