-
Medical journals
- Career
Klostridiová myonekróza břišní stěny – kazuistika
: S. Látrová 1; R. Čáp 2,1; Z. Šubrt 2,1
: Chirurgická klinika, Fakultní nemocnice Hradec Králové, přednosta: Prof. MUDr. A. Ferko, CSc. 1; Katedra válečné chirurgie, Fakulta vojenského zdravotnictví Univerzity obrany, Hradec Králové vedoucí katedry: Plk. doc. MUDr. J. Páral, Ph. D. 2
: Rozhl. Chir., 2014, roč. 93, č. 6, s. 328-330.
: Case Report
Autoři předkládají kazuistiku pětačtyřicetiletého pacienta operovaného pro akutní apendicitidu, u něhož došlo do 48 hodin po apendektomii k rozvoji plynaté sněti břišní stěny a následně i klostridiové sepse. Díky včasné diagnostice a intenzivní péči pacient přežil.
Klostridiová myonekróza je vzácnou komplikací po nitrobřišních operacích, v mnoha případech smrtelnou. V našem písemnictví bylo podle námi dostupných informací dosud publikováno pouze málo prací popisujících případy pacientů, kteří přežili tuto vzácnou pooperační komplikaci.Klíčová slova:
klostridiová sepse – plynatá sněť břišní stěny – apendektomieÚvod
Klostridiová myonekróza je závažný klinický stav s vysokou letalitou. Rozsáhlá poškození tkání a následné systémové projevy jsou zprostředkovány přímo i nepřímo bakteriálními exotoxiny. Včasná diagnóza, chirurgické odstranění nekrotické tkáně a léčba antibiotiky, které inhibují syntézu toxinů, zůstávají zlatým standardem péče. Navzdory těmto opatřením se letalita stále pohybuje mezi 30 % až 100 % [1].
Kazuistika popisuje léčbu pacienta s břišní katastrofou, která vznikla následkem klostridiové myonekrózy a sepse. Po operaci pro akutní apendicitidu došlo k rozvoji plynaté sněti břišní stěny s nekrózami. Původcem byla bakterie Clostridium perfringens. Autoři popisují průběh stanovení diagnózy, následné terapie ve spolupráci chirurga, intenzivisty a následnou rekonstrukční fázi ve spolupráci s plastickým chirurgem.
Kazuistika
Pětačtyřicetiletý obézní pacient BMI 38, hypertonik, byl hospitalizován na chirurgickém oddělení oblastní nemocnice pro bolesti břicha. V odstupu 34 hodin od přijetí byl operován pro suspektní akutní apendicitidu. Nálezem byl gangrenózní apendix, bez perforace nebo peritonitidy. Byla provedena klasická apendektomie, pahýl byl ošetřen dvojitou propichovou ligaturou. V průběhu následujících 48 hodin došlo k rozvoji silných bolestí v ráně, odchodu páchnoucího sekretu a opětovnému vzestupu laboratorních markerů zánětu. Během dalších 2 hodin stav progredoval, došlo k poklesu krevního tlaku, což si vyžádalo podporu oběhu katecholaminy. Byla zahájena nitrožilní antibiotická terapie v trojkombinaci amoxicilinu (Amoksiklav®, Lek Pharmaceuticals d.d., Slovinsko), gentamicin-sulfátu (Gentamicin®, B. Braun Melsungen AG, SRN) a metronidazolu (Metronidazol®, B. Braun Melsungen AG, SRN). Operační rána byla ošetřena uvolněním několika stehů a permanentní proplachovou drenáží 3% peroxidem vodíku (Peroxid vodíku®, COOPHARMA, s. r. o., ČR). Kultivace z rány byla odeslána na mikrobiologické vyšetření. Pro rozvoj septického stavu byl pacient přeložen na jednotku intenzivní péče Fakultní nemocnice v Hradci Králové, kde byla zjištěna rozsáhlá gangréna břišní stěny. Laboratorní testy zaznamenaly 4,1x109/l leukocytů, CRP 350 mg/l, vzestup hladiny kreatinkinázy (144 μkat/l) a pokles hemoglobinu (88 g/l). Rána byla nekrotická a v okolí byly palpačně známky podkožního emfyzému. Stav pacienta si vyžádal okamžitou revizi operační rány a břicha zahrnující rozsáhlou nekrektomii břišní stěny (Obr. 1). Odstraněna byla všechna makroskopicky viditelná nekrotická tkáň. Mikroskopické vyšetření sekretu z rány odhalilo směs bakterií s velkým podílem G+ tyček, klostridií. Pacient byl zajištěn trojkombinací antibiotik – penicilin v megadávkách (Penicilin G®, BIOTIKA, a. s., SR), klindamycin (Dalacin C®, Pfizer, spol. s r. o., ČR) a metronidazol (Metronidazol®, B. Braun Melsungen AG, SRN). Vzhledem ke smíšené bakteriální flóře byl 2. den hospitalizace přidán do medikace také meropenem (Meronem®, AstraZeneca UK Limited, VB). V průběhu následujících dnů byly opakovaně prováděny další nekrektomie nově se demarkujících neživotných tkání, současně byla poskytována intenzivní péče zahrnující tekutinovou resuscitaci, parenterální výživu, korekci koagulace, časté krevní převody a podporu oběhu katecholaminy. 9. den bylo uzavřeno kultivační vyšetření resekovaných tkání a výpotku z dutiny břišní s nálezem Clostridium perfringens, Prevotella disiens a Escherichia coli. Po týdnu byl pacient přeložen na jednotku intenzivní péče gerontometabolické kliniky. Uzavřít břišní stěnu, která byla z větší poloviny v celém rozsahu defektní, bylo výhledově nemožné, proto byla v léčbě použita podtlaková terapie. Tím bylo docíleno jednak dočasného krytí nitrobřišních orgánů, jednak postupné likvidace infekce. Po dvou měsících intenzivní léčby, po úspěšném zvládnutí septického stavu a vyčištění defektu břišní stěny, bylo přistoupeno k rekonstrukčním výkonům, které trvaly po dobu dalších 3 měsíců. Pacient podstoupil od prvního přijetí do zdravotnického zařízení celkem 16 operací, na umělé plicní ventilaci strávil 44 dnů. Po 157 dnech strávených v nemocnici byl propuštěn domů plně soběstačný, ale s poměrně závažnými kosmetickými následky (Obr. 2).
1. Lokální nález operační rány s obsahem nekrotických tkání Fig. 1: Local finding of the operating field with necrotic tissue 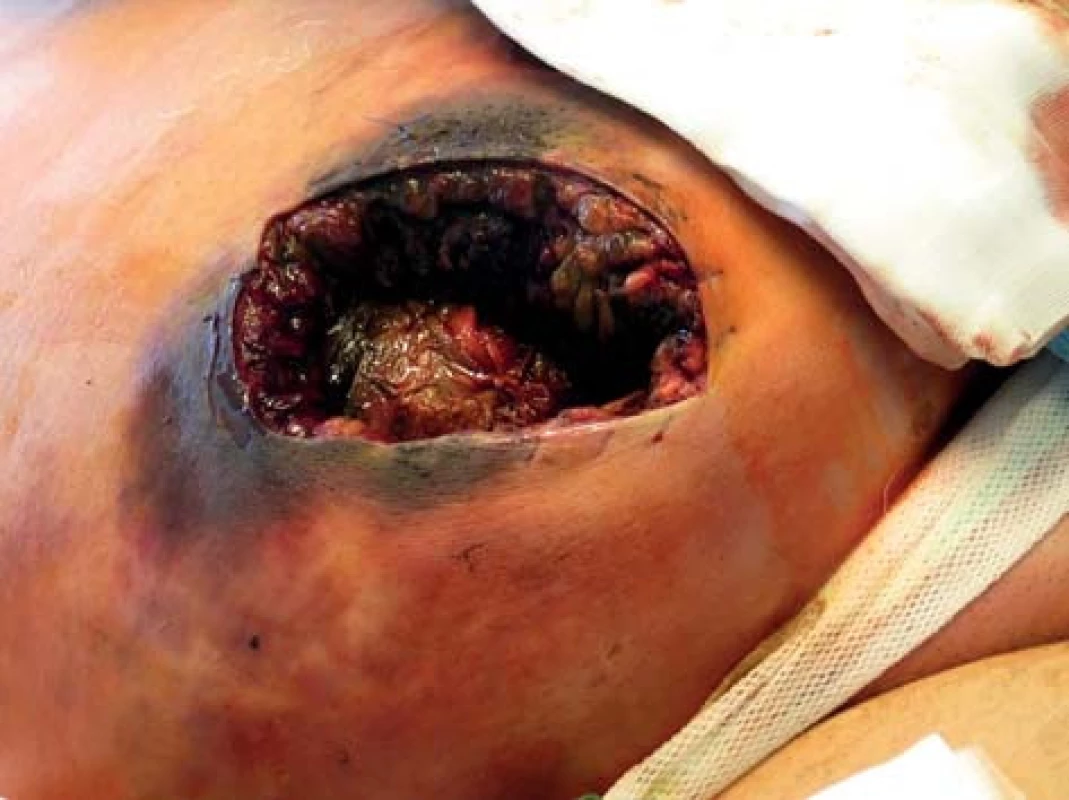
2. Stav po zhojení Fig. 2: Condition after healing 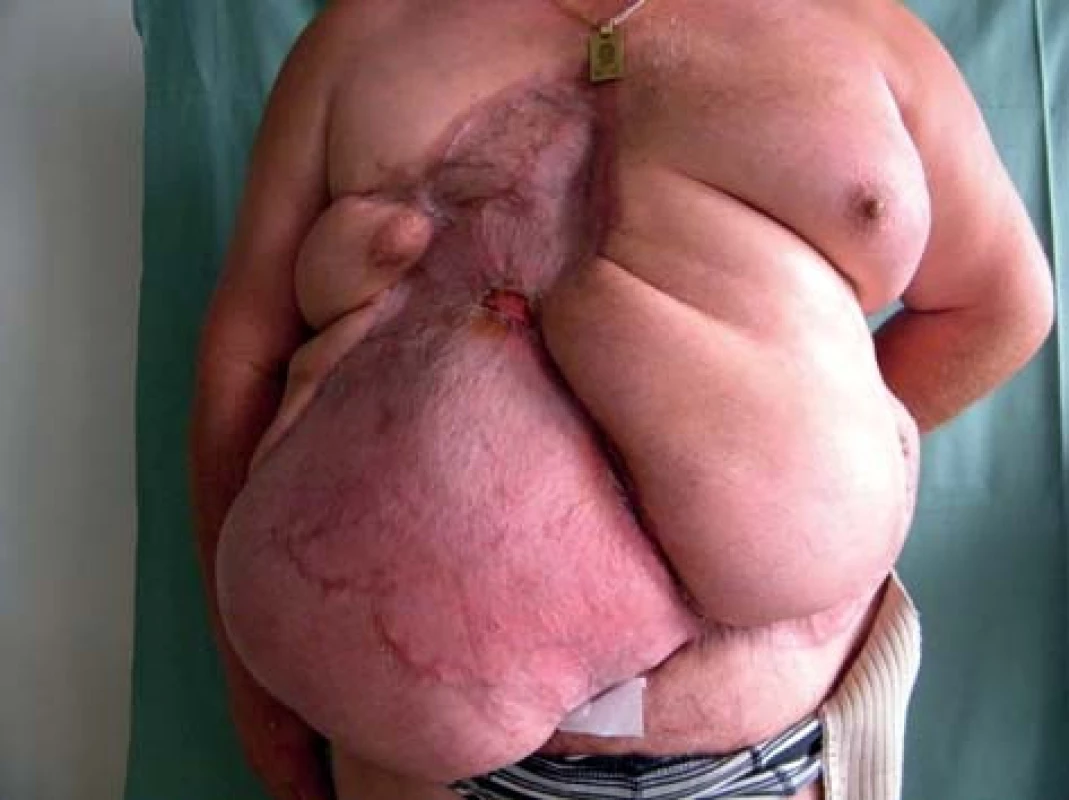
Diskuze
Klostridiová myonekróza je vysoce smrtící nekrotizující infekce kosterního svalstva. Je způsobena toxiny produkovanými klostridiemi, např. Clostridium perfringens, C. septicum, C. novyi, C. histolyticum. Před příchodem antibiotik a mobilních armádních nemocnic bylo 5 % zranění na bitevním poli komplikováno tímto stavem. Incidence poklesla na méně než 0,01 % až v průběhu války ve Vietnamu (1955–1975). Klostridia jsou grampozitivní anaerobní sporulující bakterie běžně se vyskytující v přírodě, ale i na kůži, zejména hýždí a stehen, a ve střevním traktu lidí a zvířat. Bylo identifikováno více než 150 druhů klostridií, ale pouze u 6 z nich byla prokázána schopnost způsobit fulminantní stav označovaný jako klostridiová myonekróza se svými dalšími konsekvencemi. Clostridium perfringens, dříve známo jako Clostridium welchii, je nejčastější původce tohoto stavu (80–90 % případů). Bylo poprvé izolováno v roce 1892. Šlo o pacienta, který zemřel na tuberkulózu [2]. Inkubační doba klostridií je v řádu hodin až dnů, obvykle se však manifestuje do 24–48 hodin od primoinfekce. Prvními příznaky jsou progredující bolest v ráně, otok a barevné změny kůže a třaskání při palpaci. Později nastupuje mrtvolně zapáchající sekrece z rány, která však nemusí být vždy přítomna. Svaly jsou nekrotické, bývá přítomen plyn, nekrózy, eventuálně krvácení. Z celkových klinických příznaků dominuje od počátku zvýšená tělesná teplota. Proces nekrózy svalů a měkkých tkání se může šířit rychlostí až 2 cm za hodinu. Klostridium produkuje řadu enzymů a toxinů, které se mohou dostat do oběhu, a dochází tak k velmi těžkému celkovému stavu, který může končit smrtí do 12 hodin od prvních projevů [3].
Diagnóza musí být stanovena včas a vychází z klinického vyšetření, které je nezbytné vždy doplnit o mikroskopické vyšetření sekretu nebo částí nekrotických tkání – mikroskopický nález velkých grampozitivních tyček s následným kultivačním průkazem. Lékem volby je krystalický penicilin v megadávkách v kombinaci s aminoglykosidem a metronidazolem. Z dalších antibiotik lze použít klindamycin, karbapenemy či chloramfenikol [4]. Současně se zahájením antibiotické terapie je nezbytné provést chirurgické debridement veškeré postižené tkáně, často opakovaně. Ránu je vhodné ponechat k otevřenému sekundárnímu hojení či uzavřít odloženě po zvládnutí infekce a septického šoku [5].
Při diferenciálně diagnostické úvaze je nutno odlišit infekce měkkých tkání s podobným klinickým obrazem, které jsou vyvolány například streptokoky či smíšenou aerobně-anaerobní flórou.
V zahraniční literatuře Simon et al. uvádějí, že od roku 1990 bylo publikováno 50 případů s klostridiovou sepsí a současnou hemolýzou. Letalita byla 74 %, průměrná délka přežití 9,7 hodiny (0–96 hodin). Pouze 30 % pacientů však bylo léčeno kombinací antibiotické a chirurgické terapie. Chirurgická intervence signifikantně zvýšila přežití pacientů [6].
V české literatuře Mergancová et al. publikují 4 případy klostridiové sepse u pacientů s malignitou. Ve třech případech došlo k rozvoji klostridiové sepse po arteficiální embolizaci renálních tepen u pacientů s Grawitzovým tumorem, v jednom případě po embolizaci jaterní tepny před resekčním výkonem na játrech u pacienta s hepatocelulárním karcinomem. Pouze v jednom případě pacient přežil [7].
Nejednotný názor panuje o indikaci léčby v hyperbarické komoře. Na některých pracovištích je v léčbě používána. Pacient dvakrát denně jednu až dvě hodiny několik dnů po sobě dýchá kyslík pod tlakem dvě až tři atmosféry. Tento postup má snížit počet radikálních chirurgických zákroků. Ačkoli bylo prokázáno, že hyperbarická oxygenoterapie významně snižuje letalitu, není obecně používána [4]. Problémem je jednak dostupnost hyperbarické komory a dále transportovatelnost a sledování pacienta z intenzivní péče. Rovněž rozporuplný názor je na podání antigangrenózního globulinu. Účinnost tohoto přípravku se neprokázala jako dostatečně přesvědčivá a celosvětově byl vyřazen z doporučených postupů. Jeho výroba byla ukončena a nyní již není k dispozici. Výroba antigangrenózního séra byla zahájena v r. 1918. Sérum se připravovalo imunizací koní přípravky obsahujícími toxiny pěti nejvýznamnějších druhů klostridií. Důvodem postupného rušení výroby byla nejen omezená účinnost séra in vivo, ale také vysoký podíl alergických reakcí. Podávání antigangrenózního séra jako plnohodnotné součásti léčby plynaté sněti zůstalo v našich učebnicích a doporučených postupech až do konce 20. století [8].
MUDr. Simona Látrová
Chirurgická klinika, FN Hradec Králové,
Sokolská 581
500 05 Hradec Králové
e-mail: simona.latrova@fnhk.cz
Sources
1. Bryant AE, Stevens DL. Clostridial myonecrosis: new insights in pathogenesis and management. Curr Infect Dis Rep 2010;12 : 383–391.
2. Brabencová S, Juránková J. Diagnostika Clostridium difficile a jeho výskyt ve FN Brno [on line] 2011. Dostupný z www: <http://is.muni.cz/th/258751/lf_b/diagnostika_clostridium_difficile_a_jeho_vyskyt_ve_fn_brno.pdf>
3. Revis DR Jr. Clostridial gas gangréně. [on line] 2004-03-03. Dostupný z www: <http://www.emedicine.com/med/topic394.htm>
4. Plíšek S, Dostál V. Anaerobní infekce. Zdrav Nov 2004;14 : 26.
5. Lochman P, Kabeláč K, Pospíšil I, Dobeš D, Čáp R. Klostridiová sepse a plynatá sněť břišní stěny po cholecystektomii. Čas Lék Čes 2007;146 : 614–616.
6. Simon TG, Bradley J, Jones A, Carino G. Massive intravascular hemolysis from Clostridium perfringens septicemia. J Intensive Care Med 2013, Published online before print September 9, 2013, doi: 10.1177/0885066613498043.
7. Mergancová J, Schejbalová J, Pur E, Neubauer J. Klostridiová sepse po arteficiální obliteraci ledvinných tepen. Čas Lék Čes 1985;124 : 1370–1373.
8. Vyhnánek F, Beneš J. Standard léčebného postupu, Plynatá sněť [on line]. Dostupný z www:
<http://www.infekce.cz/Standardy/PlynataSnetDP.pdf>
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2014 Issue 6-
All articles in this issue
- A new strategy in the surgical treatment of multiple liver tumors – ALPPS
- A study of the morphology of the descending branch of the lateral circumflex femoral artery (DBLCFA) as a possible vascular graft for the reconstruction of coronary arteries using angio CT
- Colon cancer – evaluation of complications and risks of planned resections
- Comparison between femoropopliteal bypass and subintimal recanalization in the treatment of critical limb ischaemia
- Primary small bowel volvulus in a young adult
- Complex surgical management of hemodialysis vascular access infection caused by Clostridium perfringens
- Clostridial myonecrosis of the abdominal wall – case report
- Basic principles of diagnosis and treatment of secondary peritonitis – recommendations of experts with the support of SIS
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Basic principles of diagnosis and treatment of secondary peritonitis – recommendations of experts with the support of SIS
- Primary small bowel volvulus in a young adult
- Clostridial myonecrosis of the abdominal wall – case report
- A new strategy in the surgical treatment of multiple liver tumors – ALPPS
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

