-
Medical journals
- Career
Význam mezioborové spolupráce v ošetření polytraumat
Authors: F. Vyhnánek
Authors‘ workplace: Chirurgická klinika 3. LF UK a FNKV, Praha, přednosta: Prof. MUDr. R. Gürlich, CSc. ; Traumatologické centrum FNKV, Praha, vedoucí lékař: Doc. MUDr. F. Vyhnánek, CSc.
Published in: Rozhl. Chir., 2014, roč. 93, č. 5, s. 282-286.
Category: Various Specialization
Práce je určena k postgraduálnímu vzdělávání lékařů.
Overview
Polytrauma představuje nejzávažnější stupeň poranění, kde výsledek léčby závisí na kvalitě poskytované přednemocniční péče podle ATLS (Advanced Trauma Life Support) a dále na dostupnosti neodkladné vysoce specializované péče v traumatologických centrech. Náplní resuscitace v časné poúrazové fázi je i prevence vzniku letální triády (hypotermie, acidóza, koagulopatie), a to již v průběhu přednemocniční etapy a dále i při příjmu na traumatologické oddělení (damage control resuscitation). Náplní damage control resuscitation je udržení permisivní hypotenze a korekce koagulopatie podáním erytrocytové masy, čerstvé mražené plazmy a koncentrátu trombocytů s restrikcí krystaloidů. Léčba v traumatologickém centru s implementovaným systémem péče obsahuje: 1. Stanovení posloupnosti v ošetření jednotlivých úrazů – a) kontrola zevního a nitrodutinového krvácení, b) operace pro kraniocerebrální poranění, c) zevní fixace zlomenin. 2. Fázové ošetření nitrodutinových poranění (damage control surgery) a poranění končetin (damage control ortopedics). 3. Neoperační léčení poranění solidních orgánů včetně radiointervence. 4. Poúrazovou diferencovanou péči po primární operaci (léčba letální triády). 5. Rozšíření léčebného režimu u kraniocerebrálních poranění (stabilizace perfuzního tlaku v mozku a dostatečná oxygenace mozku). 6. Moderní léčebnou strategii v mechanické ventilaci (protektivní, neinvazivní ventilace). 7. Integraci nových zobrazovacích metod MDCT (multidetektorová výpočetní tomografie). Zajištění komplexního postupu v péči o polytraumata vyžaduje aktivní zapojení řady klinických oborů, a to již v časné poúrazové fázi.
Klíčová slova:
polytrauma – damage control surgery – mezioborová spolupráceÚvod
Optimalizace péče o závažná poranění je důležitým cílem traumatologie. V posledních několika desetiletích bylo dosaženo značného zlepšení v péči o závažná poranění. Řada poranění, která podle dřívějšího hodnocení byla řazena k úrazům s minimální nadějí na přežití, mají při dnešní péči lepší prognózu včetně návratu do aktivního života. Toto zlepšení prognózy je zapříčiněno řadou faktorů zahrnujících pokrok v technologii péče včetně využití nových diagnosticko-terapeutických algoritmů, do kterých je zapojena řada klinických a dalších odborných specialistů [1,2]. V přednemocniční a dále i nemocniční pokračující resuscitační péči se významně uplatnila edukace v ATLS (Advanced Trauma Life Support) s pozitivním výsledkem na snížení jak morbidity, tak i letality u traumat [3]. Dalším faktorem, který se podílí na snížení počtu úmrtí na úraz, je zlepšení v organizaci a plánování péče o zraněné, zvláště o polytraumata. Dobře organizovaný trauma systém přednemocniční i nemocniční etapy vedl k poklesu letality u hospitalizovaných nemocných s úrazem mezi 15–20 % [4,5,6]. To bylo dosaženo především poklesem výskytu úmrtí, kterým lze včasným léčebným postupem zabránit. Jde o odstranění obstrukce v dýchacích cestách, o změnu techniky v ošetření nitrobřišního poranění a ostatní podmínky, za kterých klinik ví, jak úspěšně léčit, ve spojení s existující technologií. K tomu byly vytvořeny základní postupy u zraněného (Tab. 1) představující minimum standardní péče [1]. Vytvoření diagnosticko-terapeutických algoritmů v podmínkách traumatologického centra znamená zvýšení efektivnosti léčebného procesu a zlepšení prognózy. Jejich základem je vedle definování obsahu jednotlivých etap i účast jednotlivých odborností v komplexní péči o zraněného. Cílem je snížení rizika vzniku MOF a zvýšení počtu přežívajících. Léčba v traumatologickém centru s implementovaným systémem péče obsahuje: 1 Pokračování v resuscitační péči (damage control resucitation – DCR) (Tab. 2) [7,8 ]. Náplní DCR je udržení permisivní hypotenze (STK >90 mmHg) a hemostatická resuscitace především koagulopatie podáním erytrocytové masy, čerstvé mražené plazmy a koncentrátu trombocytů s restrikcí krystaloidů. 2. Stanovení posloupnosti v ošetření jednotlivých úrazů – a) kontrola zevního a nitrodutinového krvácení, b) operace pro kraniocerebrální poranění, c) zevní fixace zlomenin. 3. Fázové ošetření nitrodutinových poranění (damage control surgery) a poranění končetin (damage control orthopedics ). 4. Neoperační léčení poranění solidních orgánů včetně radiointervence. 5. Poúrazovou diferencovanou péči po primární operaci (léčba letální triády). 5. Rozšíření léčebného režimu u kraniocerebrálních poranění (stabilizace perfuzního tlaku v mozku a dostatečná oxygenace mozku). 6. Moderní léčebnou strategii v mechanické ventilaci (protektivní, neinvazivní ventilace). 7. Integraci nových zobrazovacích metod MDCT (multidetektorová výpočetní tomografie).
Table 1. Základní opatření v péči o úrazy Tab. 1: Basic procedures in injury management 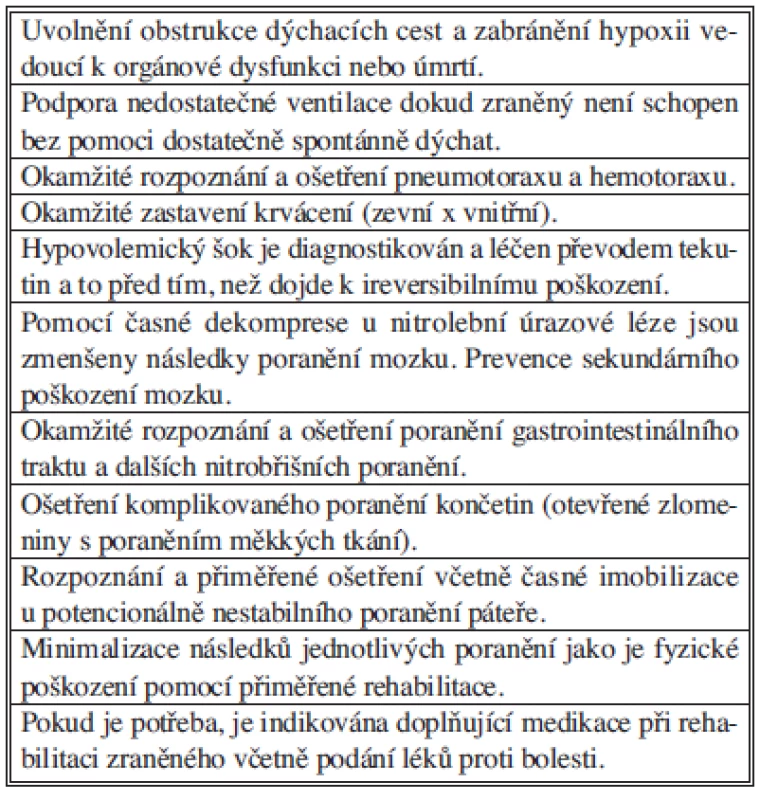
Table 2. Náplň hemostatické resuscitace a jeji význam podle EBM (Evidence Base Medicine) Tab. 2: Hemostatic resuscitation and its importance according to EBM (Evidence Based Medicine) 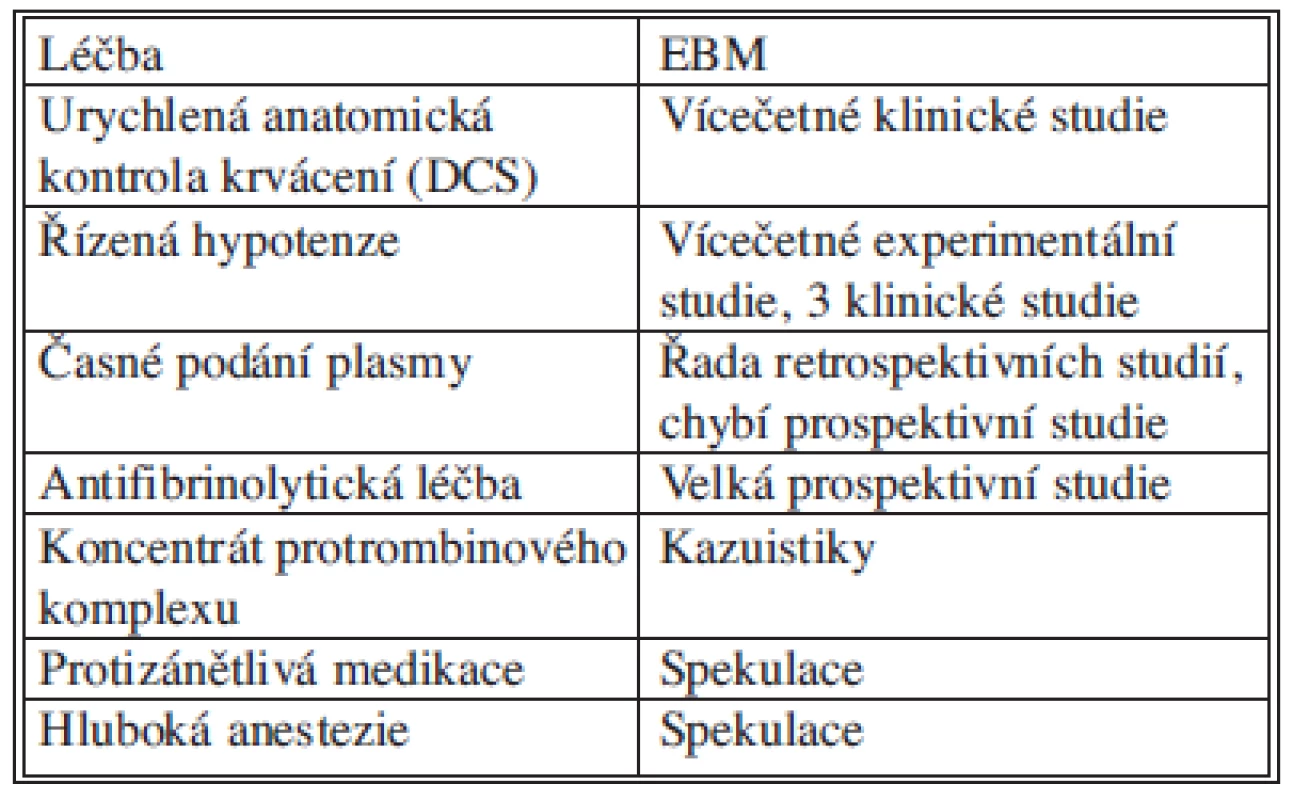
Fázové ošetření polytraumat
V časné poúrazové fázi je nezbytné zajistit mezioborovou spolupráci v péči u život ohrožujících komplikací (Tab. 3). Okamžitá dostupnost traumatologa, obecného chirurga a podle charakteru poranění i dalšího chirurgického specialisty (cévní chirurg, hrudní chirurg, neurochirurg), intenzivisty, anesteziologa, radiologa s intervenční erudicí představuje základní tým odborností, které se podílejí na neodkladné diagnostice, indikaci a provedení léčby. Polytrauma nebo závažná sdružená poranění vyžadují interdisciplinární přístup (Tab. 4), kde volba léčebné taktiky závisí na stavu zraněného (především jeho hemodynamiky). Při pokračující zajištěné resuscitaci je u řady zraněných nezbytné provést pouze dočasný výkon s kontrolou krvácení, zástavou pokračující kontaminace a zevní fixaci zlomenin. Následné rekonstrukční definitivní operace, na kterých se uvedené specializace podílejí, lze provést až po stabilizaci zraněného. V postupu u zraněného s nestabilní hemodynamikou a hrozící poúrazovou komplikací v podobě letální triády (hypotermie, acidóza, koagulopatie) je již široce akceptována technika zkrácené operace u poranění hrudníku, břicha (damage control surgery) a končetin (damage control orthopedics). K damage control postupu je vždy důležitý správný výběr zraněných s indikací revize v co nejkratším období od úrazu při pokračující resuscitaci [1,2,4]. K tomu je vedle typu poranění (Tab. 5) důležité někdy jen orientační vyšetření parametrů určujících rozvoj letální triády (Tab. 6). Tato iniciální fáze ošetření polytraumatu s indikací operace je zásadním úkolem multioborové spolupráce [2].
Table 3. Závažné život ohrožující úrazové komplikace vyžadující mezioborovou spolupráci na příjmovém místě traumatologického centra Tab. 3: Serious life-threatening injury complications require interdisciplinary cooperation at the site of admission to a traumatology centre. 
Table 4. Poranění vyžadující interdisciplinární přístup v ošetření Tab. 4: Injuries requiring interdisciplinary management 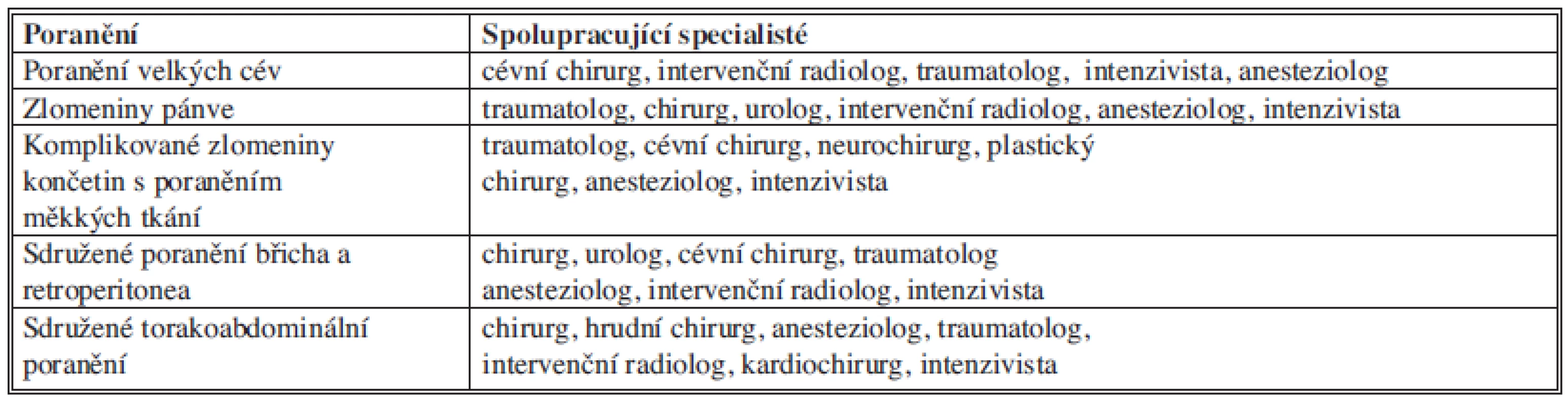
Table 5. Zranění s poraněním břicha a pánve indikovaní k damage control laparotomii Tab. 5: Injury with abdominal end pelvic trauma indicated for damage control surgery 
Table 6. Předpovědní parametry indikující damage control operaci Tab. 6: Parameters for the indication of damage control surgery 
Damage control surgery pro poranění hrudníku
U zraněných s tupým nebo penetrujícím poraněním hrudníku a nestabilní hemodynamikou je na základě rychlého klinického vyšetření, podle efektu resuscitace někdy doplněného o zobrazovací vyšetření (rtg hrudníku, MDCT hrudníku), indikován damage control postup [9,10,11]. K damage control postupu jsou indikováni zranění s penetrujícím poraněním hrudníku s příznaky tamponády srdeční, nebo s hypotenzí – systolický tlak krevní (STK) <70 mmHg a dále s tupým poraněním hrudníku s velkým hemotoraxem s hypotenzí – STK<70 mmHg. Damage control chirurgie u hrudního traumatu je založena na stejném principu jako u poranění dutiny břišní. Obsahuje tři fáze: 1. primární neodkladný zkrácený výkon, 2. resuscitaci na oddělení intenzivní péče, 3. reoperaci. Na rozdíl od poranění dutiny břišní se u damage control intervence používají postupy, které jsou technicky rychlejší a jednodušší s cílem definitivního ošetření. Dále jsou aplikovány manévry i k dočasnému ošetření úrazů, které nevyžadují okamžitou reparaci u zraněného s rozvinutým hemoragickým šokem.
Neodkladná (resuscitační) torakotomie (emergency department thoracotomy – EDT)
Je indikována u zraněného s ohrožením života, a to se zástavou srdeční na místě urgentního příjmu nebo s hraniční hypotenzí (systolický TK >70 mmHg). U penetrujícího poranění hrudníku jde i o zraněné se zástavou akce srdeční, a to do 5 minut [9]. Primární náplní EDT je: 1. uvolnění tamponády perikardu, 2. zastavení nitrohrudního krvácení, 3. ošetření masivní vzduchové embolie a dále i úniku vzduchu u poranění průdušnice nebo velkých průdušek, 4. dočasný uzávěr descendentní hrudní aorty, k omezení cirkulace zvláště při větší nitrohrudní a nitrobřišní ztrátě krve. Standardním přístupem je levostranná anterolaterální torakotomie v 5. mezižebří (Obr. 1). Při nezbytnosti zvětšení přístupu do hrudníku lze rozšířit operační ránu o protětí kostochondrálního spojení 3. až 5. žebra, nebo i příčným protětím sterna. Po založení hrudního rozvěrače je nezbytné zajistit vizualizaci a ošetření zdroje krvácení: 1. Odsátím krve a odstraněním koagul. 2. Při známkách tamponády srdce longitudinálně protnout perikard (přístup mimo průběh nervus phrenicus). 3. Při poranění srdečního svalu cíleně zastavit krvácení i dočasným uzávěrem defektu kompresí prstem a následně provést suturu svalu většinou s podporou teflonové záplaty. 4. K vizualizaci descendentní hrudní aorty je nutné komprimovat levou plíci anteromediálně. 5. Protětí mediastinální pleury s následným uvolněním okolí aorty umožňuje založení cévní svorky. 6. Velké krvácení z poraněné plíce nebo i velký únik vzduchu je ošetřen dočasným založením cévní svorky kolem plicního hilu, a to po protětí ligamentum pulmonale a otočením plíce o 180ľ. Protětí plíce (pulmotomie) nebo plicní resekce (klínovitá resekce, lobektomie, pneumonektomie) jsou alternativní techniky k zastavení krvácení nebo i úniku vzduchu. Ke zkrácení času operace a zjednodušení výkonu je doporučováno použít staplerovou techniku. 7. U krvácení z cév horní hrudní apertury je k dočasnému zastavení krvácení vedle tamponády možné zavedení Foleyova katétru do rány. Při identifikaci místa poranění cévy nitrohrudně lze použít též cévní svorku k dočasné kontrole krvácení.
Image 1. EDT s dočasným uzávěrem descendentní hrudní aorty u pronikajícího sdruženého nitrobřišního poranění s masivním krvácením Fig. 1: EDT (emergency department thoracotomy) with temporary clamping of descendent thoracic aorta in patients with associated penetrating intraabdominal injuries with massive bleeding 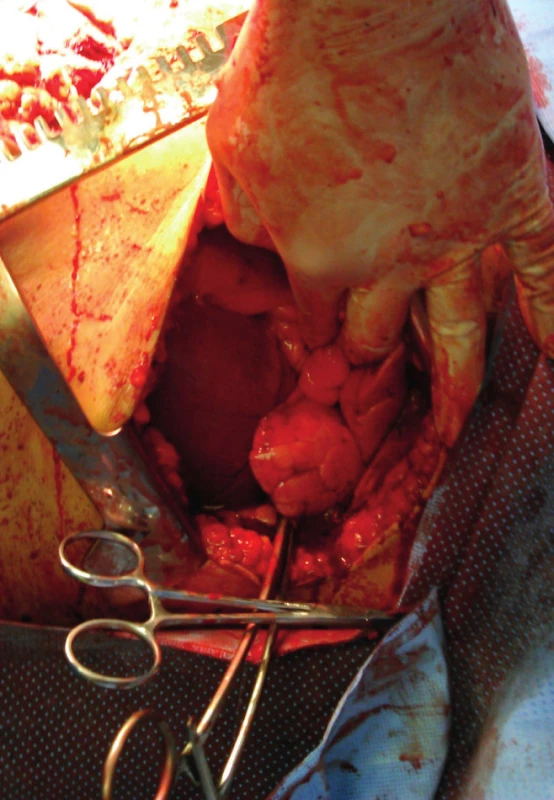
Mezioborová spolupráce u závažného poranění hrudníku je prezentována přítomností vedle anesteziologa a intenzivisty dále traumatologa, hrudního, cévního chirurga a intervenčního radiologa (akutní stentáž traumatické disekce hrudní aorty). U komplikovaného poranění srdce (poranění koronárních cév) je nezbytná účast kardiochirurgického týmu i s možností použití mimotělního oběhu.
Damage control laparotomie
Koncepce damage control laparotomie se v posledních dvou desetiletích stala obecně přijatou v péči o závažná poranění se sdruženým nitrobřišním traumatem. Postupu zkrácené laparotomie bylo prvně použito v r. 1983 [1,2]. U zraněných s nitrobřišním poraněním spojeného s velkou ztrátou krve byl proveden dočasný chirurgický výkon s následnou resuscitací a plánovanou reoperací. Základním opatřením bylo v rámci primární operace co nejjednodušším způsobem zastavení krvácení a zabránění další kontaminace peritoneální dutiny [1,2,4,5,6].
I. fáze: zkrácená laparotomie
Standardním přístupem je střední laparotomie v celém rozsahu. Při operaci je potřeba dodržet následující postup: 1. Odsátí tekuté krve a koagul. 2. Kontrola zdroje krvácení primárně kompresí, dočasným uzávěrem poraněné cévy svorkou a následně ošetření ligaturou, nebo zavedením shuntu. 3. U poranění parenchymových orgánů vedle cíleného ošetření poraněné cévy podvazem lze krvácení kontrolovat přiložením tamponády (perihepatický packing) [12], nebo resekcí orgánu (splenektomie). 4. Kontrola zdroje kontaminace podle rozsahu poranění suturou stěny střeva, ligaturou, jednoduchou resekcí nejlépe pomocí staplerové techniky. 5. K dekontaminaci dutiny břišní peritoneální laváž. 6. Dočasný uzávěr laparotomie, nebo podle rozsahu poranění laparostomie. U zraněného je provedena buď jen sutura kůže s ponecháním otevřené fascie, nebo lze použít dočasné krytí laparostomie fólií nebo vakem, zvláště u zraněného s hrozícím pooperačním abdominálním kompartment syndromem.
II. fáze: pokračující resuscitace na jednotce intenzivní péče
Cílem resuscitační péče je obnova fyziologických parametrů změněných poúrazovou reakcí (hypotermie, acidóza, koagulopatie). Zvýšení tělesné teploty má zásadní význam. Na dosažení normální tělesné teploty navazuje úprava acidózy a koagulopatie. Tělesná teplota 37°C by měla být dosažena do 4 hodin po přijetí na JIP. Úprava poruchy krevní srážlivosti je dosažena a podáním adekvátního množství erytrocytární masy a čerstvé mražené plazmy a koncentrátu trombocytů v poměru 1 : 1:2 až do doby, kdy hodnota protrombinového času je menší než 15 vteřin a počet trombocytů je vyšší než 100 000. Podání kryoprecipitátu je indikováno při poklesu fibrinogenu pod 100 mg/dl. Indikace podání rekombinačního faktoru VIIa je dána život ohrožujícím nechirurgickým krvácením [4].
III. fáze: reoperace s definitivním uzávěrem laparotomie
Plánovaná relaparotomie je provedena po stabilizaci zraněného v období 36–72 hodin. Časnější provedení operační revize je indikováno při pokračujícím krvácení nebo při peritonitidě. Při reoperaci po odstranění nitrobřišní tamponády následuje úplná revize dutiny břišní a definitivní ošetření jednotlivých poranění (resekce části nebo celého orgánu, střevní anastomózy, cévní rekonstrukce). Pokud je pro další období nezbytné ponechat laparostomii (open abdomen) u poúrazových komplikací (inveterovaná peritonitida, abdominální kompartment syndrom), je doporučeným postupem rozdělení rekonstrukce břišní stěny na tři fáze (Tab. 7) [1].
Table 7. Rekonstrukce břišní stěny po laparostomii Tab. 7: Abdominal wall reconstruction after laparostomy 
Damage control orthopedics
Náplní koncepce damage control orthopedics (DCO) je intervenční léčba používající minimálně invazivní techniky pro primární stabilizaci „velkých zlomenin“ končetin s kontrolou krvácení a zamezení rozvoji imunologických změn vyvolaných nestabilní zlomeninou dlouhých kostí končetin [13]. Tento postup je indikován u zraněných s nestabilní hemodynamikou při polytraumatu nebo u sdružených poranění v kombinaci s hrudním traumatem nebo závažným nitrobřišním poraněním a při komplikované zlomenině pánve. Technika zevní osteosyntézy je použita k dočasné stabilizaci především dlouhých kostí a vybraných typů zlomeniny pánve (Obr. 2). Časné provedení zevní fixace zlomeniny se stabilizací je důležitým postupem, který umožní péči o ránu a též časnou mobilizaci zraněného. Zásadní předností použití zevní fixace zlomenin je vedle zkrácení doby operace i snížení peroperační krevní ztráty v porovnání s definitivní stabilizací zlomenin. Konverze v definitivní stabilizaci zlomenin po DCO je doporučována až za 14 dní.
Image 2. Zevní fixace zlomeniny pánve Fig. 2: External fixation of pelvic fractures 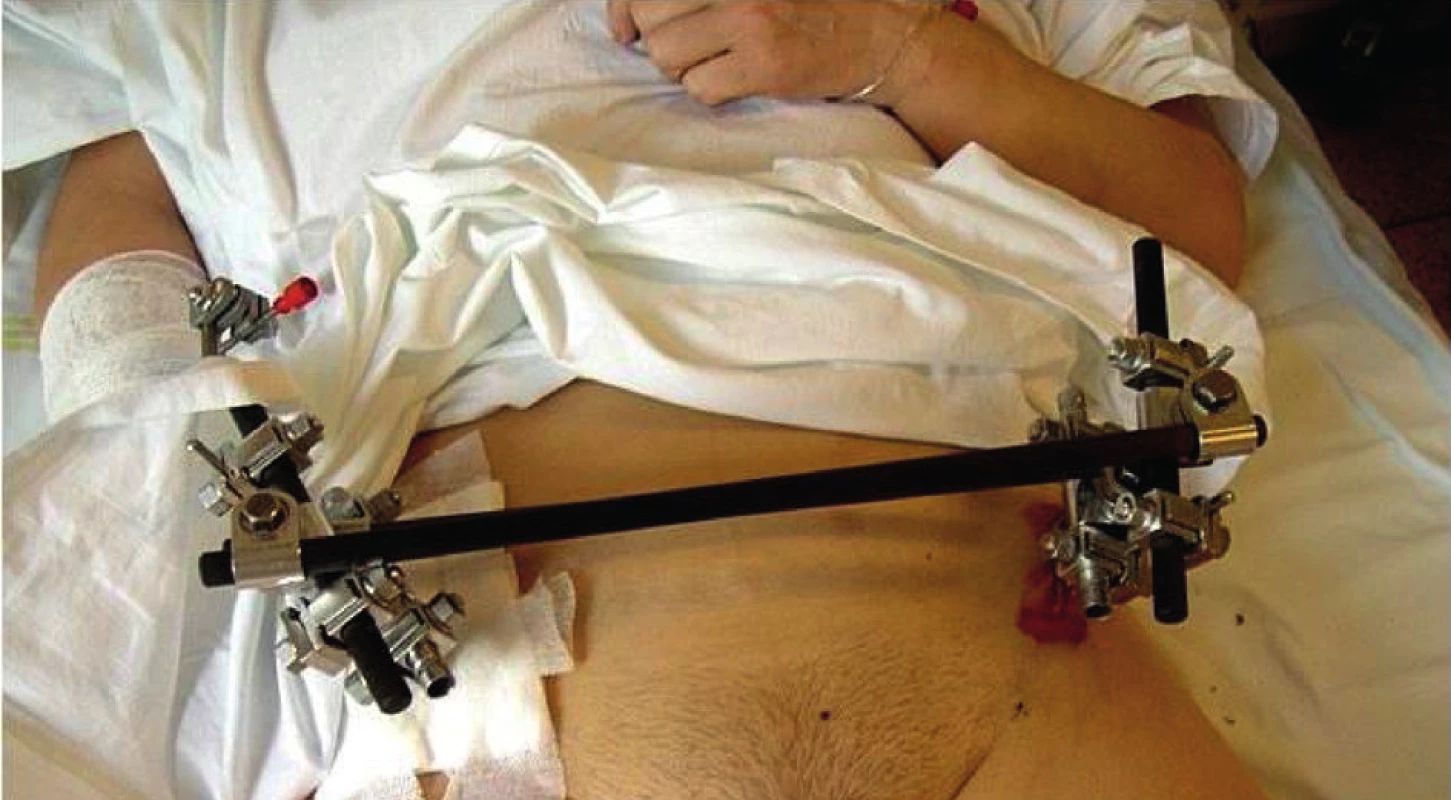
Doc. MUDr. František Vyhnánek, CSc,
Traumatologické centrum FNKV,
Šrobárova 50
100 34 Praha 10
e-mail: vyhnanek@fnkv.cz
Sources
1. Fabian TC. Damage control in trauma: laparotomy wound management acute to chronic. Surg Clin N Am 2007;87 : 73–93.
2. Feliciano DV, Mattox KL, Moore EE. Trauma. New York. Chicago, San Francisco, McGraw Hill Medical 2008 : 1430.
3. Mohammad A, Branicki F, Abu-Zidan FM. Educational and clinical impact od Advanced Trauma Life Support (ATLS) Courses: a systematic review. World J Surg 2014;38 : 322–9.
4. Jaunoo SS, Harji DP. Damage control surgery Inter J Surg 2009;7 : 110–13.
5. Vyhnánek F, Ducháč V, Skála P. Damage control laparotomie u tupého poranění břicha. Acta Chir Orthop Traum Čech 2009;76 : 310–313.
6. Newell MA, Skarupa DJ, Rotondo MF. The damage control surgery in the elderly: strategy, complicaly, and outcome. Trauma 2013;15 : 36–50.
7. Le NoĎl A, Mérat S, Ausset S, et al, The damage control resuscitation concept. Ann Fr Anesh Reanim 2011;30 : 665–78.
8. Duchesne JC, Kimonis K, Marr AB, et al. Damage control resuscitation in combination with damage control laparotomy: a survival advantage. J Trauma 2010;69 : 46–52.
9. Meredith JW, Hoth JJ. Thoracic trauma: when and how to intervene. Sur Clin N Am 2007;87 : 95–118.
10. Hunt PA, Greaves I, Owens WA. Emergency thoracotomy in thoracic trauma – a review. Injury 2006; 37 : 1–19.
11. Rotondo MF, Bard MR. Damage control surgery for thoracic injuries. Injury 2004;35 : 649–654.
12. Vyhnánek F. Současný postup u poranění jater. Úraz chir 2012;20 : 36–42.
13. Lichte P, Kobbe Ph, Dombroski D, Pape HC. Damage control orthopedics: current evidence. Curr Opin Crit Care 2012;18 : 647–650.
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2014 Issue 5-
All articles in this issue
- Specializace v onkochirurgii není proti zájmům chirurgů
- Komplikácie po perkutánnych transhepatických drenážach žlčových ciest
- Disekční a koagulační technika – má vliv na výsledky totální tyreoidektomie?
- Povrchní tromboflebitida dolních končetin z hlediska chirurga
- Geneticky podmienený trombofilný stav ako príčina náhlej brušnej príhody
- Neurogenní tumory retroperitonea
- Význam mezioborové spolupráce v ošetření polytraumat
- Polytrauma – ošetření skeletálních poranění metodou damage control orthopaedics
- Poranění pánevního kruhu jako součást mnohočetných traumat
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Komplikácie po perkutánnych transhepatických drenážach žlčových ciest
- Povrchní tromboflebitida dolních končetin z hlediska chirurga
- Poranění pánevního kruhu jako součást mnohočetných traumat
- Neurogenní tumory retroperitonea
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

