-
Medical journals
- Career
Komplikovaná mezenteriální ischemie
: Š. Volák; J. Örhalmi; T. Dušek; A. Ferko
: Chirurgická klinika Fakultní nemocnice Hradec Králové a Lékařské Fakulty UK v Hradci Králové přednosta kliniky: prof. MUDr. A. Ferko, CSc. 1
: Rozhl. Chir., 2014, roč. 93, č. 12, s. 583-585.
: Case Report
Akutní mezenteriální ischemie je závažné onemocnění, které je zatíženo vysokou morbiditou a letalitou. Za jeden z hlavních rizikových faktorů je považována ateroskleróza. Prezentovaná kazuistika pacienta s komplikovaným průběhem cévního ileu dokládá, že i po zvládnutí akutní ataky onemocnění vyžaduje pacient multioborový, komplexní a v některých případech i etapový přístup s řešením komplikací, které přináší zejména generalizovaná ateroskleróza.
Klíčová slova:
akutní mezenteriální ischemie − cévní uzávěrÚvod
Pacienti s akutní mezenteriální ischemií a současně s přítomnou periferní končetinovou ischemií, kardiální ischemií a centrální ischemií mohou být z hlediska diagnosticko - terapeutického managementu velmi komplikovaní. Úspěšná léčba onemocnění vyžaduje správnou a včasnou diagnózu, úzkou spolupráci intervenčního radiologa-angiologa, všeobecného a cévního chirurga a zkušeného lékaře-intenzivisty. Jeden takový příklad autoři demonstrují v následující kazuistice.
Kazuistika
Muž, 65 let, byl přeložen na chirurgickou kliniku z jiného pracoviště se známkami cévního ileu. Jednalo se o rizikového pacienta s řadou závažných vedlejších onemocnění. V minulosti byla konzervativně řešena ateroskleróza břišní aorty se subrenálním trombem. Dále byla u pacienta přítomna ischemická choroba srdeční, ischemická choroba dolních končetin se stavem po femoropopliteálním bypassu vpravo a stavem po implantaci stentu do levé společné ilické tepny. Pacient v minulosti prodělal ischemickou cévní mozkovou příhodu v pravém okcipitálním laloku s levostrannou hemianopií. Pro adenokarcinom prostaty podstoupil rovněž radikální prostatektomii a bilaterální orchiektomii.
Anamnéza pacienta začala prudkými bolestmi břicha, které vznikly náhle ráno. V tu dobu byla i poslední stolice, která byla normální konzistence, bez příměsi krve. Pacient opakovaně zvracel žaludeční šťávy s příměsí krve. Na původním pracovišti byl angiograficky verifikován uzávěr kmene horní mezenterické tepny 5 cm od odstupu v délce 17 mm (Obr. 1). Po překladu do fakultní nemocnice byla angiologickou intervencí provedena embolektomie kmene horní mezenterické tepny. Nadále přetrvával uzávěr dvou jejunálních větví. Ihned po angiologické intervenci byla provedena operační revize s nálezem malého množství hemoragického výpotku. V oblasti jejuna byl nález prosáklé stěny střevní, místy s hemoragickými ložisky, ale bez jasné nekrózy. Po aplikaci fluoresceinu se zobrazovala jasná emise v rozsahu celého tenkého střeva. Nebyla tak nutná resekce žádné části tenkého střeva. Transtorakální USG zdroj na srdci nepotvrdila. Pacient byl zaléčen nízkomolekulárním heparinem v dávce 0,6 ml subkutánně dvakrát denně. Sedmý pooperační den byl pacient převeden na antikoagulační terapii. Jedenáctý pooperační den byl průběh komplikován enteroragií. Nález byl uzavřen jako spontánní krvácení z jejuna. Dvanáctý pooperační den se objevila ataka komorové tachykardie s nutností kardiopulmonální resuscitace. Následoval rozvoj septického šoku při ischemické a pseudomembranózní kolitidě.
1. Angiografie AMS Cévní uzávěr kmene horní mezenterické tepny 5 cm od odstupu v délce 17 mm. Fig. 1: Angiography of the superior mesenteric artery Vascular closure of the superior mesenteric artery trunk 5 cm from its origin, 17 mm long. 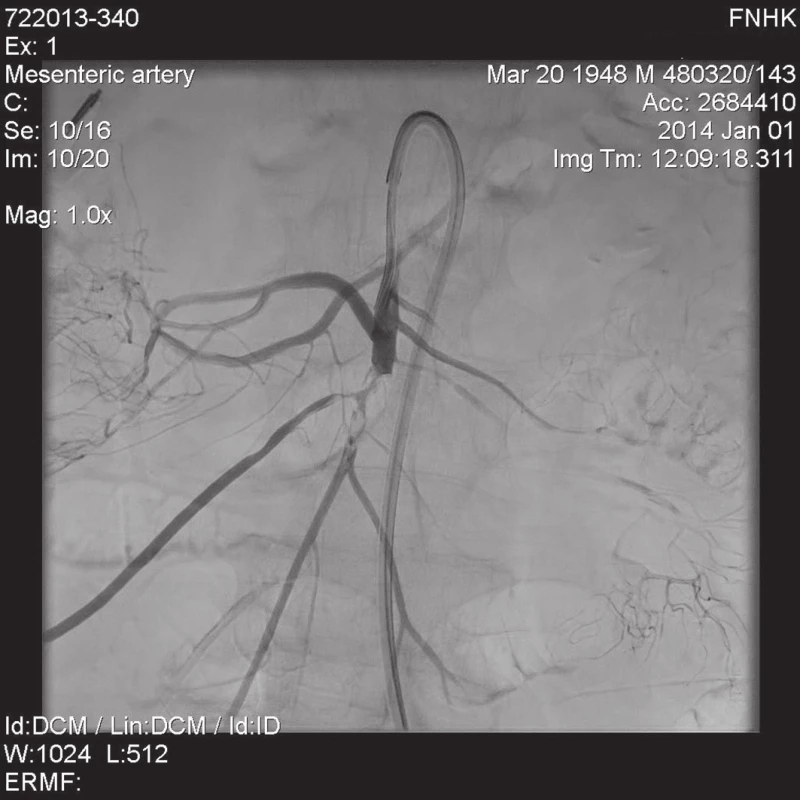
Na kontrolní sonografii srdce byl patrný pokles ejekční frakce na 30 % z původních 75 %. Byla přítomna difúzní hypokineze levé komory, akineze spodní stěny a systolická dysfunkce.
V rámci vyšetření pro maligní arytmie byla provedena koronarografie s nálezem uzávěru pravé koronární arterie (ACD), ramus circumflexus (RC) a ramus interventricularis anterior (RIA). U pacienta postupně docházelo k normalizaci ejekční frakce. Vzhledem ke strukturálnímu onemocnění srdce a proběhlé maligní arytmii byl pacient indikován k implantaci ICD (implantabilní kardioverter-defibrilátor). Termín implantace ICD nebyl určen s ohledem na další závažné onemocnění s nejasnou prognózou (ischemické postižení střeva).
Nadále se ve vlnách objevovaly ataky bolestí břicha při ischemii s neokluzivním podílem (CT angiografie opakovaně prokazuje průchodný kmen horní mezenterické tepny). Tyto bolesti si postupně vynutily přechod z enterální výživy zpět na totální parenterální výživu, protože enterální výživa nebyla pacientem tolerovaná ani v minimální dávce. Po doplnění enterografie byla verifikovaná stenóza na přechodu jejuna a ilea v délce cca 15−20 cm se zúženým lumen na 5 mm (Obr. 2). Endoskopicky nebyl nález řešitelný, proto bylo indikováno operační řešení s plánem entero-entero anastomózy.
2. Enterografie Stenóza na přechodu jejuna a ilea v délce 15−20 cm se zúženým lumen na 5 mm. Fig. 2: Enterography Stenosis of the transition from the jejunum to the ileum of 15-20 cm in length with a lumen narrowed to 5 mm. 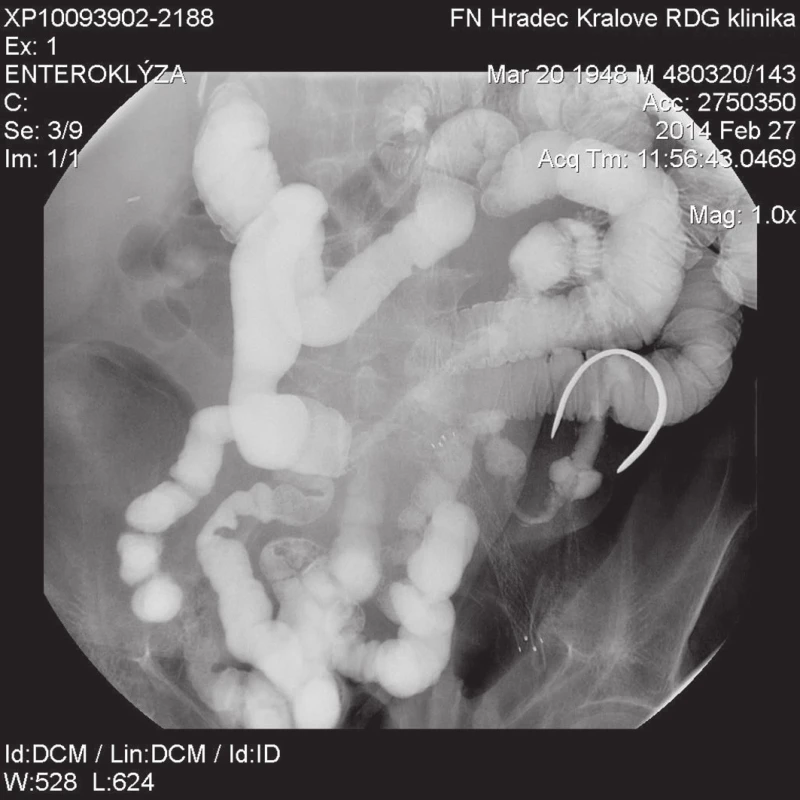
V den plánované operace vznikla u pacienta náhle bolest pravé dolní končetiny se známkami akutní končetinové ischemie. Pro kompletní uzávěr femoropopliteálního bypassu vpravo byla provedena trombektomie dle Fogartyho a žilní plastika distální anastomózy bypassu.
Po stabilizaci celkového stavu byl pacient opět indikován ke spojkové operaci na tenkém střevě. Peroperačním nálezem bylo ztluštění jejuna asi 50 cm od Treitzovy řasy v délce 35 cm. Jejunum bylo rigidní s prakticky zašlým lumen. Ostatní části tenkého střeva, a stejně i tračník, byly bez ischemického postižení. Byla provedena původně plánovaná jejuno-ileo anastomóza stranou ke straně. Operace i pooperační průběh byly bez komplikací.
Šestnáctý pooperační den byl pacient přeložen zpět k realimentaci do původního zařízení, z kterého byl primárně odeslán se známkami cévního ileu do fakultní nemocnice. V původním zařízení strávil ještě 14 dní, pak byl propuštěn do domácí péče. Celková doba hospitalizace ve fakultní nemocnici byla 94 dnů, celkem na 3 klinikách a 5 odděleních. Náklady na pacienta přesáhly 750 000 Kč. V současnosti je pacient bez potíží, jeho celkový stav si od té doby nevyžádal další hospitalizaci.
Diskuze
Za jeden z hlavních rizikových faktorů výskytu mezenteriální ischemie je považována ateroskleróza horní mezenterické arterie (HMA). Aterosklerotické postižení HMA stoupá s věkem, prevalence mezi pacienty ve věku 65 let je v Evropě a v Severní Americe přibližně 20 %. Pacienti, kterým byl z důvodu ischemické choroby dolní končetiny proveden aorto-bifemorální bypass, mají v 70 % případů současné závažné aterosklerotické postižení HMA [4].
Včasná diagnóza, ještě před hospitalizací, a arteriografie s následnou operací jsou nezbytné pro zlepšení výsledků u pacientů s akutní střevní ischemií [1]. Zkušený chirurg by měl postupovat rychle už jen na základě známé trias charakteristické pro počáteční fáze cévního ileu: krutá bolest břicha, chudý palpační nález na břiše, leukocytóza [3].
Aby se zabránilo rozvoji syndromu krátkého střeva, resekce střeva by měla následovat až po revaskularizačním výkonu, pokud to je proveditelné. Resekce ischemické části tenkého střeva by měla být provedena opatrně a měla by na ni automaticky navazovat second look operace [1].
Akutní okluzivní mezenteriální ischemie je způsobena lokální poruchou průtoku krve ve splanchnické oblasti a představuje jednoznačně výzvu pro chirurga. Obtížnost včasné diagnózy je pravděpodobně nejdůležitější příčinou vysoké úmrtnosti, která se pohybuje od 70 % do 90 % při postižení arteriální oblasti a od 20 % do 70 % u akutní trombózy mezenterických žil. Zlepšení přežití u pacientů s neokluzivní mezenterickou ischemií je závislé na správné identifikaci vysoce rizikových skupin a na agresivním diagnosticko-terapeutickém opatření. Pro posouzení střevní vitality je klinický nález při první nebo druhé revizi dutiny břišní pořád nejspolehlivější parametr.
Chirurgická léčba chronické mezenterické ischemie zahrnuje aortomezenterický grafting a transaortální endarterektomii u většiny pacientů s kardiovaskulárním arteriosklerotickým onemocněním a vede ve vysoké míře k bezpříznakovým pacientům. Profylaktické rekonstrukce viscerálních tepen jsou indikovány pouze v určitých omezených případech [2].
Endovaskulární léčba může být zvažována v několika situacích, a sice s příznaky akutní mezenterické ischemie, ale bez příznaků peritoneálního dráždění (což odpovídá velmi rané fázi ischemie) je velmi vysoké operační riziko, a infekce peritoneální dutiny bez dostupnosti autologních cév pro grafting.
In situ trombolýza a perkutánní angioplastika byly úspěšně použity u několika pacientů [5,6].
Konvenční chirurgická léčba je stále doporučený standard, i když některé studie naznačují, že endovaskulární léčba, s nebo bez stentu, může mít nižší letalitu než klasická otevřená revaskularizace. Retrospektivní údaje z celostátní ústavní analýzy v USA (1988−2006) zahrnují více než 22 000 pacientů, kde je popisována nižší letalita po endovaskulární léčbě ve srovnání s klasickou chirurgickou terapií [7,11]. Po úspěšné léčbě se udává až u 60 % pětileté přežití a u 79 % pacientů není v dalším průběhu nutná žádná reoperace [8,9,10].
Závěr
Pacienti s mezenteriální ischemií vyžadují nejen zkušeného chirurga, ale i spolupráci kvalifikovaného intervenčního angiologa a internisty. Celková terapie, délka hospitalizace, množství intervencí, intenzivní péče, rehabilitace a realimentace jsou nezbytné pro správný management a záchranu života u pacientů s cévním ileem. Pacient musí být řešen komplexně, právě kvůli častému rozvoji neočekávaných komplikací. Celkové náklady na terapii mnohdy přesahují standardní výdaje a tito pacienti jsou ekonomicky nároční. Cílem kazuistiky bylo poukázat na náročnost diagnosticko-terapeutického procesu a upozornit na množství komplikací, které se mohou vyskytnout u polymorbidních pacientů s mezenteriální ischemií.
MUDr. Štefan Volák
Chirurgická klinika FN Hradec Králové
Sokolská 581
500 05 Hradec Králové
e-mail: stefan.v
Sources
1. Luther B, Moussazadeh K, Müller BT, Franke C, Harms JM, et al. The acute mesenteric ischemia – not understood or incurable. Zentralbl Chir 2002;127 : 674−84.
2. Betzler M. Surgical technical guidelines in intestinal ischemia. Chirurg 1998;69 : 1−7.
3. Kothaj P. Urgentné stavy v brušnej chirurgii. i-med 12/2011, http://www.i-med.sk/moodle/form/pages/texty.php?id=379&page=8
4. Páral J. Akutní mezenteriální ischemie, moderní diagnostika a léčba akutní ischemie střeva. Praha, Grada Publishing 2012.
5. VanDeinse WH, Zawacki JK, Phillips D. Treatment of acute mesenteric ischemia by percutaneous transluminal angioplasty. Gastroenterology 1986;91 : 475–8.
6. Loffroy R, Steinmetz E, Guiu B, Molin V, Kretz B, et al. Role for endovascular therapy in chronic mesenteric ischemia. Can J Gastroenterol. 2009;23 : 365−73.
7. Derrow AE, Seeger JM, Dame DA, et al. The outcome in the United States after thoracoabdominal aortic aneurysm repair, renal artery bypass, and mesenteric revascularisation. J Vasc Surg 2001;34 : 54–61.
8. Nyman U, Ivancev K, Lindh M, Uher, P. Endovascular treatment of chronic mesenteric ischemia: Report of five cases. Cardiovasc Intervent Radiol 1998;21 : 305–13.
9. Foley MI, Moneta GL, Abou-Zamzam AM Jr, et al. Revascularisation of the superior mesenteric artery alone for treatment of intestinal ischemia. J Vasc Surg 2000;32 : 37–47.
10. Mateo RB, O’Hara PJ, Hertzer NR, et al. Elective surgical treatment of symptomatic chronic mesenteric occlusive disease: Early results and late outcomes. J Vasc Surg 1999;29 : 821–32.
11. Schermerhorn ML, Giles KA, Hamdan AD, Wyers MC, Pomposelli FB. Mesenteric revascularization: management and outcomes in the United States, 1988–2006. J Vasc Surg 2009;50 : 341−348.
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2014 Issue 12-
All articles in this issue
- Transanal total mesorectal excision for rectal cancer – just a fashion trend?
- Colorectal liver metastases surgery – the present and the perspectives
- Predicting pN positivity in T3 rectal cancer
- Risk factors for anastomotic leakage following rectal resection – Multicenter study
- Complicated mesenteric ischaemia
- Popliteal artery entrapment syndrome
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Popliteal artery entrapment syndrome
- Complicated mesenteric ischaemia
- Transanal total mesorectal excision for rectal cancer – just a fashion trend?
- Predicting pN positivity in T3 rectal cancer
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

