-
Medical journals
- Career
Metodika hrudní drenáže
: M. Szkorupa; T. Bohanes
: I. chirurgická klinika LF UP a FN Olomouc, přednosta: doc. MUDr. Č. Neoral, CSc.
: Rozhl. Chir., 2013, roč. 92, č. 11, s. 666-671.
: Various Specialization
Práce je určena k postgraduálnímu vzdělávání lékařů.
Úvod:
Zvládnutí techniky hrudní drenáže by mělo patřit k základním dovednostem každého chirurga, pneumologa nebo lékaře intenzivní medicíny. Zásadní je znalost anatomie hrudníku, základní radiologická interpretace patologických nálezů v pleurální dutině a určitá manuální zručnost. Možnost výskytu komplikací a postup jejich řešení je neméně důležitá.Cíl:
Cílem práce je poskytnout přehled o časových indikacích, materiálovém vybavení, samotné technice hrudní drenáže, rozdílech mezi drenáží pneumothoraxu, volného a lokularizovaného výpotku, péči o hrudní drén po drenáži a také o omylech a chybách, které se mohou vyskytnout, a řešeních následných komplikací.Závěr:
Hrudní drenáž v rukou lékaře, který je vybaven znalostmi o její technice a dodržuje její základní principy, je metodou zcela efektivní a bezpečnou.Klíčová slova:
hrudní drenáž – hrudní drén – technické vybavení – metodika – komplikaceÚvod
Pokud byla stanovena správná indikace k hrudní drenáži, lze přistoupit k samotnému provedení. I když má tato metoda svá úskalí a možné komplikace, přesto ji lze považovat za jednoduchý výkon. Je to nejen základní torakochirurgický zákrok, ale měl by patřit do spektra výkonů, které bezpečně zvládne každý chirurg, pneumolog nebo intenzivista. Předpokladem je samozřejmě základní materiálové vybavení včetně jednoho z možných dále popsaných drenážních systémů. Zásadní je pak znalost správné metodiky drenáže a dodržení bezpečných kritérií, která pomohou eliminovat případné komplikace.
Indikace
Samotné indikace k hrudní drenáži již byly popsány výše. Druhým pólem indikací je pak vlastní načasování výkonu. Je zřejmé, že jinak bude vypadat urgentní hrudní drenáž v režimu „damage control surgery“ při závažném traumatu a jinak při relativně plánované hrudní drenáži při nekomplikovaném PNO nebo fluidothoraxu. Z tohoto pohledu lze tedy hrudní drenáže rozdělit na urgentní, akutní a elektivní.
Jak bylo uvedeno, urgentní hrudní drenáž je indikována v režimu „damage control surgery“ u stavů, které bezprostředně ohrožují život nemocného, tedy především u polytraumat, ale také např. u tenzního pneumothoraxu. Akutní hrudní drenáž je pak vyhrazena stavům, které by mohly nemocného na životě ohrozit potenciálně – tj. spontánní i traumatický PNO nebo akutní hemothorax, opět většinou u traumat. Plánovaná drenáž je indikována ve všech ostatních případech, které jsou uvedeny v tabulce v předchozím článku a které svým průběhem bezprostředně neohrožují nemocného, a lze je tedy provést elektivně.
Vyšetření nemocného
Patří k základním podmínkám před provedením hrudní drenáže. Z anamnézy je kromě údajů o prodělaných plicních chorobách a operacích důležitá anamnéza současného onemocnění, začátek, průběh, potíže a symptomy. Neméně podstatná je farmakologická anamnéza se zaměřením na antikoagulační a antiagregační léčby, výskyt možných alergií. Následuje fyzikální vyšetření se zhodnocením patologických nálezů při aspekci, poslechovém a poklepovém vyšetření.
Laboratorní výsledky pomohou upozornit na abnormality v koagulačních parametrech a možnost krvácivých komplikací (trombocyty, jaterní testy, aPTT, Quick, INR).
Paraklinická vyšetření jsou zásadní především ve zhodnocení patologického stavu, který indikuje hrudní drenáž. Aktuální skiagram hrudníku s provedením zadopřední a bočné projekce patří k základnímu přístrojovému vyšetření. Umožní zhodnotit rozsah, lokalizaci a v určitém směru i charakter patologického procesu. Mnohem přesnější informace však poskytuje CT hrudníku, které je prakticky bezkonkurenční při hodnocení patologie hrudníku a dovoluje i přesné zaměření k provedení hrudní drenáže. Cílené zaměření kolekcí v reálném čase k hrudní drenáži umožňuje i sonografické vyšetření s možností odlišení tekutinových kolekcí od atelektázy či fibrothoraxu, posouzení výskytu sept či ohraničení výpotku [1,2,3].
Technické vybavení
O typech hrudních drenážních systémů bude pojednáno v následujícím příspěvku. Co se týče používaných drénů, jsou na trhu k dispozici většinou drény vyrobené z vysoce kvalitní syntetické umělé hmoty (polyvinylchlorid, polyuretan, silikon) nebo z upravených přírodních materiálů (kaučuk, latex, měkká guma). Mají inertní, apyrogenní a termosenzitivní vlastnosti. Bývají transparentní, graduované po 1–5 cm, délky 40–50 cm. Síla drénu je udávána buď v jednotkách podle Charriéra, nebo v jednotkách French (tj. „francouzské stupnice“, jde o zcela analogickou jednotku, kde 1 Char = 1 Fr). Hodnota 1 Char přitom odpovídá 0,33 mm vnějšího průměru. Hrot drénu je většinou atraumaticky zaoblený. Drén bývá opatřen bočními otvory k zajištění bezpečného odvodu sekretu. K zavedení drénu slouží trokar s kónickým nebo ostrým hrotem, který se odstraňuje po zavedení drénu přes parietální pleuru. Volba velikosti drénu je v příčinné souvislosti s patologickým stavem, který je důvodem k hrudní drenáži, ale také závisí na zvyklostech pracoviště, které tyto výkony provádí. Nicméně tendence je, zvláště u pneumothoraxů, k používání tenčích drénů s ohledem na menší traumatizaci pacienta. Na druhou stranu je nelze použít u drenáží výpotků s hustým obsahem – hnis, detrit, krev a koagula. Na našem pracovišti obvykle užíváme k drenáži pneumothoraxu u dospělých pacientů drény o průměru 18–20 F (French) a u drenáží výpotků dle charakteru od 20–24 F (Obr. 1).
1. Typy hrudních drénů Fig. 1: Chest drain types 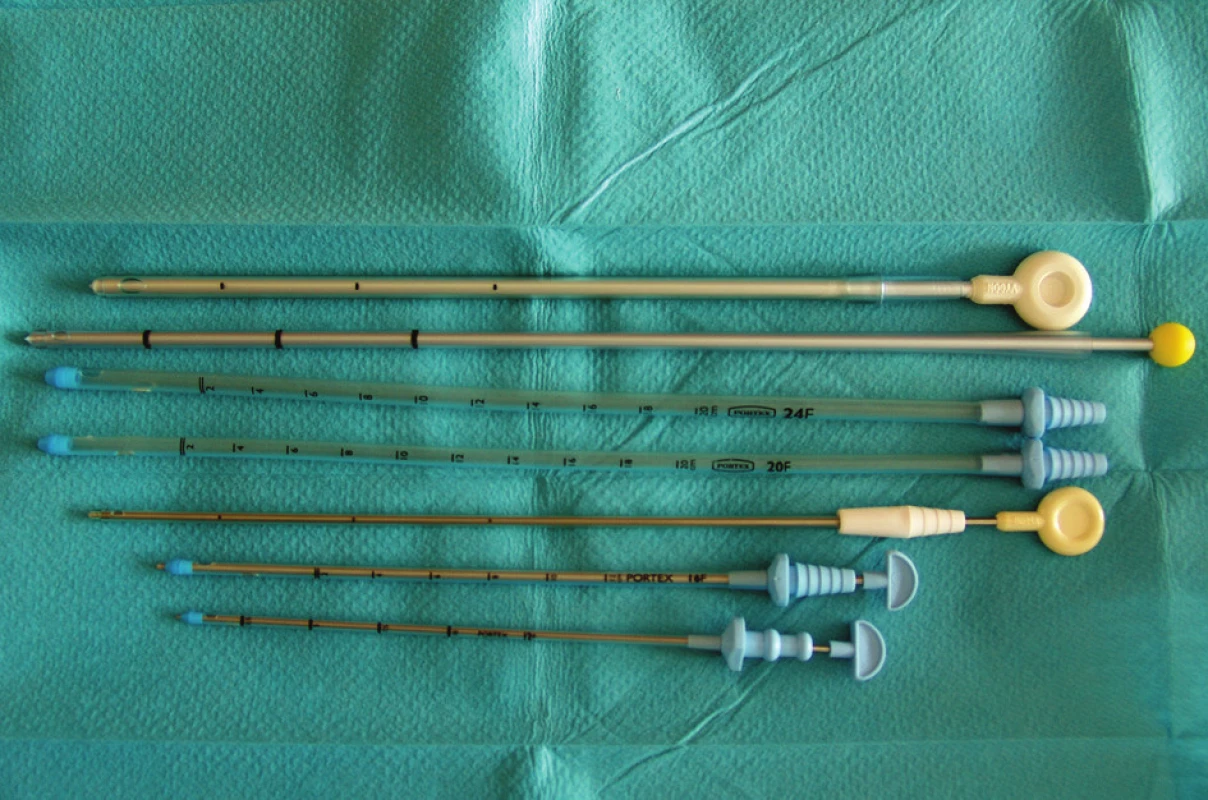
K emergentní hrudní drenáži zejména u tenzních PNO lze použít i pohotovostní sety, které obsahují jehlu s jednosměrným ventilem a chlopní. Na trhu jsou dále k dispozici kromě samostatných hrudních drénů i celé soupravy pro drenáže hrudníku s veškerým materiálovým vybavením. V jiném, obvyklejším případě je pak k hrudní drenáži přichystán sterilní stolek s nástroji, obvazovým a šicím materiálem, který obsahuje: sterilní gázové čtverce a tampony, jehly pro aplikaci lokálního anestetika, punkční dlouhé jehly, injekční stříkačky (10, 20 ml), nůžky, pinzety, skalpel, peán, jehly na šití a šicí materiál k fixaci drénu, jehelec, fyziologický roztok, hrudní drén a sterilní krytí. Připraveny musejí být také spojovací hadice k drénu a samotný drenážní systém [1,4,5,6] (Obr. 2).
2. Připravený sterilní stolek k hrudní drenáži Fig. 2: A sterile table ready for the procedure 
Technika provedení hrudní drenáže
Pokud je zhodnocen stav pacienta, doplněna paraklinická vyšetření, která umožní lokalizovat patologický proces v hrudníku, a je připraveno technické vybavení, lze přistoupit k samotné hrudní drenáži.
Jak již bylo zmíněno, naprosto nezbytná je lokalizace patologického procesu prostřednictvím radiologických vyšetření. Ty nám ve velké většině případů pomáhají definovat i umístění hrudního drénu. Jedná se především o ty patologické kolekce, které jsou septované nebo ohraničené a vyžadují cílenou drenáž.
V případě volného pneumothoraxu je stále nejběžněji používané umístění drénu v medioklavikulární čáře ve 2. mezižebří postižené strany, nicméně doporučovanějším místem pro zavedení drénu je tzv. bezpečný trojúhelník (safe triangle), jehož hranice tvoří laterální okraj m. pectoralis major, spodní okraj axily, přední okraj m. latissimus dorsi a linie probíhající prsní bradavkou. Nevýhodou první možnosti je určité riziko poranění mamární tepny, přístup přes prsní sval a kosmeticky nevzhledná jizva v pohledově exponovaném místě. Druhá možnost pak není zcela komfortní pro pacienta při umístění v podpaží a dále je zde vyšší riziko zalamování drénu, a tedy i ohrožení funkčnosti drénu [1,7] (Obr. 3). Výjimečně je nutný supraklavikulární, resp. supraskapulární přístup u apikálního pneumothoraxu nebo fluidopneumothoraxu, nejčastěji po nitrohrudních operacích, ale provedení tohoto typu drenáže patří do rukou zkušeného hrudního chirurga a nelze jej rutinně doporučit [8].
3. „Safe triangle“ – bezpečný trojúhelník pro umístění hrudního drénu Fig. 3: The “safe triangle” for the insertion of a chest drain 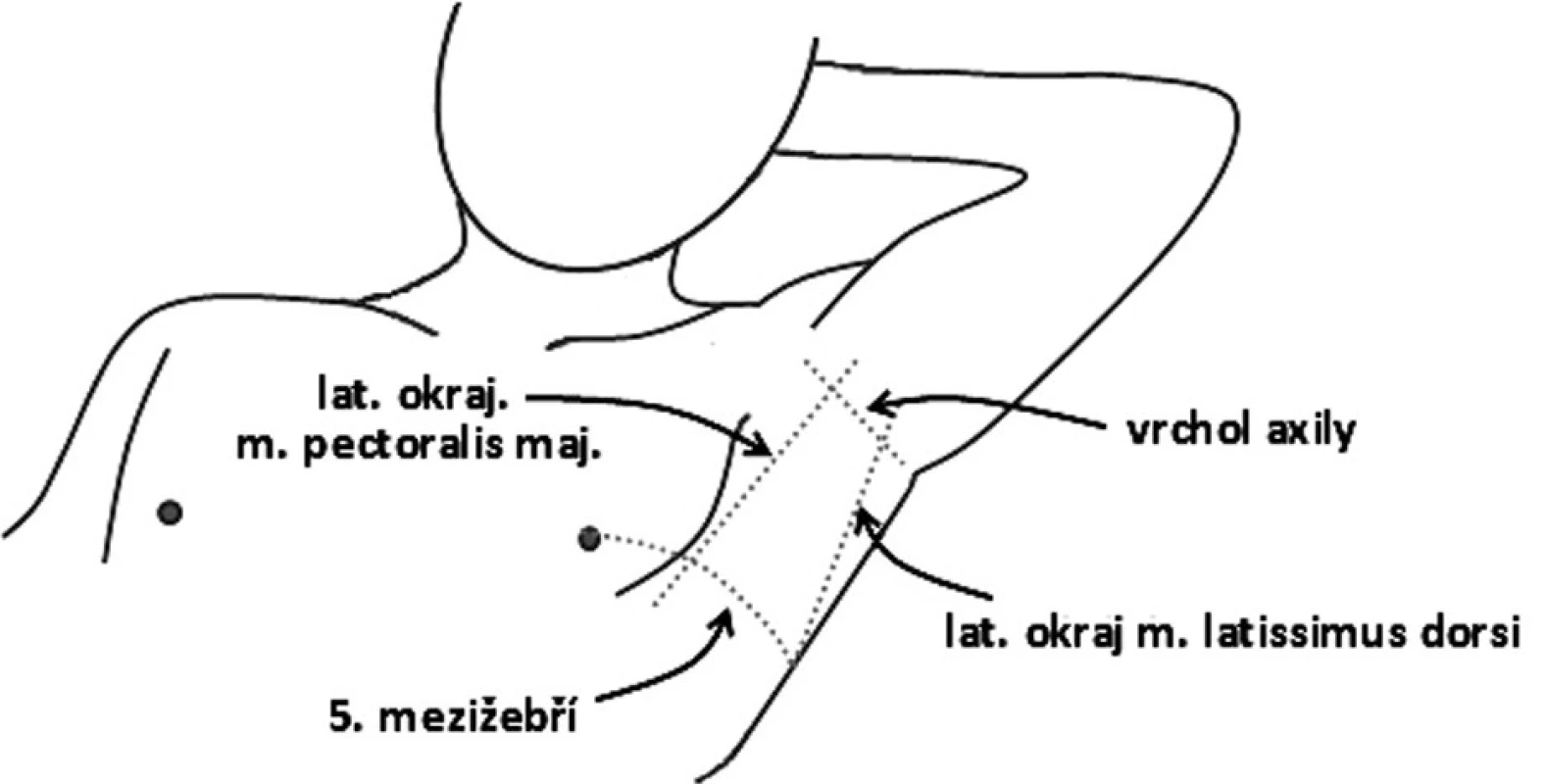
V případě výpotků je místo zavedení drénu dáno lokalizací kolekce. Pouze v případě volného výpotku lze rutinně zavádět drén v 5. až 6. mezižebří ve střední axilární čáře se směřováním drénu laterobazálně nebo dorzobazálně. V případě lokularizovaných nebo nevelkých kolekcí je s výhodou použití CT nebo sonografie v reálném čase k zaměření kolekce a cílené drenáži. Tímto je dáno i uložení drénu, nejčastěji ve střední, zadní axilární nebo skapulární čáře s tím, že výše umístění drénu v mezižebří se řídí daným radiologickým nálezem. Takto lze drénovat i poměrně malé kolekce, protože CT navigace nám velmi přesně určí nejen místo zavedení drénu, ale také potřebný úhel, pod kterým je potřeba drén zavádět, i hloubku, ve které se daná kolekce nachází [2].
Protože hrudní drenáž představuje invazivní výkon, je nutné před tímto zákrokem pacienta řádně poučit o charakteru výkonu, jak bude probíhat, jaké jsou možné komplikace a jejich řešení. Toto poučení stvrzuje nemocný svým podpisem na informovaný souhlas. Jedinou výjimku představuje urgentní hrudní drenáž, kdy je nemocný bezprostředně ohrožen na životě.
Před samotným výkonem je nutná řádná kontrola zdravotnické a radiologické dokumentace. Indikaci k hrudní drenáži by měl vždy určovat zkušený lékař. Mladý lékař musí hrudní drenáž provádět vždy pod dohledem zkušeného lékaře, minimální learning-curve představuje 5–7 výkonů [9].
Pozice pacienta při zavádění hrudního drénu může být různá. V případě drenáže pneumothoraxu ve 2. mezižebří v medioklavikulární čáře je pacient v poloze vleže, event. v polosedě. Při drenáži v oblasti bezpečného trojúhelníku je pacient vleže s lehkým vytočením trupu kontralaterálně a elevovanou horní končetinou na drénované straně. Při drenážích ve střední a zadní axilární čáře je nejvhodnější poloha na boku s elevovanou horní končetinou za hlavu a při výkonech ve skapulární nebo dokonce paravertebrální oblasti je optimální poloha pacienta vsedě čelem k opěradlu židle s opřenými nebo svěšenými horními končetinami. Obecně je však poloha pacienta dána i jeho celkovým stavem a schopností spolupracovat.
U většiny pacientů není nutná premedikace, nicméně u některých labilních a úzkostně laděných pacientů je vhodná, i když není prokázán její vliv na vnímání bolesti [7]. Analgosedace je pak nutná u pacientů motoricky neklidných a amentních.
Po označení místa hrudní drenáže a upravení polohy pacienta provedeme dezinfekci kůže v dostatečném rozsahu minimálně 30x30 cm dezinfekčním roztokem. Z lokálních anestetik je nejpoužívanější 1% trimekain (Mesocain®), 2% lidokain (Lidocain®) nebo 0,5% bupivacain (Marcain®). Provádíme obvyklou infiltraci kůže, podkoží, svalů a interkostálního prostoru až k pleuře za průběžné aspirace k vyloučení poranění cévy. Po proniknutí parietální pleurou provedeme opět aspiraci, při které by mělo dojít k nasátí vzduchu nebo tekutiny. Po nastoupení účinku lokálního anestetika vedeme kožní incizi, která by měla kopírovat průběh žebra v délce cca 1–2 cm, v závislosti na síle drénu, a měla by probíhat uprostřed mezižebří. Před incizí lze provést ještě zkusmou punkci dlouhou punkční jehlou k ověření správného umístění hrudní drenáže. Po incizi následuje tupá preparace peánem nebo nůžkami k hornímu okraji žebra a podél něj přes parietální pleuru do pleurálního prostoru. Preparace musí být přiměřená habitu pacienta i tuhosti tkání s vyloučením poranění hlubších struktur. Preparace je vždy vedena při horním okraji žebra z důvodu průběhu nervově cévního svazku při a za dolním okrajem žeber. Po proniknutí parietální pleurou můžeme někdy pozorovat únik vzduchu nebo výtok tekutiny. Samotný kanál průniku přes parietální pleuru lze kontrolovat i digitálně, nicméně musí tomu být přizpůsobena i délka primární incize. Poté můžeme přistoupit k zavedení hrudního drénu, který kopíruje kanál provedený předchozí preparací. Po proniknutí drénu přes parietální pleuru upravíme žádaný směr uložení drénu (drén by přitom měl kopírovat vnitřní povrch hrudní stěny) a za současného povytahování trokaru drén zasouváme do pleurální dutiny. Pozor!!! Pokud používáme drén bez krytého hrotu trokaru, plíce před drénem neuhne, zvláště v případě přítomnosti srůstů. Existuje tedy závažné riziko poranění plíce a případně i hilových cév při zbrklém zavádění drénu do hloubky kolmo na hrudní stěnu. Hloubka zavedení drénu je určena charakterem patologického procesu. U pneumothoraxů a drenáže ve 2. mezižebří zavádíme drén cca do označení 8 na drénu (tedy 8 cm). U drenáže v axilární čáře cca 12–14 cm. Toto doporučení není striktní, a jak je výše uvedeno, řídí se typem pleurální patologie a drenáže. Po ujištění o správné poloze drénu (např. napojením na hrudní sání a odvodem vzduchu nebo tekutiny) fixujeme drén ke kůži jedním nebo dvěma stehy a založením nejčastěji U stehu kolem drénu, který ponecháváme nezavázaný a obtočený kolem drénu a který slouží k zatažení incize po vytažení drénu. Po následné dezinfekci okolí drénu kryjeme okolí drénu sterilním krytím. Drén napojujeme na drenážní systém podle typu patologie – lze jej napojit na pasivní vodní zámek, ale i aktivní sací drenážní systém s frakcionovaným odpouštěním pleurálního výpotku (k zamezení reexpanzního edému plic). Po napojení hrudní drenáže je vhodné provést kontrolní skiagram hrudníku k ověření správného umístění drénu. Je doporučováno nejlépe provedení ve dvou projekcích (zadopřední a bočná) [1,10,11] (Obr. 4).
4. Schéma zavedení hrudního drénu Fig. 4: Diagram of chest drain insertion 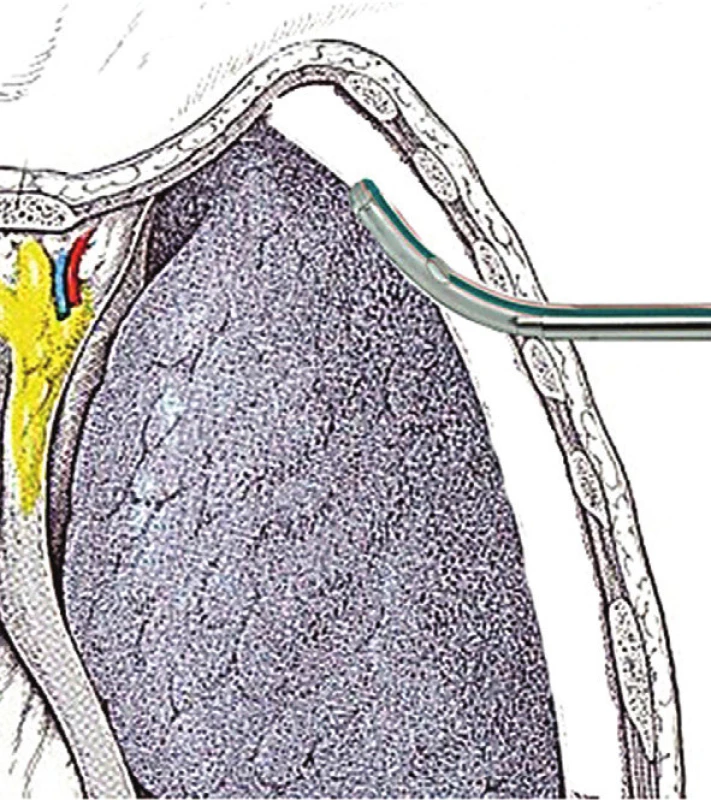
Péče o hrudní drén
K základní péči o hrudní drén patří především pravidelná kontrola funkce drénu. Nejčastější příčinou nefunkčnosti drénu je jeho obturace koaguly, detritem, fibrinovými hmotami nebo talkem (po talkáži v rámci provedení pleurodézy). Obturace je možná i kdekoliv v průběhu spojovací hadice, spojky nebo vstupu do drenážního systému. Další možností je zalomení drénu v kterémkoliv místě, nejčastěji pak u hrudní stěny pacienta. V těchto případech je nutná úprava polohy drénu a jeho zprůchodnění odsátím nebo proplachem drénu.
Neméně důležitá je monitorace množství výpotku, jeho charakter a sledování vzduchového úniku. Řada drenážních systémů je již v současnosti vybavena zařízením, které umožňuje sledovat i intenzitu vzduchového úniku v reálném čase. Denně je pak hodnoceno a zapisováno množství výpotku a jeho charakter.
Provádění rentgenových kontrol závisí na zvyklostech pracoviště a měla by zohledňovat i radiační zátěž pacienta. Každopádně nutná je rentgenová kontrola při každém zhoršení stavu nemocného (nárůst podkožního emfyzému, dušnost, teploty, náhlé bolesti…), změně charakteru výpotku, nárůstu, ale i vymizení vzduchového úniku. Další kontrola se provádí k posouzení aktuálního nálezu, po event. uzavření drénu, před a po extrakci drénu.
Extrahovat hrudní drén lze v případě, že došlo k vyřešení patologického stavu v pleurální dutině (rozvinutí plíce, evakuace výpotku) a není předpoklad recidivy procesu. Obecně lze říci, že extrakce drénů je u pneumothoraxu doporučována po vymizení vzduchového úniku, u fluidothoraxu při poklesu sekrece pod 100 ml/24 hod. Nebyl shledán rozdíl mezi extrakcí drénu při aktivním sání hrudního systému a pasivním vodním ventilem. Dále není rutinně doporučováno drén před jeho extrakcí uzavírat. Stejně tak nebyl zjištěn rozdíl v extrakci drénu, která je prováděna na vrcholu exspiria nebo při tzv. Valsalvově manévru, tj. výdechu proti uzavřené glottis [1,12]. Po extrakci drénu je vhodná rentgenová kontrola k vyloučení reziduálního pneumothoraxu.
Časné komplikace hrudní drenáže, chyby a omyly
Komplikace při hrudní drenáži jsou popisovány mezi 9–30 %. Nejčastější příčinou komplikací je poranění nitrohrudních struktur při příliš násilném pronikání trokaru přes pleuru do pleurálního prostoru [13].
Dislokace drénu
K dislokaci hrudního drénu mimo pleurální dutinu může dojít v případě, že hrudní drén při zavádění sklouzl po skeletu hrudního koše a skončil v měkkých tkáních hrudníku. V tomto případě je nutno drén extrahovat a zavést drén nový a pečlivě dbát na metodiku zavedení drénu s nutností proniknutí do pleurální dutiny již při tupé preparaci peánem nebo nůžkami a dále dbát na správný kolmý sklon drénu vůči hrudní stěně.
Další možností dislokace drénu mimo pleurální dutinu je jeho zavedení pod bránici do břišní dutiny s možností poranění jater nebo sleziny. K tomu může dojít v případě drenáže bazálních výpotků nebo při patologické elevaci bránice na postižené straně. Drén může v těchto případech masivně odvádět krev. V této situaci je nutno drén uzavřít, dle stavu pacienta provést ověření sonograficky nebo CT a dle nálezu drén extrahovat, postupovat konzervativně nebo je indikována chirurgická revize (Obr. 5).
5. Chybné zavedení hrudního drénu do sleziny Fig. 5: Misplacement of the chest drain into the spleen 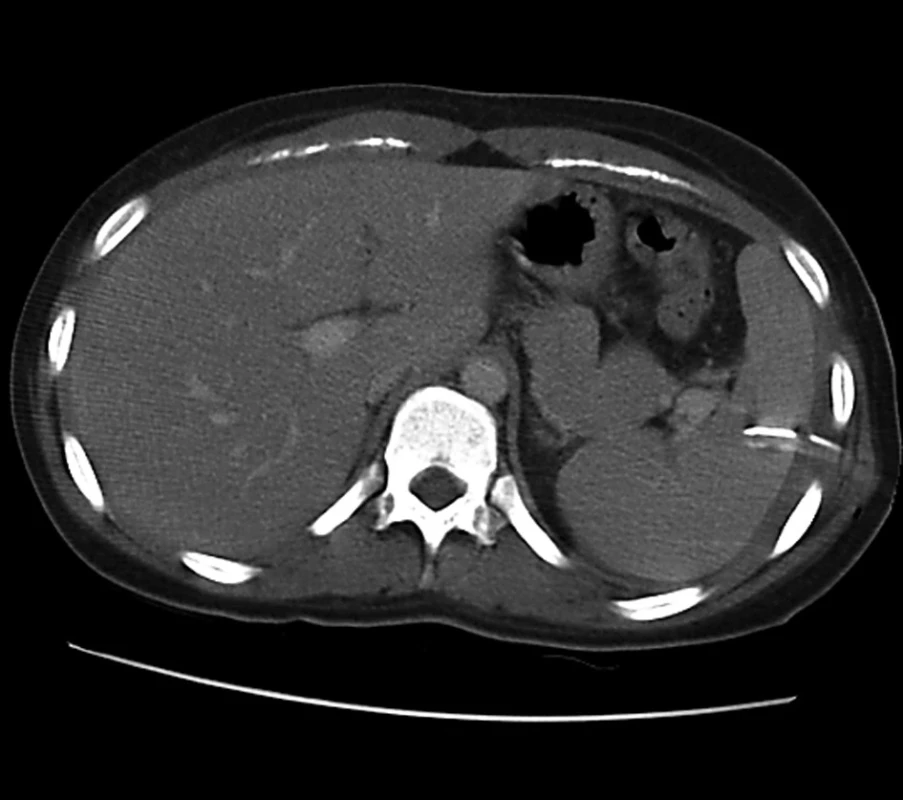
K dislokaci drénu může dojít i v pleurální dutině, a to v případě jeho zavedení do parenchymu plíce, mediastina a v horším případě i do mediastinálních orgánů (srdce, magistrální cévy). Pokud drén poranil plíci, pak ve většině případů postačí úprava polohy drénu nebo redrenáž a konzervativní postup, ale nelze vyloučit ani nutnost revize při manifestním krvácení. V případě poranění magistrálních cév nebo srdce je revize nezbytná (Obr. 6).
6. Chybné zavedení hrudního drénu: a) do plíce; b) přes aortu Fig. 6: Misplacements of the chest drain: a) into the lung; b) through the aorta 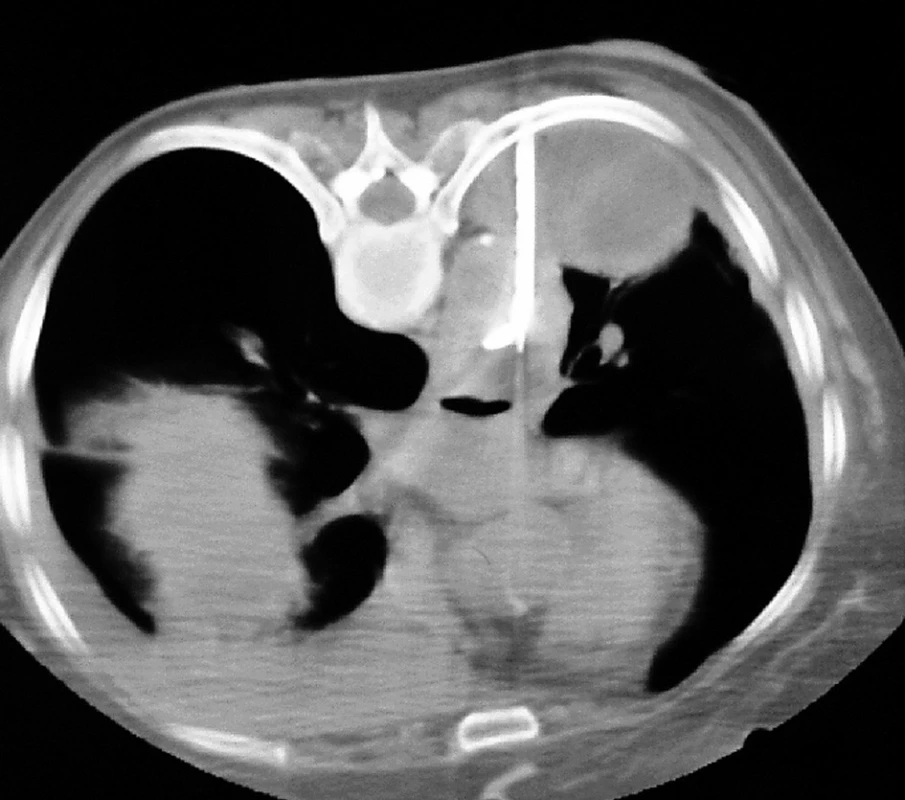
Krvácení
Ke krvácení z drénu, pokud pomineme drenáž hemothoraxu, může dojít při poruše koagulačních parametrů pacienta. V daném případě postačí farmakologická úprava koagulačních parametrů, péče o průchodnost drénu a konzervativní postup. K dalšímu typu krvácení může dojít při náhodném poranění cévy v měkkých tkáních hrudní stěny při preparaci, častěji však při poranění interkostální tepny při jejím průběhu pod dolním okrajem žebra (chybné zavádění hrudního drénu), nelze vyloučit ani její anomální vinutý průběh mezižebřím. Toto krvácení nelze většinou zvládnout konzervativně (aa. intercostales jsou přímé větve hrudní aorty) a je nutná operační revize. Další typy krvácení byly zmíněny výše – jedná se o krvácení z plicního parenchymu a mediastinálních cév a orgánů. Je jisté, že se v těchto případech často jedná o život ohrožující stav, vyžadující urgentní revizi s nejistým výsledkem.
Další typy komplikací, jako jsou reexpanzní edém, protrahovaný vzduchový únik nebo empyém, lze charakterizovat jako pozdní a bude o nich pojednáno v následujícím příspěvku.
Závěr
Technika provedení hrudní drenáže je poměrně jednoduchá a při dodržení její metodiky ji pod dohledem zvládne i mladý lékař v postgraduálním vzdělávání. Jako u všech invazivních metod je potřebný určitý learning-curve a svědomitý dohled zkušeného lékaře, který má s tímto výkonem dostatečné a praktické zkušenosti a v případě komplikovanější drenáže je schopen i tuto zvládnout. Jelikož rozsah tohoto článku je omezen, zájemce o další informace musíme odkázat na dostupnou literaturu, především monografie M. Vašákové [1], I. Čapova a kol. [4] a monografii a další statě M. Hájka [14,15].
MUDr. Marek Szkorupa, PhD.
I. chirurgická klinika LF UP a FN Olomouc
I. P. Pavlova 6
775 20 Olomouc
e-mail: szkorupm@fnol.cz
Sources
1. Vašáková M, Žáčková P. Hrudní drenáže ...krok za krokem. Praha, Maxdorf 2012.
2. Yunus M. CT guided transthoracic catheter drainage of intrapulmonary abscess. J Pak Med Assoc 2009;59 : 703–709.
3. vanSonnenberg E, Nakamoto SK, Mueller PR, Casola G, Neff CC, Friedman PJ, Ferrucci JT Jr, Simeone JF. CT – and ultrasound-guided catheter drainage of empyemas after chest-tube failure. Radiology 1984;151 : 349–353.
4. Čapov I, et al. Drény a jejich využití v chirurgických oborech. 1. vyd. Praha, Grada 2001.
5. Matulová Š, et al. Použití a ošetřování hrudních drenážních systémů. Ošetřovatelství 2009;11 : 23–25.
6. Cooke DT, David EA. Large-bore and small-bore chest tubes: types, function, and placement. Thorac Surg Clin. 2013;23 : 17–24.
7. Laws D, Neville E, Duffy J. BTS guidelines for the insertion of a chest drain. Thorax 2003;58 Suppl 2 : 1153–1159
8. Galvin IF, Gibbons JRP, Magout M, et al. Placement of an apical chest tube by a posterior approach. Br J Hosp Med 1990;44 : 330–331.
9. Naicker TR, McLeod DT. P86 Chest Drain insertion training; is Simulation training the answer? Thorax 2010;65:A114.
10. Mellor DJ. A new method of chest drain insertion. Anaesthesia 1996;51 : 713–714.
11. Parmar JM. How to insert a chest drain. Br J Hosp Med 1989;42 : 231–3.
12. Davis JW, MacKersie RC, Hoyt DB, et al. Randomised study of algorithms for discontinuing tube thoracostomy drainage. J Am Coll Surg 1994;179 : 553–557.
13. Tang AT, Velissaris TJ, Weeden DF. An evidence-based approach to drainage of the pleural cavity: evaluation of best practice. J Eval Clin Pract 2002;8 : 333–340.
14. Hájek M. Traumatologie hrudníku. Praha, Avicenum 1980.
15. Niederle B, et al. Neodkladné speciální operace. Praha, Avicenum 1984.
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2013 Issue 11-
All articles in this issue
- Multiple endocrine neoplasia type 1 syndrome with special emphasis on pancreatoduodenal tumours – a case report analysis
- Laparoscopic lavage and drainage in the management of acute diverticulitis: Is it time to move on?
- Reconstruction of complex abdominal wall defects using the component separation technique
- Minimally invasive video-assisted operations for heart disease
- Heparin-induced thrombocytopenia in a patient with acute thrombosis, acute aortic dissection and acute lower limb ischaemia
- Difficult differential diagnosis of malignant melanoma – case reports
- Chest drainage – physiological and pathophysiological aspects and indications
- Chest drainage methods
- Chest drainage systems and the complications associated with drainage.
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Chest drainage systems and the complications associated with drainage.
- Chest drainage methods
- Chest drainage – physiological and pathophysiological aspects and indications
- Reconstruction of complex abdominal wall defects using the component separation technique
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career



