-
Medical journals
- Career
Descendentní nekrotizující mediastinitida – chirurgická léčba
Authors: J. Šafránek 1; V. Špidlen 1; T. Skalický 1; J. Vodička 1; J. Martínek 2; P. Andrle 3
Authors‘ workplace: Chirurgická klinika FN Plzeň, přednosta: prof. MUDr. V. Třeška, DrSc. 1; Otorinolaryngologická klinika FN Plzeň, přednosta: Doc. MUDr. J. Slípka, CSc. 2; Stomatologická klinika FN Plzeň, přednosta: Doc. MUDr. A. Zicha, CSc. 3
Published in: Rozhl. Chir., 2012, roč. 91, č. 7, s. 362-367.
Category: Original articles
Overview
Úvod:
Descendentní (sběhlá) nekrotizující mediastinitida (DNM) je méně častou infekcí v mezihrudí vzniklá sestupem z orofaryngeální oblasti.Materiál a metodika:
Retrospektivně hodnotíme soubor nemocných, u kterých byla naším pracovištěm chirurgicky řešena DNM, v období let 2007–2011.Výsledky:
Pro DNM jsme operovali 7 nemocných, jednu ženu, jinak muže, průměrný věk v souboru byl 56,3 roku. Ve 3 případech byla příčina infekce odontogenní, ve 4 tonzilární. S výjimkou pacienta s trvalou imunosupresí, po transplantaci ledviny, byl ve všech případech úvodním, vyvolávajícím agens kultivován některý z rodu Streptococcus, anaerobně většinou pak Fusobacterium. Ve všech případech jsme provedli zevní krční drenáž a drenáž mediastina cervikálním přístupem. Ve třech případech byla nutná i drenáž mediastina cestou torakotomie. Průměrná doba hospitalizace byla 45,7 dne, 30denní mortalita byla nulová.Závěr:
Výsledky potvrzují lepší prognózu DNM oproti mediastinitidám vzniklým zejména perforací či komplikací operace jícnu.Klíčová slova:
mediastinitis – odontogenní infekce – peritonzilární abscesÚVOD
Nejčastější příčinou mediastinitidy jsou perforace jícnu či infekční komplikace operace jícnu nebo srdce [1]. Descendentní (sběhlé) nekrotizující mediastinitidy (DNM) se vyskytují méně často, velmi vzácné jsou pak mediastinitidy vyvolané přestupem infekce lymfatickými cestami (z infektů plic, trachey, bronchů, lymfatických uzlin) [2]. Při DNM je cesta infekce z krku do mediastina dána anatomickým uspořádáním krku, probíhá podél hlubokých fasciálních struktur krku. V klinickém obraze DNM dominuje sepse provázená lokálně bolestí, otokem, zarudnutím a případně již podkožním emfyzémem v krční oblasti. Navzdory dnes běžné dostupnosti CT vyšetření a široké možnosti využití antibiotické léčby zůstává mortalita těchto nemocných vysoká, literárně až 20–40 % [3, 4]. Zpoždění v diagnostice a nedostatečný chirurgický výkon znamenají pro nemocného život ohrožující stav.
MATERIÁL A METODIKA
Retrospektivně hodnotíme soubor nemocných, u kterých byla naším pracovištěm chirurgicky řešena DNM, za uplynulých pět let (2007–2011). Ta byla diagnostikována a potvrzena kultivačně i operačně jako nekrotizující, hnisavý zánět, sestupující z orofaryngeální oblasti. Vedle stomatologického či ORL ošetření nemocní vyžadovali nezbytnou chirurgickou intervenci a drenáž mediastina v závislosti na klinickém a CT nálezu. V souboru jsme hodnotili zdroj infekce, mikrobiologický kultivační nález, typ operačního výkonu, délku hospitalizace a zánětlivé laboratorní parametry v době indikace chirurgického řešení.
VÝSLEDKY
Pro DNM jsme operovali 7 nemocných, jedna žena, jinak muži, průměrný věk v souboru 56,3 roku. Ve 3 případech byla příčina infekce odontogenní, ve 4 tonzilární. Kromě případu pacienta po transplantaci ledviny s trvalou imunosupresí byl vždy primárním kultivačním zdrojem kmen Streptococcus, anaerobní kultivací nejčastěji kmen Fusobacterium, ve třech případech byla anaeorbní kultivace negativní. CRP při přijetí bylo v rozmezí 37 (imunosuprimovaný nemocný) – 438 mg/l, průměr 246,3 mg/l. Průměrná doba hospitalizace byla 45,7 dne, 30denní mortalita byla nulová. U všech nemocných byla provedena zevní krční drenáž a mediastinotomie cervikálních přístupem, u tří nemocných byla navíc nutná revize mediastina a drenáž z torakotomie. Výsledky prezentujeme souhrnně v tabulce, podrobněji 3 kazuistiky.
Table 1. Souhrnné výsledky celého souboru Tab. 1: Summary results 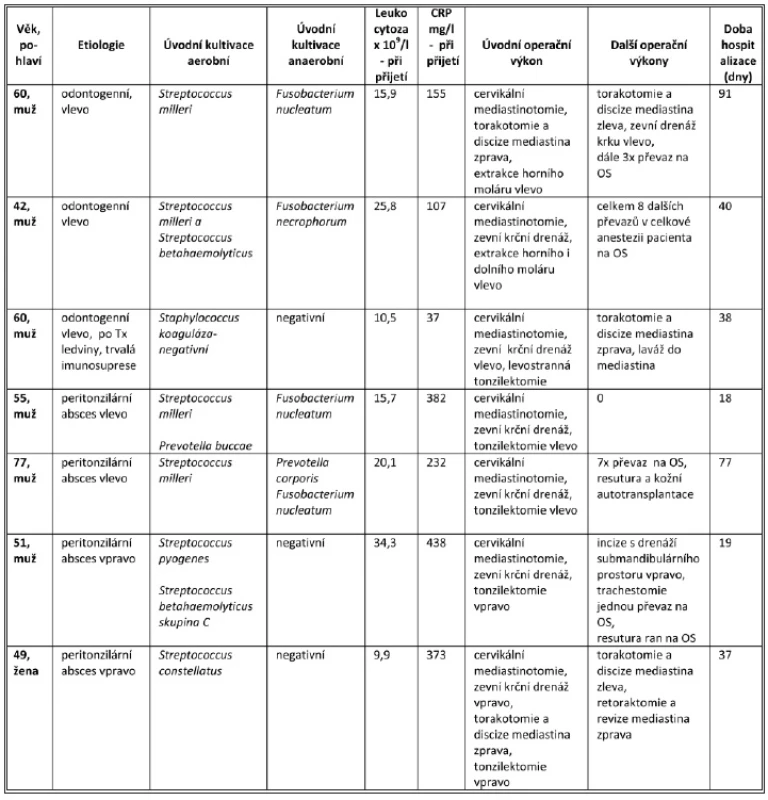
OS – operační sál Kazuistika č. 1.
60letý pacient byl přijat pro septický šok na anesteziologicko-resuscitační kliniku (ARK). 5 dní před přijetím prodělal extrakci horního moláru vlevo, po dvou dnech se začal rozvíjet zánětlivý infiltrát submandibulárně vlevo i při antibiotické léčbě. Při přijetí byl nemocný febrilní s infiltrátem levé poloviny krku. Při CT vyšetření bylo patrné prosáknutí měkkých tkání krku a emfyzém, zasahující až do horního předního mediastina, fluidotorax vpravo, fluidoperikard (viz Obr. 1).
Image 1. CT obraz prosáknutí měkkých tkání krku a emfyzém Fig. 1: CT image of the neck soft tissue infiltration and emphysema 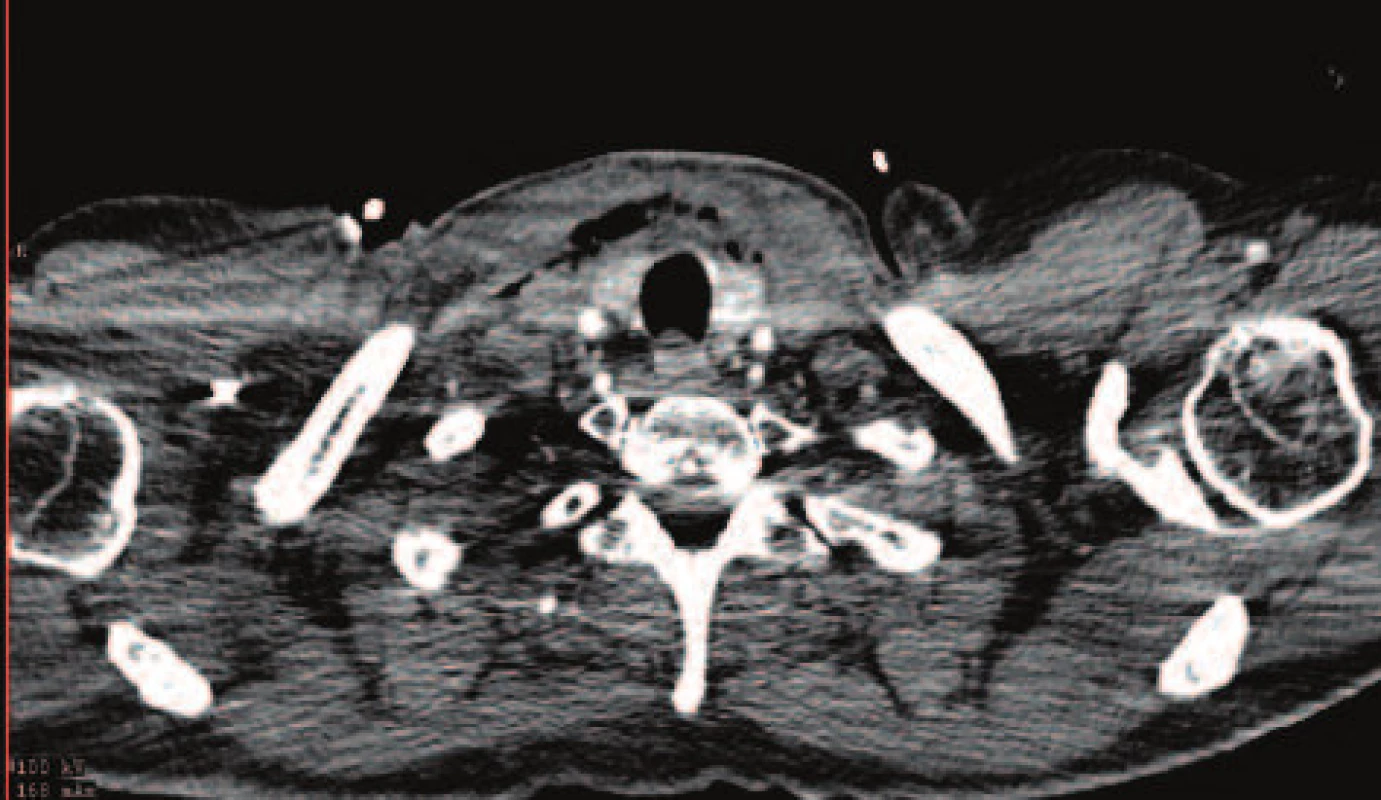
Týž den byla provedena drenáž horního předního mediastina cervikálním přístupem, pravostranná torakotomie, discize a nekrektomie mediastina, založena laváž (fyziologickým roztokem) krčním přístupem a drenáž pleurálního prostoru vpravo. Kultivačně byl prokázán Streptococcus milleri, anaerobně Fusobacterium nucleatum. Stomatochirurg současně provedl drenáž parotideomasseterického, submandibulárního a pterygomandibulárního prostoru vlevo. Z těchto ran byla dále vykultivována Klebsiella pneumoniae a Enterobacter cloacae. Následovaly denní převazy incizí krku, trvalá laváž cervikálním přístupem. Po 4 dnech jsme drénovali i fluidotorax vlevo. Po přechodném zlepšení se stav nemocného opět zhoršil. Na kontrolním CT přetrvával fluidotorax pleurálně vlevo, nově byl popsán suspektní absces levé poloviny krku. 13. pooperační den byla proto provedena torakotomie vlevo, toaleta a drenáž levé pleurální dutiny, odstraněna proplachová laváž vpravo. Drenáž kolekcí levé tváře, krku a pravé pektorální krajiny – vše kultivačně již negativní (při antibiotické léčbě). V následujícím průběhu byl již pacient bez komplikací, rány krku převázány ještě jednou na operačním sále (OS) v celkové anestezii, jinak na oddělení. S odstupem byly provedeny sekundární sutury ran. Pacient byl propuštěn 91. den od přijetí do domácího ošetřování.
Kazuistika č. 2.
42letý pacient byl odeslán na Emergency a následně ARK naší nemocnice v septickém stavu, s flegmonou levé poloviny krku. 4 dny před přijetím mu byla provedena extrakce dolního moláru vlevo, poté došlo k rozvoji flegmony levé poloviny krku. Při přijetí byly na CT popsány rozsáhlé abscesy na ventrální straně krku a ventrálně v horním mediastinu (viz Obr. 2 a 3).
Image 2. CT obraz – rozsáhlý absces na levé straně a ventrálně na krku Fig. 2: CT image – a large abscess of the left and ventral part of the neck 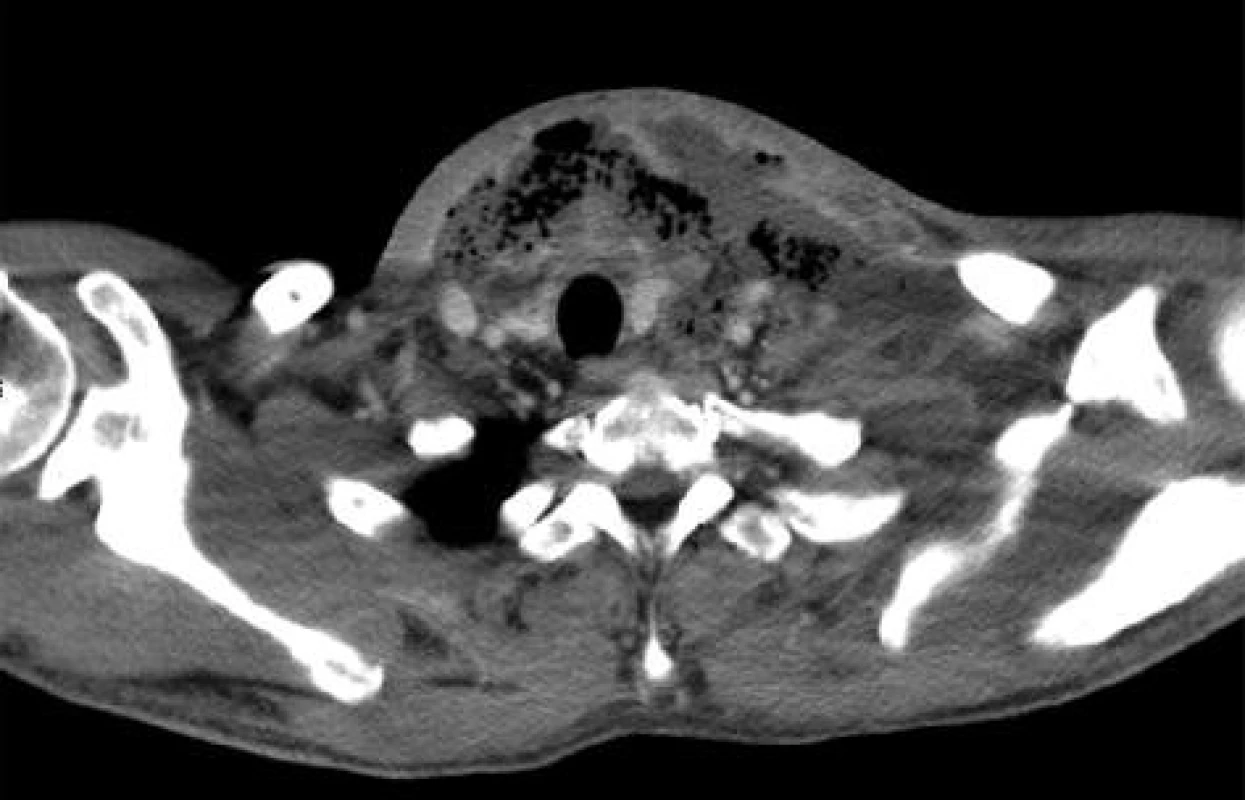
Image 3. CT obraz - rozsáhlý absces zasahující do předního mediastina Fig. 3: CT image – a large abscess spreading to the anterior mediastinum 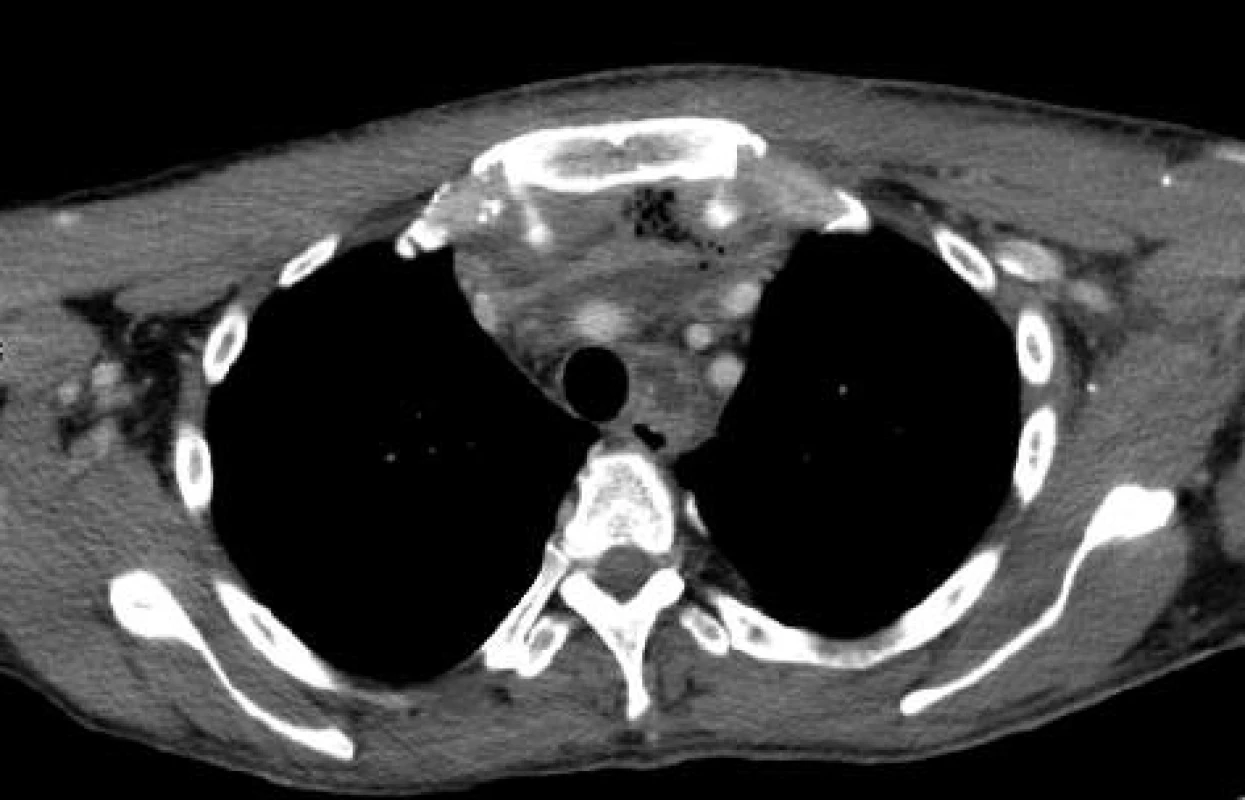
Týž den byla provedena široká drenáž levé poloviny krku a cervikálním přístupem i předního horního mediastina s nálezem hustého vyzrálého hnisu. Kultivačně byl prokázán Streptococcus milleri a Streptococcus betahaemolyticus, anaerobně Fusobacterium necrophorum. Současně stomatolog provedl extrakci dolního moláru. Následovalo celkem 8 dalších převazů v celkové anestezii pacienta na OS. Během nich bylo nutné dále dodrenovat nejen oblast krku vlevo, ale i pravou polovinu krku, levou pektorální krajinu, kde se zánět i hnisavý výpotek šířil z krční oblasti pod klíční kostí. 29. den od přijetí i od první operace jsme provedli resuturu kožních defektů. 40. den byl nemocný propuštěn do domácího ošetřování.
Kazuistika č. 3.
49letá žena byla přeložena na naše pracoviště po týdenní ambulantní antibiotické léčbě akutní faryngitidy, kdy přesto došlo k rozvoji sepse, s dominující dušností, flegmonou pravé poloviny krku. Byla akutně, týž den, operována a provedena zevní drenáž pravé poloviny krku, cervikálním přístupem mediastinotomie retrosternálně a pretracheálně a tudy i protažen proplachový drén vpravo do hrudní dutiny (Obr. 4). Dále pravostranná torakotomie, s odsátím empyému a disekcí předního mediastina (maximum nekróz) a retrotracheálního prostoru (Obr. 5). ORL lékař provedl tonzilektomii vpravo pro paratonzilární absces. Kultivačně byl prokázán Streptococcus constellatus, anaerobní kultivace byla negativní. Zleva jsme nejprve založili hrudní drenáž k evakuaci empyému, při převazu na OS po dvou dnech však provedli torakotomii i vlevo. Opět s nálezem rezidua empyému a nekróz především v předním mediastinu. Po 10 dnech, pro opět kontinuální febrilní stav, po kontrolním CT jsme indikovali a provedli opět revizi mediastina zprava retorakotomií. S nálezem již jen rezidua nekróz, bez podstatné kolekce pleurálně či mediastinálně. V dalším průběhu již po úpravě antibiotické léčby došlo na ARK ke zlepšení stavu nemocné. Propuštěna do domácí péče byla 37. den od přijetí.
Image 4. Proplachový drén protažený cervikálním přístupem pretracheálně pleurálně vpravo Fig. 4: A lavage drainage is installed through the cervical approach to the pretracheal right pleural space 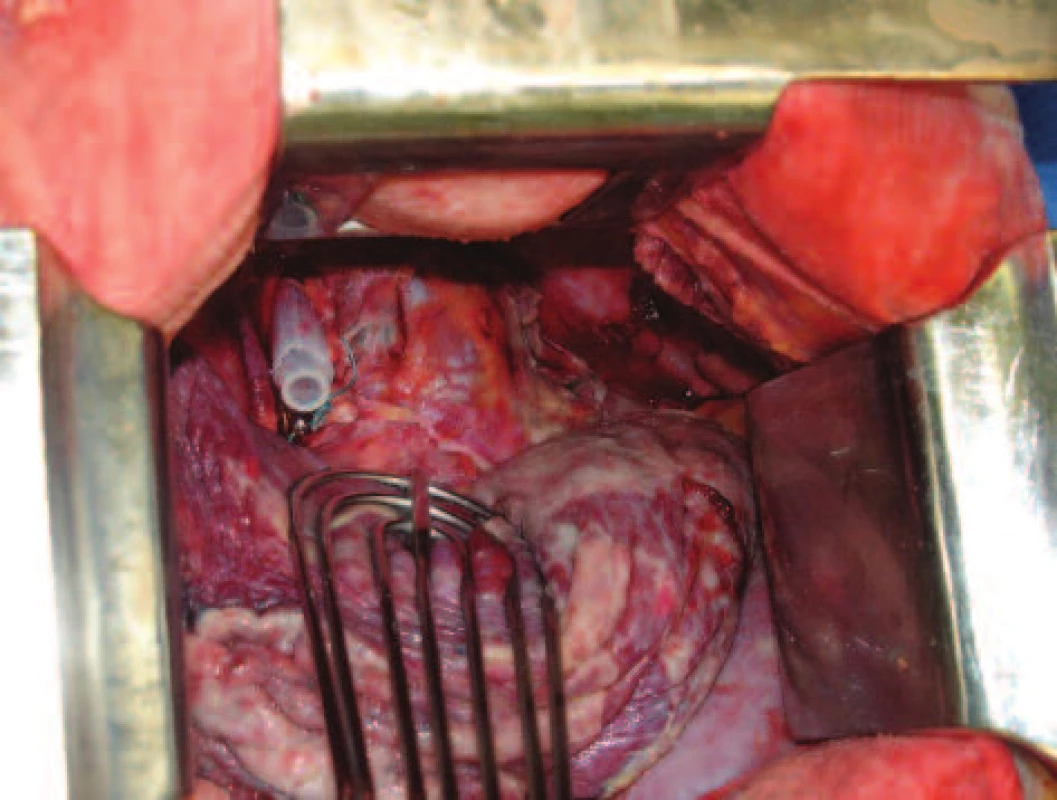
Image 5. Nekróza v části předního mediastinina, pohled z pravostranné torakotomie Fig. 5: Necrosis in the anterior mediastinum, view from right-sided thoracotomy 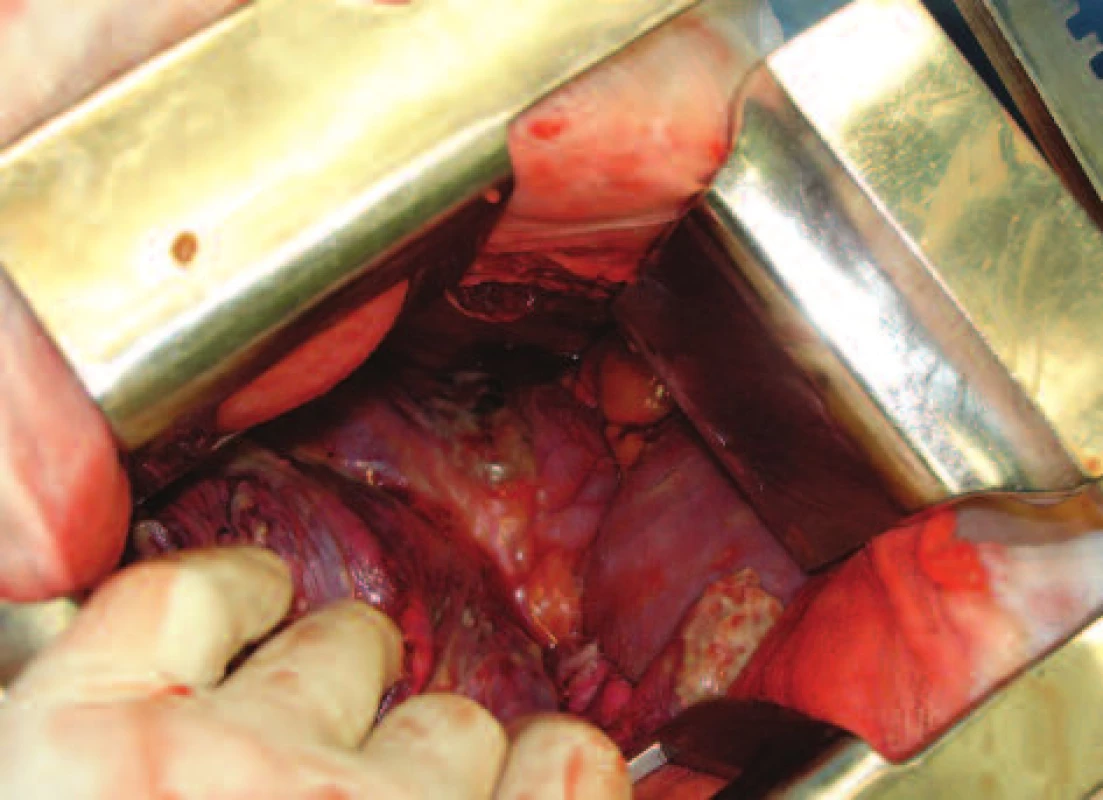
DISKUZE
DNM je méně častou formou akutní mediastitinidy než ta způsobená perforací jícnu nebo komplikací operace v mediastinu [1]. Jejímu šíření napomáhá těsný, v septech uzavřený prostor měkkých tkání v oblasti krku. Za kritéria zařazení do této diagnostické skupiny se považují: 1. klinická manifestace závažné infekce, sepse, 2. typický rentgenologický (CT) nález, 3. potvrzení nekrotizující infekce mediastina peroperačně, resp. post mortem patologem, 4. průkaz vyvolávajícího zdroje infekce v oblasti krku (nejčastěji odontogení či orofaryngeální) [5]. Hranice mezi krkem a mediastinem prochází horní hranou sterna, prvním žebrem a hrudním obratlem. Infekce se zde šíří podél fascií třemi hlavními cestami – retrofaryngeálním prostorem, perivaskulárně a pretracheálně. Nejčastějším zdrojem DNM je kolemčelistní zánět odontogenního původu nebo peritonsilární či parafarngeální komplikace tonsilitidy. [6, 7]. Ač jsou peritonzilární či parafaryngeální abscesy velmi častou diagnózou na ORL pracovištích, v současnosti díky časné intervenci včetně zevní krční drenáže dochází k rozvoji DNM poměrně vzácně. Literárně je zaznamenán častější zdroj infektu odontogenní (60–70 %) [4]. V našem souboru zastoupení odontogenní a orofaryngeální rovnoměrné, přičemž v některých případech bylo rozlišení prvotního původce obtížné a problematické. Na léčbě se často současně podíleli ORL lékaři i stomatologové.
V klinickém obraze DNM dominuje sepse, dušnost. Lokálně bývá především rozsáhlý, tuhý edém jedné strany krku, případně již i jasné zn. šířící se flegmony na kůži. Zpoždění v diagnóze a pochopitelně léčbě je jedním z důležitých faktorů vysoké morbidity onemocnění. Běžná dostupnost CT vyšetření radiologickou diagnostiku dnes usnadňuje. Bývá patrné prosáknutí i plyn (emfyzém) v měkkých tkáních, popř. již absces, až posun anatomických struktur (trachey). Dále rozšíření mediastinálního prostoru, pleurální či perikardiální výpotek, zvětšení lymfatických uzlin. DNM je smíšený mikrobiální proces, s přítomností anaerobních patogenů. S výjimkou pacienta s trvalou imunosupresí (po transplantaci ledviny) byl ve všech případech úvodním, vyvolávajícím agens kultivován některý z rodu Streptococcus, anaerobně většinou Fusobacterium. V souboru jsme sledovali úvodně kultivovaná agens, zodpovědná za šíření zánětu z krku. Bakteriální kultivace ran se v průběhu léčení mění v souvislosti s pomnožením dalších agens nebo kontaminací ran. Pochopitelná je výrazná leukocytóza a elevace CRP takového nemocného. Intravenózní širokospektrá antibiotická léčba je nedostačující bez adekvátní chirurgické drenáže, bez excize nekrotických tkání. Důležitá je správná volba přístupu k infekčnímu ložisku. Zde rozhoduje poloha ložiska infektu při CT nálezu. Nutné je hned úvodně řešení i původního zdroje zánětu (extrakce zubu, drenáž peritonzilárního aj. abscesu, tonzilektomie) současně s drenáží mediastina ve spolupráci chirurga, stomatochirurga, resp. otorinolaryngologa. Vlastní chirurgický výkon spočívá nejčastěji v transcervikální mediastinální revizi a drenáži, hrudní drenáži či drenáži mediastina z torakotomie – samostatně či kombinace uvedených výkonů [6, 7]. Dalšími typy výkonů jsou drenáž cestou subxifoideální incize, nebo dokonce střední sternotomie či příčná „clamshell“ torakotomie [9, 10, 11]. Literárně referovaná jsou i torakoskopická řešení [12, 13, 14]. Často užívaná posterolaterální torakotomie umožňuje dostatečný přístup do mediastinálního prostoru, nevýhodou je nutnost torakotomie a riziko přenosu infektu pleurálně. Transternální přístup umožní kompletní mediastinální exploraci, přístup do obou pleurálních dutin. Představuje však významné riziko osteomyelitis sterna a dehiscence sternotomie, proto je zřídka využívána k řešení DNM [10]. Obdobně „clamshell“ příčná torakotomie umožňuje široký přístup do mediastina, obou pleurálních dutin. Je však výkonem velice rozsáhlým, pro pacienta ve vážném septickém stavu kriticky zatěžujícím. Také znamená riziko osteomyelitidy, zhorší ventilační parametry nemocného, hrozí hyperextenzí frenických nervů až parézou bránice [9]. V praxi je používána jen výjimečně. Optimální přístup, resp. způsob mediastinální drenáže záleží především na lokalizaci procesu, cervikální přístup bývá dostačující pro procesy pretracheálně, v horním mediastinu. Pro procesy v dolním předním mediastinu pak tento přístup v kombinaci se subxifoideální drenáží. Proces v zadním mediastinu znamená nutnost drenáže z torakotomie na straně většího vyklenutí, resp. nálezu, popř. oboustranně. Bývá nutný opakovaný převaz a proplach drenáží v celkové anestezii na OS. Dle vývoje klinického stavu a kontrolního CT nálezu jsou časté i reoperace, rozšíření drenáží krku či mediastina z torakotomie, popřípadě sternotomie. Založení tracheostomie se snažíme vyhnout a provedli jsme ji v jediném případě. Znamená riziko přechodu infekce do dalších částí mediastina i dýchacích cest [15].
Nesmírně důležitou součástí chirurgické péče je i péče pooperační. Pacienti jsou hospitalizováni téměř výhradně na ARK. Je nutné konstatovat, že i ARK péče o septicky nemocného s mediastinitidou patří k nejkomplikovanějším.
ZÁVĚR
Příznivé výsledky léčení DNM v našem souboru se opírají o výbornou spolupráci s anesteziologicko-resuscitační klinikou naší nemocnice a ostatními specialisty chirurgických oborů, tedy stomatology a ORL lékaři. Výsledky potvrzují i lepší prognózu DNM oproti mediastinitidám vzniklým zejména perforací či komplikací operace jícnu.
MUDr. Jarmil Šafránek, Ph.D.
Čechova 535
337 01 Rokycany
e-mail: safranek@fnplzen.cz
Sources
1. Hájek M. Akutní zánět mediastina, In: Chirurgie pro praktického lékaře. Praha, Grada Publishing, 1995 : 153.
2. Šmat V. Akutní a chronická mediastinitis, In: Chirurgie plic a mediastina. Praha, Avicenum 1986 : 207–208.
3. Freeman RK, Vallieres E, Verrier ED, Karmy-jones R, Wood DE. Descending necrotizing mediastinitis: an analysis of the effects of serial surgical debridement on patient mortality. J Thorac Cardiovasc Surg 2000;119 : 260–7.
4. Liptay MJ, Kim AW. Acute and chronic mediastinal infections. In Shields TW, Licicero III J, Reed CE, Feins RH: General thoracic surgery. 7th edition. Philadelphia, Lippincott Williams & Wilkins, 2009 : 2181–2186.
5. Estrera AS, Landy MJ, Grisham JM, Sinn DP, Platt MR. Descending necrotizing mediastinitis. Surg Gynecol Obstet 1983;157 : 545–52.
6. Singhal P, Kejriwal N, Lin Z, Tsutsui R, Ullal R. Optimal Surgical Management of Descending Necrotising Mediastinitis: Our Experience and Review of Literature. Heart, Lung and Circulation, Volume 17, Issue 2, April 2008 : 124–128.
7. Klečka J, Šimánek V, Vodička J, Špidlen V, Pradl R, Ferda J. Akutní mediastinitis – optimální diagnostická a léčebná opatření. Rozhl Chir 2009;88(5):253–258.
8. Wheatley MJ, Stirling MC, Kirsh MM, Gago O, Orringer MB. Descending necrotizing mediastinitis: Transcervical drainage is not enough. Ann Thorac Surg 1990;49 : 780–4.
9. Ris HB, Banic A, Furrer M, Caversacccio M, Cerny A, Zbaren P. Descending necrotizing mediastinitis: surgical treatment via clamshell approach. Ann Thorac Surg 1996;62 : 1650–4.
10. Izumoto H, Komoda K, Okada O, Kamata J, Kawazoe K. Successful utilization of the median sternotomy approach in the management of descending necrotizing: report of a case. Surg Today 1996;26 : 286–8.
11. Stella F, Petrella F. Transseptal transpericardial approach for acute descending necrotizing mediastinitis. J Thorac Cardiovasc Surg 2005;129(1):212–4.
12. Roberts JR, Smythe WR, Weber RW, Lanutti M,Rosengard BR, Kaiser LR. Thoracoscopic management of descending necrotizing mediastinitis. Chest 1997;112 : 850–4.
13. Min H-K, Choi YS, Shim YM, Sohn YI, Kim J. Descending necrotizing mediastinitis: a minimally invasive approach using video-assisted thoracoscopic surgery. Ann Thorac Surg 2004;77 : 306–10.
14. Shimizu K, Otani Y, Nakano T, Takayasu Y, Yasuoka Y, Morishita Y. Successful video-assisted mediastinoscopic drainage of descending necrotizing mediastinitis. Ann Thorac Surg 2006;81 : 2279–81.
15. Bohanes T, Neoral Č. Akutní mediastinitida. Rozhl Chir 2011;90 (11):604–611.
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2012 Issue 7-
All articles in this issue
- Výsledky limitované resekce karcinomu gastroezofageální junkce
- Rekonstrukce prsů přenosem autologního tuku
- Perzistence foramen ovale patens a riziko paradoxní embolizace žilních bublin u potápěčů – cave pro sklerotizaci varixů pěnovou metodou
- Chirurgické řešení komplikované jaterní echinokokózy u dvou bulharských občanů na dvou pracovištích v České republice
- Segmentální duodenektomie (D3, D4) pro angiosarkom
- Endosonografie jícnu v diagnostice a léčbě tumorů jícnu
- Descendentní nekrotizující mediastinitida – chirurgická léčba
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Chirurgické řešení komplikované jaterní echinokokózy u dvou bulharských občanů na dvou pracovištích v České republice
- Descendentní nekrotizující mediastinitida – chirurgická léčba
- Segmentální duodenektomie (D3, D4) pro angiosarkom
- Endosonografie jícnu v diagnostice a léčbě tumorů jícnu
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

