-
Medical journals
- Career
Kvalita života po gastrektomii
: P. Zonča 1; T. Malý 2; Č. Neoral 2; C. A. Jacobi 1
: Zentrum für Viszeral und Minimal Invasive Chirurgie, Wesseling, Köln am Rhein, Nordrhein-Westfalen, Německo, přednosta: prof. Dr. med. C. A. Jacobi, Ph. D. 1; Chirurgická klinika, FN Olomouc, přednosta: doc. MUDr. Č. Neoral, CSc. 2
: Rozhl. Chir., 2010, roč. 89, č. 6, s. 344-348.
: Monothematic special - Original
Cíl:
Srovnání kvality života po gastrektomii.Metoda:
V otevřené prospektivní randomizované studii srovnáváme kvalitu života u pacientů po gastrektomii. Je srovnána skupina s rekonstrukcí podle Rouxe se skupinou s rekonstrukcí pomocí J-pouche. J-pouch je vytvořen na interponované kličce jejuna se zachováním pasáže duodenem. Nástrojem srovnání kvality života je standardizovaný Eypaschův dotazník. Statisticky bylo srovnání provedeno pomocí Studentova t-testu.Výsledky:
Celkově bylo analyzováno 67 pacientů. Průměrná kvalita života u skupiny s rekonstrukcí podle Rouxe byla 92,6 bodů a u skupiny s rekonstrukcí J-pouchem 102,5 bodů. Statistické srovnání kvality života Studentovým t-testem u skupiny s rekonstrukcí podle Rouxe a s rekonstrukcí J-pouchem ukazuje signifikantní rozdíl (p=0,0067).Závěr:
Kvalita života u pacientů po gastrektomii patří k nejvýznamnějším faktorům. Standardizované dotazníky pomáhají kvantifikovat kvalitu života a přinést podklady pro údaje potřebné k provádění evidence based medicine. V naší studii statistické srovnání potvrdilo vyšší kvalitu života u pacientů s J-pouchem. Je třeba vždy zvážit, zda můžeme pacientům nabídnout možnost rekonstrukce po gastrektomii, která zajistí nejenom lepší nutriční stav, ale především vyšší kvalitu života.Klíčová slova:
gastrektomie – kvalita životaÚVOD
Maligní onemocnění žaludku a komplikace vředové choroby jsou hlavními indikacemi operace žaludku. V současné době představuje chirurgický zákrok nejefektivnější modalitu léčby pacientů s karcinomem žaludku. V případě pokročilého maligního onemocnění je pak nutná v zájmu radikality gastrektomie.
Operační zákrok na žaludku a především totální gastrektomie má výrazný vliv na nutriční stav pacienta. Vede k poklesu tělesné hmotnosti, malabsorpci, má vliv na zvyky v příjmu potravy, vede k poklesu příjmu potravy a k řadě postprandiálních symptomů. Zásadní vliv pro nutriční stav a kvalitu života po operačním zákroku má typ rekonstrukce trávicího ústrojí. Je důležité najít optimální typ rekonstrukce, který by zajišťoval co nejvyšší kvalitu života a zároveň by minimalizoval postgastrektomické symptomy.
V naší studii jsme srovnali kvalitu života po rekonstrukci horní části trávicího traktu po gastrektomii u dvou skupin pacientů. V první skupině jsme provedli rekonstrukci podle Rouxe a v druhé skupině pacientů rekonstrukci J-pouchem.
METODA
Cílem prospektivní randomizované klinické studie je srovnání střednědobé kvality života (1 rok po operaci) u gastrektomovaných pacientů u dvou různých rekonstrukcí. V první skupině jsme provedli rekonstrukci podle Rouxe a v druhé skupině jsme provedli rekonstrukci pomocí J-pouche. Principem srovnání jsou dvě diametrálně rozdílné metody. U rekonstrukce dle Rouxe nevytváříme rezervoár a není zachována pasáž duodenem. Naopak u rekonstrukce J-pouchem vytváříme rezervoár a zachováváme pasáž duodenem. J-pouch je tvořen 40 cm interponované kličky jejuna s vytvořením rezervoáru v aborální části. V oblasti osophagojejunoanastomózy vytváříme antirefluxní manžetu. Distálně je vytvořena jejunoduodenoanastomóza.
Studie byla organizovaná jako otevřená prospektivní. Randomizace do obou ramen studie byla provedena před operací. Naše hypotéza přepokládá, že rekonstrukce vytvářející rezervoár a zachovávající pasáž duodenem přináší vyšší kvalitu života po gastrektomii. Primárním cílem bylo sledování kvality života podle standardizovaného dotazníku podle Eypasche. (QoL 36). Vstupním kritériem do studie byla elektivní gastrektomie. Exkluzivním kritériem byla diagnostikovaná rekurence karcinomu v době měření kvality života po operaci.
Cílem bylo zařazení 50 pacientů do studie. Studie byla schválena etickou komisí nemocnice a pacienti byli informování o zařazení do studie.
Dotazník podle Eypasche k měření pooperační kvality života je komplexním dotazníkem zaměřený na gastrointestinální potíže. Hodnotí se v něm celkem 36 položek, které jsou skórovány stupnicí od 0 (nejhorší hodnota) do 4 (nejlepší hodnota). Součtem všech položek získáme celkové skóre kvality života. Možnost rozpětí celkového skóre je od 0 po 144 bodů. Komplexnost je zajištěna sledováním gastrointestinálních symptomů, fyzického a emočního stavu pacienta, sociální integrace a efektu léčby. Velice významným faktorem je hodnocení specifických symptomů pro horní část trávicího ústrojí jako je říhání, pyróza, dysfagie, přítomnost ezofagitidy, výskyt dumping syndromu, chuť k jídlu a příjem potravy.
Všechny údaje byly zaznamenány v tabulce v programu Excel Office a následně statisticky zpracovány softwarem MATLAB 7.01.
VÝSLEDKY
Za 5 let bylo do studie zařazeno celkem 72 pacientů (Tab. 1). Všichni pacienti podstoupili gastrektomii z onkologické indikace za standardních podmínek. U 37 pacientů byla provedena rekonstrukce J-pouchem. Bylo zde 23 mužů a 14 žen s průměrným věkem 62,2 let (42–81 let). Ve skupině pacientů s rekonstrukcí podle Rouxe bylo 35 pacientů. Z toho bylo 26 mužů a 9 žen s průměrným věkem 63,5 let (43–80 let).
1. Pacient s rekonstrukcí dle Rouxe a J-pouchem s distribucí dle věku, pohlaví a UICC Tab. 1. Patients with Roux-en-Y and „J-pouch” reconstruction with age, gender and UICC distribution 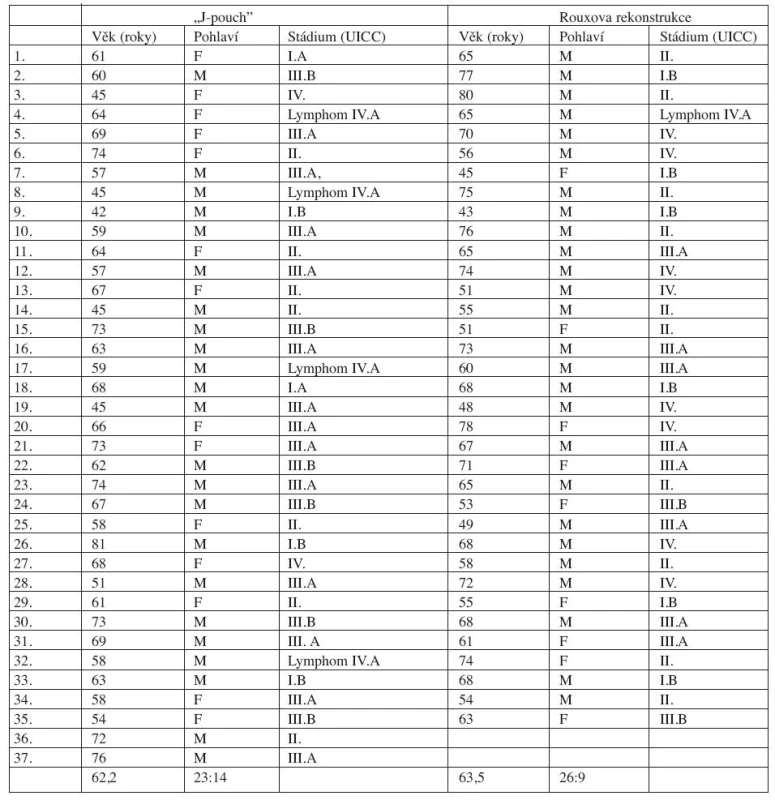
U žádného z pacientů se pooperačně neobjevily potíže jako leak nebo obstrukce. Pacienti podstoupili pravidelné 3 měsíční kontroly v onkochirurgické ambulanci. Vyhodnocení kvality života bylo provedeno 1 rok po operaci. U pacientů zařazených do studie nebyla rok po operaci verifikována rekurence. Celkově bylo analyzováno 67 pacientů. 5 pacientů bylo vyřazeno ze sledování (Tab. 1).
Průměrná kvalita života u skupiny s rekonstrukcí podle Rouxe byla 92,6 bodů a u skupiny s rekonstrukcí J-pouchem 102,5 bodů. Následující grafy ukazují rozptyl a shrnutí hodnot u obou skupin pacientů (Graf 1, 2).
1. Boxplot: kvalita života u skupiny s rekonstrukcí podle Rouxe a s J-pouchem Graph 1. Boxplot: Quality of life in group with Roux-en-Y and „J-pouch” reconstruction 
2. Histogram: kvalita života u obou skupin Graph 2. Histogram: Quality of life in the both groups 
Statistické srovnání kvality života Studentovým T-testem u skupiny s rekonstrukcí podle Rouxe a s rekonstrukcí J-pouchem ukazuje signifikantní rozdíl (a = 0,01, confidence interval: -19,3683, -0,5159, p = 0,0067).
DISKUSE
Zdravý žaludek plní řadů funkcí. Představuje rezervoár, transportuje jídlo do dalších úseků trávicího traktu po mechanickém zpracování a částečném natrávení, produkuje žaludeční šťávu a enzymy a řídí evakuaci chymu do duodenu. Dolní jícnový svěrač zabraňuje gastroezofageálnímu refluxu. Gastrektomie způsobuje trvalou ztrátu sekretorické, mechanické a uskladňovací funkce žaludku. A gastrický syndrom představuje multifaktoriální klinický problém.
Po provedené gastrektomii pro karcinom žaludku je kvalita pacientova života často ovlivněna onkologickými problémy. Je proto těžké najít diagnostický skórovací systém, který jemně diferencuje mezi postižením kvality života způsobené pooperačními funkčními změnami a problémy způsobenými maligním onemocněním. Termín kvality života po operaci je často používán, avšak je obtížné najít jeho jasnou definici [1]. První chirurg, který popsal jednoduchý skórovací systém k měření výsledků po operaci na žaludku byl Visick [2]. Dotazníky měřící kvalitu života vycházejí ze základní otázky rozhovoru lékaře a pacienta: jak se Vám daří? Odpověď zahrnuje vyjádření celkové pohody pacienta a kvality života vztažené ke zdravotním problémům. V dnešní době existuje celá řada dotazníků určených k hodnocení kvality života jak v předoperačním, tak pooperačním období. Nejčastěji používané dotazníky pro hodnocení kvality života ve vztahu ke gastrointestinálnímu traktu jsou QLQ-C30 a Eypasch skóre. V roce 1986 Evropská asociace pro výzkum a léčbu karcinomu (EORTC) vytvořila obecný dotazník k hodnocení kvality života pacientů s karcinomem. QLQ-C30 je složen z 9 částí zahrnující pět funkčních aspektů (fyzický, funkční, kognitivní, emotivní a sociální), tři symptomové škály (fatigue, bolest, nevolnost, zvracení), globální zdraví a škálu kvality života. Byly vyvinuty speciální moduly pro jednotlivé typy nádorů. Existuje řada dalších dotazníků, které monitorují gastrointestinální symptomy nebo úspěšnost léčby karcinomu jako jsou např.: Functional Assessment of Cancer Therapy (FACT), Gastrointestinal Symptom Rating Scale (GSRS), Quality of Life in Rephlux and Dyspepsia (QOLRAD), zkrácená forma dotazníku SF-36 a řada dalších dotazníků [3].
Dotazník kvality života Gastrointestinal Quality of Life Index (GIQLI) vyvinul Ernst Eypasch z Kolína nad Rýnem. Podílel se na něm tým čtyř chirurgů a tří metodologů. Základy tohoto dotazníku lehce korelovaly s generickými dotazníky podle Spitzera a Bradburn Affect Balance Scale. Vývoj dotazníku proběhl ve třech fázích. V první fázi byly vybrány otázky, bylo provedeno jejich testování a redukce. V druhé fázi pokračoval další vývoj, ověřování obsahu otázek a předběžné testování. Ve třetí fázi bylo provedeno zhodnocení měřících schopností dotazníku. Jak již bylo uvedeno v metodologii, má 36 otázek hodnocených 0–4 body. Tento index se používá u řady gastroesofageálních potíží, ale je rovněž používaný po abdominálních operacích. GIQLI je dostupný v databázi kvality života vyvinutým Mapi Research Institute. Tato databáze je dostupná na webové adrese www. golid.org. GIQLI není diagnostickým nástrojem. Měří subjektivní vnímání pocitu pohody u pacienta a může být značně rozdílný u různých diagnóz [4].
Měřením kvality života po operaci může být rozhodujícím faktorem v rozhodování pacientů, chirurgů a je významný pro celý zdravotní systém. Umožňuje srovnání výsledků různých terapeutických metod. Současná medicína založená na důkazech (evidence based medicine) potřebuje tyto údaje. Oblast kvality života pacientů je však vždy subjektivně ovlivněna řadou faktorů. Řada chirurgů neakceptuje data z těchto dotazníků díky ovlivnění subjektivními faktory. Je to dáno charakterem chirurgovy práce, kdy se spoléhá na jednoznačná klinická data, laboratorní výsledky, výsledky rentgenových metod nebo data přežití. Jsou to data, která se dají snadno zpracovávat, na rozdíl od „měkkých“ dat získaných dotazníkem kvality života. Přitom kvalita života je často rozhodujícím faktorem uváděným při zavádění nových metod. Řada chirurgů používá ad hoc dotazník, který se zaměřuje na potřebné sledované faktory. Výhodnější je vždy používat standardizované dotazníky. Jejich výsledky přispívající k zavádění medicíny založené na důkazech [5].
V souvislosti evidence-based medicine prezentoval zajímavý názor Feinstein, který varoval před guideliny prezentujícími dogmatický autoritativismus a ukázal na možnost jejich zneužití i přes užitečné informace [6]. Eypasch ve svém článku o medicíně založené na důkazech a potenciálních konfliktech zmiňuje zajímavý extrémní příklad tohoto zneužití užitečných informací v historii. Na základě sepsání vědeckých poznatků z Kolínské univerzity v knize Malleus Maleficarum z roku 1487 byly daleko později rozpoutány hony na čarodějnice. Přitom původně tyto poznatky měly sloužit něčemu jinému. Feyerabend napsal, že tato kniha obsahuje fenomenální popis psychiatrických onemocnění, který se do dnešní doby používá v moderní psychiatrii [7]. Eypasch se rovněž zamýšlí, do jaké míry se uplatňuje evidence-based chirurgie v klinické praxi. Jako příklad uvádí, že laparoskopická cholecystektomie se stala rychle zlatým standardem bez provedení jakýchkoliv randomizovaných studií a souhlasu jejího zavedení do praxe. Studie byly provedeny teprve po etablování metody v klinické praxi. Jako další příklad uvedl léčbu gastroezofageálního refluxu. Uvedl, že léčba inhibitory protonové pumpy byla všeobecně akceptována, ačkoliv existuje řada randomizovaných studií dokumentující výhody chirurgické léčby před konzervativní léčbou. Regulační mechanismus představují některé zdravotní pojišťovny v některých státech. Např. řada holandských pojišťoven uplatňuje následující postup. V případě nutnosti delší léčby blokátory protonové pumpy než 2 roky, proplatí pojišťovna pacientovi operaci, ale nikoliv další konzervativní léčbu (osobní zkušenost s privátními pacienty z Holandska). Každopádně měření kvality života přispívá ke shromažďování faktů pro evidence based postupy. Jinou otázkou pak je zmíněné prosazování se evidence-based medicíny v praxi.
Vyšší kvalita života dosažená ve skupině s rekonstrukcí J-pouchem oproti Rouxově rekonstrukci ukazuje, že by tato rekonstrukce mohla být vhodnou volbou po gastrektomii. Může minimalizovat potíže po operaci. Nicméně typ rekonstrukce po gastrektomii závisí na řadě faktorů. K nim patří stádium onkologického onemocnění, celkový stav pacienta a osobní zkušenosti chirurga. Od doby, kdy Schlatter v roce 1897 provedl první úspěšnou gastrektomii, bylo popsáno asi 80 metod rekonstrukcí. Celé toto spektrum operací můžeme rozdělit podle toho, zda zachovávají pasáž duodenem a zda vytvářejí pouch [9]. Uvádí se, že pasáž duodenem přispívá k lepší kontrole postprandiálního uvolňování hormonů a regulačních peptidů [10]. Vytvoření pouche přispívá ke zlepšení kvality života, avšak toto téma je stále kontroverzní. Pouze málo studií srovnává různé metody formou prospektivní randomizované studie.
Horvath srovnal 24 pacientů s aborálním pouchem s 22 pacienty s rekonstrukcí podle Rouxe. Aborální pouch v této studii přináší vyšší kvalitu života ve srovnání s Rouxovou rekonstrukcí [11]. Fein z Würzburgu srovnal 71 pacientů s Rouxovou rekonstrukcí s pouchem oproti 67 pacientům s Rouxovou rekonstrukcí bez pouche. První rok po operaci pouch nenabízel ve srovnání oproti rekonstrukci bez pouche vyšší kvalitu života. Tato byla potvrzena 3, 4 a 5 let po operaci. Fein proto doporučuje provést rekonstrukcí s pouchem u pacientů s lepší onkologickou prognózou [12]. Kono na rozdíl od předchozích autorů srovnal dvě skupiny pacientů po gastrektomii u pacientů s časným karcinomem. Srovnal Rouxovu rekonstrukci oproti jejunálnímu pouchi. Jejunální pouch přinesl vyšší kvalitu života ve srovnání s Rouxovou rekonstrukci u této homogenní skupiny [13]. Takeshitova studie rovněž potvrzuje výhody pouche pokud jde o kvalitu života po gastrektomii [14]. Paimela upozornil na nízkou kvalitu života pacientů po gastrektomii jakožto mutilujícím zákroku. Doporučuje provedení jejunálního pouche po gastrektomii, protože zvyšuje kvalitu života a nutriční stav těchto pacientů [15]. Shibata provedl review, kde poukázal výhody pouche, ať ve formě jejunálního interpozita nebo pouche na Rouxově kličce [16]. Gertler z Mnichova rovněž ve své precizní metaanalýze potvrdil výhody pouche, avšak poukázal na nehomogenitu studií a nerovnoměrnost nástrojů měření kvality života. Řada dalších autorů prezentovala review, avšak chybí formální metaanalytický rozbor [17].
Je obtížné srovnat jednotlivé studie vzhledem k různým nástrojům srovnání kvality života. V naší studii jsme použili standardizovaný nástroj měření kvality života. Nevýhodou však zůstává nehomogenní soubor pacientů operovaných v různých onkologických stadiích. To činí srovnání pacientů velice obtížné. Rovněž event. rekurence má zásadní podíl na snížení kvality života. V naší studii byla exkluzivním kritériem.
ZÁVĚR
Kvalita života u pacientů po gastrektomii patří k nejvýznamnějším faktorům. V naší studii statistické srovnání potvrdilo vyšší kvalitu života u pacientů s J-pouchem. Je třeba vždy zvážit, zda můžeme pacientům nabídnout možnost rekonstrukce po gastrektomii, která zajistí nejenom lepší nutriční stav, ale především vyšší kvalitu života.
MUDr. Pavel Zonča, Ph.D., FRCS
Siegfried-Leopold Str. 51
53225 Bonn
BRD
e-mail: pavel.zonca@hotmail.co.uk
Sources
1. Aaronson, N. K., Ahmedzai, S., Bergman, B., et al. 1993, The European Organization for Research and Treatment of Cancer QLQ-C30: a quality-of-life instrument for use in international clinical trials in oncology. J. Natl. Cancer Inst., 8 : 365–376.
2. Visick, A. H. A study of the failures after gastrectomy. Ann. R. Coll. Surg. Engl., 1948, Nov; 3(5): 266–284.
3. Korolija, D., Sauerland, S., Wood-Dauphinée, S., Abbou, C. C., Eypasch, E., Caballero, M. G., Lumsden, M. A., Millat, B., Monson, J. R., Nilsson, G., Pointner, R., Schwenk, W., Shamiyeh, A., Szold, A., Targarona, E., Ure, B., Neugebauer, E.; European Association for Endoscopic Surgery Evaluation of quality of life after laparoscopic surgery: evidence-based guidelines of the European Association for Endoscopic Surgery. Surg. Endosc., 2004, Jun; 18(6): 879–897.
4. Eypasch, E., Williams, J. I., Wood-Dauphinee, S., Ure, B. M., Schmülling, C., Neugebauer, E., Troidl, H. Gastrointestinal Quality of Life Index: development, validation and application of a new instrument. Br. J. Surg., 1995, Feb; 82(2): 216–222.
5. Eypasch, E. The individual patient and evidence-based medicine – a conflict? Langenbeck’s Arch. Surg., (1999) 384 : 417–422.
6. Feinstein, A. R., Horwitz, R. I. Problems in the “evidence” of “evidencebased medicine”. Am. J. Med., 1997; 103 : 529–535.
7. Feyerabend, P., Albert, H. Briefwechsel. Philosophie Fischer, Fischer Verlag, 1997, Frankfurt am Main, p. 183.
8. Schlatter, C. Futher Observations on a case of total extirpation of the stomach in the human subjekt. Lancet, 1898; 2, 1314.
9. Malý, T., Zonča, P., Neoral, Č., Jurytko, A. Post-gastrectomy reconstruction. Rozhl. Chir., 2008, Jul; 87(7): 367–368, 370–375.
10. Aujeský, R., Neoral, Č., Koranda, P. Restoration of digestive passage after total gastrectomy. Rozhl. Chir., 1998, Jan; 77(1): 42–44.
11. Horvath, O. P., Kalmar, K., Cseke, L. Nutritional and life-quality consequences of aboral pouch construction aft er total gastrectomy: a randomized, controlled study. Eur. J. Surg. Oncol., 2001; 27 : 558–563.
12. Fein, M., Fuchs, K. H., Thalheimer, A. Long-term benefi ts of Roux-en-Y pouch reconstruction aft er total gastrectomy: a randomized trial. Ann. Surg., 2008; 247 : 759–765.
13. Kono, K., Iizuka, H., Sekikawa, T., Sugai, H., Takahashi, A., Fujii, H., Matsumoto, Y. Improved quality of life with jejunal pouch reconstruction after total gastrectomy. Am. J. Surg., 2003, Feb; 185(2): 150–154.
14. Takeshita, K., Sekita, Y., Tani, M. Medium - and long-term results of jejunal pouch reconstruction after a total and proximal gastrectomy. Surg. Today, 2007; 37(9): 754–761.
15. Paimela, H., Ketola, S., Iivonen, M., Tomminen, T., Könönen, E., Oksala, N., Mustonen, H. Long-term results after surgery for gastric cancer with or without jejunal reservoir: results of surgery for gastric cancer in Kanta-Häme central hospital in two consecutive periods without or with jejunal pouch reconstruction in 1985–1998. Intern. J. Gastrointestin. Cancer, 2005; 36(3): 147–153.
16. Shibata, C., Ueno, T., Kakyou, M., Kinouchi, M., Sasaki, I. Results of reconstruction with jejunal pouch after gastrectomy: correlation with gastrointestinal motor activity. Dig. Surg., 2009; 26(3): 177–186.
17. Gertler, R., Rosenberg, R., Feith, M., Schuster, T., Friess, H. Pouch vs. no pouch following total gastrectomy: meta-analysis and systematic review. Am. J. Gastroenterol., 2009, Nov; 104(11): 2838–2851.
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2010 Issue 6-
All articles in this issue
- Current Diagnostic and Treatment Options in Thyroid Carcinoma
- Interbody Spacers in the Treatment of Cervical Spine Disorders
- Quality of Life after Gastrectomy
- Postoperative Ileus – Pathophysiology, Prevention and Treatment (Overview)
- Gastrointestinal Stromal and Other Mesenchymal Gastric Tumors – Laparoscopic Management?
- Abdominal Catastrophe – Surgeon’s View
- Detection of Minimal Residual Disease and its Significance for Eestablishing Prognoses in Patients with Laparoscopic Resections of Colorectal Carcinomas
- Arteriovenous Malformation in Small Intestine as Atypical Etiology of Lower Gastro-intestinal Bleeding – A Case Report
- Dissection of Arteria Poplitea, Managed with Endovascular Procedure
- Pseudodiverticulitis coeci – atypická etiológia bolesti v pravom hypogastriu
- Laparoscopic Hernioplasty TAPP in Treatment of Groin Hernia – 10 Years Experience
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Interbody Spacers in the Treatment of Cervical Spine Disorders
- Laparoscopic Hernioplasty TAPP in Treatment of Groin Hernia – 10 Years Experience
- Abdominal Catastrophe – Surgeon’s View
- Quality of Life after Gastrectomy
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

