-
Medical journals
- Career
Operační léčba zlomenin diafýzy humeru
: K. Šmejkal 1,2; T. Dědek 2; P. Lochman 1,2; J. Zahradníček 2; I. Žvák 1,2; J. Trlica 2
: Katedra válečné chirurgie, Fakulta vojenského zdravotnictví UO Hradec Králové, vedoucí katedry: doc. MUDr. L. Klein, CSc. 1; Chirurgická klinika FN a LF UK Hradec Králové, přednosta kliniky: doc. MUDr. A. Ferko, CSc. 2
: Rozhl. Chir., 2008, roč. 87, č. 11, s. 580-584.
: Monothematic special - Original
Úvod:
V současnosti tvoří zlomeniny diafýzy humeru asi 4 % všech zlomenin. Většinu těchto zlomenin lze s úspěchem léčit konzervativně. Při konzervativní léčbě je však potřebná spolupráce pacienta, léčba je dlouhodobá a vyžaduje imobilizaci končetiny. Proto je stále více zlomenin indikováno k operační léčbě, která umožní časnou rehabilitaci a sebeobslužnost pacienta.Cíl:
Cílem naší práce bylo zhodnocení funkčních a klinických výsledků u pacientů po operaci zlomeniny diafýzy humeru, léčených metodou zavřené repozice a nitrodřeňové fixace nebo metodou otevřené repozice a dlahové osteosyntézy.Design:
Retrospektivní deskriptivní studie – case serie.Materiál a metodika:
Na našem pracovišti jsme v letech 2001–2006 operovali celkem 101 pacientů se zlomeninou diafýzy humeru. Ke kontrolnímu vyšetření a zhodnocení se dostavilo 65 pacientů (follow-up rate 65 %). Zlomeniny byly klasifikovány podle AO klasifikace: A – 50 %, B – 29 %, C – 21 %. Otevřenou repozici a dlahovou osteosyntézu jsme užili u 18 pacientů, zavřenou repozici a zajištěný nitrodřeňový hřeb u 21 pacientů a zavřenou repozici a svazek K-drátů u 26 pacientů.Výsledky:
Výsledný stav jsme hodnotili testem podle Constanta-Murleyho a Liverpool elbow scoring systémem. Průměrná hodnota činila 86/8,9 bodů. U 82 % pacientů jsme dosáhli výsledků dobrých až excelentních. Komplikace jsme zaznamenali ve 34 %.Závěr:
I přes omezený počet pacientů v naší studii se naše výsledky vesměs shodují se současnými literárními údaji. Nejlepších výsledků jsme dosáhli při otevřené repozici a dlahové osteosyntéze. Naopak nejhorší výsledky s největším počtem komplikací měla metoda podle Hackethala.Klíčová slova:
zlomeniny diafýzy humeru – zavřená repozice a nitrodřeňová osteosyntéze – otevřená repozice a dlahová osteosyntézaÚVOD
Četnost zlomenin diafýzy humeru se zvyšuje na jedné straně stárnutím populace, na straně druhé zvýšeným nárůstem počtu vysokoenergetických poranění. V současnosti tvoří zlomeniny diafýzy humeru asi 4 % všech zlomenin. Většinu těchto zlomenin lze s úspěchem léčit konzervativně, což dokládá Sarmiento na souboru 622 zkontrolovaných pacientů, u kterých došlo ke zhojení v 97 % [1]. Při konzervativní léčbě je však potřebná compliance pacienta, léčba je dlouhodobá a vyžaduje imobilizaci končetiny. Proto je stále více zlomenin indikováno k operační léčbě, která umožní časnou rehabilitaci a sebeobslužnost pacienta. Zlomeniny indikované k operační léčbě jsou zlomeniny, u kterých selhala konzervativní léčba, zlomeniny hrubě dislokované, otevřené, zlomeniny s poraněním nervově cévního svazku, zlomeniny v rámci sdružených poranění, polytraumat a zlomeniny patologické.
METODIKA
Na našem pracovišti jsme v letech 2001–2006 operovali celkem 101 pacientů se zlomeninou diafýzy pažní kosti. V naší práci prezentujeme retrospektivní vyhodnocení 65 pacientů, tj. 65 % z celkového počtu operovaných, kteří reagovali na vyzvání dopisem a které jsme měli možnost vyšetřit při výsledném „follow-up“ v rozmezí 1–6 let, v průměru 3 roky od operace.
Pět pacientů zemřelo a osm změnilo trvalé bydliště a nebyli proto zastiženi. Další pacienty se nepodařilo dohledat. Průměrný věk kontrolované skupiny pacientů byl 47 let (17–82). Jednalo se o 35 mužů a 30 žen. Na základě RTG vyšetření byly zlomeniny klasifikovány podle AO klasifikace – typ A (32x), typ B (18x) a typ C (15x).
Pacienty můžeme rozdělit do 3 skupin podle operační metody. V první skupině jsou pacienti operováni metodou otevřené repozice a vnitřní fixace (ORIF) s užitím DCP (dynamic compression plate), eventuálně LC - DCP (low contact dynamic compression plate) (Obr. 1a, 1b), v druhé skupině metodou nepřímé repozice a nitrodřeňové osteosyntézy zajištěným nepředvrtaným hřebem zaváděným antegrádně nebo retrográdně (Obr. 2a, 2b, 3a, 3b). Ve třetí skupině jsou pacienti operováni zavřenou repozicí a nitrodřeňovou osteosyntézou svazkem K-drátů – metodou podle Hackethala (Tab. 1).
1. a. RTG obraz zlomeniny diafýzy pažní kosti Pic. 1a. X-ray picture of the humeral shaft fracture b. RTG obraz zhojené zlomeniny diafýzy pažní kosti po ORIF (otevřené repozici a dlahové osteosyntéze) Pic. 1b. X-ray picture of the healed humeral shaft fracture after ORIF 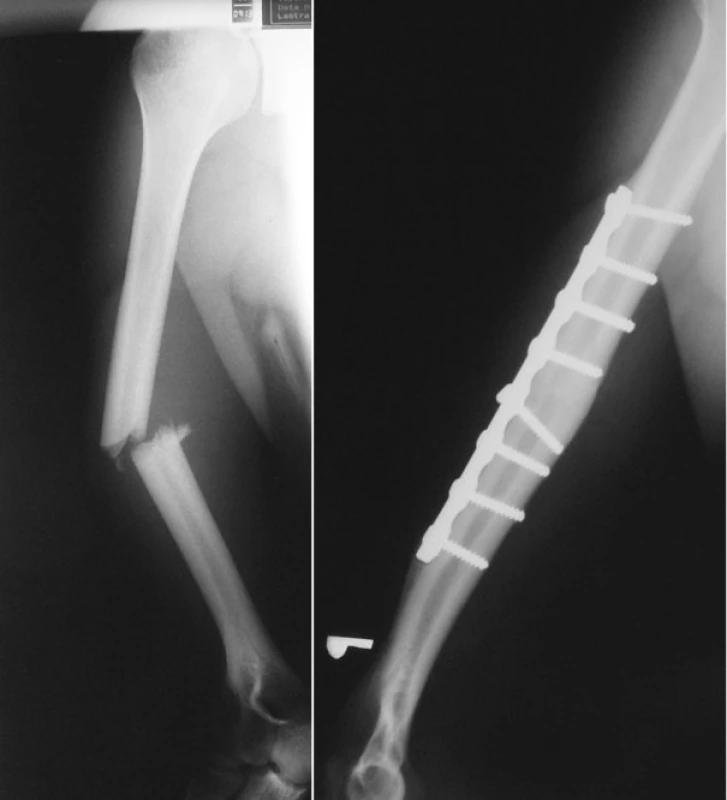
2. a. RTG obraz zlomeniny diafýzy pažní kosti Pic. 2a. X-ray picture of the humeral shaft fracture b. RTG obraz zhojené zlomeniny pažní kosti po nitrodřeňové osteosyntéze retrográdně zavedeným zajištěným hřebem UHN Pic. 2b. X-ray picture of the healed humeral shaft fracture after intramedullar osteosynthesis by retrograde unreamed humeral nail 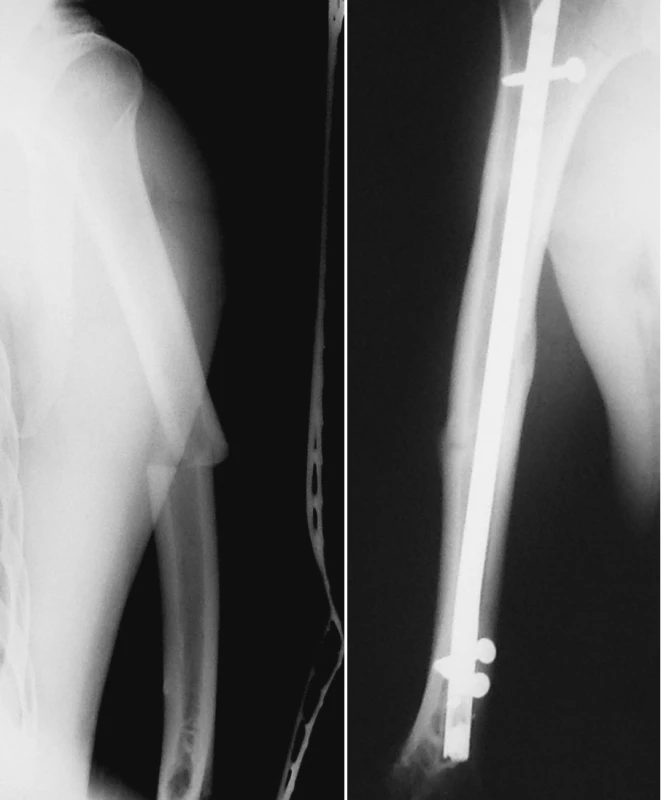
3. a. RTG obraz zlomeniny diafýzy pažní kosti Pic. 3a. X-ray picture of the humeral shaft fracture b. RTG obraz zhojené zlomeniny pažní kosti po nitrodřeňové osteosyntéze antegrádně zavedeným zajištěným hřebem UHN Obr. 3b. X-ray picture of the healed humeral shaft fractures after intramedullar osteosynthesis by antegrade unreamed humeral nail 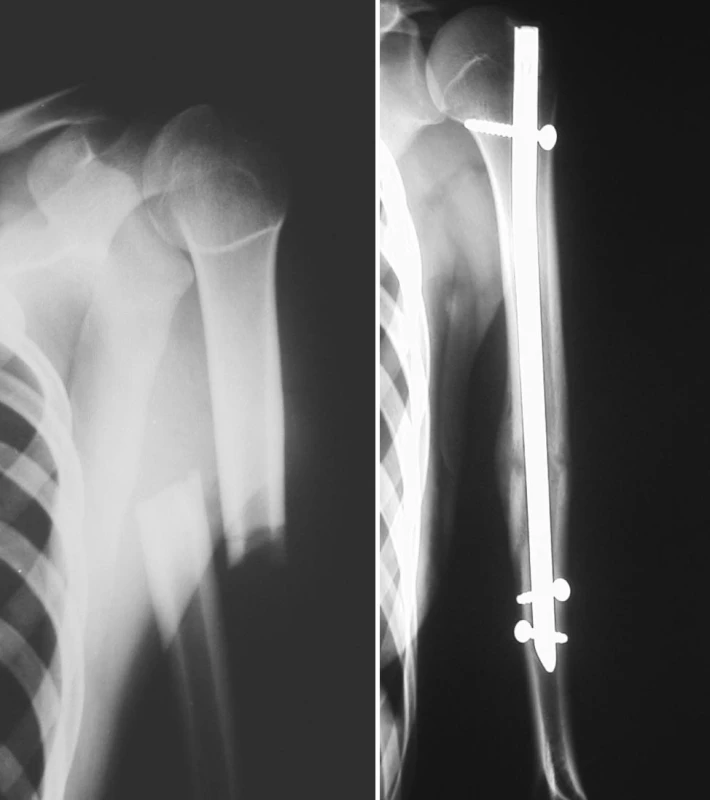
1. Soubor pacientů podle typů operací 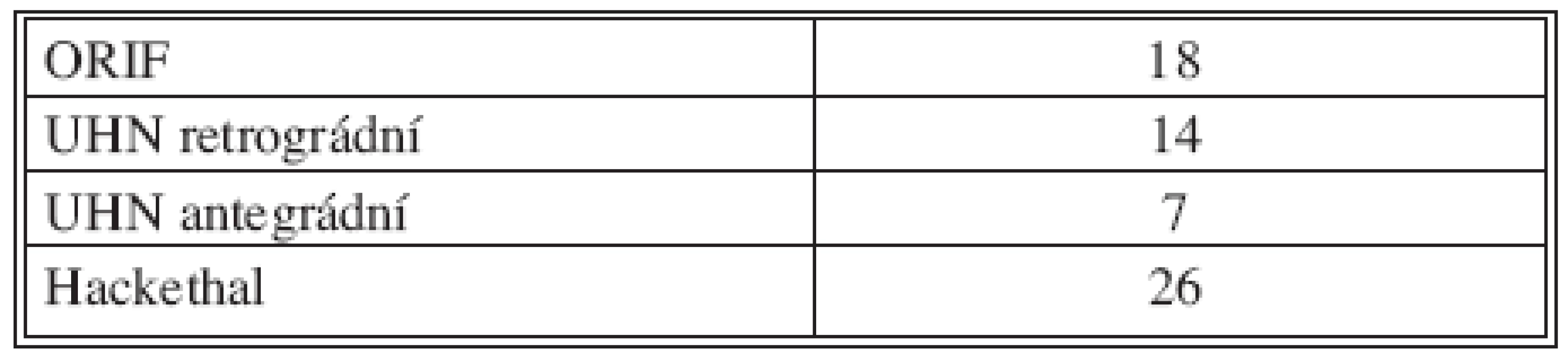
Z celkového počtu 65 pacientů se 37x jednalo o monotrauma, 15x o sdružené poranění a 13x o polytrauma. Z mechanismu úrazu byl na prvním místě pád (32x), dále autonehody (24x), úraz sportovní (6x) a pracovní úraz (3x).
Všichni pacienti byli operováni v celkové anestezii a v poloze závislé na typu výkonu. Supinační polohu užíváme pro dlahovou osteosyntézu (OS) z anterolaterálního přístupu (proximální a střední diafýza) a pro nitrodřeňovou OS hřebem zavedeným antegrádně. Pronační polohu užíváme pro dlahovou OS z dorzálního přístupu (distální třetina diafýzy) a pro nitrodřeňovou OS hřebem zavedeným retográdně nebo při použití Hackethalovy metody. Vždy používáme peroperační RTG kontrolu. Antibiotickou profylaxi provádíme podle standardizovaného protokolu, u pacientů mladších 70 let používáme Cefalotin (Biotika a.s., Slovenská Lupča, Slovensko) 1 g i.v. jako „one shot“, u pacientů starších 70 let Amoksiklav (Lek Pharmaceuticals d.d., Ljubljanja, Slovinsko) 1,2 g i.v. á 8 hod. po dobu 5 dnů. U gerontologických pacientů v případě alergie na penicilinová antibiotika podáváme Ciphin (Lek Pharmaceutical d.d, Ljubljanja, Slovinsko) 200 mg i.v. 2x denně po dobu 7 dnů.
Po operaci začínáme s pasivní i aktivní rehabilitací (RHB) ramenního a loketního kloubu již od druhého dne. Pacienty jsme kontrolovali v měsíčních intervalech do zhojení klinicky a rentgenologicky (RTG). Standardně jsme prováděli předozadní (AP) a bočnou projekci se zachycením obou sousedních kloubů.
VÝSLEDKY
Průměrný operační čas při ORIF byl 138 minut, při nitrodřeňové OS zajištěným hřebem činil 120 minut a průměrná operační doba nitrodřeňové OS podle Hackethala byla 96 minut. Čas peroperační skiaskopie nebyl systematicky zaznamenáván a proto nebyl ani vyhodnocen. Medián doby hospitalizace činil 3 týdny (1–15 týdnů) a medián doby pracovní neschopnosti 8 měsíců (2–24 měsíců). Výsledný stav ramenního kloubu jsme hodnotili skórovacím testem podle Constanta-Murleyho (CM) a výsledný stav loketního kloubu testem Liverpool elbow scoring systémem (LESS). Výsledek dobrý až excelentní mělo 55 pacientů, tj. 82 %.Výsledek neuspokojivý a špatný mělo 10 pacientů, tj. 18 %. Průměrné CM/LESS skóre bylo 86/8,9 (Tab. 2).
2. Výsledky hodnocené podle CM/LESS skóre 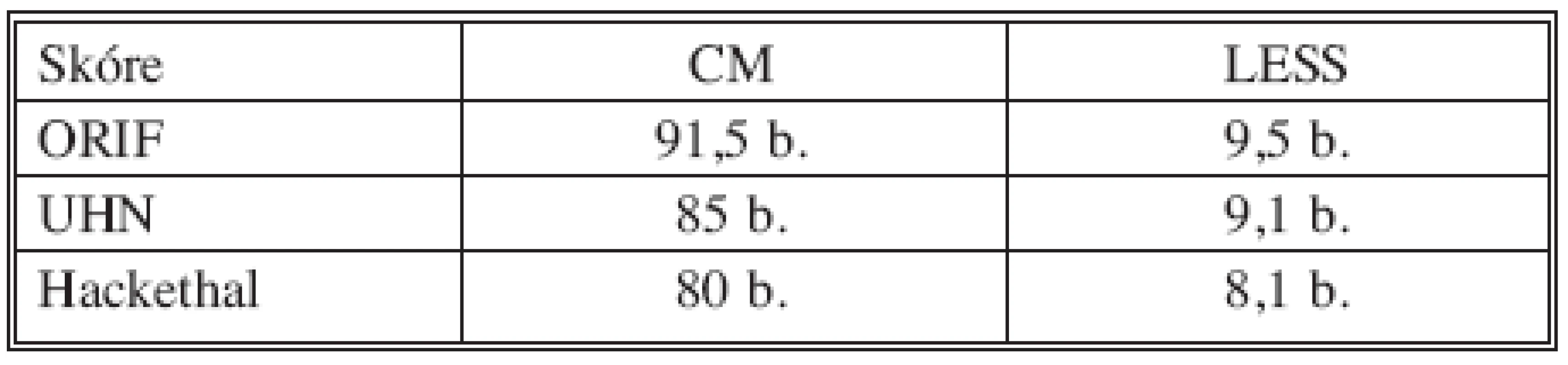
Ke zhojení zlomeniny došlo v 60 případech (92,3 %). Ke zhojení pakloubem došlo v pěti případech (7,7 %), a sice 3x při OS nitrodřeňovým hřebem UHN a 2x při OS podle Hackethala, tedy vždy při užití nitrodřeňové OS (Obr. 4).
4. RTG obraz pakloubu diafýzy pažní kosti po nitrodřeňové osteosyntéze hřebem UHN Pic. 4. X-ray of the pseudoarthrosis of humeral shaft fracture after intramedullar nailing 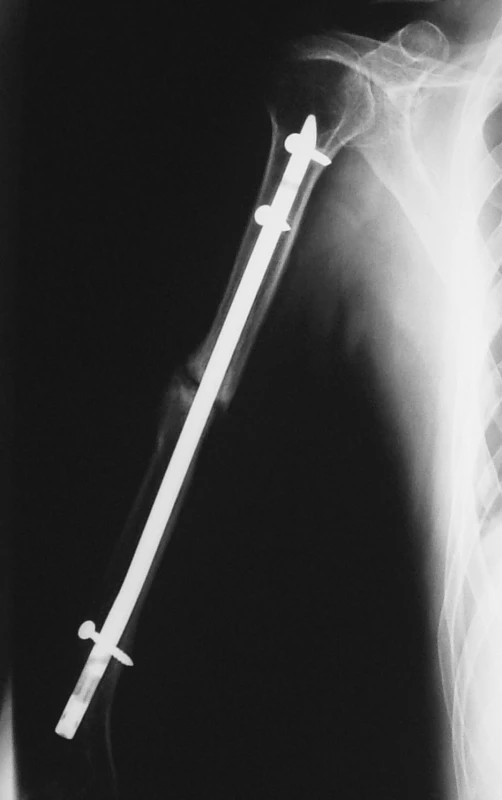
Komplikace se objevily u 34 % pacientů (Tab. 3). Z časných komplikací se jednalo 1x o peroperační frakturu humeru, 1x hluboký ranný infekt, 1x iatrogenní poranění a. brachialis a 7x iatrogenní parézu n. radialis. Z pozdních komplikací jsme zaznamenali 4x bolestivé omezení hybnosti loketního kloubu a 3x bolestivé omezení hybnosti ramenního kloubu. K migraci kovu s nutností extrakce po zhojení zlomeniny došlo ve čtyřech případech, vždy při OS podle Hackethala a k selhání implantátu s následnou časnou konverzí na jiný typ OS došlo ve dvou případech při OS podle Hackethala. Paréza n. radialis byla 5x řešena konzervativně rehabilitací a vitaminoterapií a 2x si vyžádala operační revizi na neurochirurgické klinice. Doba do úpravy funkce činila v průměru 6 měsíců.
DISKUSE
Konzervativní léčba zlomenin diafýzy pažní kosti vykazuje vyšší procento zhojení ve srovnání s operační léčbou [1, 2]. Avšak vzhledem k nutnosti spolupráce (compliance) pacienta, omezení jeho sebeobslužnosti a nárůstu sdružených a vysokoenergetických poranění je konzervativní léčba v pozadí.
Zlomeniny pažní kosti indikované k operačnímu řešení lze v současné době standardně řešit zavřenou repozicí a nitrodřeňovou osteosyntézou nebo otevřenou repozicí a vnitřní fixací dlahou (ORIF).
Na základě Bhandariho metaanalýzy, která zahrnuje celkem 155 pacientů ve 3 prospektivních randomizovaných studiích můžeme konstatovat, že nejsou statistické rozdíly ve funkčních výsledcích a době hojení při užití ORIF techniky a nitrodřeňového zajištěného hřebování [3]. Lze ale zároveň konstatovat, že užitím hřebu se zvyšuje riziko nutných reoperací a bolestí ramenního kloubu [4, 5]. Otevřená repozice a dlahová osteosyntéza vyžaduje velký operační přístup s nebezpečím poškození cévního zásobení fragmentů a tím vyšším rizikem vzniku infekčních komplikací a neurologického postižení. Neurologickému postižení se nelze vyhnout ani u nitrodřeňového hřebování, a to jak při nepřímé repozici zlomeniny, tak při zajišťování hřebu [6–9]. Nejsou statistické rozdíly v délce hojení mezi antegrádním a retrográdním hřebováním [10]. Lze ale nalézt výhody a nevýhody obou způsobů. Při antegrádním hřebování, kdy je porušena rotátorová manžeta, dochází k následnému bolestivému omezení hybnosti ramenního kloubu [11]. Při retrográdním hřebování stejně jako při Hackethalově metodě může dojít k perioperační iatrogenní zlomenině distálního humeru v místě trepanace dřeňové dutiny [12, 13]. Hackethalova OS podle několika retrospektivních studií vykazovala uspokojivé výsledky s přijatelným množstvím komplikací [14, 15]. Hlavní nevýhodou Hackethalovy OS je však nutnost přídatné fixace, protože OS je pouze adaptační s minimální odolností vůči torzi.
Novou a nadějnou metodou se zdá být miniinvazivní dlahová osteosyntéza (MIPO). Současné práce zahrnují dosud malé počty pacientů. Lau v souboru 17 pacientů udává 1x pakloub, 3x neuropraxi n. radialis a průměrné CM skóre 76,5 bodů [16]. Zhiquan v souboru 13 pacientů dokladuje zhojení ve všech případech a ani jednu parézu n. radialis [17]. Jiang v souboru 21 pacientů udává 2x nonunion, žádnou parézu n. radialis a průměrné CM skóre 83 bodů [18].
ZÁVĚR
I přes omezený počet pacientů v naši studii se naše výsledky vesměs shodují se současnými literárními údaji. Celkové procento zhojení 92,3 % a 82 % dobrých až vynikajících funkčních výsledků jsou srovnatelné s údaji ze světové literatury.
Nejlepších výsledků jsme dosáhli při otevřené repozici a dlahové OS. Naopak nejhorší výsledky s největším počtem komplikací měla metoda podle Hackethala. U pacientů s neuspokojivým a špatným výsledkem (Tab. 4) můžeme hledat souvislost s přidruženou traumatickou avulzí brachiálního plexu, vznikem pakloubu, impigementem ramenního kloubu a poraněním CNS s časným rozvojem paraartikulárních osifikací.
MUDr. Petr Lochman
Katedra válečné chirurgie
FVZ UO
Třebešská 1575
500 01 Hradec Králové
e-mail: lochmpet@seznam.cz
Sources
1. Sarmiento, A., Zagorski, J. B., Zych, G. A., et al. Functional Bracing for the Treatment of Fractures of the Humeral Diaphysis. J. Bone Joint Surg., vol. 82, 2000, p. 478–486.
2. Wallny, T., Westermann, K., Sagabiel, C., et al. Functional Treatment of Humeral Shaft Fractures: Indication and Results. J. Orthop. Trauma, vol. 11, 1997, p. 283–287.
3. Bhandari, M., Deveraux, P. J., McKee, M. D., et al. Compression plating versus intramedullary nailing of humeral shaft fractures – a meta analysis. Act. Orthop., vol. 77, 2006, p. 279–284.
4. Chapman, J. R., Henley, M. B., Agel, J. B., et al. Randomized Prospective Study of Humeral Shaft Fracture Fixation: Intramedullary Nails Versus Plates. J. Orthop. Trauma, vol. 14, 2000, p. 162–166.
5. McCormac, R. G., Brien, D., Buckley, R. E. Fixation of the shaft of the humerus by dynamic compression plate or intramedullary nail. J. Bone Joint Surg., vol. 82, 2000, p. 336–339.
6. Chao, T. Ch., Chou, W. Y., Chung, J. Ch., et al. Humeral shaft fractures treated by dynamic compression plates, Ender nails and interlocking nails. Int. Orthop., vol. 29, 2005, p. 88–91.
7. Changulani, M., Jain, U. K., Keswani, T. Comparison of the use of the humerus intramedullary nail and dynamic compression plate for the management of diaphyseal fractures of the humerus. A randomized controlled study. Int. Orthop., vol. 31, 2007, p. 391–395.
8. Linn, J. Treatment of Humeral Shaft Fractures with Humeral Locked Nail and Comparison with Plate Fixation. J. Trauma, vol. 44, 1998, p. 859–864.
9. Martinez, A. A., Cuenca, J., Herrera, A. Treatment of humeral shaft nonunions: nailing versus plating. Arch. Orthop. Trauma Surg., vol. 124, 2004, p. 92–95.
10. Lin, J., Inoue, N., Valdevit, A., et al. Biomechanical Comparison of Antegrade and Retrograde Nailing of Humeral Shaft Fracture. Clin. Orthop., vol. 351, 1995, p. 203–213.
11. Lin, J., Shen, P. W., Hou, S. M. Complication of Locked Nailing in Humeral Shaft Fractures. J. Trauma, vol. 54, 2003, p. 943–949.
12. Rommens, P. M., Verbruggen, J., Broos, P. L. Retrograde Locked Nailing of Humeral Shaft Fractures. J. Bone Joint Surg., vol. 77, 1995, p. 84–89.
13. Scheerlinck, T., Handelberg, F. Functional Outcome after Intramedullary Nailing of Humeral Shaft Fractures: Comparison between Retrograde Marchetti-Vincenzi and Unreamed AO Antegrade Nailing. J. Trauma, vol. 52, 2002, p. 60–71.
14. Peter, R. E., Hoffmeyer, P., Henley, M. B. Treatment of humeral diaphyseal fractures with Hackethal stacked nailing: a report of 33 cases. J. Orthop. Trauma, vol. 6, 1992, p. 14–17.
15. Henley, M. B., Chapman, J. R., Claudi, B. F. Closed retragrade Hackethal nail stabilization of humeral shaft fractures. J. Orthop. Trauma, vol. 6, 1992, p. 18–24.
16. Lau, T. W., Leung, F., Chan, C. F., et al. Minimally invasive plate osteosynthesis in the treatment of proximal humeral fracture. Int. Orthop., vol. 31, 2007, p. 657–664.
17. Zhiquan, A., Bingfang, Z., Yeming, W., et al. Minimally Invasive Plating (MIPO) of Middle and Distal Third Humeral Shaft Fractures. J. Orthop. Trauma, vol. 21, 2007, p. 628–633.
18. Jiang, R., Luo, C. F., Zeng, B. F., et al. Minimally invasive plating for complex humeral shaft fractures. Arch. Orthop. Trauma Surg., vol. 127, 2007, p. 531–535.
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2008 Issue 11-
All articles in this issue
- Minimally Invasive Surgery in the Czech Republic
- The Dependence of Weight Loss on the Dimensions of Neoventriculus in Patients after Gastric Banding
- Biliary Ileus – Potential Complication of Cholecystolithiasis
- Initial Results of the Bipolar RFITT Coagulation in Advanced Stages of Hemorrhoidal Disorder Study
- Operation Treatment of the Humeral Shaft Fractures
- The Use of Biodegradable Materials in the Management of Bone Cysts in Children
- Hybrid Robot-Assisted Surgery, Aorto-Bifemoral Bypass with Reconstruction of Incisional Hernia
- Malone Antegrade Continence Enema Stoma in Children with Dysfunctions of Pelvic Organs
- Therapy of Lymphocele Following Kidney Transplantation
- Outcomes of Transperitoneal Laparoscopic Nephrectomy for Renal Adenocarcinoma
- Proximal Tibial Growth Plate Trauma in Childhood and Options for its Management
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- The Use of Biodegradable Materials in the Management of Bone Cysts in Children
- Biliary Ileus – Potential Complication of Cholecystolithiasis
- Operation Treatment of the Humeral Shaft Fractures
- Minimally Invasive Surgery in the Czech Republic
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career