-
Medical journals
- Career
Laparoskopické řešení epidermoidní cysty sleziny – kazuistika
: P. Herdegen; L. Štrupová; V. Visokai; K. Kostlivý
: Chirurgická klinika l. LF UK a Fakultní Thomayerovy nemocnice v Praze přednosta: doc. MUDr. V. Visokai, Ph. D.
: Rozhl. Chir., 2007, roč. 86, č. 6, s. 313-317.
: Monothematic special - Original
Cysty sleziny jsou v chirurgické praxi velmi vzácné. Mohou být primární a nebo sekundární. Primární cysty (pravé, s výstelkou) představují 30–40 % cyst a vyskytují se nejčastěji u dětí a mladých dospělých. Sekundární (nepravé, pseudocysty, bez výstelky) jsou častější. Primární jsou většinou asymptomatické a jsou náhodnými nálezy při USG vyšetření. Chirurgicky by měly být řešeny cysty větší než 50 mm a nebo cysty s klinickými projevy. Laparoskopické řešení je dnes možností chirurgického přístupu. Autoři předkládají laparoskopické řešení epidermoidní cysty sleziny u mladé ženy.
Klíčová slova:
epidermoidní cysta – diagnostika – léčba – laparoskopieÚVOD
S cystami sleziny se v každodenní chirurgické praxi setkáváme velmi vzácně. Jsou klasifikovány jako primární (pravé), vystlané epiteliální výstelkou (epidermoidní, dermoidní a mezoteliální), nebo endotelovou výstelkou (hemangiom, lymfangiom), a sekundární (nepravé, pseudocysty), Mohou být parazitární, nejčastěji způsobeny Echinococcus granulosus, nebo neparazitární, které vznikají následkem traumatu nebo hemoragie [1]. Pseudocysty jsou častější než cysty primární. Jejich stěnu tvoří vazivo často obsahující depozita vápníku nebo hemosiderinu.
Primární slezinné cysty představují 30–40 % cyst a jsou nejčastěji diagnostikovány u dětí a mladých dospělých [2, 3]. Většina těchto cyst je asymptomatických a jsou náhodnými nálezy během USG vyšetření. Námi je prezentován nález epidermoidní cysty u 22leté mladé ženy. Tyto cysty jsou nejvzácnější a představují 10 % primárních cyst sleziny [4].
KAZUISTIKA
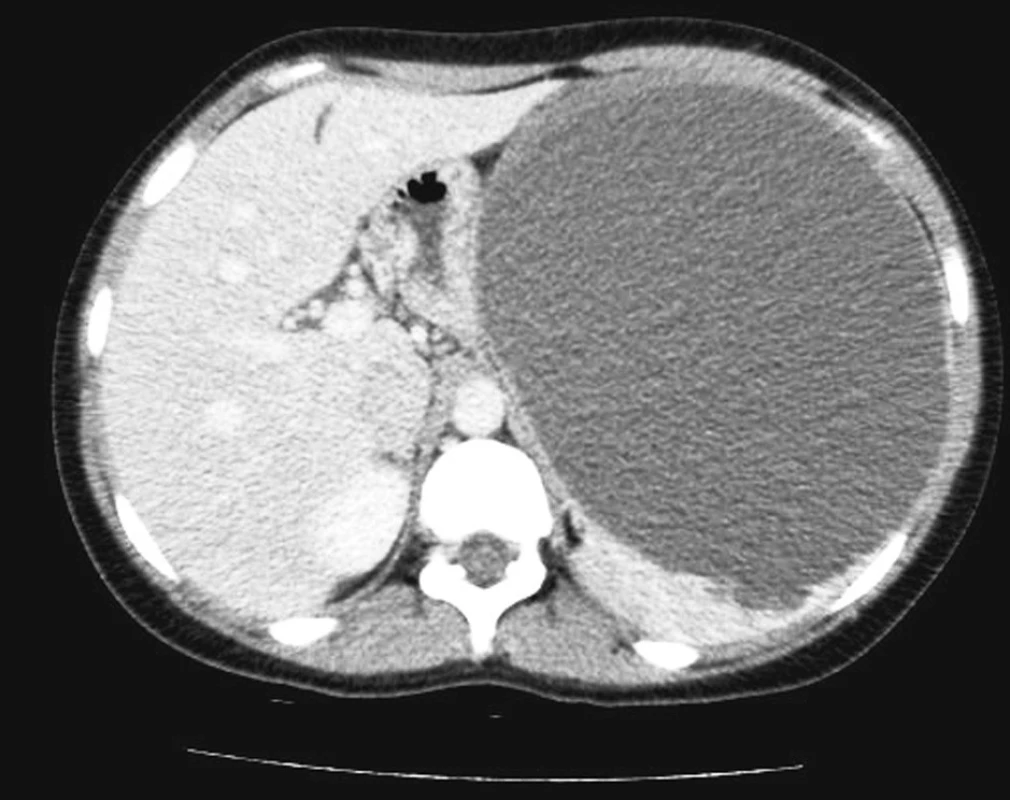
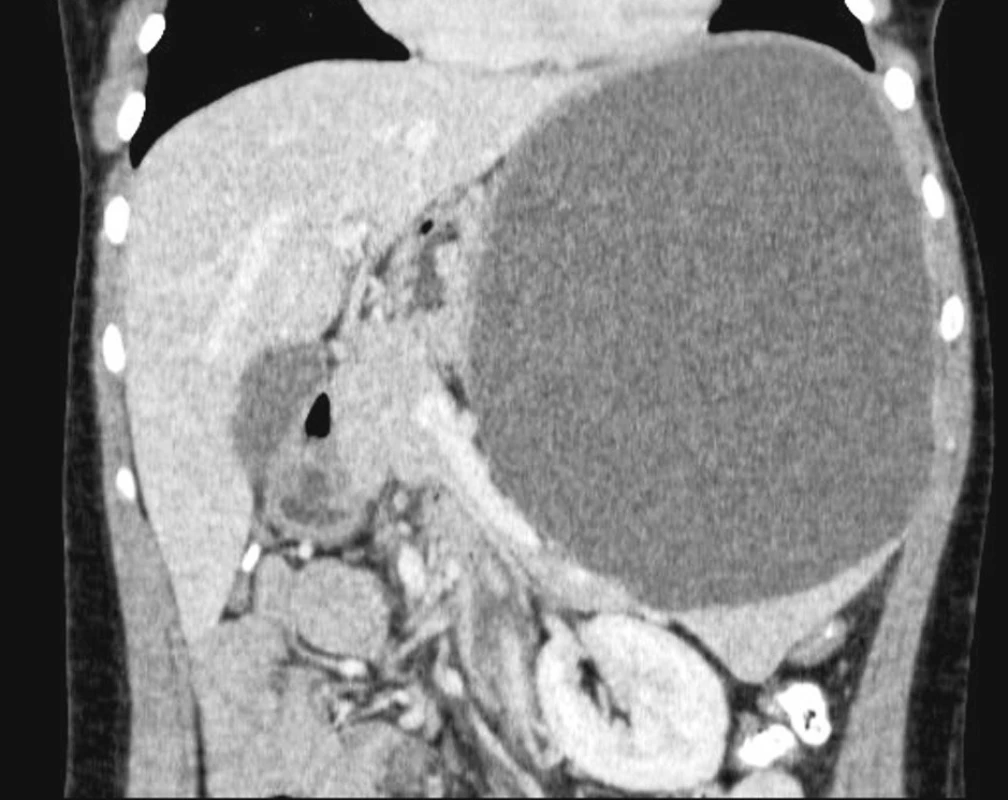
Žena, 22 let, byla vyšetřována pro 2 měsíce trvající tlakové bolesti v levém podžebří, nauzeu a pocit plnosti bez poruchy pasáže. Fyzikálním vyšetřením byla zjištěna hladká, nepoddajná, dobře ohraničená rezistence vyklenující břišní stěnu v levém epigastriu a přesahující 10 cm pod okraj levého žeberního oblouku. Biochemická, hematologická a sérologická vyšetření pacientky byla v normě. Anamnéza vyloučila jakékoli trauma, pacientka pouze dlouhodobě sledována pro asthma bronchiale a eufunkční strumu. RTG hrudníku neprokázal elevaci bránice. Na doplněné gastroskopii byl normální endoskopický nález na jícnu, žaludku i duodenu. Ultrasonografie břicha prokázala objemnou kulovitou rezistenci 170 x 150 mm zasahující do levého epigastria a mezogastria, utlačující pankreas i vlastní parenchym sleziny. Diagnóza byla potvrzena CT vyšetřením břicha, na kterém potvrzena objemná cysta cca 180 x 150 mm (Obr. 1, 2), bez lymfadenopatie, utlačující žaludek a pankreas.
Pacientka byla indikována k operačnímu řešení na základě velikosti cysty a při progredující klinické symptomatologii. Vzhledem k dostatečnému množství nezasaženého slezinného parenchymu bylo možné provést slezinu šetřící postup, kterým byla laparoskopická resekce cysty.
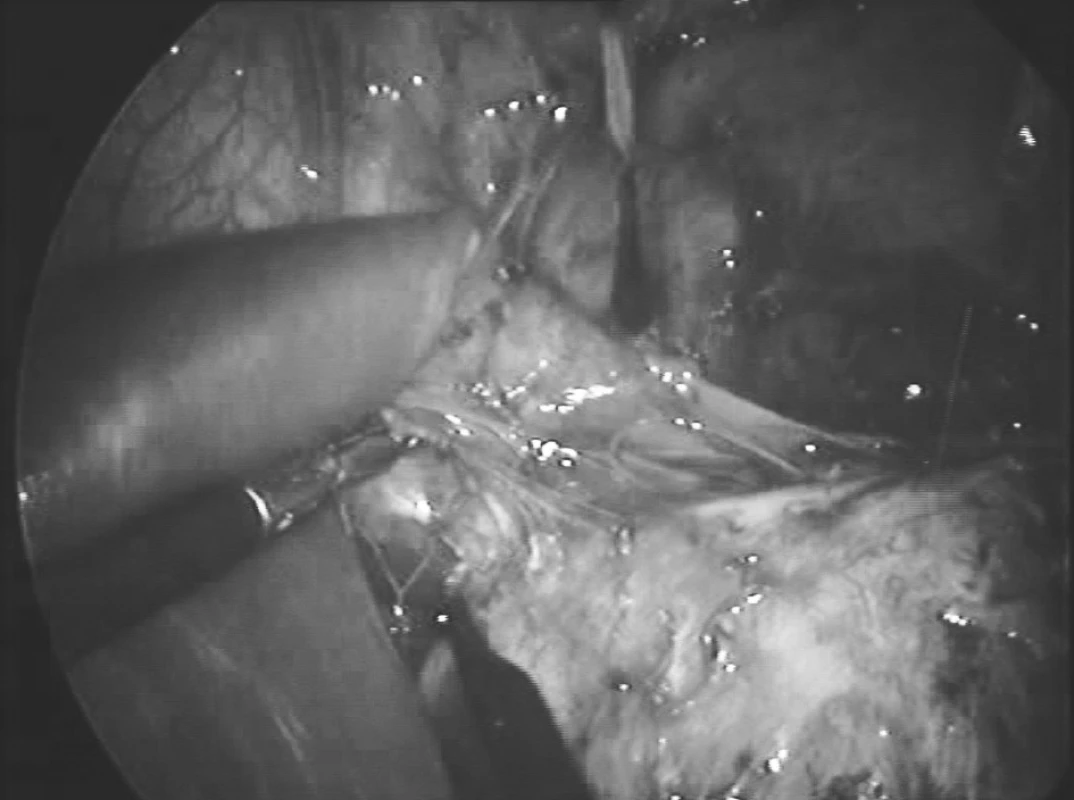
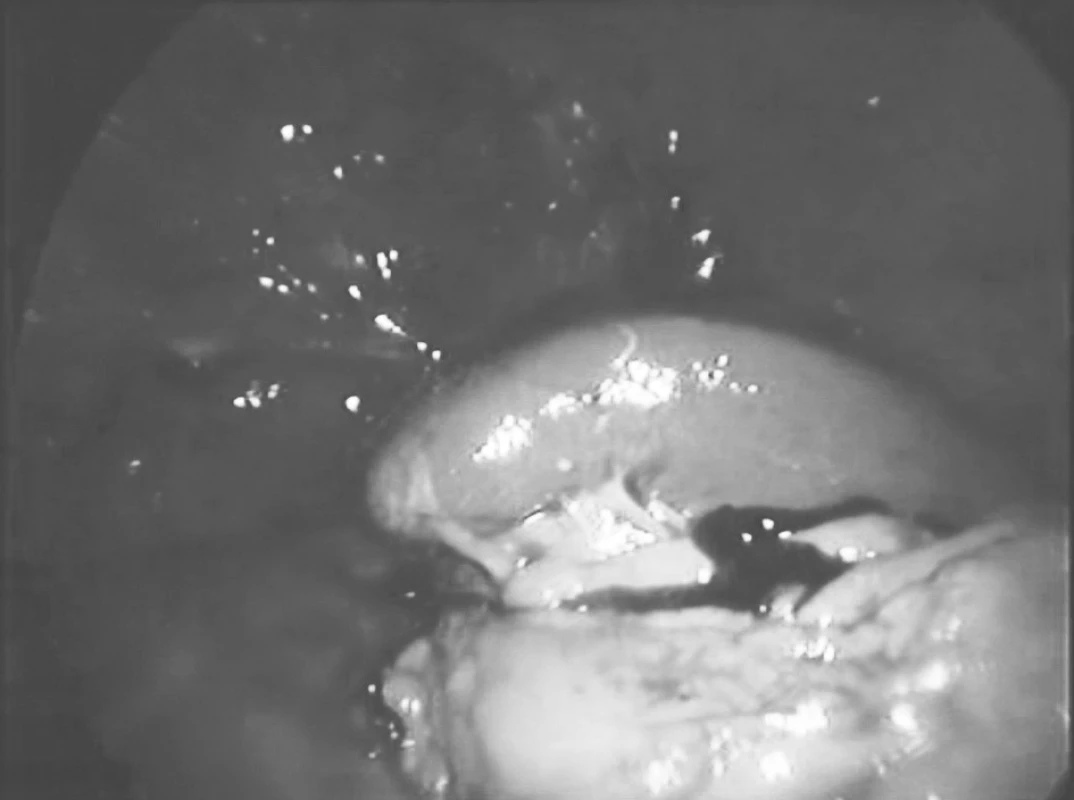
Po zavedení kapnoperitonea (12 mm Hg), byly založeny pracovní porty – 10mm paraumbilikálně pro 30° laparoskopickou kameru, kterou provedena revize celé břišní dutiny a založeny další pracovní porty pro nástroje, 5mm v pravém a levém mezogastriu a 12mm v levém hypogastriu. Potvrdila se objemná cysta horního pólu sleziny (Obr. 3) adherující k bránici, retroperitoneu a žaludku (Obr. 4), vytlačenému přes střední čáru až do pravého hypochondria. Cysta byla postupně ostře i tupě uvolněna od adhezí s okolními tkáněmi a po dostatečné mobilizaci jemně oddělena od parenchymu sleziny a poté resekována (Obr. 5). Hemostáza byla provedena elektrokoagulací a klipy. Do levého subfrenického prostoru, levého parakolia a do Douglasova prostoru byly zavedeny hadicové drény. Po desuflaci kapnoperitonea byla vyjmuta excidovaná tkáň pomocí plastického endoskopického sáčku a odeslána k histologickému vyšetření. Makroskopicky byla popsána cysta cca 160 mm v průměru s rigidní bělavou stěnou šířky cca 10 mm (Obr. 6). Histologické vyšetření prokázalo primární epitelovou cystu se stěnou tvořenou hustým kolagenním pojivem bez zánětlivých změn a bez výstelky, v několika místech pak s oblastmi výstelky tvořené dlaždicovým vrstevnatým nerohovějícím epitelem. Bakteriologické a mikroskopické vyšetření obsahu cysty bylo negativní.
3. Laparoskopický obraz cysty sleziny 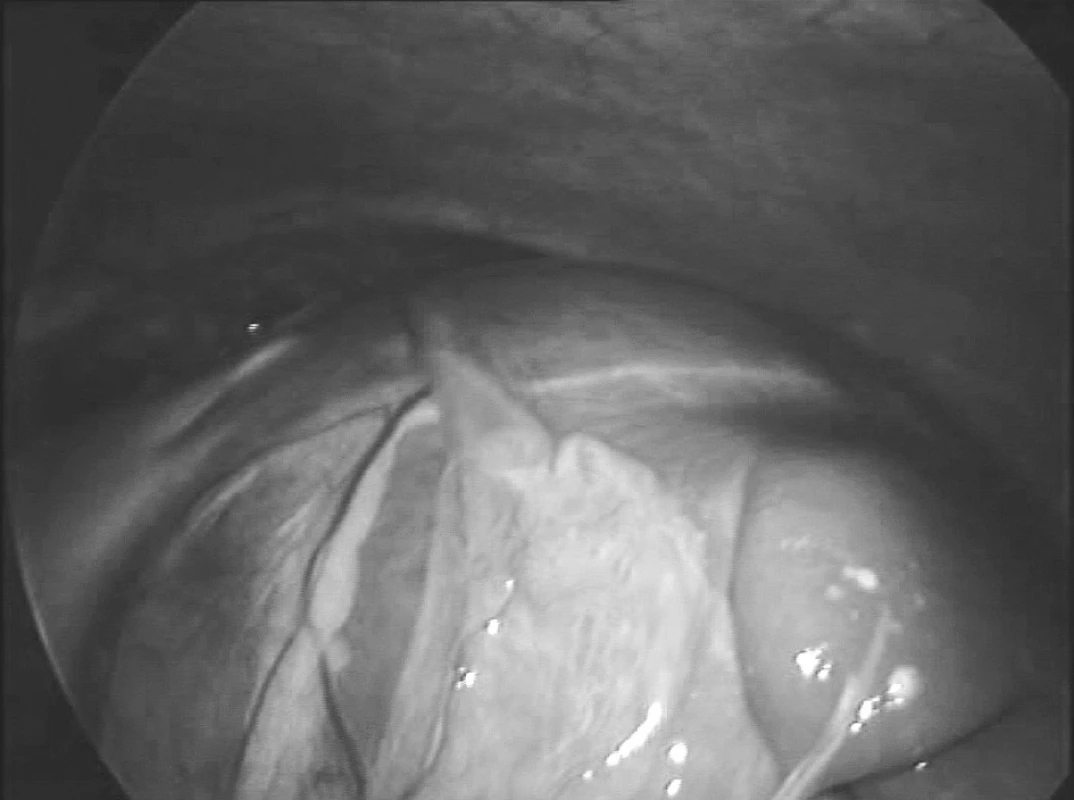
5. Slezina po odstranění cysty 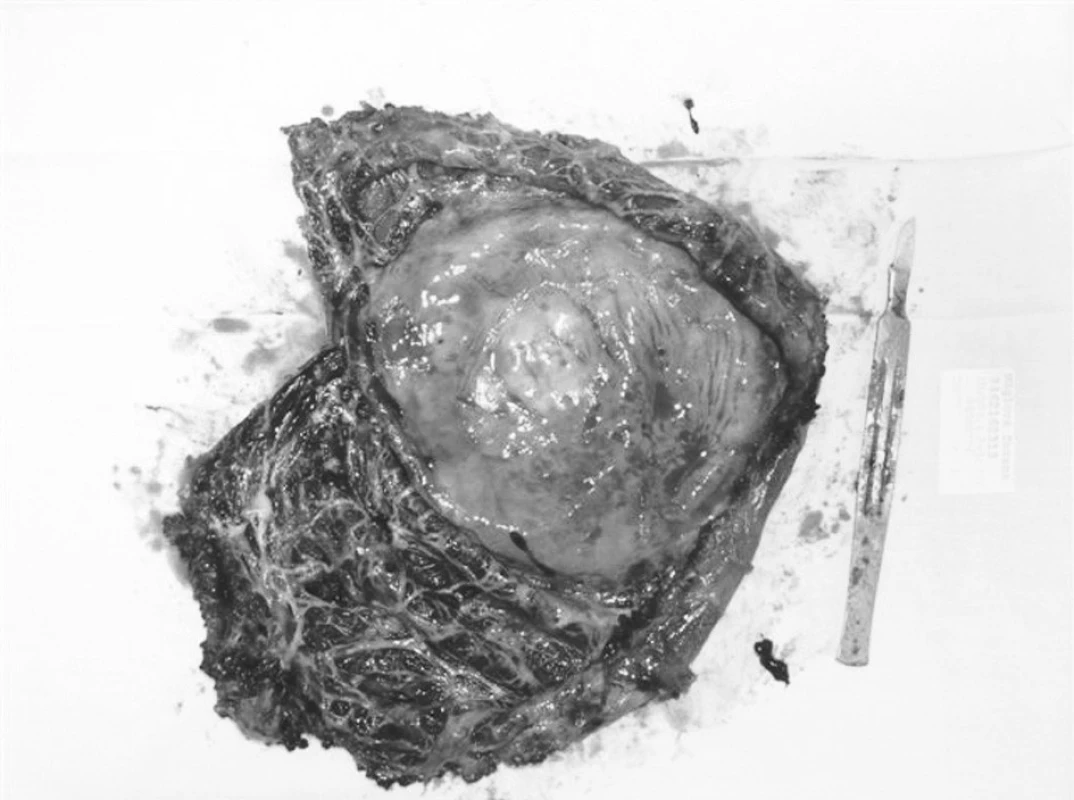
Peroperačně byla pacientce podána profylaxe trombózy (nízkomolekulární heparin) a profylaktická dávka antibiotik (ciprofloxacin). Průběh hospitalizace byl bez komplikací, nemocná ponechána do úplného zhojení vzhledem k mimopražskému trvalému bydlišti a 8. pooperační den byla propuštěna. Pooperační USG kontrola prokázala pouze resorbující se hematom a regredující pooperační změny. Kontrolní CT vyšetření jsme vzhledem k věku nemocné neindikovali.
DISKUSE
Cysty sleziny jsou velmi vzácné. Jsou klasifikovány jako pravé a nepravé, u kterých nejčastěji převažuje posttraumatický původ. Celosvětově jsou nejčastější cysty parazitární etiologie, ale ve Střední Evropě a Severní Americe převažuje neparazitární a posttraumatická etiologie. Epidermoidní cysty jsou nejvzácnější, představují 10 % benigních, neparazitárních cyst [4]. Robbins [5] publikuje soubor 42 327 autopsií vyšetřených během 25 let, ve kterých byla pouze u 32 pacientů stanovena diagnóza slezinné cysty. V literatuře se s touto problematikou objevují pouze ojedinělé kazuistiky [6, 7, 8].
Pravý důvod epidermoideálních cyst není zcela jasný. Mohou mít původ v peritoneálních mezoteliálních buňkách zachycených v parenchymu sleziny během embryogeneze nebo mohou pocházet z normálních lymfatických prostor.
Cysty sleziny nevyvolávají žádné specifické symptomy dokud nedosáhnou určité velikosti. Klinické příznaky jsou pak většinou vyvolávány tlakem cysty na okolní viscerální orgány nebo distenzí pouzdra sleziny. Pomalu rostoucí epidermoidní cysty se projevují nejčastěji nespecifickými symptomy jako je pocit plnosti epigastria, tupá bolest a zvětšující se rezistence v levém epigastriu. Stejné symptomy byly pozorovány i u prezentované pacientky. V souvislosti se vzrůstajícím tlakem na okolí se může postupně objevit i nauzea, zvracení, flatulence nebo průjem. Tlak na bránici může způsobovat pleurální bolest nebo dyspnoe, může vyústit v perzistující kašel nebo snižovat pohyblivost celé levé poloviny bránice a tím vést k atelektáze dolního plicního laloku až k pneumonii. Byly popsány i náhlé příhody břišní v důsledku spontánní ruptury stěny cysty s následnou masivní hemoragií nebo peritonitidou, tvorbou abscesu až transdiafragmatickou perforací a vznikem empyému hrudníku [9].
DIAGNÓZA
Fyzikálním vyšetřením můžeme nebo nemusíme pomýšlet na diagnózu cysty v závislosti na její velikosti. Nález může být negativní nebo naopak můžeme nalézt splenomegalii. Při zjištění masy v levém epigastriu je nutné vyloučit nemoci spojené se splenomegalii – mononukleózu, hemolytickou anémii, chronickou leukemii, kolagenní vaskulární onemocnění a jaterní onemocnění. Při vyloučení většiny výše uvedených diagnóz je účinné sérologické vyšetření. Také laboratorní testy zahrnující hematologická a biochemická vyšetření jsou obvykle v normě, stejně jako výsledky laboratorních vyšetření námi prezentovaného případu.
Rentgenologická diagnostika cyst sleziny je založena na nepřímých známkách, jako je dislokace žaludku nebo elevace bránice. K těmto změnám i přes velikost cysty v námi publikovaném případě nedošlo.
Ultrasonografie břicha je schopná rozlišit anechogenní nebo hypoechogenní dobře definované cysty s tenkou hladkou stěnou od solidních tumorů s iso-echogenním nebo hypoechogenním obrazem. Kalcifikace ve stěně byly popsány u 10 % případů. Lze nalézt i septa a trabekulární stěnu. Echogenita intracystického obsahu se může zvyšovat v závislosti na přítomnosti cholesterolových krystalů, zánětlivého detritu nebo hemoragie.
Zobrazení výpočetní tomografií a magnetickou rezonancí podávají nezbytné informace o morfologii cysty, složení intracystické tekutiny, pozici cysty a objasňují vztah k okolním orgánům a tkáním. Cysty mohou být unilokulární nebo multilokulární a jsou lokalizovány subkapsulárně, intrasplenicky nebo v hilu sleziny. V 80 % jsou léze solitární a unilokulární. Ojediněle jsou identifikovatelná vnitřní septa. Stěna takových primárních cyst může obsahovat kalcifikace, ačkoli ty se nejčastěji objevují u posttraumatických cyst. V našem případě USG a CT vyšetření předoperačně stanovily diagnosu solitární unilokulární nekalcifikované cysty sleziny.
V diagnostice lze využít také některé další invazivní metody jako je splenoportografie, nebo selektivní arteriografie sleziny, jsou však indikovány minimálně, většinou při podezření na malignitu. Angiografie umožňuje odlišení cyst sleziny, které jsou většinou avaskulární a od solidních maligních tumorů (lymfom, sarkom), charakteristických většinou neoplastickou vaskularizací.
Chirurgická intervence je indikována v případě, kdy velikost cysty vyvolává klinické symptomy, jako v případě námi prezentované pacientky. Cysty větší než 50 mm vedou často ke komplikacím, a proto je u nich vždy doporučováno operační řešení. Různé typy chirurgického řešení závisí na věku pacienta, velikosti, lokalizaci a charakteru cysty. Konzervativní postupy, jako perkutánní aspirace a drenáž [8] prováděná samostatně nebo v kombinaci s aplikací sklerotizujícího agens nepřinesly při dlouhodobém sledování požadované výsledky a proto nejsou doporučovány.
Za jedinou možnost léčby pro všechny druhy lézí sleziny byla dlouho považována splenektomie [9, 10, 11]. Rostoucí riziko možných časných i pozdních komplikací, zvláště rozvoje život ohrožujících septických komplikací u dětí, vyústilo ve snahu o postupy více zachovávající parenchym sleziny, prováděné jak cestou otevřené laparotomie tak laparoskopicky.
K adekvátní pooperační funkci sleziny musí být zachováno nejméně 25 % parenchymu sleziny, což je minimální množství tkáně zajišťující imunologickou ochranu organismu bez zvýšení rizika recidivy. Tuto podmínku splňuje parciální splenektomie [12, 13], která je i výkonem bezpečně proveditelným laparoskopicky, pokud je cysta lokalizována na pólech sleziny a dobře přístupná.
Dalším konzervativním přístupem je parciální odstranění cysty nebo resekce stěny cysty [(unroofing) 14, 15, 16, 17, 18]. Zatím nebylo definováno v jak velkém rozsahu by měla být stěna resekována, obecně se doporučuje resekovat v co největším rozsahu, většinou do okraje zdravého parenchymu sleziny. Po odstranění stěny cysty může dojít při křehkosti tkáně ke kolapsu dutiny, který znemožňuje otevřenou drenáž do dutiny břišní. Proto někteří autoři následně doporučují omentoplastiku [7, 17].
Posledním doporučovaným postupem v případě povrchově uložených cyst je marsupializace cysty [13]. Může být bezpečně prováděna laparoskopicky s výrazným zkrácením doby operace.
V námi prezentovaném případě byla pacientka jednoznačně indikována k operaci na základě klinického nálezu i CT-skenů. Nález dovoloval provést slezinu zachovávající výkon cestou laparoskopie.
ZÁVĚR
S rozšířením užívání břišní sonografie jsou cysty sleziny častěji diagnostikovány jako náhodné nálezy u asymptomatických pacientů. Zvyšuje se i množství posttraumatických cyst při častějším konzervativním řešení případů tupého poranění sleziny. Proto jsou nyní chirurgové mnohem častěji konfrontováni s otázkou optimálního řešení cyst sleziny. Vzhledem k jejich vzácnosti neexistuje žádný evidence-based postup pro jejich ideální léčení. Předoperační diagnózu pomáhá stanovit CT vyšetření, které přesně definuje vztahy k naléhajícím orgánům. Definitivní diagnózu stanovuje až histologické vyšetření. Chirurgicky by měly být se snahou zachovat maximální množství parenchymu řešeny cysty sleziny větší než 50 mm nebo symptomatické. Jako vhodný operační výkon je doporučována totální splenektomie v případech, kdy se jedná o cystu velkou, kompletně krytou parenchymem sleziny nebo lokalizovanou v hilu sleziny, ve většině ostatních případů je akceptovatelným postupem částečná splenektomie nebo resekce stěny cysty (unroofing). Ve všech uvedených případech se zdá bezpečnou metodou zajišťující definitivní řešení laparoskopie. V době vzniku miniinvazivní chirurgie nebyla tato považována za přijatelnou metodu léčení onemocnění sleziny vzhledem k obavám z obtížného řešení krvácení, ale díky rozvoji chirurgické techniky se rychle stala standardní procedurou.
MUDr. P. Herdegen
Chirurgická klinika FTNsP a 1. LF UK
Vídeňská 800
140 59 Praha 4
e-mail: petr.herdegen@ftn.cz
Sources
1. Burrig, K. F. Epithelial (true) splenic cysts. Pathogenesis of the mesothelial and so-called epidermoid cyst of the spleen. Am. J. Surg. Pathol., 1988; 12(4): 275–281.
2. Mirilas, P., Demetriades, D. M., Siatitsas, Y. S. Epithelial (epidermoid) splenic cysts in childhood: surgical management of eight cases. Am. Surg., 2002; 68(2): 134–138.
3. Tůma, J., Krafka, K., Kopečná, L. Laparoskopické výkony na slezině u dětí. Rozhl. Chir., 2002; 81, 12 : 641–644.
4. Ross, M. E., Ellwood, R., Yang, S. S., Lucas, R. J. Epidermoid splenic cysts. Arch. Surg., 1977; 112 : 596–599.
5. Robbins, F. G., Yellin, A. E., Lingua, R. W., Crsig, J. R., Turrill, F. L., Mikkelsen, W. P. Splenic epidermoid cysts. Ann. Surg., 1978; 187 : 231–235.
6. Hung-Bun, L., Tsang-Pai, L., Kuo-Shyang, J. Huge Splenic Epidemoid Cyst: A Case Report. Chin. Med. J. (Taipei), 1997; 60 : 113–116.
7. Gianom, D., Wildisen, A., Hotz, T., Goti, F., Decurtins, M. Open and Laparoscopic Treatment of Nonparasitic Splenic Cysts. Digestive Surgery, 2003; 20 : 74–78.
8. Macheras, A., Misiakos, E. P., Liakakos, T., Mpistarakis, D., Fotiadis, C., Karatzas, G. Non-parasitic splenic cysts: A report of three cases. World J. Gastroenterol., 2005; 11(43): 6884–6887.
9. Sarvaiya, A., Raniga, S., Vohra, P., Sharma, A. Case Report: Huge Splenic Epidermoid Cyst. Ind. J. Radiol. Imag., 2006 16(2): 197–198.
10. Ehrlich, P., Jamieson, C. G. Nonparasitic splenic cysts: a case report and review. Can. J. Surg., 1990; 33(4): 306–308.
11. Desai, M. B., Kamdar, M. S., Bapat, R. R., Modhe, J. M., Medhekar, S. T., Kokal, K. C., Abraham, P. P. Splenic cysts: (report of 2 cases and review of the literature). J. Postgrad. Med., 1981; 27 : 251–252.
12. Kaiwa, Y., Kurokawa, Y., Namiki, K., Matsumoto, H., Satomi, S. Laparoscopic partial splenectomies for true splenic cysts. A report of two cases. Surgical endoscopy, 2000; 14(9): 865.
13. Smith, S. T., Scott, D. J., Burdick, J. S., Rege, R. V., Jones, D. B. Laparoscopic marsupialization and hemisplenectomy for splenic cysts. Journal of laparoendoscopic & advanced surgical techniques. 2001; 11(4): 243–249.
14. Mackenzie, R. K., Youngson, G. G., Mahomed, A. A. Laparoscopic decapsulation of congenital splenic cysts: A step forward in splenic preservation. J. Pediatr. Surg., 2004; 39(1): 88–90.
15. Pampaloni, F., Valeri, A., Mattei, R., Presenti, L., Noccioli, B., Tozzini, S., Di Lollo, S., Pampaloni, A. Laparoscopic decapsulation of a large epidermoid splenic cyst in a child using the UltraCision LaparoSonic Coagulating Shears. Pediatr. Med. Chir., 2002; 24(l): 59–62.
16. Mukherjee, R., Wells, A., Reed, J. Laparoscopic Decapsulation Using a Harmonie Scalpel of a Giant Splenic Cyst with a Raised Sérum CA-125. The Internet Journal of Surgery. 2006; 8(1).
17. Seshadri, P. A., Poenaru, D., Park, A. Laparoscopic splenic cystectomy: a case report. J. Pediatr. Surg., 1998; 33(9): 1439–1440.
18. Sellers, G. J., Starker, P. M. Laparoscopic treatment of a benign splenic cyst. Surg. Endosc., 1997; 11(7): 766–768.
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2007 Issue 6-
All articles in this issue
- Pyogenic Abscesses of the Liver
- Complications of the Laparoscopic Appendectomy
- Controversy in the Indication of Surgical Treatment of Acute Bleeding for Peptic Ulcers in Gastroduodenum
- Delayed Reconstructions of Soft Tissue Defects of the Face
- Surgical Harvesting of Small Bowel Intended for Transplantation
- Benign Lymphoepithelial Cyst of the Pancreas: A Case Report
- Unusual Complication of Portal Hypertension in Toxoalimentary Cirrhosis of the Liver
- A Synchronous Tumor of the Rectum and Kidney. A Case Review
- Brachial Artery Pseudoaneurysm – Infrequent Complication Secondary to Parenteral Drug Abuse
- Laparoscopic Management of Epidermoid Spleen Cyst
- Disorder of Vertebral Metastasis
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Laparoscopic Management of Epidermoid Spleen Cyst
- Complications of the Laparoscopic Appendectomy
- Pyogenic Abscesses of the Liver
- Disorder of Vertebral Metastasis
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career