-
Medical journals
- Career
Súčasný trend liečby zlomenín krčka stehnovej kosti u seniorov
: R. Raši 1; M. Rašiová 1; R. Morochovič 1; P. Cibur 1; J. Živčák 2
: Klinika úrazovej chirurgie, FN L. Pasteura, Košice, Slovenská republika, prednosta: prof. MUDr. M. Kitka, PhD. 1; Katedra prístrojového a biomedicínskeho inžinierstva, Strojnícka fakulta, Technická univerzita Košice Slovenská republika, vedúci katedry: prof. Ing. J. Živčák, PhD. 2
: Rozhl. Chir., 2007, roč. 86, č. 5, s. 249-253.
: Monothematic special - Original
Východisko:
Postihnutie zlomeninou proximálnej časti stehnovej kosti má v živote seniora často „osudový“ význam. Tieto zlomeniny sú najčastejšou príčinou akútnej hospitalizácie starých ľudí a na rozdiel od minulosti chápeme ich operačné riešenie ako urgentný – život zachraňujúci výkon.
Cieľom práce bolo zistiť, ktorá z operačných metód v súčasnosti používaných pri liečbe nestabilných zlomenín krčka stehnovej kosti na Klinike úrazovej chirurgie v Košiciach sa vyznačuje najmenším percentom zlyhaní a pooperačných komplikácií. Následne analyzovať operačné trendy pri liečbe týchto zlomenín v časových periódach 1999–2001 a 2002–2004 a navrhnúť algoritmus ich liečby.Materiál a metódy:
Do retrospektívnej klinickej štúdie bolo zaradených 563 pacientov nad 65 rokov, u ktorých bola v období 1. 1. 1999 až 31. 12. 2004 vykonaná osteosyntéza alebo artroplastika pre nestabilnú zlomeninu krčka stehnovej kosti a boli sledovaní minimálne jeden rok po operácii.Výsledky a záver:
Z klinickej štúdie vyplýva, že pre biologicky mladších seniorov s uvedenými zlomeninami je vhodnejšie používať osteosyntézu. Koncové protézy sú indikované pre pacientov s predpokladanou krátkou dobou prežívania a totálne protézy ostávajú metódou voľby pri zlyhaní ostatných operačných metód. Porovnanie operačných trendov v definovaných časových periódach ukazuje pokles počtu artroplastík v II. perióde oproti I. perióde. Naproti tomu došlo v II. perióde k vzostupu celkového počtu OS oproti I. perióde.Kľúčové slová:
zlomeniny krčka stehnovej kosti - seniori - osteosyntézy - artroplastikyÚVOD
Postihnutie zlomeninou proximálnej časti stehnovej kosti má v živote seniora často „osudový“ význam. Tieto zlomeniny sú najčastejšou príčinou akútnej hospitalizácie starých ľudí a na rozdiel od minulosti chápeme ich operačné riešenie ako urgentný – život zachraňujúci výkon [1]. Celospoločenský význam ich liečby potvrdzujú aj tieto fakty [2, 3, 4, 5]:
- 50 % všetkých úmrtí po operáciách seniorov súvisí s chirurgickou liečbou zlomenín proximálneho femuru,
- 20–40 % týchto pacientov zomiera do 1 roka po úraze a 50 % z tých čo prežijú, je v porovnaní so stavom pred úrazom menej sebestačných a samostatných pri bežných každodenných činnostiach,
- takmer 15 % všetkých žien a 5 % mužov žijúcich v Európskej únii (EÚ) je počas života postihnutých takouto zlomeninou,
- v roku 2050 sa v štátoch EÚ predpokladá nárast ich počtu na takmer 1 milión za rok,
- takmer polovicu z nich tvoria zlomeniny Krčka Stehnovej Kosti (KSK).
Pre ich vznik je charakteristické minimálne násilie. Najčastejšie sú to pády alebo následok axiálnej torzie femuru, ku ktorej dochádza po zakopnutiach, náhlym pohybom končatiny, či prenesením hmotnosti tela na jednu končatinu pri hroziacich pádoch.
Tieto zlomeniny, spolu so zlomeninami distálneho konca vretennej kosti a kompresívnymi zlomeninami tiel stavcov, predstavujú tzv. zlomeniny vyššieho veku a postihujú väčšinou polymorbídnych seniorov, čo podčiarkuje význam výberu najvhodnejšieho liečebného postupu.
PACIENTI A METÓDY
Do retrospektívnej klinickej štúdie boli zaradení pacienti operovaní pre nestabilné zlomeniny KSK na Klinike úrazovej chirurgie FN L. Pasteura Košice (KÚCH) v období od 1. 1. 1999 do 31. 12. 2004. Všetci pacienti mali v čase operácie nad 65 rokov. Analyzovali sme:
- priemerný vek pacientov, celkový počet operácií a skorú pooperačnú mortalitu (počas hospitalizácie pacientov na KÚCH a Doliečovacom oddelení) zo súboru všetkých operovaných pacientov v sledovanom období,
- zlyhanie operačnej metódy a výskyt hlbokej infekcie u pacientov, ktorí sa zúčastnili klinickej kontroly minimálne 1 rok po operácii (OP), alebo došlo u nich k zlyhaniu operačnej metódy či výskytu hlbokej infekcie,
- operačné metódy a trendy pri liečbe týchto zlomenín v 2 časových periódach:
perióda I.: pacienti operovaní v rokoch 1999–2001,
perióda II.: pacienti operovaní v rokoch 2002–2004.
U pacientov sme vo zvolených časových periódach sledovali:
- počty a druhy artroplastík: koncové protézy (KP) alebo totálne protézy (TP),
- počty a druhy osteosyntéz (OS): dynamická sklzná skrutka (DHS), paralelné skrutky, OS Velšinskou skrutkou, OS podľa McLaughlina,
- zmeny v používaní jednotlivých operačných metód medzi periódami.
Všetci pacienti boli perioperačne krytí antibiotikami po dobu 48 hodín (prvá dávka bola podaná priemerne 30 minút pred začatím OP) a takisto u všetkých bola vykonaná profylaxia trombembolickej choroby nízkomolekulárnym heparínom v priemere 10 dní (prvá dávka aplikovaná po prijatí na KÚCH).
Pooperačná starostlivosť a včasná rehabilitácia sa uskutočnila na KÚCH a Doliečovacom oddelení, pacientov sme začali mobilizovať deň po operácii, doporučená bola chôdza s odľahčovaním po dobu 3 mesiacov u pacientov s OS a TP resp. po ústupe bolestí u pacientov s KP [6].
Po prepustení boli pacienti kontrolovaní 1, 3, 6 a 12 mesiacov po OP, ďalšie kontroly boli robené v ročných intervaloch. Ak bola urobená extrakcia materiálu po zhojení zlomeniny, pacient už kontrolovaný nebol a považoval sa za vyliečeného [7]. Na štatistické porovnania sme použili chí-kvadrátový test (2).
VÝSLEDKY
V období od 1. 1. 1999 do 31. 12. 2004 bolo na KÚCH vykonaných 563 operácií nestabilných zlomenín KSK u seniorov. Celkovo bolo urobených 286 OS (50,8 %), 260 KP (46,2 %) a 17 TP (3,0 %). Vekový priemer pacientov bol 76,1 roka (Tab. 1) s prevahou žien oproti mužom v pomere 71 : 29. Priemerná dĺžka hospitalizácie v celej skupine bola 12,5 dňa (9–18).
1. Druhy operačných výkonov a priemerný vek operovaných (1999–2004) Tab. 1. Types of the surgical procedures and the mean age of the operated (1999–2004) 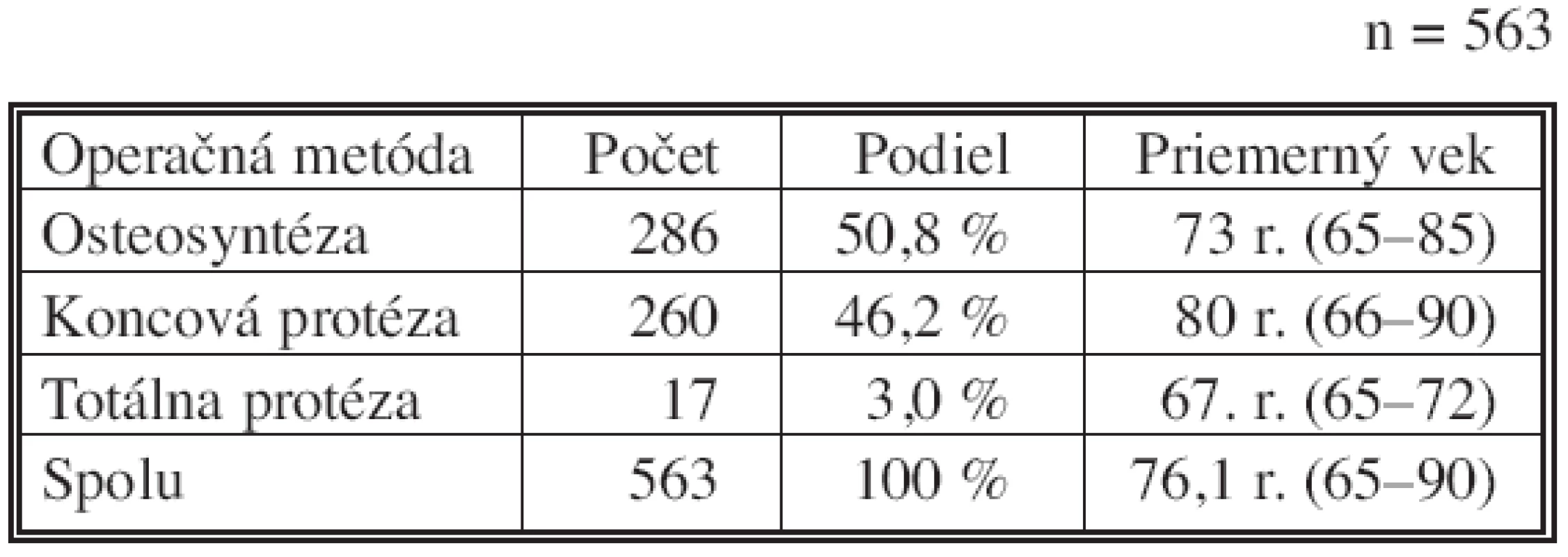
Mortalita v pooperačnom období ohraničenom dĺžkou hospitalizácie pacientov na KÚCH a Doliečovacom oddelení bola najmenšia po OS skrutkami (1,5 %), pred DHS (3,3 %) a KP (6,9 %). Počet exitov bol u pacientov s KP signifikantne vyšší v porovnaní s pacientami s OS (2(1) = 4,24; p = 0,039). U ostatných OP metód (TP, Velešin, McLaughlin), ktoré predstavovali 3,7 % operovaných pacientov, sa exitus v pooperačnom období počas hospitalizácie nevyskytol (Tab. 2).
2. Mortalita v pooperačnom období ohraničenom hospitalizáciou na KÚCH a Doliečovacom oddelení Tab. 2. Mortality during the postoperative period 
Do hodnotenia výskytu hlbokej infekcie a zlyhania OP metód sme zaradili 297 pacientov v časovom odstupe od OP 1,3 (1–3) roka (Tab. 3). Posledná klinická kontrola operovaného pacienta zo sledovaného súboru bola vykonaná 22. 12. 2006. Z klinickej štúdie za uvedené časové obdobie vyplýva, že operačnou metódou s najmenším percentom zlyhaní je OS pomocou DHS a jednou proximálne zavedenou spongióznou skrutkou s 7,6 % zlyhaní, pred protézami (11,1 % zlyhaní pri TP a 17 % pri KP). OS skrutkami mala 21 % zlyhaní. Ide o signifikantne vyšší počet zlyhaní KP a OS skrutkami oproti OS pomocou DHS (2(2) = 7,8; p = 0,02). OS Velešinskou skrutkou a OS podľa McLaughlina sa od roku 2001 pri liečbe ZKF nepoužívajú a z celkového počtu 4 operovaných pacientov niektorou z týchto dvoch metód, nesplnil kritériá zaradenia do tejto časti štúdie ani jeden pacient.
Hlboká infekcia sa pri OS skrutkami a pri TP nevyskytla (0 %), pri DHS bola u 1,9 % pacientov a pri KP u 9,1 % (Tab. 3). Ide o signifikantne nižší výskyt hlbokej infekcie pri použití OS oproti KP (2(1) = 5,2; p = 0,022) (Tab. 3).
3. Zlyhanie OP metód a výskyt hlbokej infekcie pacientov zaradených do štúdie (rozdelenie podľa druhov OP metód) Tab. 3. OP methods failure and incidence of deep infection in patients included in the study (classified according to a type of the OP method) 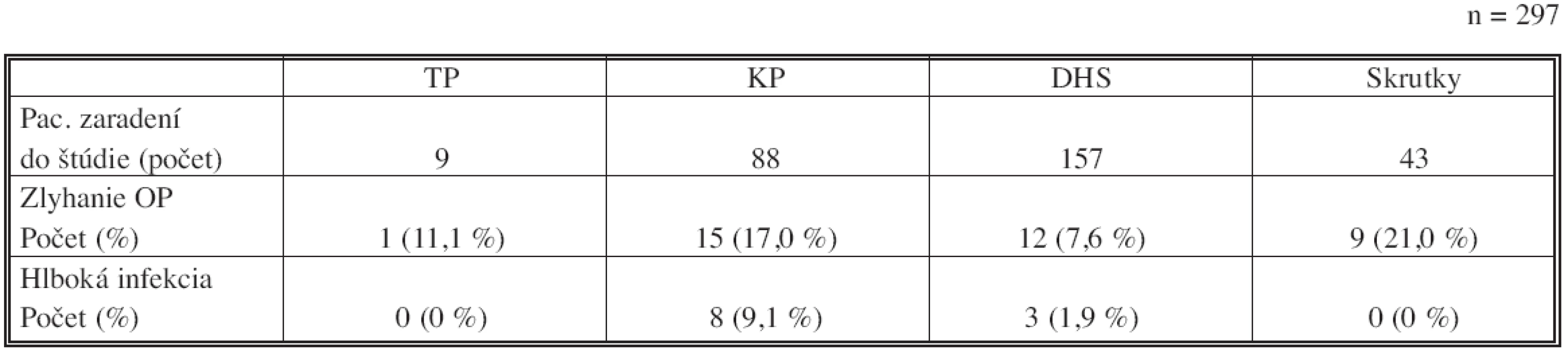
Porovnanie operačných trendov v preddefinovaných časových periódach ukazuje pokles počtu artroplastík v II. perióde na 44,1 % oproti 54,6 % v I. perióde. Naproti tomu došlo v II. perióde k vzostupu celkového počtu OS – 55,9 % oproti 45,4 % v I. perióde (Tab. 4, Tab. 5).
4. Počty a druhy operácií zlomenín KSK na KÚCH v období 1. 1. 1999–31. 12. 2001 Tab. 4. Rates and types of the femoral neck fracture procedures in the KÚCH from 01-01- 1999 to 31- 12- 2001 (KÚCH = Clinic of Traumatological Surgery) 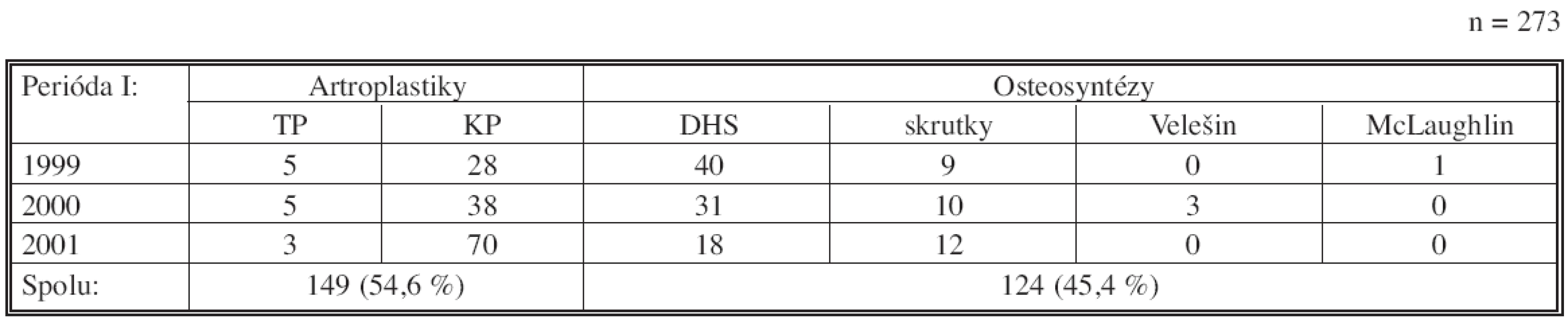
5. Počty a druhy operácií zlomenín KSK na KÚCH v období 1. 1. 2002–31. 12. 2004 Tab. 5. Rates and types of the faemoral neck fracture procedures in the KÚCH from 01- 01- 2002 to 31- 12- 2004 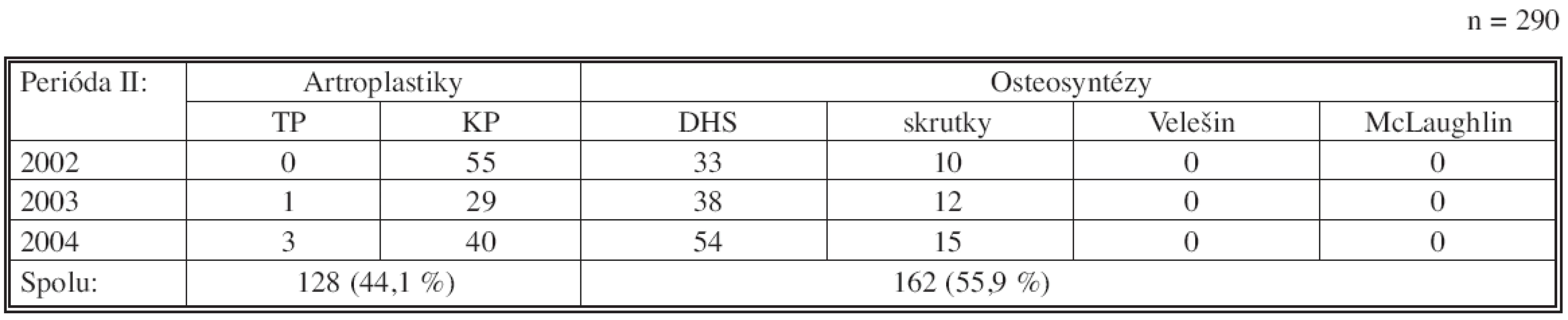
Z percentuálneho porovnania použitia jednotlivých druhov operačných metód vyplýva, že v II. perióde došlo k výraznému poklesu použitia TP pri akútnom operačnom riešení nestabilných zlomenín KSK u seniorov a k 7,5% poklesu použitia KP. Naproti tomu je nárast použitia OS pomocou DHS o 10,5% a OS skrutkami o 1,5% (Tab. 6.).
6. Percentuálne porovnanie použitia jednotlivých OP metód v rozdelení podľa periód Tab. 6. Comparison of rates of use of individual OP methods according to the periods 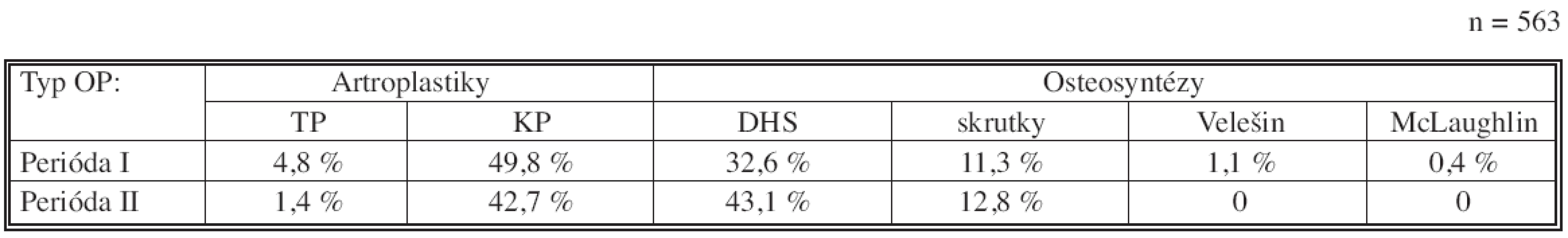
DISKUSIA
Nestabilné zlomeniny KSK sú aj v súčasnosti jednou z najčastejších dilem úrazových chirurgov a ortopédov. Osteosyntéza sa považuje za menej traumatizujúcu operačnú metódu, umožňujúcu mininvazívny prístup s nižšou pooperačnou mortalitou, ktorá je zároveň pooperačné menej bolestivá. Má však niektoré nevýhody, ako vyššie percento nezhojenia, zvýšené riziko pseudoartrózy alebo avaskulárnej nekrózy. Na druhej strane však výsledky po použití koncových protéz sú dobré iba u pacientov, ktorí prežívajú menej ako 3 roky od OP [8, 9].
Problém zlomenín KSK je stále predmetom záujmu klinických štúdií, mnohokrát s protichodnými zisteniami:
Van Dortmont v randomizovanej štúdii 202 pacientov s KP zistil, že u pacientov so senilnou demenciou došlo v 33 % k úmrtiu do 4 mesiacov od OP, oproti 11,7 % úmrtnosti pacientov rovnako liečených, ale bez mentálneho postihnutia. Po roku od OP bolo 43,6 % úmrtí mentálne atakovaných pacientov oproti 19,6 % pacientov druhej skupiny. Preto KP pre pacientov so senilnou demenciou hodnotí ako vysokorizikovú OP a odporúča používanie OS [8, 10].
Ravikumar v prospektívnej randomizovanej štúdii porovnal mortalitu, morbiditu a funkčné výsledky seniorov so zlomeninami KSK operovaných pomocou OS, KP a TP. Výsledky 13ročného pozorovania ukázali štatisticky nevýznamné rozdiely úmrtnosti (81 %, 85 % a 91 %), ale výrazne vyšší podiel reoperácií u OS (33 %) aKP (24 %) ku 6,75 % u TP. Luxácie sa vyskytli v 13 % pri KP a 20 % pri TP. Funkčné výsledky podľa Harris hip score boli 62, 55 a 80 bodov pre OS, KP a TP. Autori konštatujú, že TP je z krátko aj dlhodobého prognostického hľadiska najvhodnejšou operačnou metódou pre tieto zlomeniny u seniorov, pretože dlhodobé funkčné výsledky pri OS a KP sú zlé [11].
Parker porovnal v randomizovanej štúdii 455 pacientov so zlomeninami KSK, ktorí mali nad 70 rokov a boli liečení pomocou OS alebo KP. Zistili, že OS je oproti KP charakterizovaná kratšou anestéziou (36 ku 57 min), nižšou stratou krvi (28 ku 177 ml) a nižšou spotrebou transfúzií (0,04 ku 0,39 transfúzie na pacienta). Rozdiely v mortalite neboli po 1. roku od OP štatisticky významné, ale po OS prežívali pacienti v priemere dlhšie (1427 dní) ako po implantácii KP (897 dní). Aj keď OS mala 25 % pseudoartróz a 7 % avaskulárnych nekróz hlavy stehnovej kosti, považuje ju pre jej menšiu invazivitu za vhodnú pre liečbu uvedených zlomenín u seniorov [12].
Heikkinen porovnáva KP a OS pri liečbe zlomenín KSK použitím analýzy párovým testom so zreteľom na rozličné vekové skupiny, pohlavie a mobilitu pred úrazom. V štúdii 892 pacientov – seniorov (446 porovnávaných párov) zistil, že 16 % pacientov s KP a 27 % s OS bolo schopných robiť samostatné vychádzky aj mimo domova. Bez akýchkoľvek pomôcok chodilo 11 % pacientov s KP a 16 % s OS. Mortalita po roku od OP bola v skupine pacientov s OS signifikantne nižšia, ale percento reoperácií bolo signifikantne vyššie. Po vyhodnotení jednotlivých vekových skupín dospel k názoru, že pre pacientov mladších ako 80 rokov s dobrou mobilitou pred úrazom, je OS lepšou oeračnou metódou. Pre pacientov nad 80 rokov doporučuje použitie KP [13].
Rigorózna analýza Scottish Hip Fracture Audit databázy z roku 2002 s vyše 3300 zlomeninami KSK poukazuje na 17 % reoperácií po použití OS oproti 5 % po KP. Na základe analýzy príčin reoperácií v jednotlivých vekových skupinách doporučuje používanie OS iba u pacientov biologicky mladších a aktívnejších u ktorých sa predpokladá doba prežívanie po úraze viac ako 3 roky. KP je vhodná pre pacientov s predpokladanou dobou prežívania do 3 rokov, pretože po tejto dobe sa funkčný nález výrazne zhoršuje. Ďalej konštatuje, že aj výsledky po zlyhaní OS a následnom použití TP sú lepšie ako výsledky po primárnom použití KP u dlhšie prežívajúcich pacientov [1].
Klinické zistenia retrospektívnej štúdie liečby zlomenín KSK na KÚCH sa prikláňajú k tzv. škandinávskej škole, ktorá preferuje používanie OS. Najmenej zlyhaní sme dosiahli pri používaní DHS (7,6 %) pred artroplastikami (TP – 11,1 % a KP 17 % zlyhaní). Po OS skrutkami ich bolo 21%. Ide o štatisticky významne nižší počet zlyhaní DHS osteosyntézy oproti OS skrutkami a KP. Tento fakt odporuje zisteniam mnohých prospektívnych randomizovaných klinických štúdií [11, 12] a je pravdepodobne ovplyvnený výberom biologicky mladších pacientov pri použití DHS osteosyntézy (Tab. 1), ako aj použitie OS tými operatérmi KÚCH, ktorí si túto metódu osvojili a majú s ňou skúsenosti. Takisto vyššie percento hlbokých infekcií u KP (9,1 %), ku 1,9 % pri DHS a 0 % pri OS skrutkami potvrdzuje správnosť výberu menej invazívnej operačnej metódy.
Analýzou výsledkov pri použití rôznych operačných metód sme zistili, že 96,3 % operácií bolo uskutočnených použitím KP, DHS alebo skrutkami. Za obdobie 6 rokov bolo, v rámci primárnej liečby nestabilných zlomenín KSK, implantovaných iba 17 TP (3,0 %) a 4 iné OS (0,7 %) – Velešin, McLaughlin. TP indikujeme na primárne výkony u seniorov výnimočne, jej použitie vyhradzujeme pre riešenie pooperačných komplikácií pri zlyhaní OS alebo KP. Z toho vyplýva, že výber najvhodnejšej operačnej metódy v podmienkach nášho pracoviska, je výberom medzi KP a OS.
Podporným faktom v prospech OS je aj mortalita v skorom pooperačnom období, ktorá bola u pacientov s KP 6,9 %, oproti 3,3 % po DHS a 1,5 % po OS skrutkami. Pri výbere KP ako operačnej metódy nebol taktiež zohľadňovaný mentálny status pacienta, ktorý sa považuje za rizikový faktor výrazne zvyšujúci mortalitu po operáciách s použitím KP [4, 8]. Naše klinické výsledky za uvedené časové obdobie sa prikláňajú k OS DHS s dlahou a jednou proximálne zavedenou spongióznou skrutkou. Percento zlyhaní tu bolo najmenšie a počet operácií touto metódou tvoril takmer 75 % všetkých OS.
ZÁVER
Na základe zhodnotenia výsledkov liečby nestabilných zlomenín KSK v klinickej retrospektívnej štúdii uskutočnenej na KÚCH v období 1. 1. 1999 – 31. 12. 2004 a závermi prospektívnych randomizovaných štúdií zaoberajúcich sa liečbou týchto zlomenín navrhujeme nasledovný algoritmus liečby (Tab. 7).
7. Algoritmus liečby nestabilných zlomenín KSK Tab. 7. Algorithm of the unstable femoral neck fractures therapy 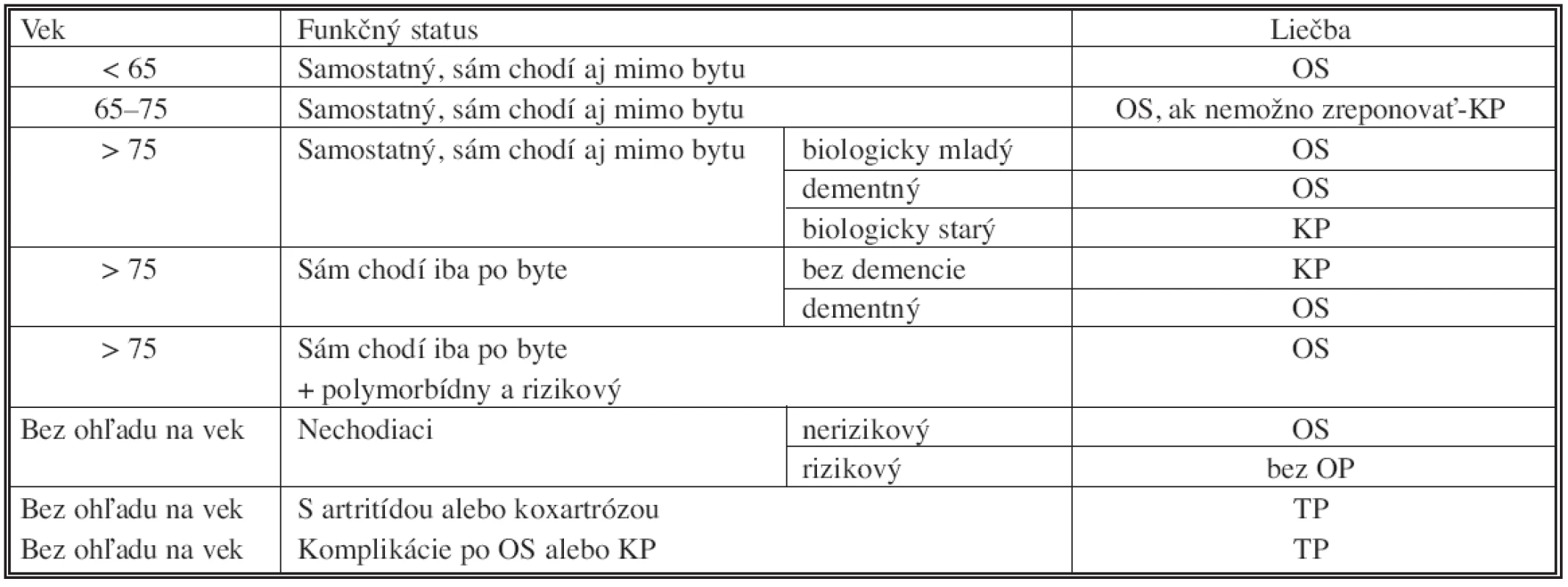
MUDR. R. Raši, MPH.
Klinika úrazovej chirurgie FN L. Pasteura
Rastislavova 43
04190 Košice
Slovenská republika
Sources
1. Parker, M., Tagg, C. Internal fixation of intracapsular fractures. J. R. Coll. Edinb., 2002, roč. 48, č. 6, s. 541–547.
2. Barret-Connor, E. The economic and human cost of osteoporotic fracture. Am. J. Med., 1998, roč. 101, č. 1, s. 3–8.
3. Bhattacharryya, T., Iorio, R., Healy, W. Rate nad Risk Factors for Acute Inpatient Mortality afiter Othopaedic surgery. J. Bone Joint Surg. Am., 2002, roč. 84, č. 4, s. 562–572.
4. Haentjens, P., Autier, P., Barrete, M. The Economic cost of hip Fractures among Elderly Women. J. Bone Joint Surg. Br., 2001, roč. 83, č. 4, s. 493–494.
5. Parker, M., Pryor, G. Internal fixation or arthroplasty for displaced cervical hip fractures in the elderly. Acta Orthop. Scand., 2000, roč. 71, č. 5, s. 440–446.
6. Molčányi, T., Károlyi, J., Kitka, M., Hessová, V. Komplexná starostlivosť o starých pacientov po operáciách proximálnej tretiny stehnovej kosti. Eurorehab, 1994, roč. 4, č. 2, s. 103–105.
7. Molčányi, T., Blaško, V., Kitka, M. Súčasné možnosti ošetrenia zlomenín proximálnej tretiny stehnovej kosti u geronta – prognóza úrazu a kvalita života. Eurorehab, 1994, roč. 4, č. 2, s. 99–102.
8. van Dortmont, L., Douw, C, van Breukelen, A. Cannulated screws versus hemiarthroplasty for displaced intracapsular femoral neck fractures in demented patients. Ann. Chir. Gynaecol., 2000, roč. 89, č. 2, s. 132–137.
9. Parker, M., Blundell, C. Choice of implant for internal fixation of femoral neck fractures – meta analysis of 25 randomised trials including 4925 patients. Acta Orthop. Scand., 1998, roč. 69, č.2, s. 138–143.
10. van Dortmont, L., Douw, C, van Breukelen, A. Outcome after hemiarthroplasty for displaced intracapsular femoral neck fractures related to mental state. Injury, 2000, roč. 31, č. 6, s. 327–331.
11. Ravikumar, K., Marsh, G. Internal fixation versus hemiarthroplasty versus total hip arthroplasty for displaced subcapital fractures of femur. Injury, 2000, roč. 31, č. 12, s. 793–797.
12. Parker, M., Khan, R., Crawford, J. Hemiarthroplasty versus internal fixation for displaced intracapsular hip fractures in the elderly. J. Bone Joint Surg. Br., 2002, roč. 82, č. 11, s. 1150–1155.
13. Heikkinen, T., Wingstrand, H., Partanen, J. Hemiarthroplasty or osteosynthesis in cervical hip fractures: matched-pair analysis in 892 patients. Acta Orthop. Trauma Surg., 2002, roč. 122, č. 3, s. 143–147.
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2007 Issue 5-
All articles in this issue
- Tactical and Technical Notes for Decompression Surgery – a Review
- Aortointestinal Fistula – A Serious Complication of Surgery on Aortic and Pelvic Arteries
- Radiofrequency-assisted Liver Resection. Analysis of a Group of Consecutive Patients Treated at a Single Centre
- Experience With Treatment of Postoperative Pain in Crohn’s Disease
- Choledochal Cyst Complication of Pregnancy
- Comparison of Various Types of Pharmacological Prevention of Lower Extremities Deep Vein Thrombosis in Patients with Proximal Femoral Fractures
- Current Trends of the Treatment of the Femoral Neck Fractures in Seniors
- Application of the Targon PH Long Nail in Storey Fractures and Metaphyseal Fractures of the Proximal Humerus
- Vertebral Body Replacement with a Synex Implant
- NF- κB, Colorectal Carcinoma and Radiotherapy: Results of a Clinical and Experimental Study
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Current Trends of the Treatment of the Femoral Neck Fractures in Seniors
- Application of the Targon PH Long Nail in Storey Fractures and Metaphyseal Fractures of the Proximal Humerus
- Vertebral Body Replacement with a Synex Implant
- Tactical and Technical Notes for Decompression Surgery – a Review
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

