-
Medical journals
- Career
Poznámky k operační taktice a technice dekompresivní kraniotomie – přehledný referát
: J. Mraček; Z. Mraček; M. Choc
: Neurochirurgické oddělení FN Plzeň, primář: MUDr. M. Choc, CSc.
: Rozhl. Chir., 2007, roč. 86, č. 5, s. 217-223.
: Monothematic special - Original
Autoři formou přehledného sdělení prezentují taktiku a techniku dekompresivní kraniotomie (DC). DC patří k základním neurochirurgickým výkonům při léčbě nitrolebeční hypertenze. Aby dekomprese měla požadovaný účinek, je nezbytná včasná indikace a dokonalé technické provedení operace. Zatímco indikace DC jsou často diskutovány, taktika a technika operace je v odborném písemnictví opomíjena. Ve sdělení je zmíněn historický pohled na vznik a význam DC. Dekompresivní kraniotomie by měla být operací preventivní, která má zabránit sekundárnímu mozkovému poškození. K dekompresivnímu účelu byly prováděny čtyři typy kraniotomií: subtemporální, cirkulární, bifrontální a hemisferální. Největšího rozšíření a standardního užití dosáhla hemisferální DC, která nejlépe splňuje základní požadavek uvolnění přímého útlaku mozkového kmene. Technické provedení hemisferální dekomprese je v práci popsáno podrobněji. Autoři diskutují některé technické aspekty, jejichž dodržení by mělo vyloučit selhání operační metody. Chybné technické provedení, zejména nedostatečná velikost dekomprese, je, vedle pozdní indikace, kardinálním faktorem diskreditujícím myšlenku dekompresivní kraniotomie.
Klíčová slova:
dekompresivní kraniotomie – dekompresivní kraniektomie – nitrolebeční hypertenze – edém mozkuÚVOD
Snaha o terapeutické zvládnutí intrakraniální hypertenze, jednoho z nejnebezpečnějších patologických stavů, trvá od prvních počátků neurochirurgie jako specializovaného oboru. Ke zvýšení nitrolebečního tlaku dochází zvětšením nitrolebečního obsahu při konstantním objemu nitrolebečního prostoru. Tento nepoměr může neurochirurg operačně vyřešit dvěma způsoby: 1. redukcí nitrolebečního obsahu – vnitřní dekompresí (evakuace hematomu, odstranění nádoru, resekce temporálního laloku, odstranění malatické nervové tkáně, punkcí mozkové komory) nebo 2. zvětšením objemu nitrolebečního prostoru – zevní dekompresí, tj. dekompresivní kraniotomií. Dekompresivní kraniotomie a kontroverzní diskuse o její oprávněnosti a vhodné indikaci jsou v neurochirurgii jedním z dlouhodobých témat. V současné době patří dekompresivní kraniotomie k základním neurochirurgickým výkonům při léčbě edému mozku [1]. Aby dekomprese měla požadovaný léčebný efekt, je nezbytné splnit dva důležité předpoklady: 1. včasnou indikaci a 2. dokonalé technické provedení operace. Pozdní provedení dekomprese, často až po selhání všech konzervativních možností, nevede k pozitivnímu výsledku a diskredituje ideu preventivního výkonu. Na druhé straně nepříznivý operační výsledek bývá často také důsledkem nedokonalého technického provedení operace.
Naše pracoviště patří k dlouhodobým propagátorům a zastáncům dekompresivních kraniotomií [2–8]. Domníváme se, že naše mnohaleté zkušenosti, nás opravňují popsat některé technické aspekty, jejichž pečlivé dodržení by mělo vyloučit selhání operační metody. V práci se soustředíme na operační techniku a taktiku, která bývá v neurochirurgickém písemnictví a učebnicích často opomíjena. Jsme přesvědčeni, že za rezervovaným přístupem k dekompresivním kraniotomiím stojí nejen indikační nepochopení, ale často i nejistota v operační technice.
HISTORICKÉ POZNÁMKY
Monro (1783) a Kellie (1824) poprvé definovali nitrolebeční prostor jako pevnou neroztažitelnou schránku, obsahující mozkovou tkáň, krev a likvor. Vzestup objemu některé z uvedených složek vede ke zvýšení nitrolebečního tlaku. Při zpětném pohledu je překvapivé, že se tato klasická Monroova a Kellieova teorie nestala ideovým podkladem k indikaci dekompresivní kraniotomie. V dobách, kdy v chirurgii neexistoval standardní aseptický přístup, operační rány se špatně hojily, často hnisaly a docházelo k jejich dehiscenci, platilo základní chirurgické pravidlo o pevném uzavření operační rány dokonalým sešitím jednotlivých anatomických vrstev. Dodržení tohoto požadavku platilo zejména v neurochirurgii, kde po otevření likvorového prostoru hrozil vznik pooperační likvorey s následnými fatálními hnisavými komplikacemi.
Existenci dekompresivních kraniotomií lze spojit již se samotným počátkem operačních výkonů na hlavě. První popsané trepanace u úrazů hlavy lze podle Seydela přisoudit Hippokratovi [9]. Počátky provádění vlastních dekompresivních kraniotomií jsou spojeny se jmény Kocher (1901) a zejména Cushing (1905), který doporučoval provádět kraniektomie s dekompresí pod kvalitním svalovým krytem, zejména subtemporálně [10, 11]. Z historického hlediska je nutné připomenout našeho Jiráska, který propagoval velikou dekompresi již roku 1925 [12].
Indikace veliké dekomprese však zpočátku nesouvisela se snahou o terapii nitrolebeční hypertenze. K jejímu provádění vedly tehdy dvě skutečnosti: 1. Nemožnost přesné předoperační topické diagnózy, která vedla k provádění velikých kraniotomií, 2. Nemožnost primárního uzávěru tvrdé pleny při pooperační expanzi mozkové tkáně.
TYPY DEKOMPRESIVNÍCH KRANIOTOMIÍ
K dekompresivnímu účelu byly v supratentoriálním prostoru prováděny 4 typy dekompresivních kraniotomií: 1. Subtemporální, 2. Cirkulární, 3. Bifrontální a 4. Hemisferální fronto-temporo-parieto-okcipitální (FTPO).
- Subtemporální kraniotomie, kterou pro nedostačující velikost lze jen těžko považovat za skutečně dekompresivní, je u většího edému mozku neúčinná a hrozí vznikem herniace a nekrózy temporálního laloku. Přes některé ojedinělé publikace nezaznamenala většího rozšíření a v současnosti se ojediněle provádí v léčbě hydrocefalu, pseudotumoru cerebri nebo předčasného uzávěru lebečních švů [11, 13, 14].
- Cirkulární dekompresivní kraniotomie, zdánlivě nadějný návrh, byla zcela opuštěna pro častý pooperační vznik těžkého diskonekčního syndromu, vyvolaného zaříznutím falxu do corpus callosum při posunu mozku vzhůru ve směru dekomprese [15, 16]. Druhým nežádoucím jevem býval rozvoj pooperačního hydrocefalu, jehož etiopatogeneze byla vysvětlována obliterací akveduktu při přetrvávající bilaterální unkální herniaci, nebo blokádou žilní cirkulace a vstřebávání likvoru na konvexitě do sinus sagittalis superior při posunu mozkové tkáně.
- Bifrontální dekompresivní kraniotomie se na některých pracovištích ještě ojediněle provádí [17–21]. Její negativa jsou však podobná předchozímu typu. Nelze také spolehlivě uvolnit temporální laloky a odstranit přímou kompresi mozkového kmene. Aby nedocházelo k poškození corpus callosum při posunu edematózní mozkové tkáně frontální dekompresí, je nezbytné protnout falx a přední část sinus sagittalis superior.
- Rozsáhlá jednostranná nebo oboustranná hemisferální dekompresivní kraniotomie dosáhla jednoznačně největšího rozšíření a je standardně prováděna i na našem pracovišti (Obr. 1) [2–8, 22-27]. Její operační techniku popíšeme podrobněji.
1. 3D CT zobrazující rozsáhlou hemisferální dekompresivní kraniektomii Pic. 1. 3D CT depicting extensive hemispheral decompressive craniectomy 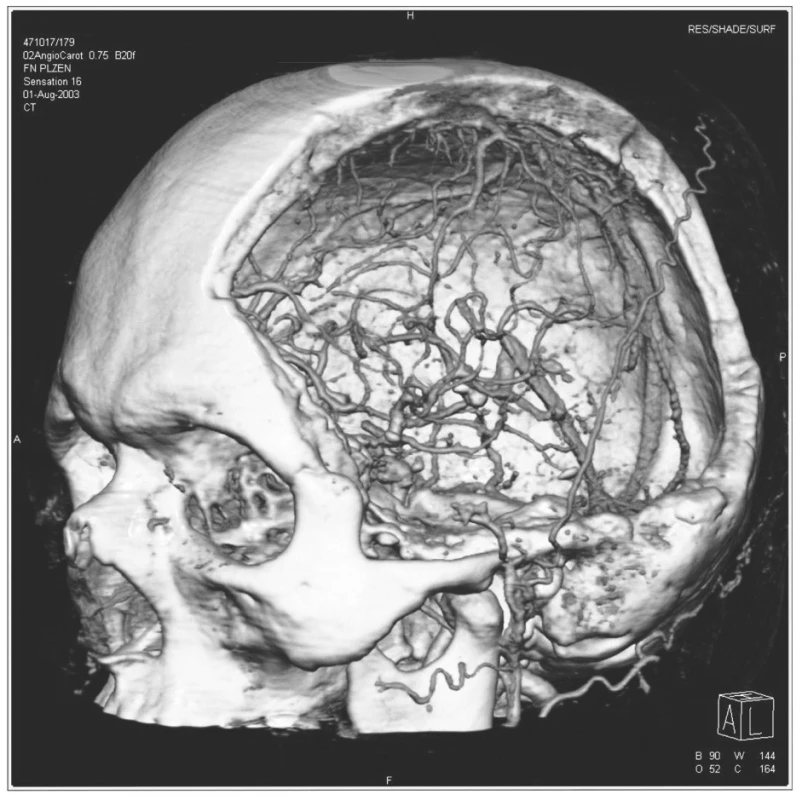
HEMISFERÁLNÍ DEKOMPRESIVNÍ KRANIOTOMIE
Operační poloha
Nemocného operujeme v operační poloze vleže uloženého šikmo na poloboku se stočenou hlavou, která je upnuta v tříbodovém fixátoru nebo volně položená v tetiéře (Obr. 2).
2. Poloha hlavy nemocného při operaci Pic. 2. The patient’s head positioning during the procedure 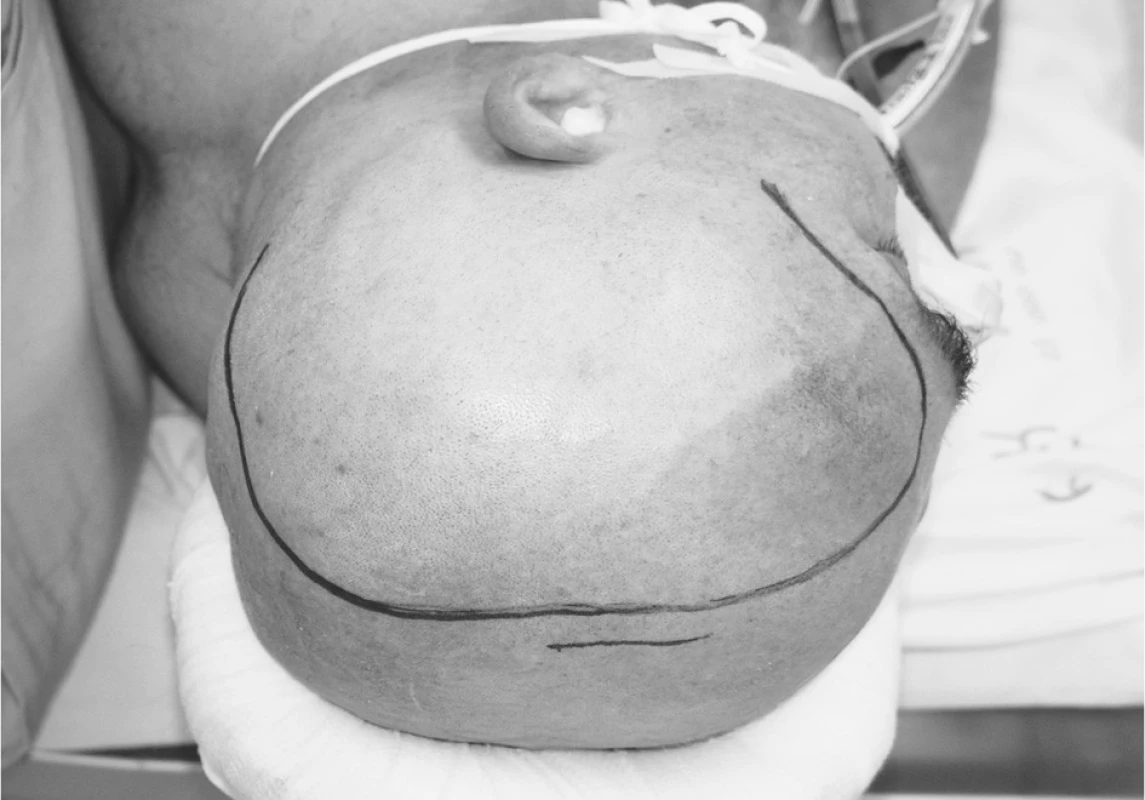
Kožní řez
Podstatou účinné hemisferální dekompresivní kraniotomie je její velikost. Základem je proto provedení velkého kožního řezu. Můžeme volit tři způsoby. Při těžkém klinickém stavu je nezbytné urgentně snížit nitrolebeční hypertenzi a uvolnit komprimovaný mozkový kmen. Proto nejprve ze svislého kožního řezu v temporální oblasti provedeme trepanaci s durotomií a odstraníme přilehlou část subdurálního hematomu. Uvolníme tak kritický útlak mozkového kmene bezprostředně ohrožující život nemocného. Následně pak kožní řez prodloužíme vzhůru ke střední čáře a odtud v pravém úhlu dopředu do frontální oblasti a podobně i dozadu parieto-okcipitálně. Tímto řezem tvaru „T“ získáme dva kožní laloky (Obr. 3). Ischemizaci rohů kožních laloků předcházíme dobrou adaptací okrajů rány, pevným stehem galey a jemnou suturou kůže při uzávěru kraniotomie. Druhou možností je provést kožní řez podobně jako při velké FTPO kraniotomii. Tzn. obloukem, který začíná těsně před tragem u jařmového oblouku, směřuje do temporookcipitální oblasti, parietálně, a pak parasagitálně do frontální krajiny (Obr. 4). Nevýhodou tohoto typu kožního řezu je možnost horšího hojení temporookcipitální části kožního laloku, vyvolaného poškozením cévního zásobení větvemi retroaurikulárními a okcipitálními a popřípadě i poškozením hlavní vyživující tepny – povrchové temporální arterie. Esteticky méně výhodné, ale pro cévní zásobení nejvhodnější je provedení velkého podkovovitého „omega“ řezu. Při tomto typu kožní řez začíná frontolaterálně u zygomatiku, obloukovitě se stáčí do fronto-parieto-okcipitální krajiny a končí cca 5 cm za ušním boltcem (Obr. 5). Kvalitní cévní zásobení kožního krytu je zajištěno širokou bazí kožního laloku, který je živen neporušenými větvemi arteria temporalis superficialis, a. retroauricularis a a. occipitalis. Při bilaterální dekompresivní kraniotomii volíme pro zachování cévního zásobení sagitálního pruhu skalpu podkovovitý omega řez, nebo zcela odlišný biaurikulární řez.
3. Kožní řez tvaru „T“ Pic. 3. “T“-shaped skin section 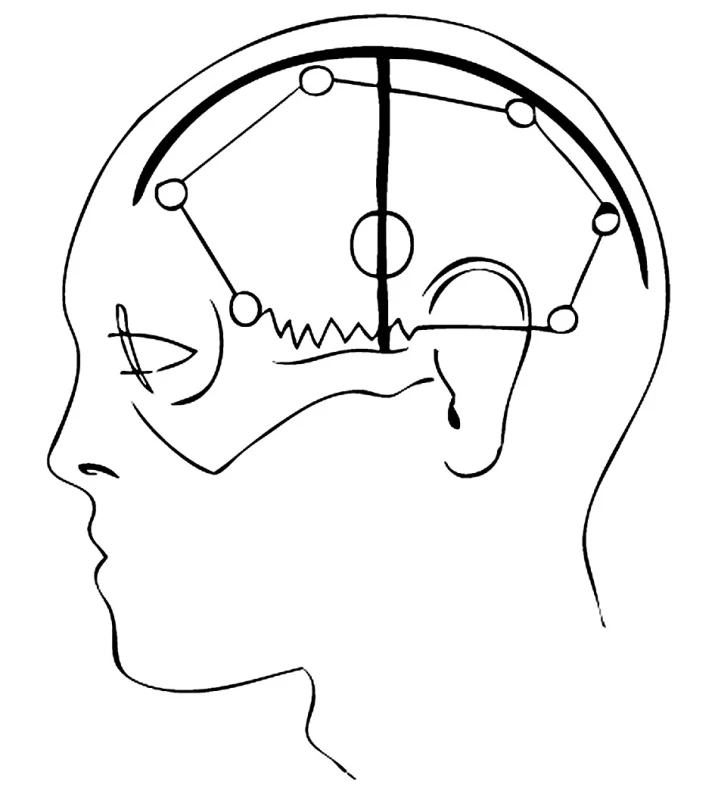
4. FTPO kožní řez začínající před tragem Pic. 4. FTPO skin section, originating frontally to the tragus 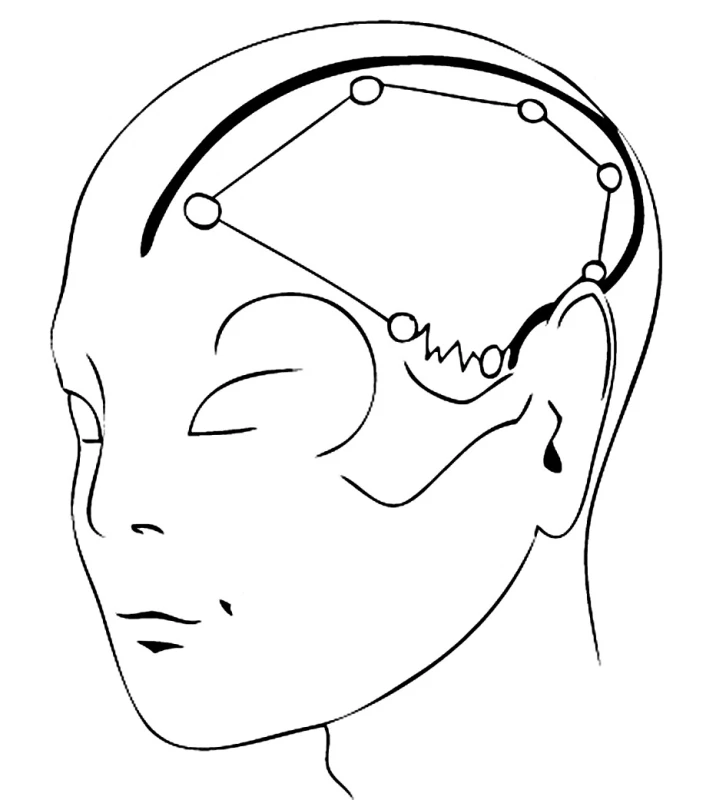
5. Kožní řez tvaru „omega“ Pic. 5. “Omega“ shaped skin section 
Kraniotomie
Vlastní dekompresivní kraniotomii provádíme ze 7–8 návrtů. Optimální pro pooperační hojení rány je odklopení osteokutánního laloku, tzn. všechny vrstvy společně (kůže, galea, sval, periost, kost). Zabráníme tak vzniku mrtvých prostorů mezi jednotlivými vrstvami a následnému hromadění tekutiny s rizikem sekundární infekce. Tento typ kraniotomie je pracnější, vyžaduje dva asistující, což je v současné době, zejména při akutním operování o službách, často obtížně splnitelné.
Častěji se proto odklápí izolovaně nejdříve skalp a kostní ploténka pak na stopce temporálního svalu – tzv. osteomuskulární lalok (Obr. 6). Jsme-li z předoperační úvahy rozhodnuti kostní ploténku vyjmout, rovnou ji deperiostujeme a odklápíme kůži a sval s periostem samostatně nebo společně v jedné vrstvě – muskulokutánní lalok. Nevýhodou muskulokutánního laloku je obtížnější uzávěr otevřené tvrdé pleny, resp. nutnost použití durální náhrady (konzervovaná facie, fascia lata, umělá durální náhrada). Uvažujeme-li o možnosti osteoplastické dekompresivní kraniotomie, tj. ponechání volné kostní ploténky, provádíme vždy šikmý kostní řez Gigliho pilkou, čímž zabráníme možnému vpadnutí kostní ploténky po ústupu edému mozku. V ostatních případech je kraniotomie prováděna dle zvyklostí operatéra (kraniotom nebo Gigliho pilka). Nezbytnou součástí dekompresivní kraniotomie je snesení křídla kosti klínové a zejména šupiny kosti spánkové až na bazi střední jámy lebeční (Obr. 6).
6. Provedená dekompresivní kraniotomie, kostní ploténka odklopená na temporálním svalu (osteomuskulární lalok). Je patrné snesení šupiny kosti spánkové až k bázi střední jámy lebeční Pic. 6. Completed decompression craniotomy, a bone lamella lifted off on the temporal muscle (osteomuscular lobe). Removal of the squamous bone down to the base of the middle cranial fossa is visible. 
Durotomie a intradurální fáze operace
Podstatou dekomprese je povolení tvrdé pleny. Durotomii provádíme obloukovitě konvexitou směrem k lebeční bázi a nastřihujeme ji dále kolmo po obvodu, zejména temporálně ke spodině střední jámy (Obr. 7). Popsaným rozsahem kostního přístupu a durotomie zajišťujeme dokonalé uvolnění temporálního laloku a spolehlivě odstraníme přímý útlak mozkového kmene. Tento operační přístup operujícímu také umožňuje dokonalou inspekci intrakraniálního prostoru a obnažené mozkové tkáně. Spolehlivě odstraníme subdurální hematom v celém rozsahu, popř. evakuujeme intracerebrální hematom, nebo resekujeme edematózní malatickou mozkovou tkáň. Snadná je revize Sylviovy rýhy, spodiny přední nebo střední jámy lebeční a obnažených mozkových laloků. Koagulujeme tepenné zdroje krvácení a pomocí Spongostanu nebo Surgicelu spolehlivě tamponujeme event. krvácející přemosťující žíly jak parasagitálně tak v oblasti baze temporálního laloku. Rozsah kraniotomie až do parasagitální oblasti nám umožňuje odstranit také případný interhemisferální subdurální hematom a ošetřit jeho zdroj, kterým bývají většinou parasagitální přemosťující žíly.
7. Durotomie s následným defektem tvrdé pleny způsobeným prolapsem edematózní hemisféry Pic. 7. Durotomy with a following dural defect resulting from a prolaps of the edematous hemisphere 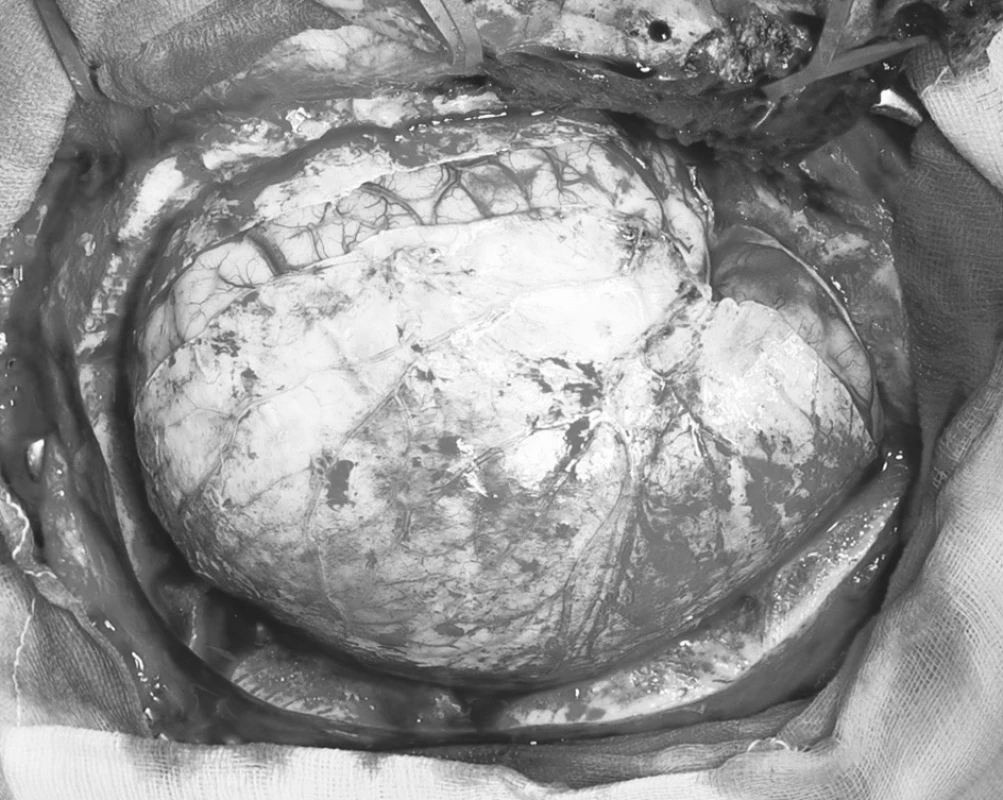
Durální plastika
Po důkladné hemostáze provádíme vodotěsnou plastiku defektu tvrdé pleny pomocí štěpu facie, periostu, nebo umělé durální náhrady (Obr. 8). Narůstá-li během operace rychle edém mozku a hrozí výhřez edematózní mozkové tkáně, je nezbytné urgentně provést plastiku defektu tvrdé pleny. Neprovádíme proto odběr štěpu, ale durální defekt přímo rychle kryjeme rozstřiženým temporálním svalem, fascií a periostem staženými z odstraněné kostní ploténky (kalhotovitá plastika). Zabráníme tak možnému prolapsu edematózní mozkové tkáně s nebezpečím ruptury přemosťujících žil. Protitlakem také snížíme možnost zvýšené reperfuze.
8. Plastika defektu tvrdé pleny štěpem periostu Pic. 8. Reconstruction of the dural defect using a periosteal Grapht 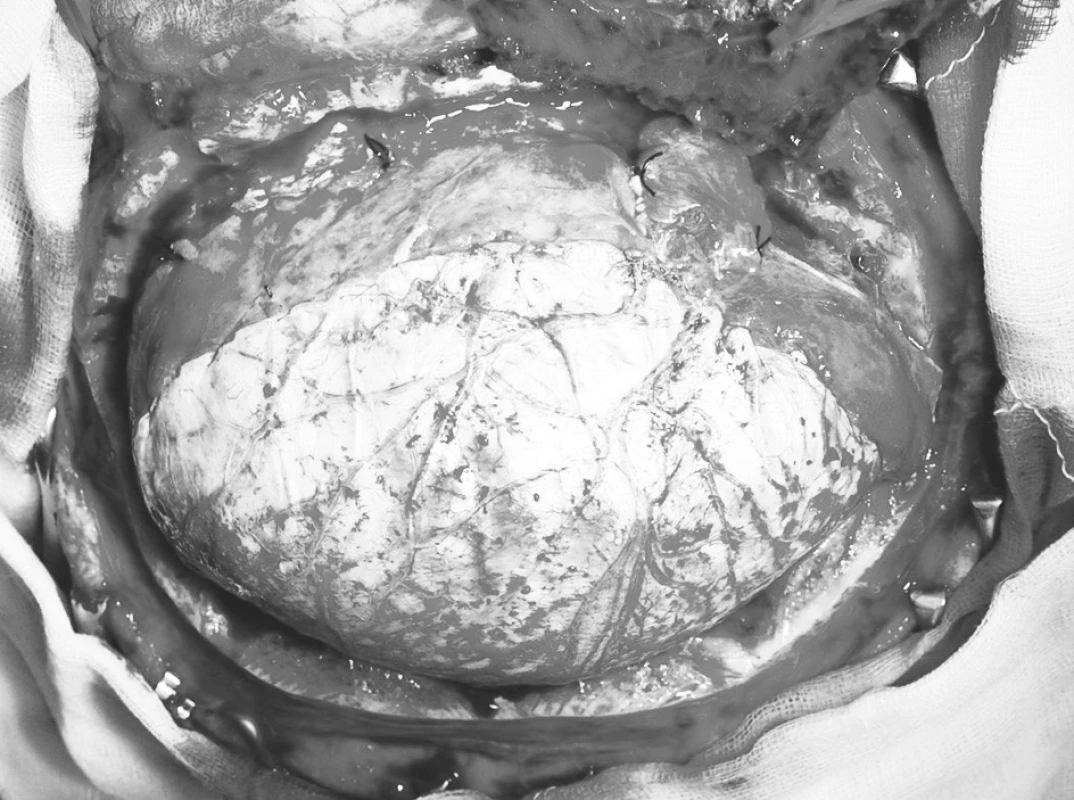
Uzávěr kraniotomie
Pokud tlak edematózní mozkové tkáně rozevře durotomii v temporální oblasti do 15 mm a neočekáváme další progresi otoku, neodstraňujeme kostní ploténku odklopenou na temporálním svalu, ale vracíme ji do kraniotomie a volně fixujeme několika stehy za periost. Pak provedeme spolehlivou suturu galey a kůže. Tomuto typu dekomprese říkáme osteoplastická dekompresivní kraniotomie [6, 8]. Ve většině případů, kdy kostní ploténku vyjímáme, rozprostřeme odloučený temporální sval s fascií a periostem po tvrdé pleně, fixujeme je několika stehy a uzavíráme ránu stehem galey a kůže. Dekomprese, kdy odstraňujeme kostní ploténku, se nazývá osteoklastická dekompresivní kraniotomie neboli dekompresivní kraniektomie (Obr. 1).
Drenáž, ať podtlakovou nebo spádovou, většinou neprovádíme pro možné nebezpečí pooperační likvorey, likvorové píštěle a ranné infekce.
Kranioplastika
Po odeznění edému mozku přistupujeme k replantaci kostní ploténky nebo ke kranioplastice. Odstraněnou sterilizovanou kostní ploténku perforujeme na několika místech trepanačními návrty. Těmito otvory přišíváme duru ke galey, předcházíme tak vzniku subgaleální nebo epidurální kolekce a dosahujeme spolehlivějšího vhojení a revaskularizace kosti. Kostní ploténku fixujeme minidlažkami nebo silonovými stehy. Pokud nemůžeme vrátit autologní kost, používáme kost dárce, nebo provádíme kranioplastiku Palacosem nebo jinou kostní náhradou. U osteoplastické dekompresivní kraniotomie nutnost replantace nebo provedení kranioplastiky odpadá.
DISKUSE
Zvýšení nitrolebečního tlaku s útlakem mozkového kmene a snížením perfuze mozkové tkáně může být vedle nejčastější příčiny – poúrazových stavů, způsobeno i dalšími patologickými procesy provázenými edémem mozku (cévní mozkové příhody, zánětlivá onemocnění, tumory, trombóza splavů, pooperační edém a jiné). Indikace dekompresivní kraniotomie není zdaleka omezena jen na kraniocerebrální traumatologii, ale po hlubším pochopení cerebrální patologie a patofyziologických pochodů, se její indikační šíře zvětšuje [3, 5, 7, 23, 24, 26, 27]. Stoupající frekvence publikací s tématikou dekompresivních kraniotomií dokazuje oprávněnost našich dlouhodobých názorů, že kritický klinický stav vyvolaný život ohrožující nitrolebeční hypertenzí, lze dekompresí příznivě ovlivnit. Indikace dekompresivní kraniotomie jsou opakovaně v písemnictví diskutovány a nejsou předmětem tohoto sdělení [1, 5, 7, 28–31].
Z uvedených typů dekompresivních kraniotomií nejlépe splňuje základní požadavek uvolnění přímého útlaku mozkového kmene herniovanou mediální částí temporálního laloku hemisferální dekomprese. Umožňuje edematózní mozkové hemisféře expandovat kraniotomií a eliminuje tak středočarový přetlak. Základní a kardinální podmínkou účinnosti dekomprese je velikost kraniotomie. Její rozsah musí být takový, aby po odstranění kosti a otevření tvrdé pleny byl edematózní mozek v celém rozsahu uvolněn a nedocházelo k jeho uskřinutí o okraje kraniotomie (Obr. 9). Dokonalého uvolnění temporálního laloku dosáhneme snesením křídla kosti klínové a zejména zbytku šupiny kosti spánkové až na bázi střední jámy lebeční. Také durotomii je nezbytné provést při bazi kraniotomie, pravidlem bývá ještě kolmé nastřižení tvrdé pleny pod temporálním lalokem k bazi střední jámy lebeční. Uvedeným postupem nemůže dojít k herniaci mozku (mushroom-like herniation) a následnému poškození mozkové tkáně (kortikální hemorhagie) o kostní nebo durální okraje, popisované u malých dekompresí (Obr. 10) [32]. Kam až může dojít nepochopení významu velikosti dekomprese dokládá Csókay. Místo toho aby provedl dostatečně velkou kraniotomii, snaží se zabránil následnému uskřinutí cév o okraje malé kraniotomie a následnému vzniku lokálních ischemií resp. edému při žilní kongesci obkládáním příslušných cév plátky Spongostanu (vascular tunnel technique) [33]. Wirtz na podkladě základních fyzikálních pouček poukazuje na exponenciální vztah objemu získaného dekompresí a velikostí kraniotomie [23]. Tento poznatek je obzvláště důležitý u osteoplastické dekompresivní kraniotomie, jejímž provedením získáme omezený objem do cca 100 ml. Brát v úvahu zda vzhled a chování mozkové tkáně je či není pod vlivem antiedematózní terapie je nezbytné nejen při rozhodování zda provést osteoplastickou nebo osteoklastickou dekompresi, ale obecně při úvaze o každé dekompresi [6, 8].
9. Dostatečný rozsah dekompresivní kraniotomie uvolní mozkovou hemisféru bez sekundárního poškození Pic. 9. Sufficient extent of the decompression craniotomy procedure releases the cerebral hemisphere without any secondary damage. 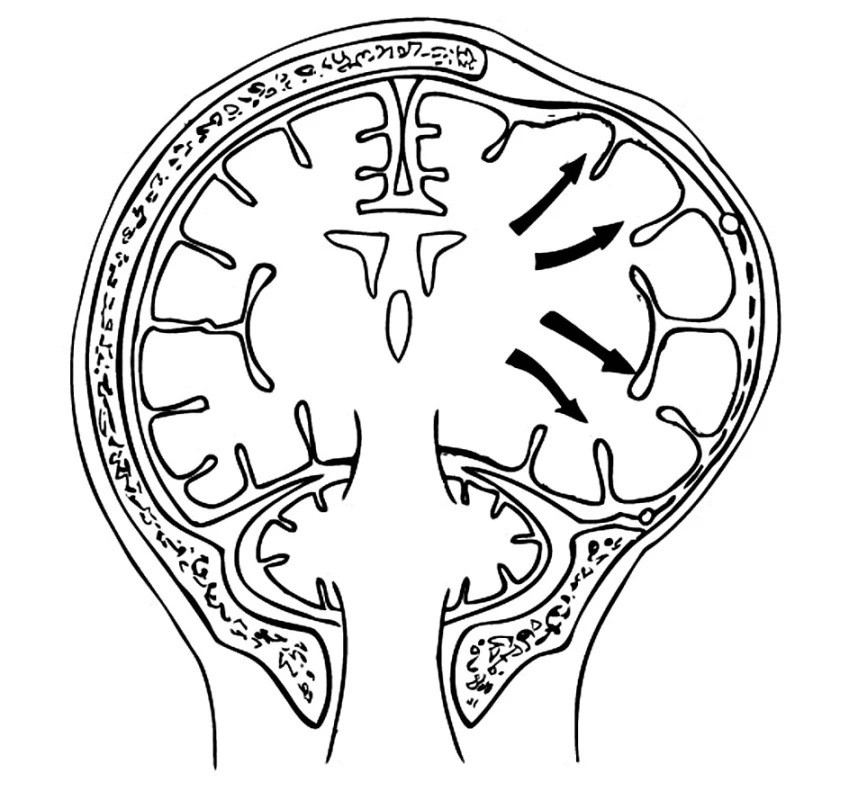
10. Malý rozsah dekompresivní kraniotomie nedostatečně uvolní edematózní hemisféru a způsobí výhřez a poškození mozkové tkáně o okraje dekomprese (mushroom- like herniation) Pic. 10. Small extent of the decompression craniotomy procedure releases the edematous hemisphere insufficiently and results in herniation and injury to the cerebral tissue by the decompression site edges (mushroom-like herniation) 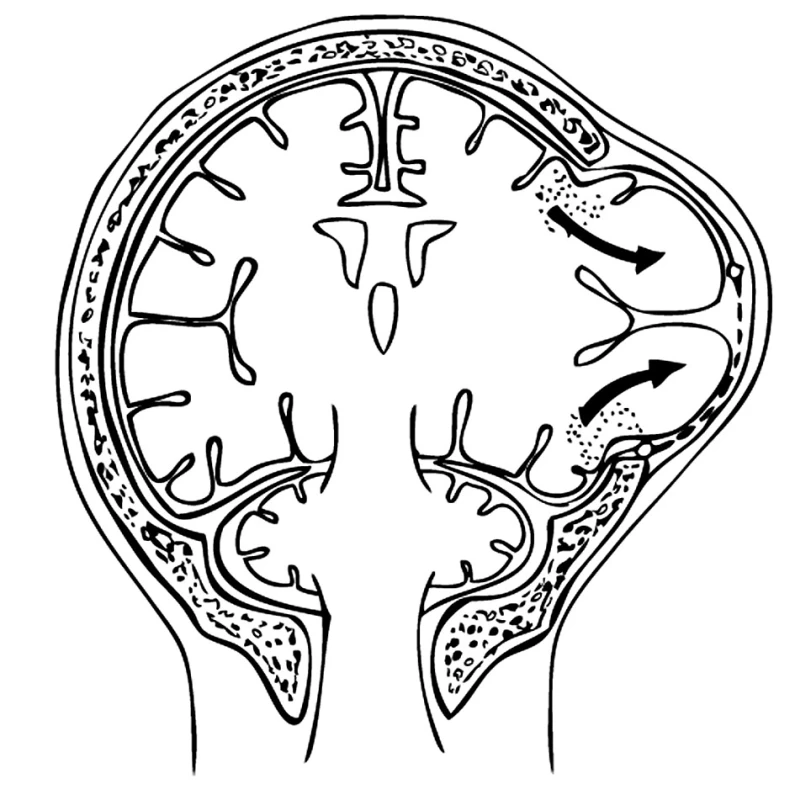
Po provedení kraniotomie a durotomie dochází k reperfuzi komprimované mozkové tkáně, která může mít v některých případech až charakter hyperperfuzního syndromu s následným rozvojem maligního otoku mozku [34, 35, 36]. V těchto případech se nezdržujeme odběrem durální náhrady, ale uzavíráme tvrdou plenu urychleně kalhotovitou plastikou rozstřižením temporálního svalu. Zabráníme tak možnému prolapsu edematózní mozkové tkáně a ruptuře přemosťujících žil na bazi střední jámy, protitlakem snížíme míru reperfuze. V ostatních případech defekt tvrdé pleny kryjeme většinou autologním štěpem periostu nebo fascie. Umělou durální náhradu (Neuropatch) používáme pro možnost častějšího vzniku infekce jen ve výjimečných případech [37].
K prevenci pooperační likvorey je nezbytný pečlivý steh tvrdé pleny, důkladné sešití galey a kůže a pooperační snižování likvorového tlaku lumbálními punkcemi.
ZÁVĚR
Operační technika dekompresivní kraniotomie není jednoduchá. Ve většině případů se operace provádí urgentně u pacientů v těžkém stavu, je proto nutno provést pečlivou předoperační klinickou rozvahu. Zhodnocení klinického stavu i operaci by měl provádět dostatečně erudovaný a zkušený neurochirurg. Dekompresivní kraniotomii je třeba chápat jako operaci preventivní, která má zabránit vzniku sekundárního nezvratného mozkového poškození. Chybné technické provedení, zejména nedostatečná velikost dekomprese, bývá, vedle pozdní indikace operace, kruciálním faktorem vedoucím k nedobrým výsledkům diskreditujícím vlastní myšlenku dekomprese. Při předoperační rozvaze o chirurgické taktice je základní snahou péče o mozkovou tkáň. Je třeba si stále uvědomovat, že o kvalitě člověka nerozhoduje množství kosti na hlavě, ale kvalita funkce zachráněné mozkové tkáně.
MUDr. J. Mraček
Neurochirurgické oddělení FN
Alej Svobody 80
304 60 Plzeň
Sources
1. Bullock, R., Chesnut, R. M., Clifton, G., Ghajar, J., Marion, D. W., Narayan, R. K., et al. Guidelines for the management of severe head injury. Brain Trauma Foundation. Eur. J. Emerg., 1996, 3, s. 109–127.
2. Mraček, Z. Význam veliké dekompresivní kraniotomie při edému mozku u těžkých kraniocerebrálních poranění. Rozhl. Chir., 1977, 56, č. 9, s. 597–605.
3. Mraček, Z. Význam dekompresivní kraniotomie u akutní okluze arteria cerebri media s kmenovou symptomatologií způsobenou tlakem edeamtózní mozkové hemisféry. Čes. a slov. Neurol. Neurochir., 1978, 41/74, č.6, s. 390–393.
4. Mraček, Z. Kraniocerebrální poranění. Praha: Avicenum, 1988. s. 180–185.
5. Mraček, Z. Idea dekompresivní kraniotomie. Plzeň. Lék. Sborn. Suppl. 2000, 74, s. 195-199.
6. Choc, M., Mraček, J. Osteoplastic decompressive craniotomy. 12th European Congress of Neurosurgery (EANS), Lisbon, Portugal, September 7–12, 2003, Monduzzi editore, 2003, s. 667-671. ISBN 88-323-3149-7, CD ISBN 88-323-3150-0.
7. Choc, M., Runt, V., Navrátil, L., Škúci, I., Mraček, J. Indications to decompressive craniotomy. 12th European Congress of Neurosurgery (EANS), Lisbon, Portugal, September 7-12, 2003, Monduzzi editore, 2003, s. 627-630. ISBN 88-323-3149-7, CD ISBN 88-323-3150-0.
8. Mraček, J., Choc, M., Mraček, Z. Osteoplastická dekompresivní kraniotomie. Čes. a Slov. Neurol. Neurochir., 2007, v tisku.
9. Seydel, K. Antiseptik und trepanation. Munich: H Müller, 1886.
10. Kocher, T. Die Terapie des Hirndruckes, in Hölder A (ed): Hirnerschütterung, Hirndruck und chirurgische Eingriffe bei Hirn-krankheiten. Vienna: A. Hölder, 1901, s. 262–266.
11. Cushing, H. The establishment of cerebral hernia as a decompressive measure for inaccessible brain tumors: with the description of intermuscular methods of making the bone defect in temporal and occipital regions. Surg. Gynecol. Obstet., 1905, 1, s. 297–314.
12. Jirásek, A. Nový způsob odlehčujícího otevírání lbi. Čas. Lék. Čes. 1926, 65, s. 921–924.
13. Gower, D. J., Lee, K. S., McWhorter, J. M. Role of subtemporal decompression in severe closed head injury. Neurosurgery, 1988, 23, s. 417–422.
14. Alexander, E, Ball, M. R., Laster, D. W. Subtemporal decompression: radiological observations and current surgical experience. Br. J. Neurosurg., 1987, 1, s. 427–433.
15. Bauer, K. H. Die zirkuläre Kraniotomie als Entlastungstrepanation bei drohender Turmschädelerblindung und bei nichtlokalisierbaren Hirngeschwülsten. Dtsch. Ztschr. Chir., 1932, 237, s. 401–421.
16. Clark, K., et al. The failure of circumferential craniotomy in acute traumatic cerebral swelling. J. Neurosurg., 1968, 29, s. 367–371.
17. Kjellberg, R. N., Prieto, A. Bifrontal decompressive craniotomy for masive cerebral edema. J. Neurosurg., 1971, 34, s. 488–493.
18. Venes, J. L., Collins, W. F. Bifrontal decompressive craniectomy in the management of head trauma. J. Neurosurg., 1975, 42, s. 429–433.
19. Polin, R. S., Shaffrey, M. E., Bogaev, Ch. A., Tisdale, N., Germanson, T., Boschichio, B., Jene, J. A. Decompressive bifrontal craniectomy in the treatment of severe refractory posttraumatic cerebral edema. Neurosuregry, 1997, 41, s. 84–94.
20. Goncalves da Silva, J. A., Goncalves da Silva, C. E., Sousa, M. B. R. Craniotomia decompressiva no edema cerebral grave. Arch. Neuropsiquiatr., 1976, 34, s. 232–240.
21. Pereira, W. C., Neves, V. J., Rodrigues, Y. Craniotomia decompressive bifrontal no tratamento do edema cerebral grave. Arq. Neuropsiquiatr., 1977, 35, s. 99–111.
22. Coplin, W. M., Cullen, N. K., Policherla, P. N., Vinas, F. C., Wilseck, J. M., Zafonte, R. D., et al. Safety and feasibility of craniectomy with duraplasty as the initial surgical intervention for severe traumatic brain injury. J. Trauma, 2001, 50, s. 1050–1059.
23. Wirtz, CH. R., Steiner, T., Aschoff, A., Schwab, S., Schnipperling, H., Steiner, H. H., et al. Hemicraniectomy with dural augmentation in medically uncontrollable hemispheric infarction. AANS Scientific Journals, Neurosurgical Focus, 1997, 2(5), s. 42–49.
24. Delashaw, J. B., Broaddus, W. C., Kassell, N. F., Haley, E. C., Pendleton, G. A., Vollmer, D. G. Tretament of right hemispheric cerebral infarction by hemi craniectomy. Stroke, 1990, 21, s. 874–881.
25. Ransohoff, J., Benjamin, M. V., Gage, E. L., Epstein, F. Hemi-craniectomy in the management of acute subdural hematoma. J. Neurosurg., 1971, 34, s. 70–76.
26. Carter, B. S., Ogilvy, Ch. S., Candia, G. J., Rosas, H. D., Buonanno, F. One-year outcome after decompressive surgery for massive nondominant hemispheric infarction. Neurosurgery, 1997, 40, s. 1168–1176.
27. Fisher, C. M., Ojemann, R. G. Bilateral decompressive craniectomy for worsening coma in acute subarachnoid hemorrhage. Observations in support of the procedure. Surg. Neurol., 1994, 41, s. 65–74.
28. Arabi, B., Hesdorffer, D. C., Ahn, E. S., Aresco, C., Scalea, T. M., Eisenberg, H. M. Outcome following decompressive craniectomy for malignant swelling due to severe head injury. J. Neurosurg., 2006, 104, s. 469–479.
29. Guerra, W. K. W., Gaab, M. R., Dietz, H., Mueller, J. U., Piek, J., Fritsch, M. J. Surgical decompression for traumatic brain swelling: indications and results. J. Neurosurg. 1999, 90, s. 187-196.
30. Kontopoulos, V., Foroglou, N., Patsalas, J., Magras, J., Foroglou, G., Yiannakou-Pephtoulidou, M., et al. Decompressive craniectomy for the management of patients with refractory hypertension: Should it be reconsidered? Acta Neurochirurgica, 2002, 144, s. 791–796.
31. Grady, M. S. Decompressive craniectomy, J. Neurosurg. 2006, 104, p. 467–468.
32. Wagner, S., Schnippering, H., Aschoff, A., Koziol, J. A., Schwab, S., Steiner, T. Suboptimum hemicraniectomy as a cause of additional cerebral lesions in patients with malignant infarction of the middle cerebral artery. J. Neurosurg., 2001, 94, s. 693–696.
33. Csókay, A., Nagy, L., Pentelényi, T. „Vascular tunnel” formation to improve the effect of decompressive craniectomy in the treatment of brain swelling caused by trauma and hypoxia. Acta Neurochirurgica, 2001, 143, s. 173–175.
34. Mraček, J., Choc, M., Richtr, P., Holečková, I., Šlauf, F. Hyperperfuzní syndrom. Čes. a slov. Neurol. Neurochir., 2005, 68/101, s. 192–197.
35. Yamakami, I., Yamaura, A. Effects of decompressive craniectomy on regional cerebral blood flow in severe head trauma patients. Neurol. Med. Chir., 1993, 33, s. 616–620.
36. Cooper, P. R., Hagler, H. C., Barnett, P. Enhancement of experimental cerebral edema after decompressive craniectomy: implications for the management of severe head injuries. Neurosurgery, 1979, 4, s. 296–300.
37. Malliti, M., Page, P., Gury, Ch., Chomette, E., Nataf, F., Roux, F. X. Comparison of deep wound infection rates using a synthetic dural substitute (Neuropatch) or pericranium graft for dural closure: a clinical review of 1 year. Neurosurgery, 2004, 54, s. 599–604.
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2007 Issue 5-
All articles in this issue
- Tactical and Technical Notes for Decompression Surgery – a Review
- Aortointestinal Fistula – A Serious Complication of Surgery on Aortic and Pelvic Arteries
- Radiofrequency-assisted Liver Resection. Analysis of a Group of Consecutive Patients Treated at a Single Centre
- Experience With Treatment of Postoperative Pain in Crohn’s Disease
- Choledochal Cyst Complication of Pregnancy
- Comparison of Various Types of Pharmacological Prevention of Lower Extremities Deep Vein Thrombosis in Patients with Proximal Femoral Fractures
- Current Trends of the Treatment of the Femoral Neck Fractures in Seniors
- Application of the Targon PH Long Nail in Storey Fractures and Metaphyseal Fractures of the Proximal Humerus
- Vertebral Body Replacement with a Synex Implant
- NF- κB, Colorectal Carcinoma and Radiotherapy: Results of a Clinical and Experimental Study
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Current Trends of the Treatment of the Femoral Neck Fractures in Seniors
- Application of the Targon PH Long Nail in Storey Fractures and Metaphyseal Fractures of the Proximal Humerus
- Vertebral Body Replacement with a Synex Implant
- Tactical and Technical Notes for Decompression Surgery – a Review
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

