-
Medical journals
- Career
Poúrazové pseudoaneuryzma hluboké stehenní tepny. Kazuistika
: K. Šmejkal; I. Žvák; J. Trlica *; J. Raupach **; J. Neumann *
: Katedra válečné chirurgie, Fakulta vojenského zdravotnictví UO, Hradec Králové, vedoucí katedry: doc. MUDr. A. Ferko, CSc. ; Chirurgická klinika, Fakultní nemocnice Hradec Králové, přednosta: doc. MUDr. A. Ferko, CSc. *; Radiologická klinika, Fakultní nemocnice Hradec Králové, přednosta: prof. MUDr. P. Eliáš, CSc. **
: Rozhl. Chir., 2007, roč. 86, č. 3, s. 116-119.
: Monothematic special - Original
Autoři uvádějí případ pacienta, u kterého došlo ke vzniku pseudoaneuryzmatu hluboké stehenní tepny poraněním cévní stěny při otevřené zlomenině stehenní kosti. Zlomenina byla primárně řešena repozicí a stabilizací zevním fiaxátorem (Rohr system, Synthes GmbH, Švýcarsko), který byl s odstupem 9 dnů konvertován na nitrodřeňovou osteosyntézu nepředvrtaným hřebem UFN (Synthes, GmbH, Švýcarsko). První klinické známky pseudoaneuryzmatu se objevily s odstupem několika dnů od propuštění. V klinickém obraze dominoval bolestivý otok stehna, na periferii končetiny nebyly známky poruchy prokrvení či inervace a stav byl uzavřen jako osifikující myozitida. Diagnóza byla stanovena s odstupem 6 týdnů na základě UZ a angiografického vyšetření. Stav byl řešen angiograficky embolizací pseudoaneuryzmatu. V diskusi autoři citují literaturu publikovaných kazuistik na toto téma.
Klíčová slova:
pseudoaneuryzma hluboké stehenní tepny – zlomenina stehenní kosti – angiografieÚVOD
Pseudoaneuryzma hluboké stehenní tepny způsobené poraněním cévy kostními úlomky při zlomenině stehenní kosti je vzácnou komplikací. V našem případě došlo k poranění a. femoralis profunda fragmentem při otevřené zlomenině diafýzy femuru. Diagnóza byla stanovena za 6 týdnů od úrazu a potvrzena angiografickým vyšetřením.
KAZUISTIKA
Devatenáctiletý muž, dne 10. 9. 2005 havaroval jako řidič osobního vozu, čelně narazil do stromu. Na místě posádka RZP zjistila bezvědomí s GCS 5, divergenci bulbů, hypotenzi, tachykardii a nestabilitu stehenní kosti vlevo s otevřenou ranou na zevní straně stehna. Na místě byly zajištěny dýchací cesty endotracheální kanylou, byla zahájena artificiální ventilace a tekutinová resuscitace. Končetina byla fixována vakuovou dlahou, pacient byl celkově imobilizován ve vakuové matraci a transportován do traumacentra v Hradci Králové.
Na urgentním příjmu jsme zjistili otevřenou zlomeninu levé stehenní kosti I. st. podle klasifikace Gustilo, Mendoza, Wiliams (1984). Pacient byl nadále v bezvědomí, oběhově stabilní. Zjistili jsme oslabené dýchání vlevo, další fyzikální vyšetření bylo bez patologického nálezu.
Zajistili jsme prevenci tetanu podáním TAT, TEGA, byla zahájena antibiotická profylaxe – Unasyn 1,5 g i.v. a 8 hodin (Pfizer Italia S. r. l., Itálie), Gentamicin 320 mg i.v. v jedné dávce (Lek Pharmaceutical d. d., Slovinsko) a bylo pokračováno v tekutinové resuscitaci a arteficální ventilaci. CT vyšetření mozku bylo negativní, na CT hrudníku a břicha byl patrný PNO a kontuze plíce vlevo, malé množsví tekutiny pod játry a v malé pánvi. Provedli jsme levostrannou hrudní drenáž.
Po převozu na operační sál byla provedena zavřená repozice a stabilizace zlomeniny stehenní kosti zevním fixátorem (Rohr system, Synthes GmbH, Švýcarsko). Po operaci byl pacient předán na JIP. Za devět dnů od úrazu po stabilizaci celkového stavu jsme provedli konverzi zevní fixace na nitrodřeňovou OS nepředvrtaným hřebem (UFN, Synthes GmbH, Švýcarsko). Pacient začal rehabilitovat a v rámci prevence VTE byl převeden z nízkomolekulárního heparinu (Clexan 0,4 ml s. c. Aventis Pharma Specialités, Francie) na kumarinový derivát (Lawarin, PLIVA – Lachema a.s., Česká republika). Dne 27. 9. byl pacient propuštěn do domácího léčení.
Po 3 dnech od propuštění se dostavil na ambulanci pro narůstající rezistenci v oblasti zlomeniny, teploty neměl, prokrvení a inervace na periferii končetiny byly v normě. Provedli jsme punkci v místě rezistence s negativním výsledkem, stav byl uzavřen jako tvořící se svalek.
Po dalších 5 dnech se opět dostavil pro bolesti a tvrdý otok stehna, při kontrole byla zjištěna hladina INR 5,7 při předávkování Lawarinem. Periferie končetiny byla bez známek poruchy prokrvení a inervace, provedli jsme opět UZ a RTG vyšetření a stav byl uzavřen jako osifikující myozitida stehna.
Za 6 týdnů od úrazu dominoval v klinickém obraze narůstající otok stehna s fluktuací, při punkci byl nasát hematom, proto jsme indikovali UZ vyšetření, při kterém rentgenolog diagnostikoval pseudoaneryzma hluboké stehenní tepny s průměrem cca 40 mm a s hematomem v okolí.
Pacient byl přijat k hospitalizaci, bylo provedeno angiografické vyšetření, které potvrdilo diagnózu pseudoaneryzmatu hluboké stehenní tepny a v jedné době byl stav řešen embolizací aneuryzmatu 7 spirálami Vortex (3–6 mm) a hystoakrylovým lepidlem. Následně jsme dvakrát punktovali hematom ze stehna pod UZ kontrolou (celkem 450 ml) a pod ATB clonou – Amoksiklav (Lek Pharmaceutical d. d., Slovinsko). Poté byl pacient propuštěn do domácího ošetřování bez další prevence VTE a s povolením postupné zátěže operované končetiny. K úplnému zhojení zlomeniny došlo po 6 měsících od úrazu.
1. Úrazové RTG zlomeniny diafýzy stehenní kosti – foceno ve vakuové dlaze Pic. 1. X-ray of diaphyseal femur fracture – x-rayed in a vacuum cast 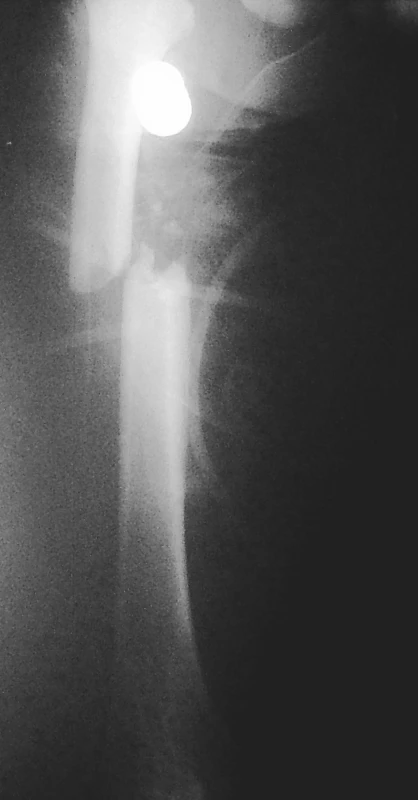
2. RTG obraz primárního ošetření zlomeniny repozicí a naložením zevního fixátoru Pic. 2. X-ray view of primary management of the fracture with its repositioning and external fixation 
3. Angiografické zobrazení pseudoaneuryzmatu hluboké stehenní tepny – začátek plnění pseudoaneuryzmatu Pic. 3. Angiography of a deep femoral artery pseudoaneurysm – filling of the pseudoaneurysm 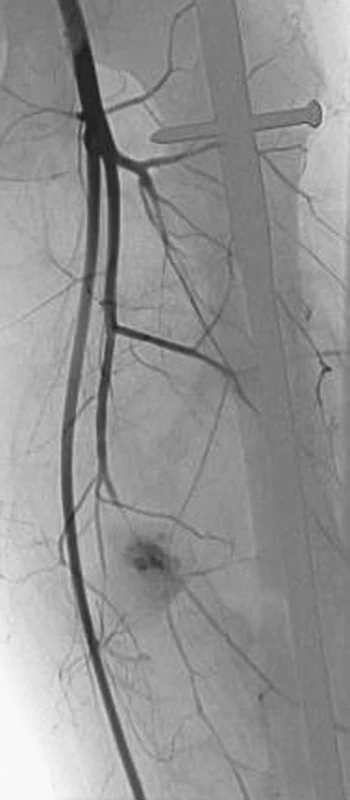
4. Angiografické zobrazení pseudoaneuryzmatu hluboké stehenní tepny – naplněné pseodoaneuryzma Pic. 4. Angiographic view of the deep femoral artery pseudoaneurysm – the aneurysm is filled 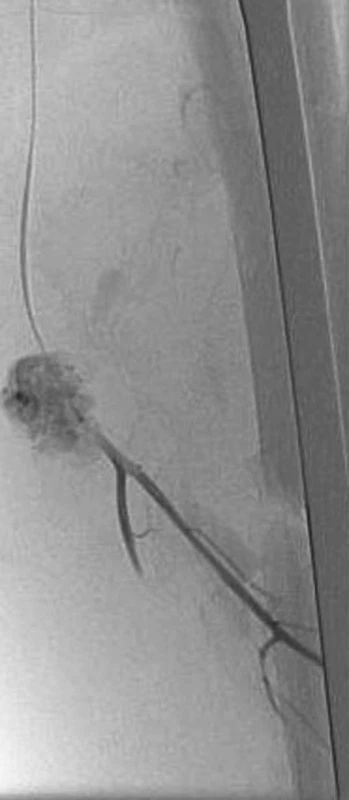
5. 5. Angiografický obraz zavedených spirál do oblasti pseudoaneuryzmatu Pic. 5. Angiographic view of spirals introduced into the pseudoaneurysmal region 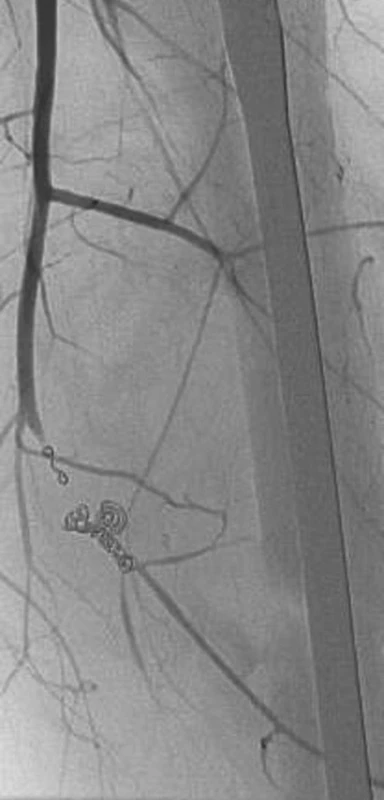
6. RTG obraz stavu po konverzi zevní fixace na nitrodřeňový hřeb, st.p. angiografickém řešení pseudoaneuryzmatu spirálami Vortex Pic. 6. X-ray view of the condition following conversion of external fixation to intramedullary nailing, st.p.angiographic management of the pseudoaneurysm using Vortex spirals 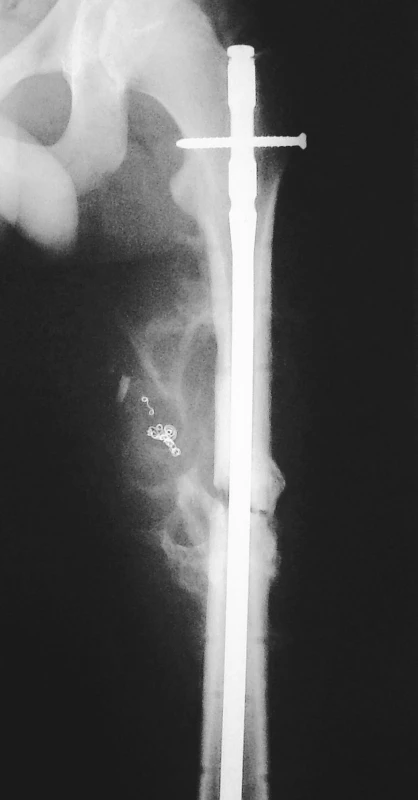
DISKUSE
Pseudoaneuryzma hluboké i povrchové stehenní tepny [1] může být způsobeno při chirurgickém zákroku vrtákem či šroubem zaváděného implantátu a méně často pak samotným poraněním cévní stěny kostními fragmenty. Obvyklým místem poranění je oblast intertrochanterická [2, 3]. Klinicky je třeba na takové poranění myslet při narůstajícím otoku, při poklesu Hb, který jsme v našem případě nekontrolovali, a eventuálně také při krvácení z fasciotomií, kde nelze jasně identifikovat zdroj [4]. Klinické příznaky krevní ztráty mohou být připisovány okultnímu krvácení do GIT či jiným zdrojům, obzvláště u pacientů se sdruženým poraněním [5]. V našem případě dominoval klinickému stavu progredující a nepulzující otok stehna.
Z komplikací pseudoaneuryzmatu stehenní tepny je nejčastěji popisován kompartment syndrom [6]. Možnou komplikací může být i opožděné hojení zlomeniny [7], či krvácení při ruptuře pseudoaneuryzmatu. Diagnóza pseudoaneuryzmatu stehenní tepny bývá obvykle stanovena s odstupem až několika týdnů, někdy i let, a to na základě angiografického vyšetření či dopplerovského UZ. Léčba pseudoaneuryzmatu bývá obvykle angiografická. V některých případech je však vzhledem k lokalizaci nutná chirurgická revize tepny [2, 3].
MUDr. K. Šmejkal
Prokopa Holého 235
500 02 Hradec Králové
Sources
1. Yang, K. H., Park, H. W., Park, S. J. Pseudoaneurysm of the superficial femoral artery after closed hip nailing with Gamma nail: report of case. J. Orthop. Trauma, 2002, vol. 16, p. 124–127.
2. Murphy, P. G., Geoghegan, J. G., Austin, O., More-O‘Ferrall R., Quinlain, W. R., Keaveny, T. V. Pseudoaneurysm of the profunda femoris artery due to intertrochanteric fracture of the hip. Arch. Orthop. Trauma Surg., 1999, vol. 119, p. 117–118.
3. Fordyce, A. False aneurysm of the profunda femoris artery following nail and plate fixation of an intertrochanteric fracture: report of case. J. Bone Joint Surg., 1968, vol. 50, 1U41–143.
4. Chong, K. C., Yap, E. C., Lam, K. S., Low, B. Y. Profunda femoris artery pseudoaneurysm presenting with triad of thigh swelling, bleeding and anemia. Ann. Acad. Med. Singapure, 2004, vol. 33, p. 267–269.
5. Wand, J. S., Zuckerman, J. N., Higginson, D. W. Delayed rupture of false aneurysma following a femoral fracture. J. Bone Joint Surg., 1989, vol. 71, p. 700.
6. Karkos, C. D., Hughes, R., Prasad, V., et al. Thigh compartment syndrome as a result of false aneurysm of the profunda femoris artery complicating fixation of an intertrochanteric fracture. J. Trauma, 1999, vol. 47, p. 393–395.
7. Dickson, J. W. False aneurysm after intramedullary nailing of the femur. J. Bone Joint Surg., 1968, vol. 50, p. 144–145.
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2007 Issue 3-
All articles in this issue
- Crossectomy Doesn’t Improve Outcome of Endovenous Laser Ablation of Varicose Veins
- Problematic of Reoperations for Persisting and Recurrent Primary Hyperparathyroidism
- Traumatic Pseudoaneurysm of Arteria Femoralis Profunda – The Case Report
- Penetrating Thoracic Injury – Seven-Year Experience with its Diagnostics and Treatment
- Lung Sequestration as an Accidental Finding in Adulthood. Surgical Therapy
- Partial Mastectomy vs. Breast Ablation in Treatment of Invasive Lobulary Carcinoma
- Reconstruction of Soft Tissue Defects of Lower Leg, Ankle and Foot using Sural Flap
- New Aspects in Enteral Nutrition in Critical Patients at the Surgical Intensive Care Unit
- Shot Injury of the Thorax Associated with the Left Carotid Trauma – A Case Review
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Lung Sequestration as an Accidental Finding in Adulthood. Surgical Therapy
- Partial Mastectomy vs. Breast Ablation in Treatment of Invasive Lobulary Carcinoma
- Reconstruction of Soft Tissue Defects of Lower Leg, Ankle and Foot using Sural Flap
- Crossectomy Doesn’t Improve Outcome of Endovenous Laser Ablation of Varicose Veins
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

