-
Medical journals
- Career
Náhle vzniklá percepční nedoslýchavost u dětí: přehled diagnostiky, terapie a prognóza
Authors: V. Kruntorád; Milan Urík; S. Šikolová
Authors‘ workplace: Klinika dětské otorinolaryngologie LF MU a FN Brno
Published in: Otorinolaryngol Foniatr, 71, 2022, No. 2, pp. 68-74.
Category: Original Article
doi: https://doi.org/10.48095/ccorl202268Overview
Úvod: Náhle vzniklá percepční nedoslýchavost (SSHL) u dětí patří mezi akutní stavy. Univerzální diagnosticko-terapeutický algoritmus není definován. Správně stanovená diagnóza klade vysoké nároky na přesně provedené vyšetření sluchu ověřené objektivními vyšetřovacími metodami. Pro adekvátní kompenzaci ztráty sluchu je nezbytná dobře organizovaná následná péče. Metodika a materiál: Retrospektivní analýza 14 dětí se SSHL léčených v letech 2016–2019 v terciárním centru. Hodnocené parametry: věk, pohlaví, stranové postižení, tíže sluchové ztráty, projevy, předpokládaná příčina a léčebný postup. Tíže vstupního postižení byla klasifikována podle metodiky WHO (World Health Organization). Míra zotavení byla hodnocena podle Siegla. Výsledky: Všechny děti byly léčeny methylprednisolonem v iniciální dávce 5 mg/kg/den. K úplné restituci sluchu došlo v 6 (43 %) případech. K částečnému nebo úplnému selhání léčby došlo v 8 (57 %) případech (v 75 % u levostranné a v 16,7 % u pravostranné SSHL). U pacientů s tinitem došlo ke zlepšení sluchu v 54,5 %, oproti 35,3 % u případů bez tinitu. Věková kategorie 5–10 let vykazovala riziko neúspěchu léčby v 33 %, 10–15 let v 83 % a 15–18 let ve 20 %. Ostatní sledované parametry neměly vliv na efektivitu léčby. Závěr: V našem souboru byla spojena vyšší šance na restituci sluchu u pacientů s přítomností tinitu, pravostranným postižením a s těžší vstupní poruchou sluchu. Věková kategorie 10–15 let vykazovala 3× vyšší riziko neúspěchu léčby oproti ostatním.
Klíčová slova:
detský vek – rehabilitace sluchu – senzorineurální náhle vzniklá nedoslýchavost
Úvod
Náhle vzniklá percepční (senzorineurální) nedoslýchavost (Sudden Sensorineural Hearing loss – SSHL), je definována jako jedno - nebo oboustranná senzorineurální ztráta sluchu větší než 30 dB na 3 sousedících frekvencích tónového audiogramu, rozvíjející se 72 hodin nebo méně [1]. Ztráta sluchu je vztažena ke zdravému uchu nebo předpokládanému prahu sluchu před postižením v případě oboustranné poruchy. Incidence v dětské populaci je udávána 11/100 000 [2]. Za hlavní příčiny vzniku SSHL u dětí jsou považovány malformace vnitřního ucha, infekční či autoimunitní zánět, traumatické poškození a hypoxie. Diskutována je patologická alergická reakce typu II–IV [3]. V rámci diferenciální diagnostiky je zásadní odlišit převodní poruchu sluchu, na kterou pohlížíme zcela jiným diagnosticko-terapeutickým algoritmem.
Diagnostika SSHL
Anamnesticky se cíleně zaměřujeme na přítomnost vady sluchu v pokrevním příbuzenstvu. Pro odlišení již přítomné vady sluchu, zejména u malých dětí je důležité odebrat perinatologickou anamnézu. Předčasné narození či hypotrofie plodu je predispozicí k poruše sluchu. Zjišťujeme přítomnost novorozenecké žloutenky, zvláště jejích vážnějších projevů, jako jádrový ikterus. Významnou příčinou novorozenecké nedoslýchavosti je cytomegalovirová (CMV) infekce, oproti tomu adnátní onemocnění zarděnkami či syfilis se projeví v pozdějším věku, a může tak imitovat SSHL [4]. Zjišťujeme výbavnost otoakustických emisí v rámci novorozeneckého screeningu sluchu a výsledky navazujících vyšetření při záchytu. Další otázky pokládáme s cílem analyzovat vyvolávající faktor: prodělaná meningitida, onemocnění neurotropními herpetickými viry, autoimunitní onemocnění, užívání ototoxických preparátů, úraz hlavy, působení hluku či tlaku. Ověřujeme proběhlé očkování proti příušnicím a spalničkám. Vzhledem k vzrůstající incidenci boreliózy může být důležitá zmínka o přisátí klíštěte. Odebíráme anamnézu otologickou, zaměřenou na projevy středoušního zánětu, kolísání sluchu, zalehnutí ucha, ušní šelesty, bolesti hlavy a poruchy rovnováhy aktuálně i v minulosti. Při nejasné délce trvání potíží mohou být užitečné nepřímé ukazatele, jako preference strany při telefonování, nepozornost, horší prospěch v diktátech či cizích jazycích a podobně. Důležitým ukazatelem je nálada dítěte, jeho osobnost, neurotické projevy. Je třeba mít na paměti, že dítě může nemoc předstírat ze zištných důvodů.
Při klinickém vyšetření je zhodnocen nález na uších, nosu a krku včetně otomikroskopického vyšetření. Z audiologických metod lze při respektování věku a inteligence dítěte využít technik subjektivní audiometrie: behaviorálně posílenou audiometrii, dětský percepční test, audiometrii hrou i tónový audiogram. Mezi objektivní metody patří tympanometrie, třmínkové reflexy, otoakustické emise a vyšetření zvukových evokovaných potenciálů (acoustic evoked potencials – AEP). Vyšetření AEP je nezbytné k vyloučení poruchy ze spektra auditorních neuropatií (auditory neuropathy spectrum disorder – ANSD) a objektivní verifikaci prahu sluchu při nejasnostech. Do palety vyšetřovacích metod náleží také vyšetření vestibulární funkce.
Konziliárně vyžaduje většina pracovišť oční vyšetření, vyšetření pediatrem a neurologem. Neurologické vyšetření je nezastupitelné, protože SSHL může být příznakem onemocnění CNS (roztroušená skleróza, nádory, cévní příhody a další), zvláště při výskytu další ložiskové symptomatologie. Podle konkrétního případu je indikována konzultace genetikem či psychologem/ /psychiatrem.
Sérologicky lze podle geografické lokalizace pracoviště testovat protilátky proti rodině herpes virů, viru příušnic, spalniček, HIV, syfilis, toxoplazmóze a borelióze. Dále se laboratorně vyšetřují hladiny hormonů štítné žlázy, lipidogram, CRP, krevní obraz s diferenciálem a další. Ze zobrazovacích metod je obvykle indikováno vyšetření počítačovou tomografií, magnetickou rezonancí nebo oboje [2]. Obecně je z komparativních studií patrné, že rozsah vyšetření je značně ovlivněn zvyklostmi pracoviště a zkušeností vyšetřujícího. Z doporučení Guideline the American Academy of Otolaryngology – Head and Neck Surgery (AAO-HNS), která jsou vytvořena pouze pro dospělou populaci, zcela vypadává rutinní využití některých vyšetřovacích modalit, jako je laboratorní vyšetření či zobrazovací metody [1].
Pro jistou specificitu dětského věku stojí za pozornost několik poznámek k audiologickému vyšetření. Jak bylo uvedeno výše, SSHL je jasně definovaná nozologická jednotka. Správné stanovení diagnózy je, vedle uvedení časového rámce trvání, vázáno na výsledek audiometrie. Klasická tónová audiometrie je realizovatelná od 3 let věku [5]. Z vlastní zkušenosti víme, že mnohdy ani šestileté dítě zadání vyšetření nechápe. Problematika ohlušení při vyšetřování kostního vedení může dále posunout hranici věku dítěte schopného poskytnout validní odpovědi při vyšetřování [5]. Výraznou roli hraje zkušenost a trpělivost audiologické sestry. Metody behaviorální audiometrie jsou realizovatelné od kojeneckého věku a mohou poskytnout pozoruhodně přesné výsledky [4, 6], ovšem i zde je určitým limitem testování kostního vedení. K přiblížení se validnímu výsledku je nutná fúze subjektivních a objektivních metod vedoucí k odlišení převodní vady [1, 2] jakožto nejčastější příčiny nedoslýchavosti v dětském věku. Dalším argumentem pro rutinní využívání objektivních metod vyšetření sluchu je nutnost vyloučit psychogenní příčinu, takzvanou disociativní poruchu, kdy je informace o zvuku dovedena až do kortexu, ale je odpojena od myšlení jako celku. Disociativní porucha je léčena psychiatrem [7]. Počty verifikovaných genetických příčin poruch sluchu v dětské populaci stoupají pravděpodobně díky lepší informovanosti lékařů a širšímu spektru sekvenovaných onemocnění – next generation sequening [4].
Léčba SSHL
Náhlou nedoslýchavost začínáme léčit ihned, jsou-li splněna její diagnostická kritéria definovaná audiologickým nálezem. Iniciální léčba je indikována do 14 dnů od začátku příznaků [1]. Lékem první volby jsou kortikosteroidy (KS), které mohou ovlivnit průběh nemocí vnitřního ucha různé etiologie. Je známo, že jsou účinné při virových, cévních, autoimunitních, hydropických, syfilitických a dalších postiženích vnitřního ucha [1, 2]. V dostupné literatuře týkající se dětské nedoslýchavosti nepanuje shoda na dávce. Nejčastěji užívaným preparátem je prednisolon v množství 1–3 mg/kg [1, 2, 8–10] v jedné dávce intravenózně denně. Liší se i následná doba podání KS. Obecně jsou podávány 10–14 dnů v sestupné dávce. Délka léčby je ovlivněna jejím efektem. Po normalizaci sluchu je tendence KS vysadit rychleji.
Alternativou celkového podání je intratympanální (IT) aplikace KS. Nejčastěji užívaným lékem je methylprednisolon v dávce 30–40 mg/ml [1, 10], přičemž lze použít 3 způsoby aplikace. Přímou IT injekci, aplikaci kapkami přes tympanostomii či použití knotu zavedeného přes tympanostomii k okrouhlému okénku. Podle většiny autorů je zásadním problémem dětského věku omezená spolupráce dětí při invazivním podávání léku [2]. Provedení tympanostomie u dětí vyžaduje celkovou anestezii. Aplikace léku nemusí být příjemná, dítě nemusí vydržet polohu na boku po předepsanou dobu. Komparativní studie navíc nepřinášejí větší benefit terapeutického účinku IT aplikace oproti celkové [1, 2, 10]. IT aplikace je léčbou volby při kontraindikacích KS celkově.
Daty podloženou součástí léčby SSHL je hyperbarická oxygenoterapie (HBOT)
Doporučení Evropské společnosti pro hyperbarickou oxygenoterapii je následující [11]:
- HBOT je doporučena k léčbě náhlé sen - zorineurální idiopatické nedoslýchavosti společně s kortikoterapií do 14 dnů od vzniku potíží.
- HBOT může být přínosem pro pacienty léčené kortikoterapií po 14 dnech od začátku potíží, ale ne déle než 1 měsíc po začátku potíží, zvláště pro pacienty s těžkou ztrátou sluchu.
- HBOT není doporučena jako jediný léčebný prostředek, není doporučena déle než 6 měsíců od začátku obtíží.
Záchranná léčba (salvage therapy) – doporučení vychází z postupů pro dospělou populaci [1]. Jelikož je strategie iniciální léčby SSHL u dětí stejná jako u dospělých, lze tak předpokládat i o záchranné léčbě. Od 14 dnů do jednoho měsíce po vzniku SSHL nasazujeme záchrannou léčbu. Jedná se o kombinaci KS a HBOT. V případě IT podání KS se okno prodlužuje do 6. týdne od začátku potíží. Dávkování se neliší od iniciální léčby. V případě, že je podaná iniciální léčba KS celkově bez efektu, volí se při léčbě záchranné IT aplikace. Účinnost záchranné IT aplikace KS je ověřena na souboru dětských pacientů [12].
Jako nadějné se jeví použití brimapitidu (AM-111), který je upraven pro IT použití. AM-111 blokuje proteinkinázu c-Jun N-terminal kinase (JNK). Během studií byl zaznamenán terapeutický efekt na řadu etiologií vyvolávajících SSHL. Výhodou je absence nežádoucích účinků kortikoterapie [13].
Další možnosti medikamentózní léčby jsou malé. Symptomaticky léčíme závratě, úzkost a jiné přidružené symptomy. V průběhu léčby a rekonvalescence zajišťujeme klidné a tiché prostředí.
V našich zeměpisných šířkách je opomíjenou kapitolou ušní šelest (tinitus), kterým je SSHL často provázena. Na jeho potlačení využíváme strategií kognitivně-behaviorální psychoterapie, která je použitelná od cca 13 let věku. Šelest lze maskovat specifickými ekvalizačními programy sluchadel. V případě kochleární implantace pro těžkou ztrátu sluchu bývá řešení efektivní i na potlačení tinitu [1].
Rehabilitace sluchu a další sledování
Strategie kompenzace jednostranné nedoslýchavosti v dětském věku se neliší od zažitých postupů. Vycházíme z teze, že přirozený sluch je binaurální, zvláště pak v případě jeho náhlé jednostranné ztráty. Úkolem foniatra je tedy rehabilitovat úroveň sluchu co nejblíže stavu před jeho ztrátou. Akustická protetika nabízí podle tíže vady 3 možné druhy řešení.
Jako první posuzujeme možnost použití sluchadla. Rozhodujeme se na základě prahu sluchu nemocného i zdravého ucha, nelze totiž akceptovat takové zesílení, které by bylo přeslýcháno do zdravého ucha. Druhá možnost zajištění binaurálního sluchu je v případě prahu sluchu horšího než 75 dB kochleární implantace (KI) na postižené straně, optimálně technikou se zachováním zbytků sluchu (hearing preservation). Zbývá spektrum pacientů s vadou sluchu znemožňující využití sluchadla pro přeslech a zároveň nedosahujících úrovně indikačních kritérií KI v ČR. V tom případě je možno uvažovat o aktivním středoušním implantátu.
V případě, že nelze zajistit binaurální sluch, tedy pokud sluchadlová korekce neposkytuje zisk v porozumění nebo pokud je kontraindikace či odmítnutí KI, snažíme se o eliminaci akustického stínu hlavy. Zvukové podněty jsou prezentovány zdravému uchu. Technicky lze zvolit sluchadlovou CROS (contralateral routing of signals) korekci, systémy sluchadel pro kostní vedení nebo hluboko usazená sluchadla, která využívají kostního vedení a u dětí se nepoužívají [14].
V některých případech se jednostranně neslyšící dítě nebo jeho rodič rozhodnou vadu nekorigovat vůbec. Zvláště tehdy, ale i u kompenzované vady sluchu je důležitá řádná edukace na poli preventivním, sociálním a vzdělávacím [15].
Preventivní působení ošetřujícího foniatra/ORL lékaře je na 2 úrovních. Jednak je to ochrana sluchu s doporučením vyvarovat se působení dlouhodobého a pravidelného hluku. Jako bezpečná hladina akustické energie je uváděno 85 dB, rizikové jsou vyšší intenzity se zkracujícím se časovým intervalem. V dětském věku se jedná hlavně o hudbu reprodukovanou do sluchátek (maximální zesílení disponuje 105 dB, což je bezpečné poslouchat cca 5 minut) [16]. Po nástupu do zaměstnání je třeba brát v úvahu hluk na pracovišti, které nemusí být vždy klasifikováno jako rizikové. Dále se jedná o krátce trvající expozice hlasitým zvukům, jako ohňostroje, živá hudba, sbíječky na stavbě apod. V případě, že se dá situace předvídat, je namístě použití ochranných pomůcek (špunty do uší, sluchátka), jejichž účinnost je ztlumení zvuků o cca 30 dB.
Druhá úroveň preventivního působení spočívá ve vysvětlení fenoménu akustického stínu hlavy. Pro hluboké tóny s dlouhou vlnovou délkou je efekt ztlumení zvuku v řádech jednotek decibelů, při vysokých frekvencích kolem 6 000 Hz se jedná o ztrátu intenzity 20 dB [17]. Nárůst ztráty je způsoben krátkou vlnovou délkou vysokých tónů, a tudíž jejich horší schopností „ohnout se“ kolem hlavy. Praktickým důsledkem je zhoršená schopnost diskriminace zvuků přicházejících z nedoslýchavé strany.
Působení foniatra na poli sociálním a vzdělávacím spočívá v zajištění co nejlepšího zvukového komfortu dětí s poruchou sluchu. Jako obecné doporučení je stále platné umístění dítěte do předních lavic, optimálně zdravým uchem k učiteli. Rodiče i učitele poučujeme o možnosti využití vzdálených mikrofonů pro děti nosící sluchovou pomůcku (sluchadlo, implantovatelné systémy). V závislosti na tíži sluchové vady může být ztíženo pracovní uplatnění. V neposlední řadě je třeba podpořit sebevědomí nedoslýchavého dítěte jak ve vztahu k sobě samému, tak k vrstevníkům. V případě zjištění problému je namístě upozornit rodiče na problém a navrhnout řešení, které může spočívat v oslovení individuálního či školního psychologa.
Metodika a materiál
V rámci terciárního centra jsme provedli retrospektivní analýzu dat u dětí se SSHL hospitalizovaných v letech 2016–2019. Data byla vyhledána pomocí klíče diagnóz MKN-10 v databázi nemocničního informačního systému. Kritériem zařazení do studie bylo naplnění definice SSHL: jedno - nebo oboustranná senzorineurální ztráta sluchu větší než 30 dB na 3 sousedících frekvencích tónového audiogramu, rozvíjející se 72 hodin nebo méně.
Statistické zpracování dat bylo cíleno na detekci skupin s různou pravděpodobností úspěchu léčby. K vyhodnocení byl použit rozhodovací strom (CART) s vyhodnocením pomocí Fisher‘s exact test. Za mezní hodnotu hladiny významnosti bylo zvoleno p = 0,05.
Do studie bylo zahrnuto 14 případů. Hodnocenými parametry byly věk, pohlaví, příčina SSHL, délka trvání příznaků ve dnech, postižená strana, stupeň tíže ztráty sluchu podle WHO (tab. 1), doprovodné příznaky – tinitus, vertigo, zalehnutí, cefalea, přítomnost komorbidit, nález na magnetické rezonanci, výsledek objektivních metod audiologie, způsob léčby – kortikoidy, betahistin, hyperbarická oxygenoterapie, klasifikace míry zotavení podle Siegla (tab. 2) [18, 19]; metody kompenzace ztráty sluchu. Vzhledem k malému počtu případů bylo pro potřeby statistiky nutno sloučit postižení sluchu podle WHO do 2 kategorií na lehké – WHO 1 a 2 a těžké – WHO 3 a 4. Ze stejného důvodu došlo ke sloučení míry zotavení podle Siegla na lepší (stupeň 1 a 2) a horší odpověď na léčbu (3 a 4). Všechny děti prošly očním a neurologickým vyšetřením včetně sérologie vybraných neurotropních infekcí (HSV, HZV, CMV, EBV, Lymeská borelióza) s negativním výsledkem, proto tyto údaje nebyly statisticky vyhodnoceny. Souhrn vybraných dat je uveden v tab. 3.
Table 1. Hodnocení závažnosti ztráty sluchu podle Světové zdravotní organizace (WHO).
Tab. 1. Classification of hearing loss by WHO.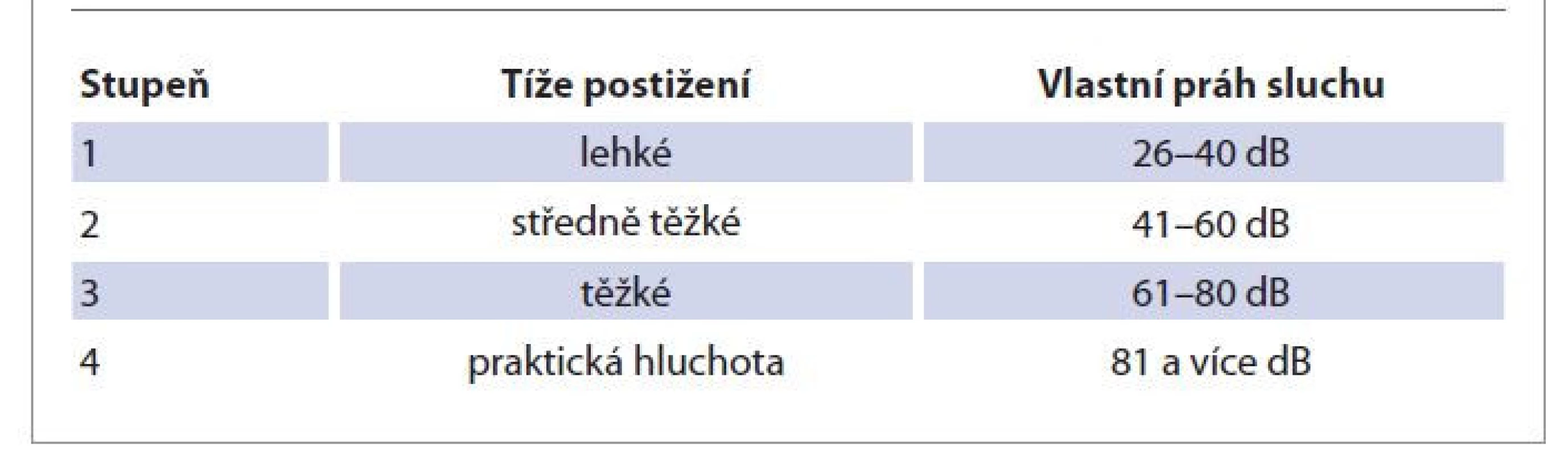
Table 2. Kritéria zotavení sluchu podle Siegla.
Tab. 2. Hearing restitution rate by Siegel’s criteria.
Table 3. Souhrn vybraných dat: doba trvání je uvedena ve dnech před začátkem léčby.
Tab. 3. Summary of selected data: the duration is given in the days before the start of treatment.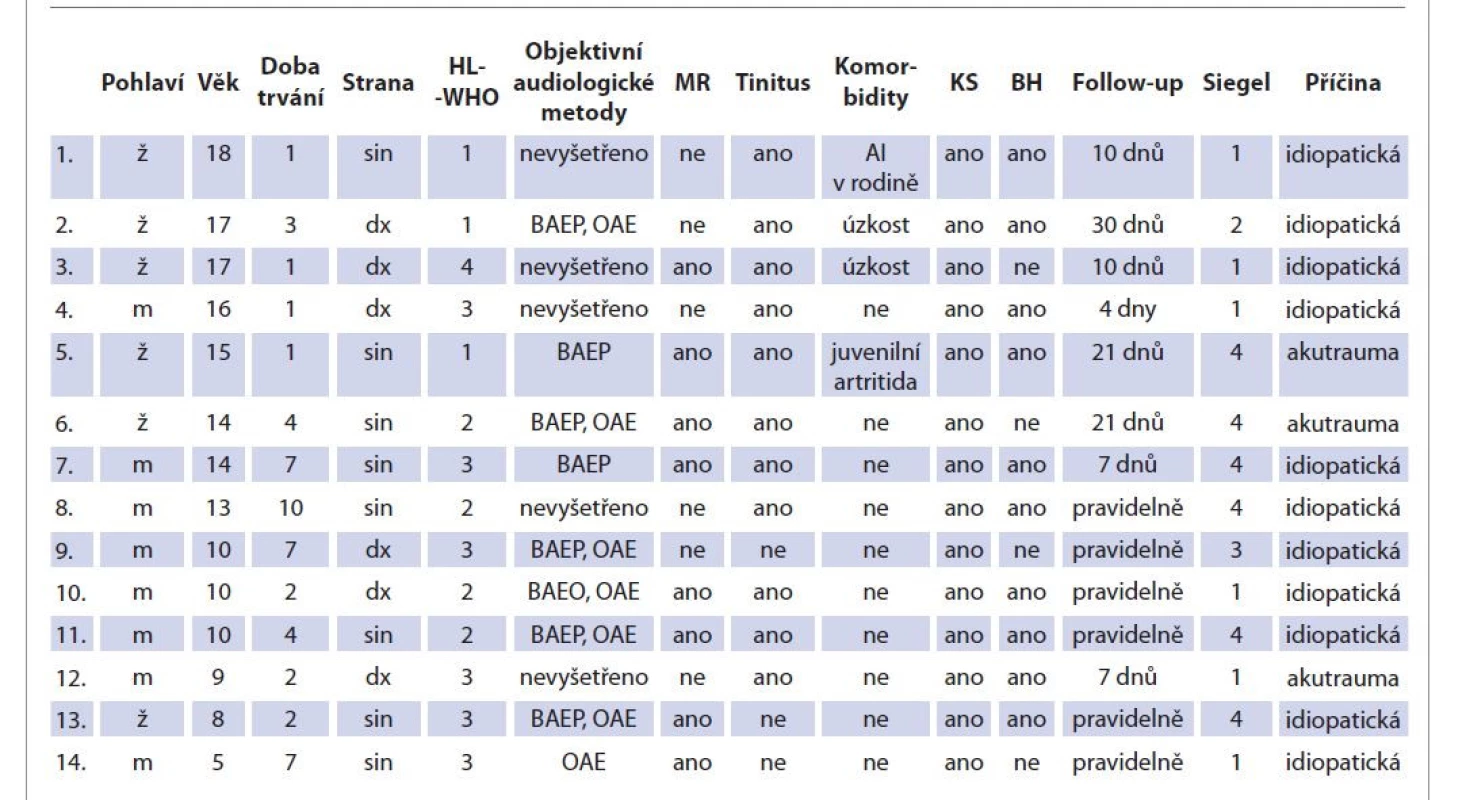
HL-WHO – stupeň ztráty sluchu podle Světové zdravotnické organizace, měřeno tónovou audiometrií, BAEP – kmenové zvukem evokované potenciály, OAE – otoakustické emise, KS – kortikosteroidy (methylprednisolon 5 mg/kg/den iniciálně), BH – betahistin, AI – autoimunitní onemocnění, Siegel – klasifi kace míry zotavení Výsledky
Věkové rozložení pacientů bylo 5–18 let, s mediánem 13,5 roku. Poměr ženy/muži byl 3 : 4. Průměrné trvání potíží bylo 3,7 dne (1–10 dnů). Etiologicky šlo ve 3 (21 %) případech o akutrauma, v 11 (79 %) nebyla příčina zjištěna. Postižená strana byla u 6 dětí pravá (43 %), u 8 levá (57 %). V souboru byly vykázány lehké vstupní ztráty sluchu ve 3 případech (21,4 %), střední ve 4 (28,6 %), těžké v 6 (42,6 %) a zbytky sluchu v 1 (7,4 %). Všechny děti byly vyšetřeny tónovou audiometrií. Z doprovodných příznaků se vyskytovalo ve 13 případech (93 %) zalehnutí ucha, v 11 (78,5 %) tinitus, v 1 (7 %) bolest hlavy a ve 2 (14 %) porucha rovnováhy. Zobrazení magnetickou rezonancí bylo provedeno u 8 dětí s negativním výsledkem. Indikace vyšetření se odvíjela od konsenzu neurologa a foniatra. Z komorbidit bylo u 2 dětí zaznamenáno autoimunitní onemocnění a u 2 úzkostné stavy v anamnéze (tab. 3). Vyšetření objektivními audiologickými technikami bylo provedeno u 9 pacientů (64,3 %) v různé fázi léčby. Všechny děti byly léčeny methylprednisolonem i. v. v iniciální dávce 5 mg/kg podané v ranních hodinách. Dávka byla po 3 dnech snížena na 3 mg/kg a dále postupně na 1 mg/kg. Celkově intravenózní léčba trvala 5–7 dnů, doléčení probíhalo prednisolonem per os s postupným vysazením během 2. týdne léčby. Dávka 5 mg/kg/den byla odvozena od léčby autoimunitních a zánětlivých onemocnění na ostatních klinikách terciární nemocnice. Po dobu intravenózní aplikace vysokých dávek kortikoidů byl monitorován krevní tlak a pulz pro riziko rozvoje arytmií. Nebyly zaznamenány nežádoucí účinky kortikoterapie. U žádného dítěte v tomto souboru nebyla použita IT aplikace kortikoidů ani hyperbarická oxygenoterapie. U 10 dětí (71 %) byla medikace doplněna betahistinem. Plnou restituci sluchu jsme výstupně potvrdili u 6 pacientů (43 %), částečnou obnovu sluchu u 1 (7 %), mírnou obnovu u 1 (7 %) a setrvalý stav bez restituce sluchu u 6 (43 %). Nesourodou položkou bylo hodnocení follow-up, řada dětí byla naposledy vyšetřena před propuštěním. Na naší klinice jsou dále dispenzarizovány 4 děti s trvající poruchou sluchu. U jednoho z nich je sluchová vada kompenzovaná sluchadlem. Sledujeme 2 děti s restitucí sluchu ad integrum.
Diskuze
Rovnoměrné zastoupení pohlaví a postižené strany koreluje s výsledky jiných autorů [2, 19] (tab. 3). Ve srovnání s publikovanou úspěšností úplné restituce sluchu v review literatury Skarzinského et al.: 9–57 % [2] a systémového review jakéhokoliv zlepšení Readinga et al.: 60 % [19], je naše 43% šance na úplné, resp. 57% na jakékoliv zlepšení poměrně vysoká. Zásluhu na tom může mít vyšší dávka KS (5 mg/kg/den), kterou k léčbě využíváme, na rozdíl od většiny autorů, kteří používají dávku 1 mg/kg/den [2, 19]. Výraznou roli může hrát včasné zahájení iniciální léčby ve všech případech, což je považováno za pozitivní prediktivní faktor [2, 20]. Za negativní prediktivní faktor efektu léčby je považováno těžší vstupní postižení sluchu [2, 9, 20], tento trend náš soubor nepotvrzuje (CART, p = 0,5) (graf 1). Rozpor si vysvětlujeme možnou statistickou chybou u malého souboru pacientů. V našem souboru bylo levostranné postižení spojeno s horším zotavením (CART, p = 0,05) (graf 2). Vysvětlení pro tuto skutečnost nemáme, nenalezli jsme ani korelaci v literatuře. Jako v jiných publikovaných pracích [2, 9] je i v našem souboru lepší rekonvalescence spojena s přítomností tinitu (CART, p = 0,5) (graf 3). Věková kategorie 10–15 let byla v našem souboru vystavena nejvyššímu riziku neúspěchu léčby – 83,3 % (CART, p = 0,111) (graf 4). Ve studii z roku 2018 s 67 pacienty publikují Kim et al. horší prognózu u dětí pod 12 let [9]. Ve studii Li et al. z roku 2016 se 136 probandy nebyl prokázán vliv věku na úspěch léčby [6]. Podání betahistinu nemělo v naší studii žádný vliv na výsledek léčby (CART, p = 0,72), stejně jako pohlaví (CART, p = 0,704). Oboje je v souladu s publikovanými texty [2, 20].
Graph 1. Vliv tíže postižení na úspěšnost léčby.
Graph 1. Infl uence of disability severity on treatment success.
Graph 2. Vliv strany postižení na úspěšnost léčby.
Graph 2. Influence of the disability side on the success of treatment.
Graph 3. Vliv přítomnosti tinitu na úspěšnost léčby.
Graph 3. Influence of the presence of tinnitus on the success of treatment.
Graph 4. Vliv věku na úspěšnost léčby.
Graph 4. Influence of age on treatment success.
Načasování vyšetření zvukových evokovaných potenciálů a třmínkových reflexů na našem pracovišti u vybraných pacientů odkládáme týden od začátku léčby. Důvodem jsou vysoké intenzity zvuku používaných ke stimulaci. V případě, že doporučujeme klidový rekonvalescentní režim v tichém prostředí, je namístě otázka vhodnosti vystavovat nemocné vnitřní ucho dalším inzultům. Jako vstupní objektivní diagnostickou metodu volíme vyšetření otoakustických emisí.
Na rozdíl od některých publikovaných studií srovnávaných v práci Skarzinského et al. využíváme v rámci časné diagnostiky spolupráci s neurologem [2]. Důvodem je včasný záchyt ložiskové symptomatologie a z toho plynoucí indikace přednostního zobrazení mozku magnetickou rezonancí a dalších vyšetřeních CNS.
Počtem případů tato studie není ojedinělá [21, 22], nemění to ale nic na tom, že k výsledkům je třeba přistupovat s vědomím velké statistické nepřesnosti. Nebylo dosaženo statistické významnosti dat. Možnosti podrobnějšího zpracování informací s predikcí chování souboru byly limitovány také nehomogenním follow-up. Předložená studie má charakter pilotního výzkumu a může se stát podkladem k designování prospektivního výzkumu. Relevantní objem dat by mohla zajistit spolupráce více pedaudiologických center.
Závěr
Diagnostika náhle vzniklé senzorineurální nedoslýchavosti dětského věku není jednoduchá. Je nezbytné využívat všech možností pedaudiologie úměrně věku, zvláště metod behaviorální audiometrie a vyšetření zvukových evokovaných potenciálů. Všechny případy v našem souboru byly léčeny methylprednisolonem v iniciální dávce 5 mg/kg/den. Platnost dosud publikovaných pozitivních prognostických faktorů úspěšnosti léčby SSHL u dětí byla v našem souboru potvrzena u včasné léčebné intervence a přítomnosti tinitu, naopak lehká ztráta sluchu byla spojena s horším výsledkem. Věková kategorie 10–15 let vykazovala 3× vyšší riziko neúspěchu léčby oproti mladším i starším dětem. Pro adekvátní kompenzaci ztráty sluchu je nezbytná dobře organizovaná následná péče.
Prohlášení o střetu zájmů
Autor práce prohlašuje, že v souvislosti s tématem, vznikem a publikací tohoto článku není ve střetu zájmů a vznik ani publikace článku nebyly podpořeny žádnou farmaceutickou firmou. Toto prohlášení se týká i všech spoluautorů.
ORCID autorů
V. Kruntorád 0000-0002-9699-1173
M. Urík 0000-0002-2872-185X
S. Šikolová 0000-0001-6687-6839
Přijato k recenzi: 21. 3. 2021
Přijato k tisku: 14. 7. 2021
MUDr. Vít Kruntorád
Klinika dětské otorinolaryngologie
LF MU a FN Brno
Černopolní 9
613 00 Brno
Sources
1. Chandrasekhar SS, Tsai Do BS, Schwartz SR et al. Clinical Practice Guideline: Sudden Hearing Loss (Update). Otolaryngol Head Neck Surg 2019; 161 (1_suppl): S1–S45. Doi: 10.1177/0194599819859885.
2. Skarzynski PH, Rajchel J, Skarzynski H. Sudden sensorineural hearing loss in children: a literature review. Journal of Hearing Science 2016; 6 (4): 9–18. Doi: 10.17430/902762.
3. Li G, You D, Ma J et al. The Role of Autoimmunity in the Pathogenesis of Sudden Sensorineural Hearing Loss. Neural Plast 2018; 2018 : 7691473. Doi: 10.1155/2018/7691473.
4. Madell JR, Flexer C, Wolfe J. Pediatric Audiology Casebook. New York, USA: Thieme 2019.
5. Kemaloglu YK, Gunduz B, Gokmen S et al. Pure tone audiometry in children. Int J Pediatr Otorhinolaryngol 2005; 69 (2): 209–214. Doi: 10.1016/ j.ijporl.2004.08.018.
6. Li FJ, Wang DY, Wang HY et al. Clinical Study on 136 Children with Sudden Sensorineural Hearing Loss. Chin Med J (Engl) 2016; 129 (8): 946–952. Doi: 10.4103/0366-6999.179791.
7. Pluháčková D, Janhuba K, Lavička L et al. Psychogenní porucha sluchu u dětí. Otorinolaryngol Foniatr 2015; 64 (4): 213–218.
8. Chen YS, Emmerling O, Ilgner J et al. Idiopathic sudden sensorineural hearing loss in children. Int J Pediatr Otorhinolaryngol 2005; 69 (6): 817–821. Doi: 10.1016/j.ijporl.2005.01.015.
9. Kim JY, Han JJ, Sunwoo WS et al. Sudden sensorineural hearing loss in children and adolescents: Clinical characteristics and age-related prognosis. Auris Nasus Larynx 2018; 45 (3): 447–455. Doi: 10.1016/j.anl.2017.08.010
10. Zhao D, Tong B, Wang Q et al. A comparison of effects of systemic and intratympanic steroid therapies for sudden sensorineural hearing loss: A meta-analysis. J Otol 2016; 11 (1): 18-23. Doi: 10.1016/j.joto.2016.02.002.
11. Mathieu D, Marroni A, Kot J. Tenth European Consensus Conference on Hyperbaric Medicine: recommendations for accepted and non--accepted clinical indications and practice of hyperbaric oxygen treatment. Diving Hyperb Med 2017; 47 (1): 24–32. Doi: 10.28920/dhm 47.1.24-32.
12. Qian Y, Zhong S, Hu G et al. Sudden Sensorineural Hearing Loss in Children: A Report of 75 Cases. Otol Neurotol 2018; 39 (8): 1018–1024. Doi: 10.1097/MAO.0000000000001891.
13. Staecker H, Jokovic G, Karpishchenko S et al. Efficacy and Safety of AM-111 in the Treatment of Acute Unilateral Sudden Deafness-A Double--blind, Randomized, Placebo-controlled Phase 3 Study. Otol Neurotol 2019; 40 (5): 584–594. Doi: 10.1097/MAO.0000000000002229.
14. Smriga D. CROS/BiCROS Fitting and Verification. 2021 [online]. Dostupné z: https: //www.audiologyonline.com/audiology-ceus/course/cros-bicros-fitting-and-verification-34870.
15. Borton SA, Mauze E, Lieu JE. Quality of life in children with unilateral hearing loss: a pilot study. Am J Audiol 2010; 19 (1): 61–72. Doi: 10.1044/1059-0889 (2010/07-0043).
16. Harrison RV. Noise-induced hearing loss in children: A ‚less than silent‘ environmental danger. Paediatr Child Health 2008; 13 (5): 377–382. Doi: 10.1093/pch/13.5.377.
17. Van Wanrooij MM, Van Opstal AJ. Contribution of head shadow and pinna cues to chronic monaural sound localization. J Neurosci 2004; 24 (17): 4163–4171. Doi: 10.1523/ JNEUROSCI.0048-04.2004.
18. Siegel LG. The treatment of idiopathic sudden sensorineural hearing loss. Otolaryngol Clin North Am 1975; 8 (2): 467–473.
19. Reading JCS, Hall A, Nash R. Paediatric Sudden Sensorineural Hearing Loss: Pooled Analysis and Systematic Review. J Int Adv Otol 2021; 17 (1): 64–71. Doi: 10.5152/iao.2020.8902.
20. Lu Y, Zhou L, Imrit TS et al. Sudden Sensorineural Hearing Loss in Children: Clinical Characteristics, Etiology, Treatment Outcomes, and Prognostic Factors. Otol Neurotol 2019; 40 (4): 446–453. Doi: 10.1097/MAO.0000000000002190.
21. Kizilay A, Koca CF. Pediatric Sudden Sensorineural Hearing Loss. J Craniofac Surg 2016; 27 (4): e364–e366. Doi: 10.1097/SCS.0000000 000002630.
22. Pitaro J, Bechor-Fellner A, Gavriel H et al. Sudden sensorineural hearing loss in children: Etiology, management, and outcome. Int J Pediatr Otorhinolaryngol 2016; 82 : 34–37. Doi: 10.1016/j.ijporl.2015.12.022.
Labels
Audiology Paediatric ENT ENT (Otorhinolaryngology)
Article was published inOtorhinolaryngology and Phoniatrics

2022 Issue 2-
All articles in this issue
- Editorial
- Náhle vzniklá percepční nedoslýchavost u dětí: přehled diagnostiky, terapie a prognóza
- Kontaktní endoskopie – nová diagnostická metoda nádorových a přednádorových změn sliznic hlavy a krku
- Sinonazální teratokarcinosarkom
- Zlomenina kostry hrtanu – kazuistika
- Dá sa včasným pooperačným DWI zistiť reziduálny cholesteatóm?
- Náhodná aplikace vteřinového lepidla do nosní dutiny u čtyřleté holčičky – návrh strategie léčby v ORL oblasti
- Založenie ORL oddelenia v Považskej Bystrici a jeho prví protagonisti
- Otorhinolaryngology and Phoniatrics
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Zlomenina kostry hrtanu – kazuistika
- Náhle vzniklá percepční nedoslýchavost u dětí: přehled diagnostiky, terapie a prognóza
- Kontaktní endoskopie – nová diagnostická metoda nádorových a přednádorových změn sliznic hlavy a krku
- Sinonazální teratokarcinosarkom
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

