-
Medical journals
- Career
Koincidence bilaterálního Warthinova tumoru příušních žláz a epitelio-myoepiteliálního karcinomu parafaryngu
Authors: Z. Mateášiková 1; R. Salzman 1; Ivo Stárek 1; J. Michálek 2
Authors‘ workplace: Klinika otorinolaryngologie a chirurgie hlavy a krku LF UP a FN Olomouc 1; Ústav klinické a molekulární patologie LF UP a FN Olomouc 2
Published in: Otorinolaryngol Foniatr, 71, 2022, No. 1, pp. 33-37.
Category: Case Reports
doi: https://doi.org/10.48095/ccorl202233Overview
Epitelio-myoepiteliální karcinom (EMEC) je velice raritní neoplazie nízkého maligního potenciálu, jejíž incidence tvoří méně než 1 % ze všech maligních nádorů slinných žláz. V oblasti parafaryngeálního prostoru může vyrůstat z hlubokého listu příušní žlázy nebo z malých slinných žláz. Autoři prezentují případ 70leté pacientky s progresivní dysfagií a jednostranným vyklenutím paratonzilárního prostoru. Na CT vyšetření se zobrazila suspektní cysta parafaryngeálního prostoru a náhodný nález oboustranných nehomogenních tumorů parotid. Definitivní histologie potvrdila epitelio-myoepiteliální karcinom parafaryngu a Warthinovy tumory v kaudách příušních žláz. Případ ilustruje raritní maligní tumor parafaryngu cystického charakteru, který se klinicky i radiodiagnosticky může jevit jako benigní afekce. Koincidence bilaterálního Warthinova tumoru příušních žláz a epitelio-myoepiteliálního karcinomu parafaryngu nebyla dosud popsána.
Klíčová slova:
slinné žlázy – Warthinův tumor – epitelio-myoepiteliální karcinom – parafaryngealní cysta
Úvod
Neoplazie slinných žláz jsou patomorfologicky různorodé. Makro - i mikroskopické známky můžou ukazovat jak benigní, tak maligní známky tumoru, proto může být diagnostika velice obtížná [1]. Epitelio-myoepiteliální karcinom (EMEC) je low-grade neoplazie tvořící méně než 1 % novotvarů slinných žláz [1, 2]. Nejčastějším místem výskytu je příušní žláza. Diagnostika je hlavně histopatologická i imunohistochemická [1, 3]. První volbou léčby salivárních nádorů je chirurgické odstranění [4]. Metastatické šíření do lymfatických uzlin u EMEC není typické [3]. Přestože nádor vykazuje obvykle benigní známky, existují i agresivnější varianty s lokálně invazivním růstem a s vysokým rizikem lokoregionální recidivy [5]. Warthinův tumor je druhá nejčastější benigní neoplazie parotické žlázy s výskytem kolem 15 % [6]. Nejčastějším místem výskytu je až v 90 % povrchový lalok příušní žlázy a na rozdíl od jiných benigních tumorů má tendenci k oboustrannému postižení. Malignizace Warthinova tumoru je extrémně vzácná, riziko recidivy po jeho kompletním odstranění je nízké [7, 8]. Kazuistika popisuje v literatuře doposud nepopsaný případ epitelio-myoepiteliálního karcinomu parafaryngeálního prostoru cystického vzhledu s náhodným oboustranným nálezem Warthinových tumorů příušní žlázy. Synchronní nález Warthinova tumoru a EMEC byl podle literatury zaznamenán pouze ve dvou případech [9].
Kazuistika
Pacientka, 70 let, silná kuřačka, byla vyšetřena v ORL ambulanci pro měsíční anamnézu progresivní dysfagie. Při prvním vyšetření byla bez bolestí, afebrilní, bez známek krvácení z dýchacích nebo polykacích cest a také bez známek poškození hlavových nervů. Při vyšetření dutiny ústní a orofaryngu bylo zjištěno vyklenutí pravého paratonzilárního prostoru. Zevně na krku byla bez hmatných rezistencí, kromě drobných rezistencí v oblasti kaud parotis bilaterálně. Provedené CT krku s kontrastem (obr. 1a a 1b) ukázalo v pravém parafaryngeálním prostoru hypodenzní ohraničenou kolekci se sytícím se lemem velikosti 41 x 31 x 56 mm, s vyklenováním do orofaryngu. Dále byla patrná nehomogenní ložiska obou příušních slinných žláz. Následně jsme provedli punkci paratonzilárního prostoru, při které bylo odsáto asi 20 ml zkalené hnědé sekrece. Výsledek cytologického zhodnocení (FNAB) aspirátu byl nediagnostický. Po nasazení antibiotické terapie (cefuroxinum axetilli 500 mg) v trvání jednoho týdne došlo k dočasnému zmírnění dysfagických obtíží. Následně byla doporučena exstirpace suspektní cysty parafaryngu. Při chirurgickém zákroku jsme odstranili povrchový lalok pravé parotické žlázy s ložiskem tumoru (2 x1,5 cm), který byl peroperační histologií verifikován jako Warthinův tumor. Poté jsme transparoticky pokračovali do parafaryngeálního prostoru, kde byl identifikován cystický útvar. Po protnutí ligamentum stylomandibulare, zkrácení dlouhého processus styloideus a protnutí zadního bříška musculus digastricus exponován objemný cystický útvar o velikosti 5 x 4 x 3 cm, který při preparaci v jizvách v oblasti měkkého patra praská. Navzdory prasknutí jsme exstirpovali fragilní útvar in toto. Pooperační průběh a hojení u pacientky bylo klidné, pacientka je doposud bez parézy lícního nervu. Výsledek definitivní histologie cystického ložiska parafaryngu prokázal EMEC nízkého maligního potenciálu (obr. 2), obsahující cystické a zčásti solidní epiteloidní neoplazie s navazujícími úseky slinné žlázy. Nádorová populace byla tvořena duální diferenciací, v periferii tubulů myoepitelovými buňkami, převážně se světlou cytoplazmou a v luminální části epitelovými buňkami s amfofilní cytoplazmou. Jaderná pozitivita Ki-67 dosahující 5–10 % značila nízký maligní potenciál. EMEC vyšetřovaného vzorku prokázal mutaci genu BRAF, COSM476 a COSM775 a taky PIK3CA, bez průkazu mutace HRAS. Vzorek z kaudy parotis byl potvrzen jako Warthinův tumor i z definitivního čtení. S měsíčním odstupem ze superficiální parotidektomie byl odstraněn i tumor z kontralaterální příušní žlázy, který se histologicky opět potvrdil jako Warthinův tumor. Pacientka byla po zákroku bez adjuvantní onkologické terapie, po dobu 5 měsíců je bez recidivy onemocnění.
Image 1. CT snímky v axiální rovině (a) a koronární rovině (b). Šipky ukazují tumory příušní žlázy, hvězdička cystický útvar parafaryngeálního prostoru vpravo (41 x 31 x 56 mm).
Fig. 1. CT images in the axial plane (a) and the coronary plane (b). Arrows indicate parathyroid tumors, asterisk cystic formation of the parapharyngeal space on the right (41 x 31 x 56 mm).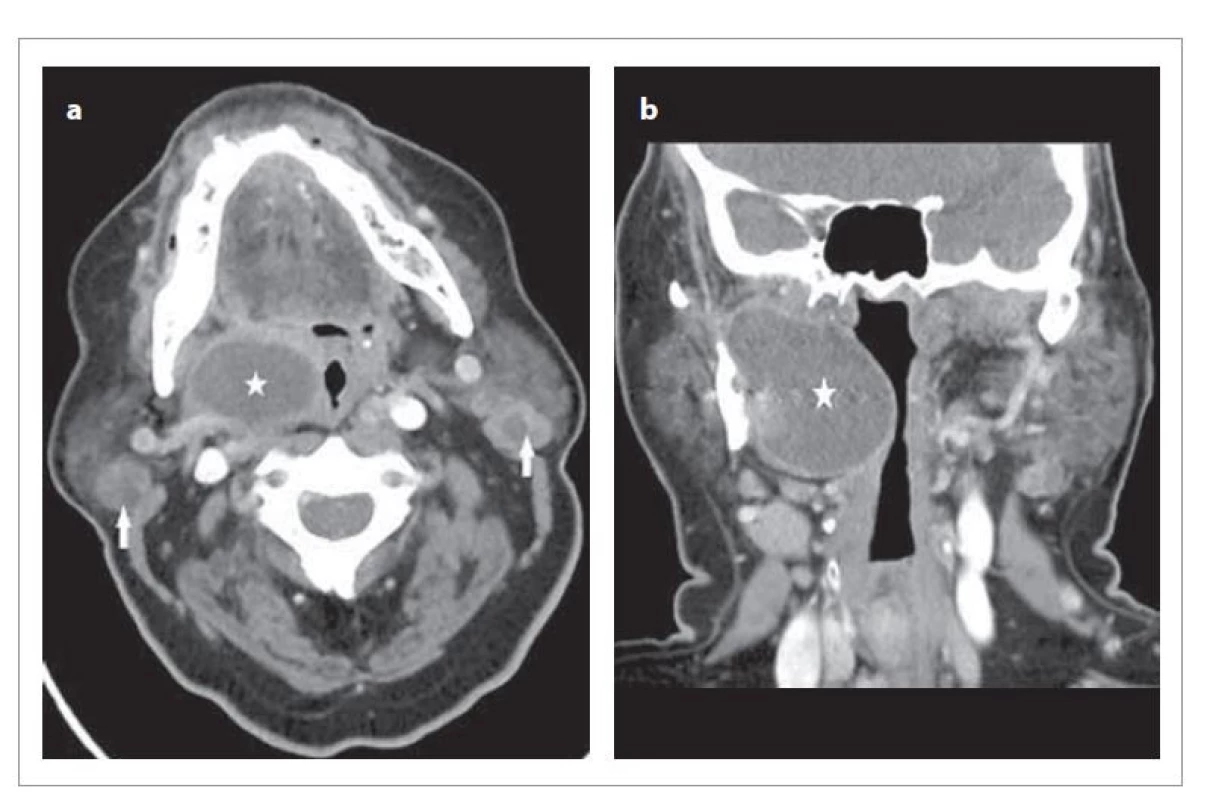
Image 2. Histopatologický obraz epitelio-myoepiteliálního karcinomu, neoplastická populace tvořena tubulárně utvářenými strukturami s bifázickým vzhledem – v periferii tubulů myoepitelovými buňkami, v luminální části epitelovými buňkami, barvení HE (zvětšení 40x).
Fig. 2. Histopathological picture of epithelio-myoepithelial carcinoma, neoplastic population formed by tubularly formed structures with biphasic appearance – in the periphery of the tubules by myoepithelial cells, in the luminal part by epithelial cells, HE staining (magnification 40x).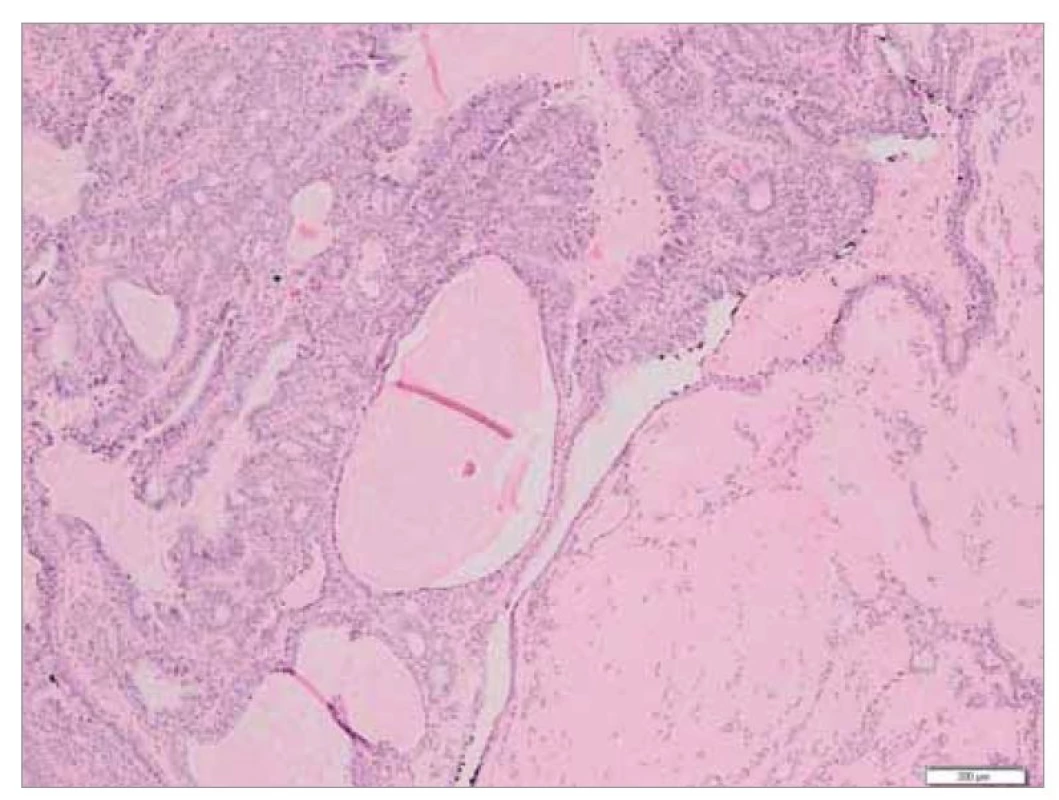
Diskuze
EMEC je velice raritní nádor vycházející nejčastěji z příušní žlázy (60 %) [10, 11]. Popsány jsou i lokality jako parafaryngeální prostor, kde vyrůstá nejčastěji z hlubokého listu příušní žlázy nebo z malých slinných žláz [2]. Výjimečně byl nádor diagnostikován ve vedlejších nosních dutinách [12], průdušnici a bronších [13] nebo i v hypofaryngu [14]. Tumor byl poprvé popsán a pojmenován Donathem et al. v roce 1972 [15], přestože byl již zmíněn v literatuře před rokem 1956 pod různými jmény jako adenomyoepiteliom, clear cell karcinom, clear cell adenom a tubulární solidní adenom [11]. Do WHO klasifikace salivárních nádorů byl zařazen až v roce 1991 jako raritní neoplazie nízkého maligního potenciálu, jejíž incidence činí méně než 1 % všech nádorů slinných žláz [16]. Predilekčně postihuje ženské pohlaví mezi 6. a 7. dekádou [3, 11]. Klinický obraz nádoru není specifický, prezentuje se jako dlouhodobě pomalu rostoucí nebolestivé zduření s nízkou tendencí k metastazování [3]. Může být však přítomna i perineurální a vaskulární invaze [17], v pokročilém stadiu nemoci i parézy hlavových nervů [18]. Chování nádoru odpovídá často klinicky i radiodiagnosticky charakteru benigní léze [3]. Existují však i vysoce agresivní varianty [5]. Cílená punkce tenkou jehlou (FNAC), která je dnes již zlatým standardem v diagnostice zduření v oblasti slinných žláz k rozlišení benigních a maligních afekcí, však nemusí být výtěžná (jako v našem případě). Diagnostika je proto hlavně histologická a imunohistochemická [2]. Mikroskopicky nádor tvoří multinodulární masa, která je dobře ohraničená, ale bez skutečné kapsuly, přes kterou proto může nádor prorůstat do okolí [19]. Typický bifázický vzhled je nejvíce charakteristickou známkou pro diagnózu EMEC. Tvoří ho zejména dvojitá vrstva buněk – vnitřní vrstva kuboidních cytokeratin pozitivních buněk s malým jadérkem a vnější vrstva S-100 pozitivních polygonálních myoepitelových buněk se světlou cytoplazmou [1–3]. Molekulární profil mutací u EMEC je stále málo prozkoumán [20]. Popsané jsou mutace HRAS, AKT1, CTNNB1 a PIK3CA. Nejčastěji se u tumoru vyskytuje HRAS, u které ale není prokázaná korelace mezi mutací a agresivitou nádoru. Protože mutace HRAS byla zjištěna pouze u EMEC na rozdíl od jiných histopatologicky podobných sialomů, Urano et al. navrhují využít průkaz této mutace k diagnostice EMEC [21]. U naší pacientky jsme mutaci HRAS neprokázali.
V našem případě měl EMEC parafaryngu makrocystickou formu, která byla popsána i Maurerem et al. [22]. Námi popisovaný nádor se prezentoval vzhledem rychle rostoucí cysty v parafaryngeálním prostoru, která způsobovala vyklenutí paratonzilárně a progredující dysfagii. Ve většině případů se však tumor prezentuje jako pomalu rostoucí zduření [1–3]. Námi provedená punkce měla za cíl předoperační stanovení diagnózy. Hnisavý aspirát by nás navedl na paratonzilární zánětlivou afekci. Hnědý zkalený (ale nehnisavý) aspirát poukazoval spíše na cystu parafaryngu. Punkce nejspíše vedla k přijizvení cysty v oblasti měkkého patra a nemožnosti exstirpace bez vypuštění jejího obsahu.
Multiplicitní výskyt nádorů slinných žláz je vzácný fenomén s incidencí do 5 % ze všech sialomů [23]. Dominuje převážně oboustranná parotická lokalizace. V histologickém spektru převládá Warthinův tumor [22–24]. Spojení Warthinova tumoru a jiné salivární neoplazie je relativně časté [9]. Nejčastější kombinace je Warthinův tumor a pleiomorfní adenom. V kombinaci s maligní lézí dominuje mukoepidermoidní karcinom [25]. Unilaterální nebo bilaterální neoplazie se tak můžou vyskytnout synchronně i metachronně. U výskytu více než jednoho tumoru je ale nutno odlišit hybridní tumor, ve kterém můžeme najít odlišné histologické typy nádorů s původem ze stejné tkáně [23]. Maiorano et al. jako jediní popsali salivární EMEC u 2 pacientů s Warthinovými tumory bez udání dalších podrobností [9]. Multiplicitní výskyt dvou histopatologicky odlišných sialomů tak navozuje i otázku jejich možného společného genetického původu [26]. Genomické alterace u Warthinova tumoru nebyly dosud podrobněji zkoumány, dosavadní práce však naznačují, že tento nádor se dělí na dvě geneticky rozdílné skupiny [27]. Ani v jedné však není přítomna HRAS mutace, která se přibližně u 80 % případů nachází u EMEC [21]. Rozdílná genetická výbava nepotvrzuje hypotézu identické genetické alterace v těchto dvou sialomech, jde tedy velice pravděpodobně o jejich náhodnou kombinaci.
Chirurgie je metodou volby léčby salivárních nádorů. Jednotný léčebný postup pro EMEC není pro jeho nízkou incidenci stanoven. V případě výskytu nádoru v parafaryngu se využívá totální exstirpace nádoru. Při přítomnosti metastáz do krčních uzlin je nutná krční disekce. Elektivní bloková disekce není vzhledem k nízkému riziku šíření do krčních uzlin indikována. Překvapivě i navzdory low-grade povaze nádoru je zde vysoké riziko (23–50 %) lokoregionální recidivy [17, 28]. U pacientů s agresivním typem nádoru je doporučena adjuvantní radioterapie [17]. Parafaryngeální prostor je relativně těžko chirurgicky dostupná lokalita s možností vícero přístupů. Nejlepší možnou variantou v našem případě byl transparotický přístup s odstraněním povrchového listu příušní žlázy se zde přítomným benigním tumorem. Transparotický přístup umožnil nejen identifikovat a šetřit hlavní kmen lícního nervu, který se stal nejkraniálnějším landmarkem preparace v parafaryngu, ale i výbornou přehlednost celé cysty. Transcervikální přístup by nejspíše neumožnil kompletní odstranění tumoru pro nedostatečnou přehlednost v oblasti horního pólu cysty. Na omezenou přehlednost (v laterokaudálním aspektu tumoru) bychom narazili i při čistě transorálním přístupu. Při volbě přístupu by měla být zvažována nejen velikost tumoru a jeho vztah k bázi lební, ale i preference operatéra.
Závěr
EMEC je obvykle neoplazie nízkého maligního potenciálu vyrůstající nejčastěji ze slinných žláz s tendencí k rekurenci. Případ ilustruje raritní koincidenci bilaterálních Warthinových tumorů příušní žlázy a epitelio-myoepiteliálního karcinomu parafaryngu, která je v literatuře poprvé zaznamenána. Parafaryngeální prostor je výjimečně místem výskytu daného tumoru, který může vykazovat benigní klinické i radiodiagnostické známky připomínající vzhled paratonzilárního abscesu nebo cystického útvaru. Při stanovení diagnózy by neměla být v diferenciální diagnostice diagnóza nádoru opomenuta. V případě parafaryngeálního umístnění je doporučována úplná exstirpace tumoru.
Prohlášení o střetu zájmů
Autorka práce prohlašuje, že s v souvislosti s tématem, vznikem a publikací tohoto článku není ve střetu zájmů a vznik ani publikace článku nebyly podpořeny žádnou farmaceutickou firmou. Toto prohlášení se týká všech spoluautorů.
Grantová podpora
Práce byla podpořena institucionální podporou MZ ČR – RVO (FNOL 00098892) a interním grantem Univerzity Palackého v Olomouci IGA LF 2021-21.
ORCID autorů
Z. Mateášiková ORCID 0000-0003-4649-9225,
R. Salzman ORCID 0000-0001-5705-5510,
I. Stárek ORCID 0000-0003-1207-6400,
J. Michálek ORCID 0000-0002-3454-5880.
Přijato k recenzi: 14. 10. 2020
Přijato do tisku: 8. 11. 2020
MUDr. Zuzana Mateášiková
Klinika otorinolaryngologie a chirurgie hlavy a krku
LF UP a FN Olomouc
I. P. Pavlova 185/6
779 00 Olomouc
Sources
1. Arora SK, Sharma N, Bhardwaj M. Epithelial myoepithelial carcinoma of head and neck region. Indian J Otolaryngol Head Neck Surg 2013; 65 (Suppl 1): 163–166. Doi: 10.1007/s12070-011-0414-4.
2. Panda NK, Patro SK, Verma RK et al. Epithelio-myoepithelial carcinoma of masseteric space: a case report. Indian J Surg Oncol 2017; 8 (2): 240–244. Doi: 10.1007/s13193-016-0537-x.
3. Sharma S, Patankar S. An unusual case of epithelial-myoepithelial carcinoma of the parotid gland radiologically simulating a benign lesion. J Oral Maxillofac Pathol 2014; 18 (1): 118–120. Doi: 10.4103/0973-029X.131935.
4. Stárek I, Salzman R, Skálová A et al. Doporučené postupy v diagnostice a léčbě nádorů příušní žlázy. Otorinolaryngol Foniatr 2017; 66 (3): 119–126.
5. Tralongo V, Daniele E. Epithelial-myoepithelial carcinoma of the salivary glands: a review of literature. Anticancer Res 1998; 18 (1B): 603–608.
6. Bussu F, Parrilla C, Rizzo D et al. Clinical approach and treatment of benign and malignant parotid masses, personal experience. Acta Otorhinolaryngol Ital 2011; 31 (3): 135–143.
7. Chulam TC, Noronha Francisco AL, Goncalves Filho J et al. Warthin‘s tumour of the parotid gland: our experience. Acta Otorhinolaryngol Ital 2013; 33 (6): 393–397.
8. Yoo GH, Eisele DW, Askin FB et al. Warthin‘s tumor: a 40-year experience at The Johns Hopkins Hospital. Laryngoscope 1994; 104 (7): 799–803. Doi: 10.1288/00005537-199407000-00 004.
9. Maiorano E, Lo Muzio L, Favia G et al. Warthin‘s tumour: a study of 78 cases with emphasis on bilaterality, multifocality and association with other malignancies. Oral Oncol 2002; 38 (1): 35–40. Doi: 10.1016/s1368-8375 (01) 00019-7.
10. Batsakis JG, el-Naggar AK, Luna MA. Epithelial-myoepithelial carcinoma of salivary glands. Ann Otol Rhinol Laryngol 1992; 101 (6): 540–542. Doi: 10.1177/000348949210100617.
11. Simpson RH, Clarke TJ, Sarsfield PT et al. Epithelial-myoepithelial carcinoma of salivary glands. J Clin Pathol 1991; 44 (5): 419–423. Doi: 10.1136/jcp.44.5.419.
12. Jin XL, Ding CN, Chu Q. Epithelial-myoepithelial carcinoma arising in the nasal cavity: a case report and review of literature. Pathology 1999; 31 (2): 148–151. Doi: 10.1080/003130299105 340.
13. Pelosi G, Fraggetta F, Maffini F et al. Pulmonary epithelial-myoepithelial tumor of unproven malignant potential: report of a case and review of the literature. Mod Pathol 2001; 14 (5): 521–526. Doi: 10.1038/modpathol.3880 341.
14. Guan M, Cao X, Wang W et al. Epithelial-myoepithelial carcinoma of the hypopharynx: A rare case. Oncol Lett 2014; 7 (6): 1978–1980. Doi: 10.3892/ol.2014.2024.
15. Donath K, Seifert G, Schmitz R. Diagnosis and ultrastructure of the tubular carcinoma of salivary gland ducts. Epithelial-myoepithelial carcinoma of the intercalated ducts. Virchows Arch A Pathol Pathol Anat 1972; 356 (1): 16–31.
16. Seifert G. Histological classification of salivary gland tumours. In: Histological Typing of Salivary Gland Tumours. World Health Organization. Springer, Berlin, Heidelberg: 1991. Doi: 10.1007/978-3-642-84506-2_2.
17. Politi M, Robiony M, Avellini C et al. Epithelial-myoepithelial carcinoma of the parotid gland: Clinicopathological aspect, diagnosis and surgical consideration. Ann Maxillofac Surg 2014; 4 (1): 99–102. Doi: 10.4103/2231-0746.133 085.
18. Corio RL, Sciubba JJ, Brannon RB et al. Epithelial-myoepithelial carcinoma of intercalated duct origin. A clinicopathologic and ultrastructural assessment of sixteen cases. Oral Surg Oral Med Oral Pathol 1982; 53 (3): 280–287. Doi: 10.1016/0030-4220 (82) 90304-8
19. Bakshi J, Budhiraja G, Gupta K et al. Epithelial-myoepithelial carcinoma of parotid gland – a surprising clinical entity. Surgical Science 2012; 3 (5): 5. Doi: 10.4236/ss.2012.35055.
20. Chiosea SI, Miller M, Seethala RR. HRAS mutations in epithelial-myoepithelial carcinoma. Head Neck Pathol 2014; 8 (2): 146–150. Doi: 10.1007/s12105-013-0506-4.
21. Urano M, Nakaguro M, Yamamoto Y et al. Diagnostic significance of HRAS mutations in epithelial-myoepithelial carcinomas exhibiting a broad histopathologic spectrum. Am J Surg Pathol 2019; 43 (7): 984–994. Doi: 10.1097/PAS.0000000000001258.
22. Maurer MH, Gartenschlager S, Dietrich C. Giant epithelial-myoepithelial carcinoma of the parotid gland. Clin Imaging 2009; 33 (3): 237–239. Doi: 10.1016/j.clinimag.2008.11. 013.
23. Ochal-Choinska A, Bruzgielewicz A, Osuch-Wojcikiewicz E. Synchronous multiple unilateral parotid gland tumors of benign and malignant histological types: case report and literature review. Braz J Otorhinolaryngol 2019; 85 (3): 388–392. Doi: 10.1016/j.bjorl.2016.03.002.
24. Hattori K, Murai N, Kusano J et al. Bilateral epithelial-myoepithelial carcinoma of the parotid glands. Head Neck 2016; 38 (3): E73–75. Doi: 10.1002/hed.24179.
25. Stárek I. Multiplicitní nádory slinných žláz. Otorinolaryngol Foniatr 1993; 42 (1): 25–27.
26. Stárek I, Černý L, Komínek P. Nádory hlubokého laloku příušní žlázy. Chor hlavy a krku 1993; 2 (3/4): 48–51.
27. Wemmert S, Willnecker V, Sauter B et al. Genomic alterations in Warthin tumors of the parotid gland. Oncol Rep 2014; 31 (4): 1899 – –1904. Doi: 10.3892/or.2014.3028.
28. Chaudhari P, Kaur J, Nalwa A et al. Epithelial myoepithelial carcinoma of parotid gland. Indian J Otolaryngol Head Neck Surg 2019; 71 (Suppl 1): 62–65. Doi: 10.1007/s12070-016-1025-x.
Labels
Audiology Paediatric ENT ENT (Otorhinolaryngology)
Article was published inOtorhinolaryngology and Phoniatrics
2022 Issue 1-
All articles in this issue
- Editorial
- The effect of surgical therapy of obstructive sleep apnoea syndrome on Positive Airway Pressure therapy – first results
- Microenvironment of squamous cell carcinoma of the head and neck as an analogy of a healing wound
- Innate immunity of the middle ear and its role in otitis media
- Coexistent parapharyngeal epithelial-myoepithelial carcinoma and bilateral Warthin’s tumors
- Inflammatory myofibroblastic tumour in otorhinolaryngology
- Isolated lesion of the hypoglossal nerve as the result of an internal carotid artery aneurysm – case report
- Jubileum prof. MUDr. Milana Profanta, CSc.
- Životní jubileum doc. MUDr. Jaroslava Slípky, CSc.
- Odešel doc. MUDr. František Šram, CSc.
- Doc. MUDr. Zdeněk Kasl, CSc., odešel
- Otochirurgický workshop v Kajetanoch
- Správa z Open Medical Institute (OMI) – Salzburg Weill Cornell seminára otológie a chirurgie spánkovej kosti
- Comments on the war in Ukraine
- Historie ORL – 100 let
- ENT bodies stand up for Ukraine STATEMENTS IN FULL
- Adaptation and validation of the Czech version of the nasal obstruction symptom evaluation scale (NOSE-cz)
- Otorhinolaryngology and Phoniatrics
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Isolated lesion of the hypoglossal nerve as the result of an internal carotid artery aneurysm – case report
- Adaptation and validation of the Czech version of the nasal obstruction symptom evaluation scale (NOSE-cz)
- Microenvironment of squamous cell carcinoma of the head and neck as an analogy of a healing wound
- Inflammatory myofibroblastic tumour in otorhinolaryngology
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

