-
Medical journals
- Career
Prejavy chronickej granulómovej choroby v ORL oblasti
: M. Navratilova 1,2; G. Bugová 1; M. Jeseňák 3; T. Balhárek 4; M. Janíčková 5; A. Hajtman 1
: Klinika otorinolaryngológie a chirurgie hlavy a krku, Jesseniova lekárska fakulta v Martine, Univerzita, Komenského v Bratislave, Univerzitná nemocnica Martin 1; Oddelenie otorinolaryngológie FNsP F. D. Roosevelta, Banská Bystrica 2; Centrum pre vrodené poruchy imunity, Klinika detí a dorastu, Jesseniova lekárska fakulta v Martine, Univerzita Komenského v Bratislave, Univerzitná nemocnica Martin 3; Ústav patologickej anatómie, Jesseniova lekárska fakulta v Martine, Univerzita Komenského v Bratislave, Univerzitná nemocnica Martin 4; Klinika stomatológie a maxilofaciálnej chirurgie, Jesseniova lekárska fakulta v Martine, Univerzita, Komenského v Bratislave, Univerzitná nemocnica Martin 5
: Otorinolaryngol Foniatr, 67, 2018, No. 4, pp. 119-123.
: Case Reports
Chronická granulómová choroba patrí do skupiny vrodených porúch imunitného systému z oblasti fagocytózy. Ochorenie je spôsobené genetickým defektom jednej so zložiek multienzýmového NADPH - oxidázového komplexu vo fagocytoch, čo vedie k nedostatočnej tvorbe reaktívnych foriem kyslíka a poruche respiračného vzplanutia. Znížená obranyschopnosť sa prejavuje už v rannom veku rekurentnými infekciami (najmä hlboké infekcie kože, orgánové abscesy, lymfadenitídy). V kazuistike demonštrujeme 8-ročné dieťa s geneticky verifikovanou, autozomálne recesívne dedičnou formou, chronickej granulómovej choroby. Cieľom je poukázať na priebeh ochorenia, jeho klinické komplikácie, najmä so zameraním na prejavy v ORL oblasti, a zdôraznenie interdisciplinárneho prístupu v diagnostike a liečbe choroby detského pacienta s vrodenou poruchou fagocytózy.
KLÚČOVÉ SLOVÁ
chronická granulómová choroba (CGD), vrodená porucha imunity, fagocytóza, recidivujúce infekcie, respiračné vzplanutie
ÚVOD
Chronická granulómová choroba (CGD, chronic granulomatous disease) patrí medzi vzácne, vrodené poruchy imunity z oblasti nešpecifickej imunity - fagocytózy. Incidencia ochorenia je celosvetovo uvádzaná v rozmedzí 1 : 250 000 živo narodených detí.
Fagocytóza je jedným zo základných nešpecifických mechanizmov obranyschopnosti organizmu a zohráva dôležitú úlohu v obrane najmä proti baktériám a plesniam. Jeden zo spôsobov pomocou ktorého fagocytujúce bunky usmrcujú a rozkladajú pohltené (fagocytované) mikroorganizmy, je nikotínamid-adenín-dinukleotid-fosfát-oxidázový komplex - NADPH systém (obr. 1). NADPH oxidáza je zodpovedná za produkciu vysoko reaktívnych metabolitov kyslíka ako superoxidový anión, peroxid vodíka a hydroxylový radikál. Chronická granulómová choroba je ochorenie podmienené defektom v génoch, ktoré kódujú súčasti multienzýmového NADPH oxidázového komplexu (obr. 1). U dvoch tretín pacientov je dedičnosť viazaná na chromozóm X a postihuje mužské pohlavie, zatiaľ čo ženy sú prenášačky. Táto forma ochorenia je najzávažnejšia a postihuje transmembránový glykoproteín gp91phox (NOX2). Zvyšná tretina pacientov má vzácnejšie defekty, ktoré sa dedia autozomálne recesívne. Sú spôsobené mutáciami v génoch pre iné súčasti NADPH komplexu - p47phox(gén NCF1), p22phox(gén CYBA), p67phox(gén NCF2), p40phox(gén NCF4) (2,3,10,13) (obr. 1).
1. NADPH oxidázový komplex (2). 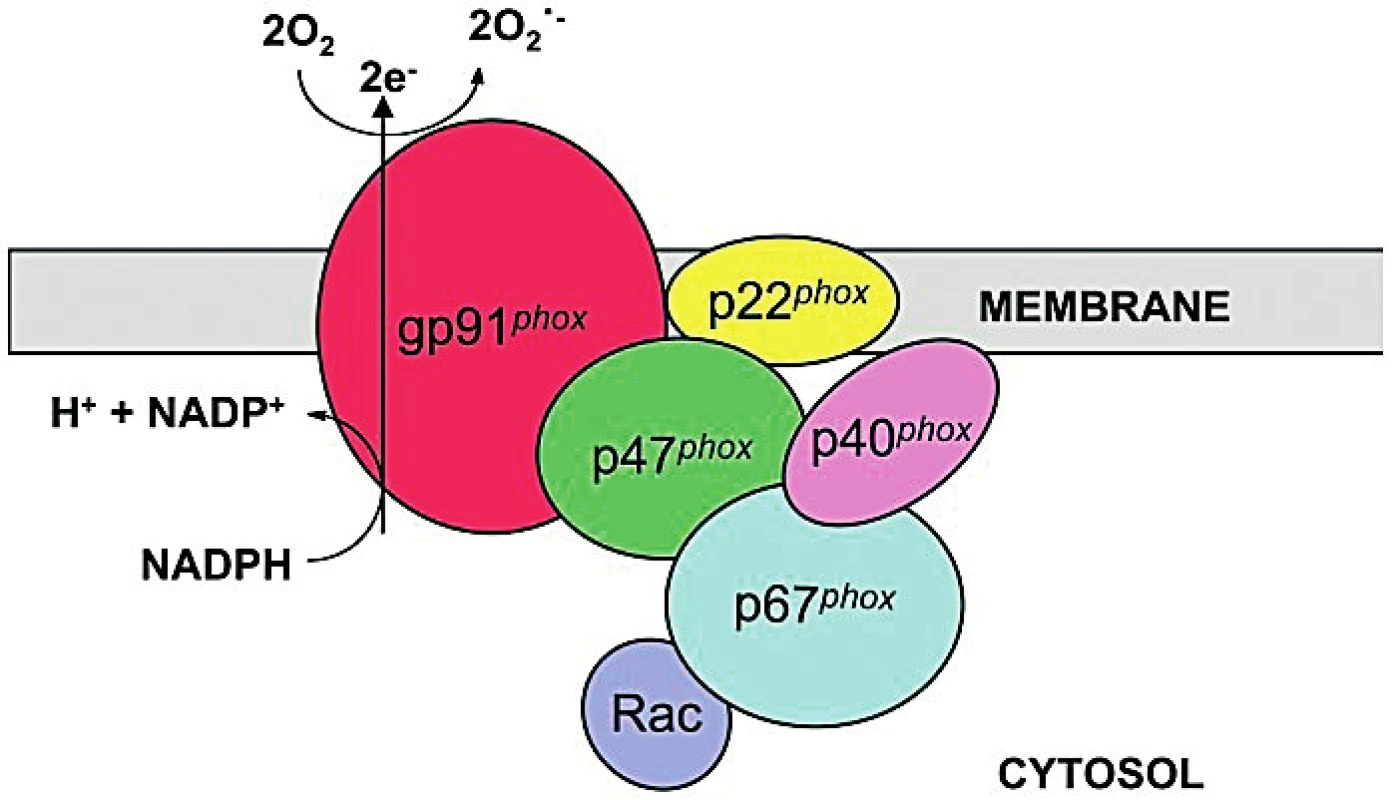
Ochorenie sa prejavuje vyššou náchylnosťou na bakteriálne a mykotické infekcie mäkkých tkanív. Infekcie spôsobujú najmä mikroorganizmy, ktoré tvoria katalázu: stafylokoky, gramnegatívne enterobaktérie z rodu Salmonella, Klebsiella, Serratia a oportúnne patogénna Burkholderia. Pri chronickej granulómovej chorobe sú to aj infekcie vyvolané zástupcami Pseudomonas sp., Aspergillus sp. a Candida. Často prvým prejavom ochorenia u vakcinovaných detí bola v minulosti tzv. BCG-itída, čiže generalizácia BCG vakcinálneho kmeňa v tele dieťaťa. Prvé príznaky ochorenia sa objavujú už v dojčeneckom veku a väčšinu pacientov sa podarí diagnostikovať do piatich rokov života. Vyskytujú sa najmä hnisavé infekcie kože, lymfatických uzlín, pľúc, pečene, sleziny a tráviaceho systému. Porucha zápalovej reakcie súvisí s tvorbou granulómov a granulómových abscesov v týchto orgánoch. Abscesy sú recidivujúce a často vyžadujú chirurgický výkon (2, 4, 9).
KAZUISTIKA
Chlapec je dispenzarizovaný v Centre pre vrodené poruchy imunity KDaD a KpaF JLF UK v Univerzitnej nemocnici v Martine. U dieťaťa vo veku 6 mesiacov potvrdila DNA analýza autozomálne recesívnu formu chronickej granulómovej choroby, zapríčinenú bodovou mutáciou génu NCF2. Ochorenie sa u chlapca prejavilo skoro po narodení. Počas 1. mesiaca života prekonal pneumóniu. V 2. mesiaci ultrasonografické vyšetrenie potvrdilo 15-20 abscesových ložísk v slezine. U chlapca sa opakovali aftózne (herpetiformné) stomatitídy, prejavy folikulitídy a furunkulov na koži s prolongovaným hojením. Z ORL prejavov ochorenia opakovane diagnostikovaná purulentná sekrécia z nosa, protrahované otitídy s nutnosťou paracentézy a krčná lymfonodopatia vo veku 2 rokov. Vzhľadom na skoré stanovenie diagnózy bolo dieťa s CGD od veku 6 mesiacov liečené podľa platných štandardov. Chlapec denne užíva celoživotne kombinovanú antibiotickú a antimykotickú profylaktickú liečbu: trimetoprim/sulfametoxazol a itrakonazol. Klinický stav dieťaťa bol pri liečbe dlhodobo uspokojivý a chorobnosť hodnotená ako veku primeraná.
Vo veku 8 rokov bol chlapec vyšetrený v ORL ambulancii Kliniky otorinolaryngológie a chirurgie hlavy a krku Martin pre ultrasonografický nález krčnej absedujúcej lymfadenitídy submandibulárne vľavo. Indikovaná konzervatívna liečba nemala požadovaný efekt. Bola naplánovaná operácia a absedujúce lymfatické uzliny boli odstránené. Hojenie rany po operácii bolo prolongované a komplikované. S odstupom 3 mesiacov bola potrebná revízia pre dehiscenciu, USG verifikovaný absces v jazve a hnisavú kolekciu v podkoží. Rok po primárnej chirurgickej liečbe vznikol v mieste pôvodnej operačnej rany absces v jazve a bola indikovaná druhá reoperácia. Pre dehiscentnú ranu na krku submandibulárne vľavo (obr. 2) a CT verifikované skolikvované lymfatické uzliny (obr. 3, obr. 4) muselo byť dieťa o 2 mesiace opäť operované. Histopatologické vyšetrenie potvrdilo vo všetkých vzorkách zmeny typu chronickej granulómovej choroby bez identifikácie príčinného patogénu (obr. 5). Od poslednej reoperácie je stav pacienta stabilizovaný, chlapec je dispenzarizovaný a sledovaný v ambulancii.
2. Nález pred (A) a po (B) tretej reoperácii pre dehiscentnú ranu na krku. 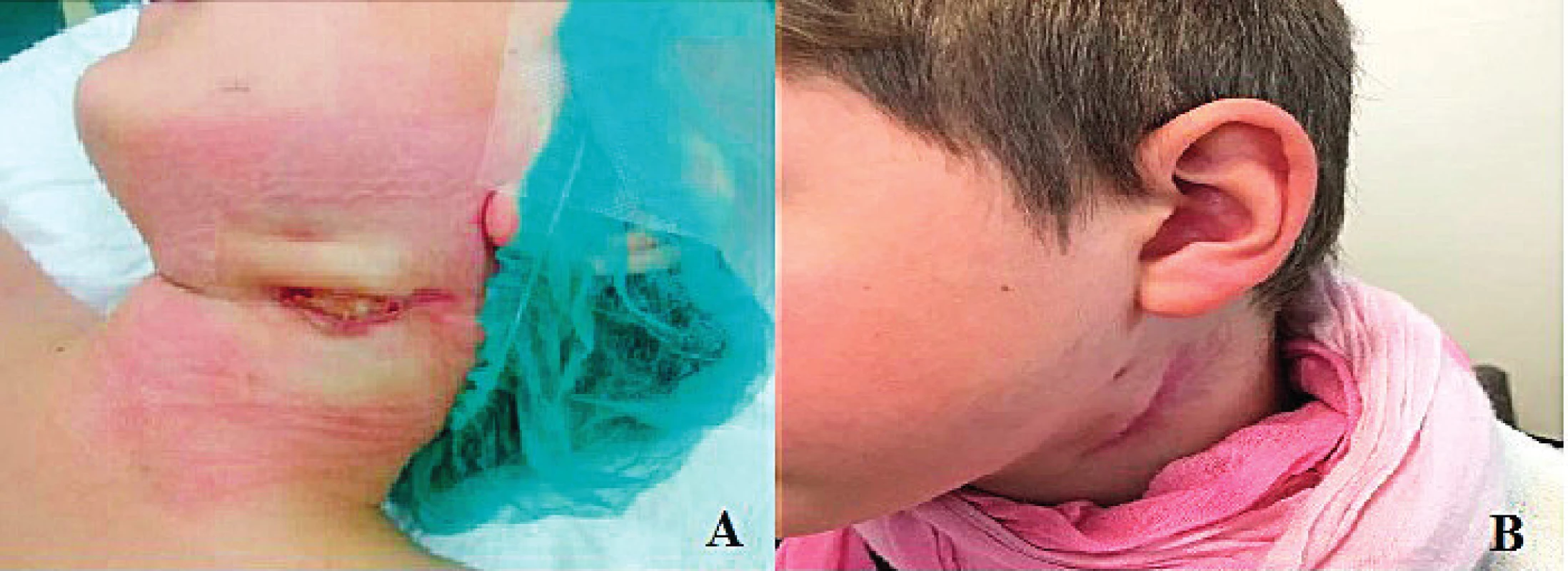
3. CT obraz skolikvovaných lymfatických uzlin. 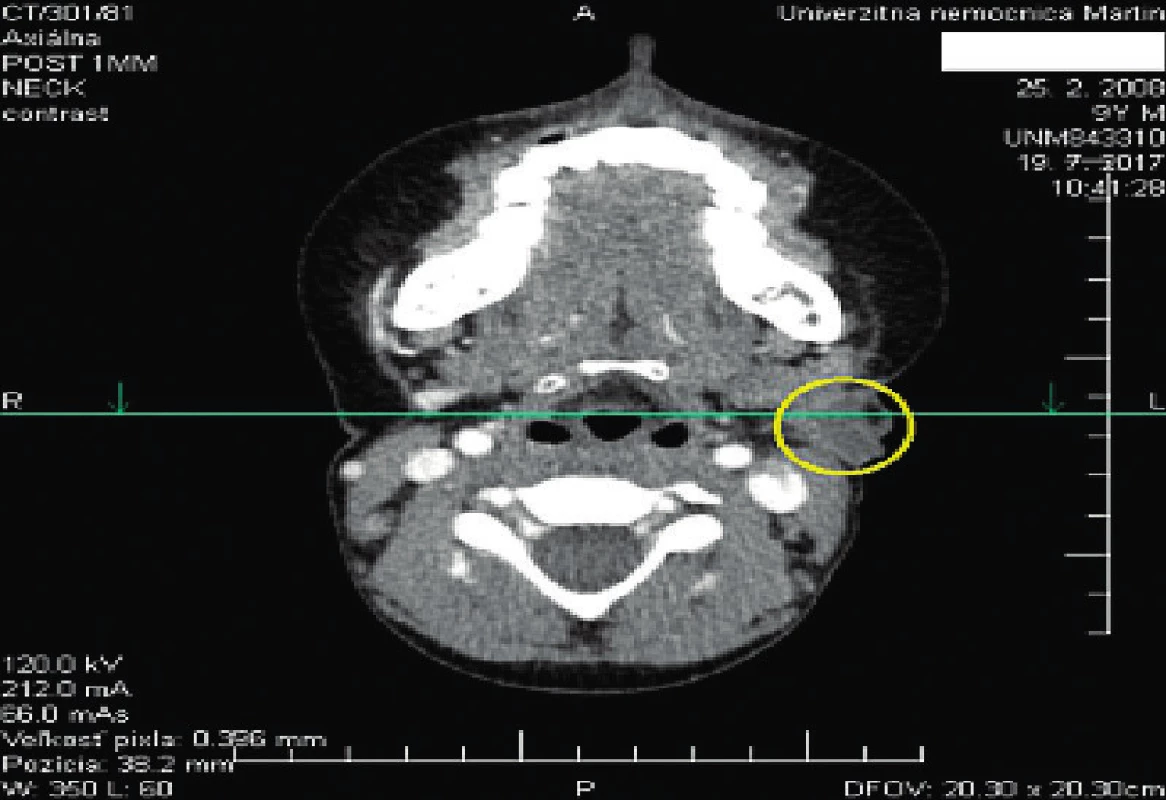
4. Lymfatická uzlina s abscesom a s granulómovým zápalom. 
5. Granulóm s centrálnou infiltráciou leukocytmi v lymfatickej uzline u pacienta s chronickou granulómovou chorobou. Hematoxylín-eozín, zv. 100 x. 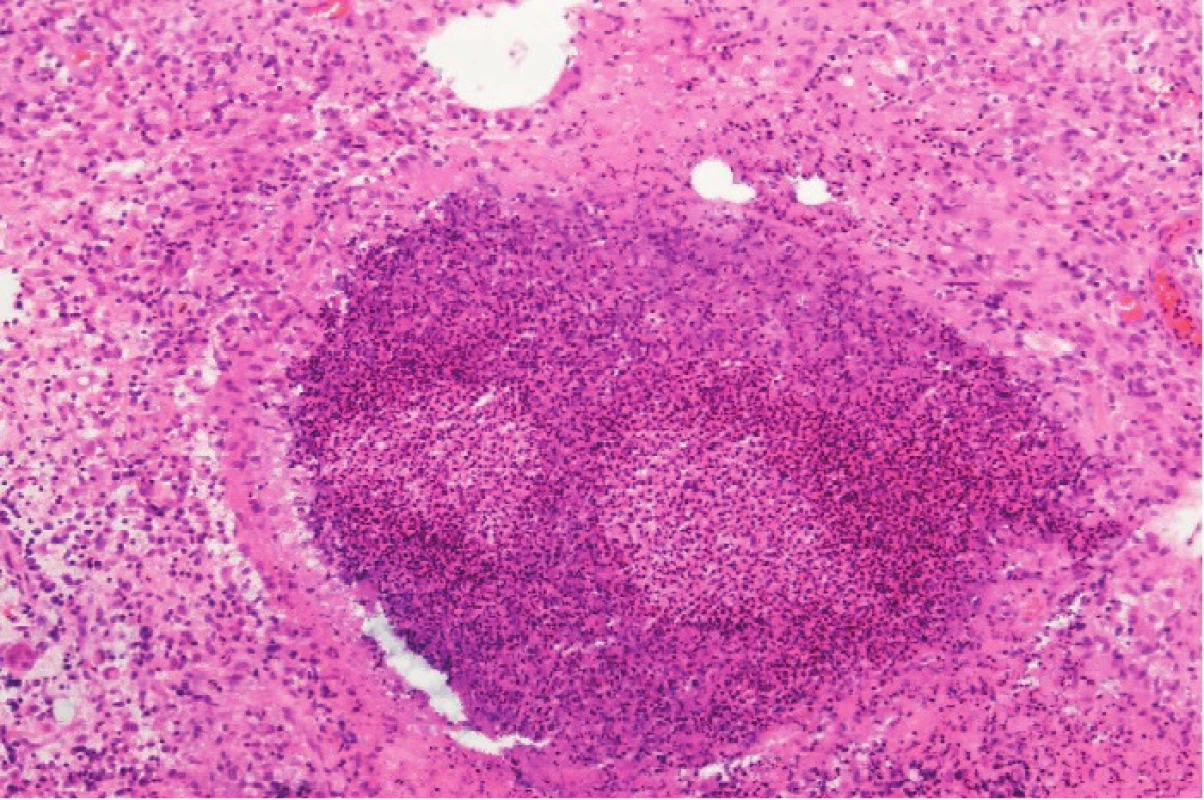
DISKUSIA
Chronická granulómová choroba je klinicky najvýznamnejšou fagocytovou imunodeficienciou, ktorá je charakteristická závažnými bakteriálnymi a mykotickými infekciami ohrozujúcimi život a porušenou zápalovou odpoveďou s tvorbou granulómov. Predpokladá sa, že dysfunkcia neutrofilných fagocytov vedie k nadprodukcii vybraných cytokínov (najmä IL-23), ktoré následne do miesta zápalu atrahujú makrofágy, následne formujúce granulómy. Porucha zápalovej reakcie a tvorba granulómov majú za následok rôznorodé prejavy. Tvoria sa granulómy, ktoré spôsobujú mechanické ťažkosti a obštrukciu lúmenu tráviaceho, urogenitálneho alebo dýchacieho traktu. Granulómové abscesy sa vyskytujú v pľúcach (79 % pacientov), v koži (42 % pacientov) a tiež v lymfatických uzlinách (53 % pacientov), ako u v kazuistike prezentovaného pacienta. Abscesy sú recidivujúce, ich obsah je denzný a ťažko drénovateľný. Liečba často vyžaduje chirurgický výkon. Granulómové abscesy predstavujú závažnú príčinu úmrtnosti pacientov s CGD. Okrem chirurgickej liečby je úspešná aj nízkodávková liečba kortikoidmi v trvaní 2-6 týždňov, ktorá vedie k rýchlej regresii zápalového infiltrátu a masy granulómov, hoci nezriedka je potrebné následne zrealizovať chirurgickú intervenciu (2, 5).
Fagocytóza je jedným so základných nešpecifických mechanizmov obranyschopnosti organizmu. Medzi profesionálne fagocyty patria neutrofilné a eozinofilné granulocyty, monocyty a z nich sa diferencujúce makrofágy. Fagocyty pohlcujú mikroorganizmy, starnúce bunky a rozpadnuté bunkové elementy, degradujú ich a eliminujú z organizmu. Defektná funkcia fagocytov sa u nami prezentovaného dieťaťa s CGD prejavila nielen tvorbou granulómových abscesov v krčných lymfatických uzlinách, ale aj sekundárnym hojením rany na krku po operácii, ktorá si vyžiadala 3 reoperácie (2). Komplikáciou bolo najmä formovanie granulómov a abscesov okolo šicieho materiálu.
Prognóza pacientov s CGD sa od roku 1956, kedy bolo ochorenie prvýkrát popísané, výrazne zlepšila. Pri adekvátnej profylaktickej antibiotickej a antimykotickej liečbe (trimetoprim/sulfametoxazol, itrakonazol), ktorú pacienti užívajú celoživotne, je priebeh ochorenia relatívne mierny. Granulómy, ktoré nereagujú na liečbu antimykotikami, často regredujú po liečbe nízkymi dávkami kortikoidov. Chirurgická liečba je indikovaná pri abscesoch a granulómoch nereagujúcich na inú liečbu. Zatiaľ jedinou kauzálnou liečbou CGD je transplantácia kmeňových buniek, hoci tá má u týchto pacientov vzhľadom na dobre fungujúce ostatné zložky imunity relatívne vysoké riziko komplikácií. Najnovšou experimentálnou liečbou je pre vybraných pacientov génová liečba. U každého pacienta je potrebné na základe klinického stavu starostlivo zvážiť transplantáciu kostnej drene, s ohľadom na možnú toxicitu liečby. Preto je indikovaná až pri ťažkých, život ohrozujúcich stavoch (2, 4, 12).
Liečbu detí s primárnou imunodeficienciou riadi imunológ. Otorinolaryngológ spolupracuje pri liečbe infekcií v ORL oblasti, je zodpovedný za intenzívnu konzervatívnu liečbu, ktorá by mala byť zahájená bez zbytočného čakania. Liečba by mala trvať dlhšie, čím možno predísť ďalším komplikáciám. V prípade jej zlyhania rieši otorinolaryngológ eventuálne hnisavé komplikácie (2, 5).
Ťažké imunodeficiencie sa prejavia závažnými infekciami v prvých mesiacoch života a na ORL vyšetrenie prichádza dieťa s už stanovenou diagnózou. Ak je porucha imunity menej závažná, zohráva otorinolaryngológ pri stanovení diagnózy dôležitú úlohu. Veľká časť menej závažných porúch imunity sa manifestuje práve infekciami horného aerodigestívneho traktu. S tým rozdielom, že u pacienta s imunodeficitom je priebeh ochorenia závažnejší, pomalšie reaguje na liečbu a častejší je prechod do chronického štádia (chronická rinosinusitída s nosovou polypózou alebo bez nej, chronická sekretorická otitída, chronická faryngolaryngitída a ďalšie). Vyvolávateľom sú často podmienené patogény, prípadne plesne. Na vrodenú poruchu imunity treba myslieť ak sú vylúčené iné príčiny recidivujúcich infekcií (adenoidné vegetácie, gastroezofageálna refluxná choroba, alergia, obštrukcia osteomeatálnej jednotky a iné). Tiež v prípade, keď je ako pôvodca ťažkého zápalu identifikovaný oportúnny patogén, alebo keď pri miernej infekcii dôjde k závažnej komplikácii (absces očnice pri rinosinusitíde, subperiostálny alebo mozgový absces pri otitíde) a ak sa vyskytujú dva a viac z 10 varovných príznakov pre primárne imunodeficiencie (2, 5) (tab. 1).
1. Všeobecné varovné príznaky pre primárne imunodeficiencie podľa Európskej spoločnosti pre imunodeficiencie (6). 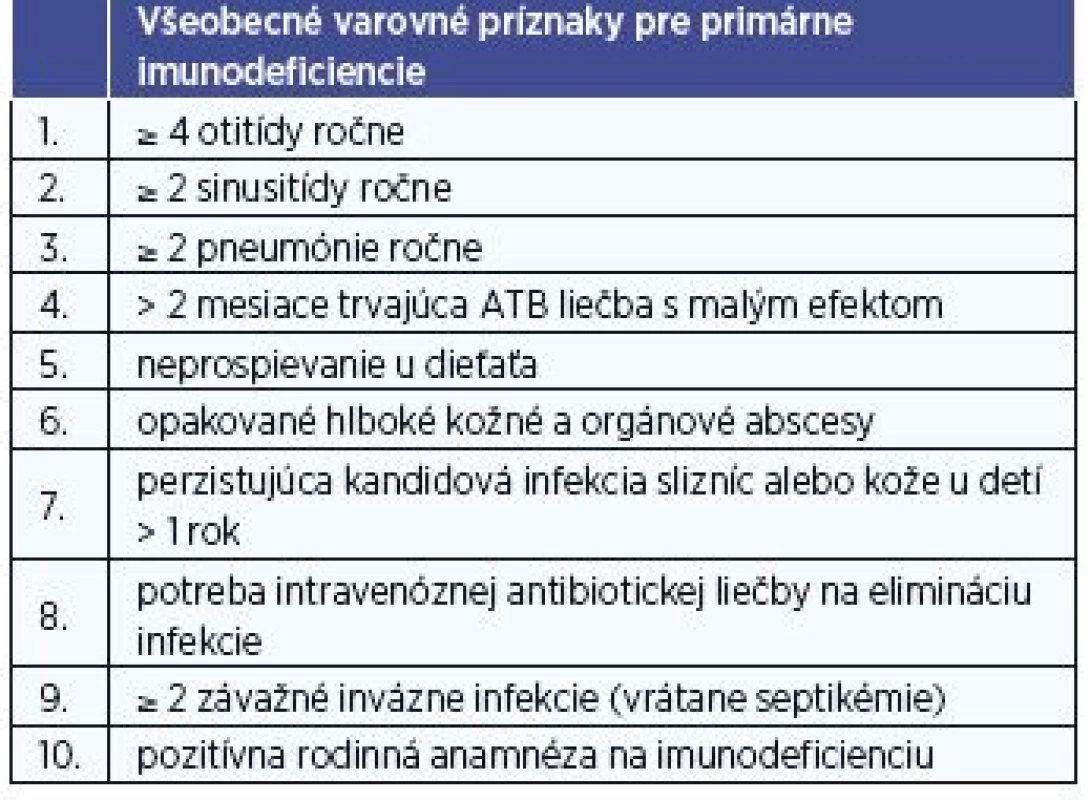
ZÁVER
Vrodené poruchy imunity predstavujú veľkú skupinu ochorení imunitného systému, pri ktorých niektorá alebo viaceré zložky imunitného systému chýbajú, sú potláčané alebo fungujú neprimerane. Podľa toho, ktorá časť imunitného systému je deficientná, možno vrodené imunodeficiencie zjednodušene rozdeliť na protilátkové, bunkové, komplementové, poruchy obranných anatomických bariér a fagocytové vrodené poruchu imunity, kde patrí aj chronická granulómová choroba (2, 5).
Včasné rozpoznanie symptómov a diagnostika umožňujú skoré zahájenie liečby a zlepšenie prognózy pacientov s vrodenou poruchou imunity. Vyšší vek v čase stanovenia diagnózy sa spája s vyššou mortalitou (2). Európska spoločnosť pre imunodeficiencie uvádza 10 varovných príznakov pre primárne imunodeficiencie. Pri prítomnosti 2 a viac z týchto príznakov je potrebné myslieť na ochorenie imunitného systému (tab. 1).
U pacientov s recidivujúcimi alebo chronickými infekciami, s pomalou alebo so slabou odpoveďou na antibiotickú liečbu, je potrebné vykonať imunologické vyšetrenia. Pri diagnostike CGD sú to vyšetrenia zamerané na poruchy fagocytózy. K základným testom patrí vyšetrenie krvného obrazu s diferenciálnym počtom leukocytov. Už toto vyšetrenie odhalí neutropéniu. Fagocytárne imunodeficiencie môžu byť sprevádzané hyperimunoglobulinémiou vo všetkých triedach (IgM, IgG, IgA), pričom hodnoty bunkovej imunity sú väčšinou v medziach normy (5). Stanovenie diagnózy CGD sa riadi tiež podľa kritérií určených Európskou spoločnosťou pre imunodeficiencie a vyžaduje si použitie špecifických vyšetrovacích metód (1, 14). Základom je vyšetrenie oxidačného metabolizmu. Najjednoduchším a najlacnejším je NBT (nitro-blue-tetrazólium-chlorid ) test, pomocou ktorého sa stanovuje oxidačné vzplanutie prostredníctvom chemickej reakcie nitro blue tetrazólia (NBT) s kyslíkovými produktami, ktoré sa prejaví tmavomodrou zrazeninou. Oxidačný metabolizmus je možné stanoviť aj pomocou prietokovej cytometrie použitím DHR (dihydrorodamín) testu. Diagnózu CGD však definitívne potvrdí až molekulovo-genetické vyšetrenie analýzou génových mutácií podjednotiek NADPH - oxidázového komplexu (5).
U 53 % pacientov s chronickou granulómovou chorobou sa tvoria granulómové abscesy v lymfatických uzlinách (5). Krčná lymfonodopatia je u detí častým nálezom. Zväčšené lymfatické uzliny je možné nahmatať asi u 55 % detí vo všetkých vekových skupinách a u 80–90 % detí medzi štvrtým až ôsmym rokom života aj bez zjavnej lokálnej infekcie alebo systémového ochorenia (8).
Pri diferenciálnej diagnostike krčnej, nehnisavej lymfonodopatie, je potrebné myslieť aj na ochorenia spôsobené atypickými, podmienečne patogénnymi mykobaktériami (MOTT = mycobacteria other than tuberculosis), pre ktoré je tiež charakteristický granulómový typ zápalu v lymfatických uzlinách ako u CGD. Tieto oportúnne patogénne baktérie sa bežne vyskytujú v prírodných rezervoároch. Pri infekcii je rovnako diagnostikovaná lokalizovaná lymfadenitída s tendenciou ku kolikvácií, tvorbe píšťal a nehojacich sa jaziev po chirurgickej intervencii. Najčastejšie sú postihnuté submandibulárne uzliny a uzliny hornej jugulárnej oblasti, ktoré tvoria pakety, sú tuhé a nereagujú na bežnú antibiotickú terapiu.
Do diferenciálnej diagnostiky subakútne prebiehajúcej, nehnisavej lymfadenitídy s tvorbou granulómového zápalu, možno zaradiť aj ochorenia zo skupiny zoonóz. Jedna z najčastejšie sa vyskytujúcich je bartonelóza (ochorenie z mačacieho poškriabnutia, cat-scratch disease), vyvolaná G - baktériou Bartonella henselae. Granulómový zápal v lymfatických uzlinách možno dokázať aj pri tularémii, brucelóze, nokardióze a toxoplazmóze (8, 11).
Vrodené poruchy imunity sú zriedkavé ochorenia. Kľúčovým faktorom determinujúcim prognózu ochorenia, ako aj vznik jeho komplikácií a následkov, je včasné stanovenie diagnózy. Starostlivosť o pacientov s vrodenou poruchou imunity si vyžaduje komplexný a interdisciplinárny prístup. U pacientov s recidivujúcimi, protrahovanými a chronickými zápalmi a u pacientov, ktorí nereagujú dostatočne na obvyklú konzervatívnu alebo chirurgickú liečbu, by mal otorinolaryngológ zahrnúť do svojej diferenciálno-diagnostickej rozvahy aj možnú poruchu imunity a pri podozrení konzultovať imunológa (2, 5).
Adresa ke korespondenci:
MUDr. Marcela Navrátilová
Oddelenie ORL FNsP F. D. Roosevelta
Nám. L. Svobodu 1
975 17 Banská Bystrica
Slovenská republika
e-mail: m.navratilova3@gmail.com
Sources
1. Conley, M. E., Notarangelo, L., Etzioni, A.: Diagnostic criteria for primary immunodeficiencies. Representing PAGID (Pan-American Group for Primary Immunodeficiencies) and ESID (European Society for Immunodeficiencies). Clin. Immunol., 93, 1999, 3, s. 190-197.
2. Dinauer, M. C.: Chronic granulomatous disease and other disorders of phagocyte function. Hematology, American Society of Hematology, 2005, s. 89-95.
3. Gardiner, G. J. et al.: A role for NADPH oxidase in antigen presentation. Frontiers in Immunology, 2013, č. 4, s. 295.
4. Janda, A. a kol.: Pacienti s chronickou granulomatózní nemocí v České a Slovenské republice. Alergie, roč. 12, 2010, č. 2, s. 112-120.
5. Jeseňák, M., Bánovčin, P. a kol.: Vrodené poruchy imunity, A-medi Management s.r.o., Bratislava, 2014, s. 580, ISBN 978-80-970825-6-7.
6. Kutluğ, Ş. et al.: Seven chronic granulomatous disease cases in a single-center experience and a review of the literature. Asian Pacific Journal of Allergy and Immunology, 2018, č. 1, s.35-41.
7. Lochmanová, A. a kol.: Význam screeningového vyšetření z hlediska diagnostiky poruch funkce neutrofilních leukocytů (kazuistika). Alergie, roč. 12, 2010, č. 2, s. 139-142.
8. Mihál, V.: Zvětšení lymfatických uzlin u dětí - III. část. Pediatrie pro praxi. roč.2, 2001, s. 61-64.
9. O‘Neill, S. et al.: Genetic disorders coupled to ROS deficiency. Redox Biology, 2015, č. 6, s. 135-156.
10. Roos, D., de Boer, M.: Molecular diagnosis of chronic granulomatous disease. Clinical and Experimental Immunology, 2014, č. 2, s. 139-149.
11. Šlapák, I. a kol.: Dětská otorinolaryngologie. Mladá fronta, a.s., Praha, 2013, s.335, ISBN 978-80-204-2900-1.
12. Zeleník, K., Komínek, P.: Prejavy vrodených porúch imunity v ORL oblasti. Pediatrie pro praxi., roč.14, 2013, s.18-20.
13. www.esid.org
14. www.esid.org/Education/Diagnostic-Criteria-
Labels
Audiology Paediatric ENT ENT (Otorhinolaryngology)
Article was published inOtorhinolaryngology and Phoniatrics

2018 Issue 4-
All articles in this issue
- Factors Affecting Vestibular Compensation in Patients after Vestibular Schwannoma Surgery
- The Etiology, Diagnostics, Nasal Defects Classification and History of Nasal Reconstruction
- The Physiology and Pathophysiology of the Nasal Airflow
- Manifestations of the Chronic Granulomatous Disease in ENT Locality
- Adenoid Cystic Carcinoma of the Trachea
- Otorhinolaryngology and Phoniatrics
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- The Etiology, Diagnostics, Nasal Defects Classification and History of Nasal Reconstruction
- The Physiology and Pathophysiology of the Nasal Airflow
- Manifestations of the Chronic Granulomatous Disease in ENT Locality
- Adenoid Cystic Carcinoma of the Trachea
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

