-
Medical journals
- Career
Současný pohled na adenotomii a tonzilektomii v České republice (dotazníková studie)
: Viktor Chrobok 1; Z. Kabelka 2; Pavel Komínek 3; A. Pellant 4; I. Šlapák 5; J. Janouch 6; Jana Šatanková 1
: Klinika otorinolaryngologie a chirurgie hlavy a krku, FN Hradec Králové, Univerzita Karlova v Praze, LF v Hradci Králové, přednosta prof. MUDr. V. Chrobok, CSc., Ph. D. 1; Klinika ušní, nosní a krční 2. LF UK a FN Motol, Praha, přednosta doc. MUDr. Z. Kabelka, Ph. D. 2; Otorinolaryngologická klinika FN Ostrava, přednosta doc. MUDr. P. Komínek, Ph. D., MBA 3; Klinika otorinolaryngologie a chirurgie hlavy a krku, Pardubická krajská nemocnice, a. s., Fakulta zdravotnických studií Univerzity Pardubice, Pardubice, přednosta MUDr. J. Mejzlík, Ph. D. 4; Klinika dětské otorinolaryngologie LF MU a FN Brno, přednosta prof. MUDr. I. Šlapák, CSc. 5; Katedra veřejného zdravotnictví, Fakulta vojenského zdravotnictví Hradec Králové, Univerzita obrany Brno, vedoucí katedry plk. Ing. M. Procházka, Ph. D. 6
: Otorinolaryngol Foniatr, 61, 2012, No. 2, pp. 83-94.
: Original Article
Bylo provedeno hodnocení současných názorů a faktů o adenotomii a tonzilektomii pomocí dotazníkové studie, které se zúčastnilo 28 ORL pracovišť České republiky. Jednotlivé dotazy byly směřovány na počty a techniku operačních výkonů, způsob předoperačního vyšetření a řešení pooperačního krvácení. Výsledky jsou komentovány jednotlivými autory práce. Jedním z cílů práce je upozornit na možnost využití a legislativní oprávněnost strukturovaného dotazníku ke zjištění poruchy krevní srážlivosti místo laboratorního vyšetření v rámci předoperačního vyšetření u dětí.
Klíčová slova:
adenotomie, tonzilektomie, předoperační vyšetření, krvácení.ÚVOD
V roce 2009 byla publikována v časopise Otorinolaryngologie a foniatrie práce „Problematika předoperačního vyšetření před adenotomií a tonzilektomií u dětí“ (7). Jejím cílem bylo sdělit ORL lékařům výsledek několikaměsíčního jednání odborných společností o následné dohodě, že laboratorní vyšetření hemokoagulace (APTT, Quick) lze nahradit strukturovaným dotazníkem zaměřeným na zjištění poruchy krevní srážlivosti (tab. 1). Současně byla uvedena doporučení, jak pracovat s dotazníkem, která zde opakujeme:
- dotazník s rodiči vyplňuje pediatr zajišťující předoperační vyšetření;
- řádně vyplněný dotazník musí být podepsaný vyšetřujícím pediatrem a jedním z rodičů (pozn. pravděpodobně dle nové legislativy bude nutný podpis obou rodičů od 1. dubna 2012);
- dotazník je odeslán s dítětem k přijetí na ORL pracoviště, kde bude dotazník součástí ORL dokumentace;
- v případě nejistoty při vyplnění dotazníku nebo zjištění podezření či poruchy koagulace pediatr, event. ve spolupráci s hematologem, zajistí příslušná laboratorní vyšetření (KO, APTT, Quick).
1. Dotazník ke zjištění poruchy krevní srážlivosti. 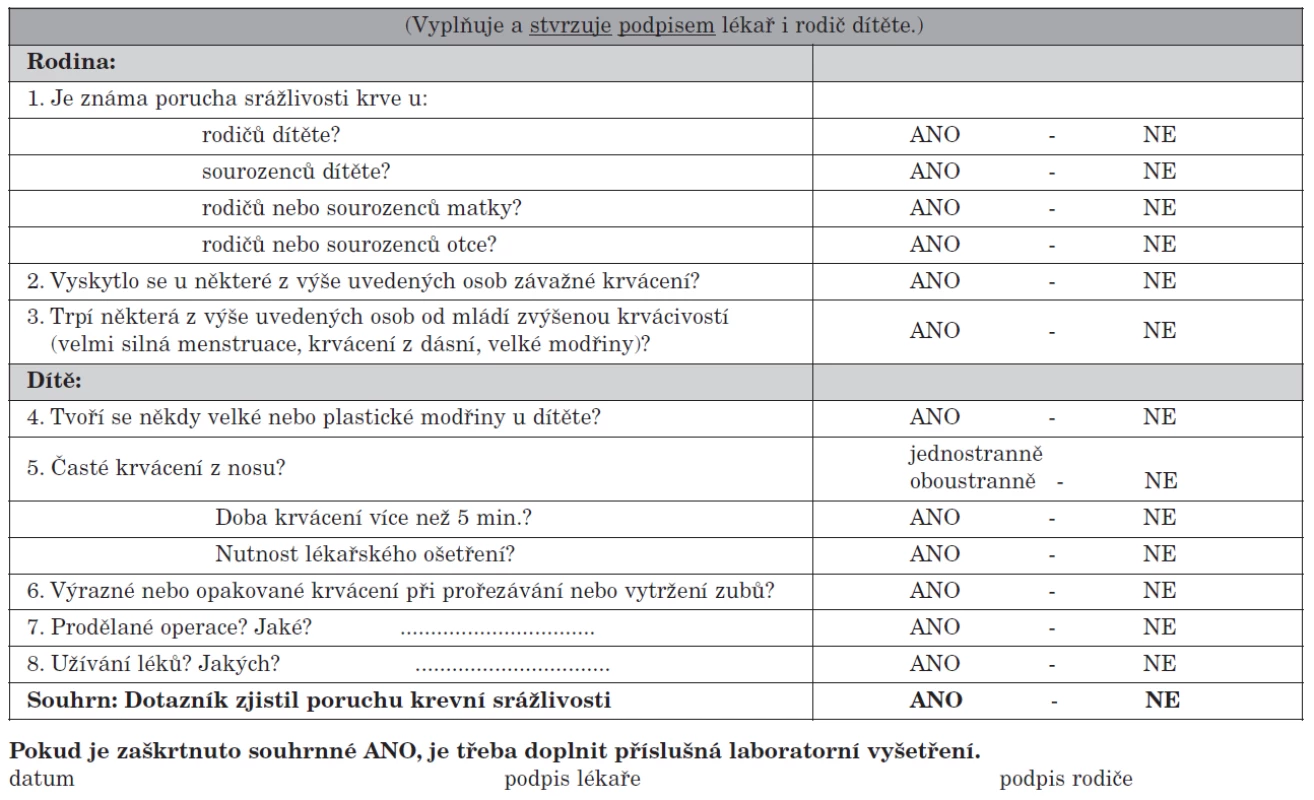
METODIKA
V roce 2011 jsme k získání názorů ORL lékařů na adenotomii (AT) a tonzilektomii (TE) a pro posouzení využití „Dotazníku ke zjištění poruchy krevní srážlivosti“ v České republice vypracovali písemný dotazník, který jsme následně rozeslali na česká lůžková ORL pracoviště. Odpovědi získané z 28 ORL oddělení byly zpracovány do grafů. U některých otázek nebyla respondenty zvolena pouze jedna možnost odpovědi, tedy počet odpovědí může být vyšší než počet ORL pracovišť.
Následně jsme grafy zaslali členům pracovní skupiny (Kabelka, Komínek, Pellant, Šlapák), která připravovala původní „Dotazník ke zjištění poruchy krevní srážlivosti“, s žádostí, aby jednotlivé výsledky šetření zhodnotili a komentovali.
Ve vlastní práci uvádíme vždy konkrétní otázku, která byla součástí písemné dotazníkové akce, výsledné grafické zpracování z obdržených odpovědí a komentář jednotlivých členů pracovní skupiny.
VÝSLEDKY
1. Počet adenotomií za rok (graf 1):
- průměr: 466
- nejmenší počet: 100 za rok
- největší počet: 1386 za rok
Komentář:
Kabelka: Adenotomie jako jeden z nejefektivnějších výkonů v ORL oboru bude vždy zastoupen ve velkém procentu v operativě jednotlivých pracovišť. Rozdíly v počtech mezi velkými pracovišti jsou dány jejich koncentrací v daném regionu, lůžkovou kapacitou a přítomností marketingově zdatných soukromých ambulancí.
Komínek: Počet operací v Ostravě je v posledních 3-4 letech stabilní.
Pellant: Při pohledu na graf a vynechání tří nejmenších a tří největších počtů se dostáváme na rozpětí cca 250 až 600 AT/rok. Vzhledem k přísnějším indikacím bych viděl optimální průměr okolo 350 AT/rok. Počet výkonů je samozřejmě ovlivněn velikostí spádového území.
Šlapák: Nevím, zda je nutné uvádět minimální počty adenotomií pro pracoviště jako podmínku pro jejich provádění. Otázkou je, zda výhledově bude adenotomie hlavně výkonem jednodenní chirurgie v privátních zařízeních?
2. Adenotomie provádíme (graf 2):
- a) v místní anestezii,
- b) bez intubace v analgosedaci (např. Ketalar),
- c) v celkové anestezii s intubací,
- d) v celkové anestezii s laryngeální maskou.
Komentář:
Kabelka: Jedná se o zákrok s krvácením v bezprostřední blízkosti dýchacích cest. Nejbezpečnější zajištění dýchacích cest je použití intubační rourky adekvátní velikosti a měkké tamponády (longety) kolem ní. Použití laryngeální masky obsahuje vyšší riziko zatečení krve do dýchacích cest. Vyhodnocení tohoto postupu bude možné až s odstupem času a není vyloučeno, že při výskytu závažnějších peroperačních / časných pooperačních příhod se může ocitnout v oblasti non lege artis postupů.
Komínek: Operace provádíme výhradně s intubací nebo s laryngeální maskou. Výhodou laryngeální masky je kratší operační čas, z tohoto pohledu tento postup preferujeme. Použití laryngeální masky nicméně záleží na anesteziologovi, kterého nemáme stabilního. Někteří z anesteziologů nemají zkušenosti s použitím laryngeální masky, proto používají orotracheální intubaci. Poměr intubace a laryngeální masky na ostravském pracovišti je nyní 50 : 50.
Pellant: Osobně bych asi upřednostňoval celkovou anestezii s orotracheální intubací. Názor je však z části ovlivněn určitým konzervatismem. Otázka neuvádí, jaké má daný anesteziolog (anesteziologické pracoviště) s laryngeální maskou zkušenosti. V Pardubicích jsou používány obě možnosti, zřejmě většina AT se dnes již provádí s laryngeální maskou.
Šlapák: Jednoznačně je doporučena celková anestezie a intubace.
3. Adenotomie provádíme (graf 3):
- a) endoskopicky,
- b) bez endoskopu s kontrolou zrcátkem,
- c) bez kontroly zraku.
3. Formy při vyšetřování nosohltanu. 
Komentář:
Kabelka: Použití zrakové kontroly se stává normou. Technika zahrnuje i použití rozvěrače úst, kterému předchází zavedení intubační rourky, dále odtažení měkkého patra, nejlépe měkkými trubičkami zavedenými přes obě choany. Opomíjenou součástí techniky je ale i palpační vyšetření nosohltanu před zákrokem, k vyloučení anomálie průběhu a. carotis interna.
Komínek: Operace provádíme standardně a vždy pod kontrolou optiky, což má nepochybně své přednosti (zvláště dobrá kontrola operačního pole, edukace mladších lékařů v používání endoskopů). Mohu-li srovnat tuto skutečnost s řadou zahraničních pracovišť, která jsem měl možnost v průběhu posledních 10 - 15 let navštívit, jde nicméně o postup, který ve světě není běžný.
Pellant: V současné době je endoskopie u nás jakýmsi standardem. V zahraničí však zřejmě ještě dnes existují renomovaná pracoviště, kde kontrolují nosohltan zrcátkem. AT bez kontroly zraku by neměla být.
Šlapák: U recidiv adenoidních vegetací použití laryngeálního zrcátka nebo endoskopu je nezbytné.
4. Počet tonzilektomií za rok (graf 4):
- průměr: 116,
- nejmenší počet: 5 za rok,
- největší počet: 262 za rok.
Komentář:
Kabelka: Pracoviště s méně než 30 tonzilektomiemi za rok by měla pacienty směrovat tam, kde se provádějí častěji. V současné době se počet typů indikací zvyšuje. Při zvažování tonzilektomie se bere do úvahy nejen jejich základní imunologická role, ale především dynamický vztah mezi organismem a mikroorganismy a možnost významně negativního ovlivnění imunologického systému, včetně alergických a autoimunních reakcí.
Komínek: Bez komentáře.
Pellant: Počet tonzilektomií je dán více faktory, mimo jiné i velikosti spádového území. V Pardubicích provádíme v posledních 10 letech přibližně od 50 do 100 TE/rok s lehce stoupající četností.
Šlapák: Nezbytné je pooperační zajištění pacienta a 4 dny hospitalizace. Krvácení bez přítomnosti ORL lékaře v noci na službě by mohlo být pro pacienta život ohrožující.
5. Tonzilektomie provádíme (graf 5):
- a) v místní anestezii,
- b) bez intubace v analgosedaci (např. Ketalar),
- c) v celkové anestezii s inkubací.
5. Způsoby zákroků u tonzilektomie. 
Komentář:
Kabelka: Nejlacinější způsob zákroku je lokální anestezie. Pohodu pro operatéra i pacienta se zabezpečením dýchacích cest přináší celková anestezie s intubací (mnohdy doplňovaná lehkou tamponádou kolem intubační rourky nad vchodem hrtanu).
Komínek: U dětí i u dospělých provádíme operace v celkové anestezii. Zcela výjimečně pak v místní anestezii. Výjimkou byl např. 80letý pacient s recidivující peritonzilární flegmónou a abscesem (nezvyklé v tomto věku), kdy tonzilektomie nebyla v minulosti z důvodů celkových komorbidit v celkové anestezii doporučena. Dalším příkladem byla ale i tonzilektomie u zkušeného anesteziologa z naší nemocnice, který sám považoval operaci v celkové anestezii, vedenou kolegy z jeho mateřského pracoviště, za příliš rizikovou. Paradoxní je, že tento „prominentní“ pacient nechtěl být propuštěn z důvodu rizika krvácení po operaci dříve než za týden. Den po propuštění byl znovu přijat pro krvácení, které si nejspíše „vymodlil“.
Pellant: Moderní trend je samozřejmě TE v celkové anestezii s intubací, která na našem pracovišti drtivě převažuje. Osobně se však nebráním u spolupracujících a nedávících se nemocných TE v místní anestezii; nemocné k tomu nepřemlouvám, ale tuto možnost jim vždy nabídnu (netýká se samozřejmě dětí). Zastávám názor, že probouzení po TE v celkové anestezii není příjemné. U výkonů v místní anestezii bolest nastupuje po odeznění anestetika plynule a nemocný je schopen se s pooperačními potížemi vyrovnat lépe, než při probouzení ve vlnách po celkové anestezii. Nevím, jestli bylo v literatuře někdy zmíněno, zda bolestivé hlasové projevy při probouzení z celkové anestezie nemohou vést ke zvýšení tlaku v oblasti krku (odpor glotis), otokům a hyperemii svalů a měkkých tkání (a tím i bolestivosti) a ke zvýšené možnosti krvácení. Jde o čistě osobní názor.
Šlapák: Celková anestezie je ideální s možností použití teplých nástrojů (elektrokoagulace, harmonický skalpel nebo laser).
6. Předoperační vyšetření na vašem pracovišti (graf 6):
- a) laboratorní (APTT, Quick),
- b) krevní skupina,
- c) strukturovaný dotazník,
- d) obě metody současně (dotazník a laboratoř).
6. Laboratorní předoperační vyšetření. 
Komentář:
Kabelka: Zákrok provádíme jak u dětí se zvyklým laboratorním vyšetřením, tak u dětí s dotazníkem. Pokud jsou pediatři zvyklí hodnotit původní laboratorní soubor, vyšetření akceptujeme a doplníme si několika dotazy otázky z dotazníku. Tyto dotazy byly součástí příjmové procedury i před zavedením strukturovaného dotazníku.
Komínek: V současnosti u dětí používáme strukturovaný dotazník (podpis rodiče a obvodního lékaře), laboratorní vyšetření doplňujeme, vyplývá-li z dotazníku podezření na riziko krvácení. U dospělých pacientů dotazník nepoužíváme, provádíme laboratorní vyšetření (APTT, Quick, krevní skupina).
Pellant: Dnes převažuje strukturovaný dotazník, z více důvodů však samozřejmě přicházejí i děti s kombinací obou vyšetření (dotazník i laboratoř).
Šlapák: Stačí strukturovaný dotazník, bez krevní skupiny.
7. Jaká předoperační vyšetření považujete za správná / možná (graf 7):
- a) pouze laboratorní (APTT, Quick),
- b) pouze strukturovaný dotazník,
- c) obě metody současně,
- d) laboratorní vyšetření nebo dotazník.
Komentář:
Kabelka: Viz výše otázka 6, tedy odpověď d).
Komínek: Dotazník nebo laboratorní vyšetření. Není prokázáno, že by laboratorní vyšetření snížilo incidenci krvácivých komplikací (z důvodu poruchy koagulace, ne tedy chirurgických komplikací z důvodu poranění cév apod.). Dublování vyšetření – tedy použití dotazníku a „pro jistotu“ i provedení laboratorního vyšetření – postrádá logiku. Domníváme se tedy, že lékař je v případě „negativního dotazníku“ dostatečně právně chráněn v případě vzniku krvácení z důvodu poruchy krvácivosti, které obvyklá vyšetření (APTT, Quick) nejsou schopna odhalit. Celý tento postup ale nelze chápat jako jediný správný, ale jako postup možný, alternativní. Protože finální odpovědnost nese operující otolaryngolog, záleží na něm, za jakých podmínek je ochoten operaci provést.
Pellant: Obě metody současně nevyžadujeme, závazný je dotazník nebo laboratoř. Může se však stát (vcelku výjimečně), že k přijetí přijde dítě s oběma metodami současně.
Šlapák: Dotazník je dostačující, pokud je podpořen právnicky.
8. Způsob předoperačního vyšetření ve vašem zdravotnickém zařízení určil (graf 8):
- a) pediatr,
- b) ORL,
- c) anesteziolog,
- d) společná domluva.
8. Spolupráce lékařů při vyšetření. 
Komentář:
Kabelka: Vyšetření určuje operatér na základě konsenzu s anesteziologem, možnostmi a zvyklostmi obvodního pediatra (laboratorní vyšetření versus dotazník). V případě, že je adenotomie prováděna na závěr hospitalizace – zejména u léčby akutní otitidy – je diskutováno s pediatrem i širší předoperační vyšetření v závislosti na komorbiditách.
Komínek: Na postupu jsme se domluvili společně s anesteziology. Určitou dobu (řádově měsíce) trvalo, než se podařilo postupně „vychovat“ anesteziology tak, aby netrvali na předoperačním vyšetření krvácivých parametrů před plánovanou operací, tak jak byli dříve zvyklí. Tuto domluvu, chceme-li takto postupovat, nesmíme podceňovat a s anesteziology je třeba opakovaně hovořit a vše jim opakovaně vysvětlovat.
Pellant: Společná domluva.
Šlapák: Měla by být společná domluva.
9. Dotazník ke zjištění poruchy krevní srážlivosti našemu pracovišti (graf 9):
- a) vyhovuje,
- b) nevyhovuje.
Komentář:
Kabelka: Dotazník vyhovuje, kladně ho hodnotí i naši hematologové především pro vyšší pravděpodobnost záchytu krvácivých vad.
Komínek: Vyhovuje.
Pellant: Zatím neshledáváme příčiny, proč dotazník nevyhovuje, nebo důvody, proč by se měl měnit.
Šlapák: Vyhovuje.
10. Délka hospitalizace u adenotomie (graf 10):
- a) 1. systém: 1. den přijetí, 2. den operace, 3. den propuštění, (bydlí daleko, komorbidity, jiné zřetele),
- b) 2. systém: 1. den přijetí, 2. den operace a týž den propuštění,
- c) 3. systém: 1. den přijetí a operace, 2. den propuštění,
- d) jiný systém.
10. Pobyt v nemocnici po adenotomii. 
Komentář:
Kabelka: Za současného stavu (uzávěr lůžek, nutnost ošetřit v dohledné době nemocné děti) nejvíce systém 2 a příklon k možnosti jednodenní chirurgie. Z hlediska dostatečného časového prostoru, přípravy a pooperačního zajištění by byl nejvýhodnější systém 1 (ale pro pojišťovnu nejdražší a rodiči velmi často odmítaný, především pro možnost jednodenní chirurgie, jistým způsobem nadstandardní chirurgie na některých ambulantních pracovištích).
Komínek: Výhradně 3. systém. Výjimkou jsou děti s poruchou krvácení, které vyžadují přípravu, které přicházejí k hospitalizaci na dětskou kliniku (oddělení hematologie) den předem. Hospitalizaci do druhého dne lze považovat za zbytečně dlouhou (stačilo by sledovat do 6 hodin po operaci), nicméně v současnosti nemáme s pojišťovnami nasmlouván tento způsob provádění operací.
Pellant: Používáme dvě varianty. Pokud je příjem dítěte v pondělí, pak z provozních důvodů týž den operujeme, druhý den dítě propouštíme. U příjmu v ostatní dny týdne je operace následující den a třetí den je dítě propuštěno.
Šlapák: Pozitivní zkušenost máme za posledních 10 let s jednodenní chirurgií pro adenotomii (jeden den přijetí, operace, večer propuštění). Nutná dohodnutá kritéria (dostupnost místní RZP, věk dítěte nad 2 – 3 roky).
11. Délka hospitalizace u tonzilektomie – počet dní; včetně přijetí a propuštění (graf 11):
- a) 1. systém: 1. den příjem, 2. den operace, 5. den propuštění,
- b) jiný systém.
11. Pobyt v nemocnici po tonzilektomii. 
Komentář:
Kabelka: Za současného stavu (uzávěr lůžek, nutnost ošetřit v dohledné době nemocné děti) nejvíce jiný systém – propuštění od 3. dne v závislosti na průběhu operace a celkovém stavu.
Komínek: Operace provádíme cca v 30 % v den přijetí, u ostatních den po přijetí, propuštění je 3. - 5. pooperační den. Celý model by měl směřovat k provádění operací v den přijetí a k časnějšímu propuštění.
Pellant: Zaveden je první systém. Zkrácení hospitalizace o jeden až dva dny při dobrém stavu a přání či požadavku nemocného je možné.
Šlapák: Čtyři noci po operaci jsou vhodné (2. a 4. den riziko krvácení).
12. Technika adenotomie (graf 12):
- a) kyreta nebo La Force adenotom,
- b) shaver,
- c) laser,
- d) jiné.
12. Nástroje používané při adenotomii. 
Komentář:
Kabelka: Klasický výkon je ekonomicky nejvýhodnější a vzhledem k ergonometrii nástrojů nejbezpečnější. Shaver patří do rukou již zkušeného operatéra s vědomím možnosti poranění prevertebrálních struktur s jizvením a do budoucna omezením pohyblivosti nejvyšších etáží páteře, při použití laseru jsou ve světové literatuře popisována těžká poškození pacienta. Komplikace vzniklé po aplikaci laseru jsou registrovány i v našem státě, ukazují na nebezpečí nepredikovatelné hloubky poškození tkání, především u všech laserů s vlnovou délkou ve stovkách nm. Právní odpovědnost operatéra je veliká a při dlouhodobém vyhodnocení většího počtu prací, které budou rozebírat komplikace po aplikaci laseru, je možné očekávat, že tato technika bude považována za non-lege artis.
Komínek: Výhradně možnost kyrety. Zbytky vegetace odstraňujeme pomocí Juraszových kleští. Případné krvácení stavíme pomocí bipolární elektrokoagulace. Tzv. „laserová adenoidektomie“, po které se ptají někteří rodiče fascinovaní slovem laser, není nic jiného než adenoidektomie se stavěním krvácení pomocí laseru. Tento postup je sice možný, protože ale nepřináší oproti stavění krvácení pomocí bipolární elektrokoagulace naprosto žádnou výhodu, považuji jej (ale i její propagaci) za velmi zavádějící, až klamavý.
Pellant: Provádíme standardně St. Clair Thomsonovou háčkovou kyretou, rekyretáž s Beckmannovou hladkou kyretou. Dříve se občas používal i adenotom dle La Force.
Šlapák: Kyreta zajistí dostatečné odstranění adenoidních vegetací.
13. Technika tonzilektomie (graf 13):
- a) studené nástroje,
- b) koagulace,
- c) harmonický skalpel,
- d) laser,
- e) jiné.
13. Nástroje používané při tonzilektomii. 
Komentář:
Kabelka: Použití studené techniky za asistence koagulace patří mezi standardy tonzilektomie. Použití laseru a harmonického skalpelu je podstatně dražší a vhodné pro některé speciální indikace (především tam, kde je nevhodné použít koagulaci). U harmonického skalpelu i u laseru je vhodné mít možnost koagulace nebo podvazu. Použití laseru je s rizikem obdobným jako u adenotomie. Paprsek o vlnové délce kolem 500 nm poškozuje tkáň do hloubky několika mm. Následky poškození se mohou projevit s odstupem několika dní. Širší vyhodnocení komplikací v budoucnu může vytvořit řadu kontraindikací pro použití většiny typů laserů v této oblasti. Laserová technika je navíc vázaná na speciální úpravu sálů, používání speciálních ochranných pomůcek a opakované preventivní prohlídky.
Komínek: Používáme dlouhodobě studené nástroje v kombinaci s bipolární koagulací při stavění krvácení. V mnoha publikacích nebyl prokázán z hlediska pooperačního krvácení profit „nových technik“, jejich použití je naopak podstatně nákladnější.
Pellant: Studené nástroje, koagulace v průběhu výkonu jen k zástavě krvácení.
Šlapák: V ČR je dostupnost moderních technologií ojedinělá. Studené nástroje a koagulace jsou dostačující.
14. Histologické vyšetření při adenotomii (graf 14):
- a) vždy,
- b) nikdy,
- c) někdy – kdy, jak často?
14. Histologické vzorky při adenotomii. 
Komentář:
Kabelka: Vzhled adenoidních vegetací je typický. Rutinní vyšetření všech vzorků je neekonomické a zatěžující patologicko-anatomickou laboratoř balastem. Při vyšetření nosohltanu optikou i palpačně lze atypické a suspektní nálezy k histologickému vyšetření cíleně indikovat.
Komínek: Veškerý materiál u všech pacientů, který odebíráme v našem zařízení, necháváme histologicky vyšetřit. Za poslední roky jsme se nicméně nikdy nesetkali s „histologickou diagnózou“, kterou bychom neočekávali a která by nás překvapila.
Pellant: Standardně u dospělých, u starších dětí nad 10 let a je-li klinické podezření na tumor apod. Jiné indikace pro histologické vyšetření se vyskytují velmi vzácně.
Šlapák: Někdy. Nad 10 let věku, při suspekci na nádor.
15. Histologické vyšetření při tonzilektomii (graf 15):
- a) vždy,
- b) nikdy,
- c) někdy – kdy, jak často?
15. Histologické vzorky u tonzilektomie. 
Komentář:
Kabelka: Závisí na indikaci výkonu a věku nemocného. Po tonzilektomii u mladších jedinců je vhodnější vyšetření bakteriologické než histologické. U nepravidelností, asymetrie, nejasností, pozitivní anamnéze je na místě histologická verifikace. Neindikované zvyšování počtu histologických vyšetření zahlcuje laboratoře a vytváří zbytečné náklady.
Komínek: Vyšetření provádíme vždy, necháváme vyšetřit zvlášť pravou i levou mandli.
Pellant: Někdy. Standardně při suspekci na tumor, při potvrzené metástaze v uzlinách, případně ve vyšším věku nemocného. Někdy dávám tonzilu na vyšetření v případech hraniční indikace. Pokud patolog popíše v tonzile chronický zánět, může tento nález lékaře teoreticky „ochránit“ proti případným pozdějším námitkám nemocného pramenícím z následných obtíží a zpochybnění indikace. (Z obdobného důvodu dávám při operacích na vyšetření i cholesteatom - i když jeho vzhled je prakticky nezaměnitelný - abych měl jednoznačně písemně potvrzenou diagnózu).
Šlapák: U dospělých pacientů je vhodné paušální histologické vyšetření.
16. Řešení krvácení po adenotomii (graf 16):
- a) rekyretáž,
- b) koagulace,
- c) zadní tamponáda,
- d) jiné.
16. Zastavení krvácení po adenotomii. 
Komentář:
Kabelka: Zpravidla je krvácení malé a zastaví se aplikací anemizujících nosních kapek a kompresí tamponem, případně tamponem s H2O2. Pokud se zjistí rezidua, nebo se v nosohltanu vytvoří silná vrstva koagula, je vhodná rekyretáž. Koagulace je vhodná tam, kde je jasný zdroj krvácení. Plošná koagulace zvyšuje pooperační bolestivost. Zadní tamponáda je nezbytná u silnějšího, těžko kontrolovatelného krvácení. Je třeba klást důraz na předoperační diagnostiku a včas odhalit juvenilní angiofibrom v oblasti nosohltanu.
Komínek: S krvácením po adenoidektomii se setkáváme výjimečně. V těsném pooperačním období prokapáváme nos Sanorinem, trvá-li krvácení, provádíme revizi nosohltanu v celkové anestezii a dle nálezu rekyretáž, resp. zastavení krvácení elektrokoagulací. Zadní tamponádu jsme u dětí za poslední 3 roky neprováděli ani jednou. Z tohoto pohledu je třeba připustit, že cílené stavění krvácení u adenoidektomií, prováděných pod přímou optickou kontrolou (endoskopicky), vede k nižšímu počtu krvácivých komplikací.
Pellant: Rekyretáž je metodou první volby.
Šlapák: Pokud je pacient převezen zpět na operační sál, pak rekyretáž, elektrokoagulace, event. zadní tamponáda dle stavu pacienta.
17. Řešení krvácení po tonzilektomii (graf 17):
- a) tampon s peroxidem,
- b) odsátí koagula,
- c) opich,
- d) koagulace,
- e) všití tamponu,
- f) jiné.
17. Zastavení krvácení po tonzilektomii. 
Komentář:
Kabelka: Podle míry krvácení a neúspěchu jednodušších technik je třeba včas indikovat revizi, podvaz, koagulaci, opich, případně až všití tamponu. Tamponáda celé oblasti u intubovaného pacienta přichází v úvahu jen v extrémních případech. Aplikace Dicynone u protrahované kontroly krvácení je obligatorní, zvýšení polohy a zklidnění patří k obecným opatřením. Kontroly krevního tlaku a pulzu jsou součástí pooperačního sledování – conditio sine equa non, u komplikací v kratších intervalech, po větším krvácení kontroly krevního obrazu a případně konzultace s hematologem.
Komínek: U nevelkého krvácení používáme nejprve tampony s peroxidem. U spolupracujících pacientů při zřejmém zdroji krvácení neváháme elektrokoagulovat po předchozím opichu roztokem 1% mesocainu (postup preferujeme zvláště, není-li pacient nalačno a nejde-li o superurgentní stav). Pacienty musíme obvykle alespoň trochu „direktivně seřvat“, aby spolupracovali. U ne zcela jasného krvácení, u recidivujícího krvácení preferujeme revizi operačního lůžka v celkové anestezii u zaintubovaného pacienta. Všití tamponu nepoužíváme nikdy, zde bych viděl především riziko možného uvolnění tamponu (prořezání stehů, nekróza tkání…) a možnou aspiraci.
Pellant: Na otázku nelze jednoznačně odpovědět a zřejmě není jednoznačně definována. Něco jiného provedu „na ošetřovně“, něco jiného, pokud jsem již s nemocným na operačním sále (poprvé) a něco jiného při opakovaném krvácení. Odsátím koagula a přiložením tamponu s peroxidem se začíná, bezpečný opich považuji za účinnější metodu než koagulaci (problém může být u kořene jazyka). Všití tamponu jen v případě, že jsem krvácení bezpečně nezastavil, nebo při opakovaném krvácení. Techniku je třeba mladé lékaře naučit, viděl jsem různá „všití tamponů“.
Šlapák: Všechny možnosti jsou postupem lege-artis.
18. Řešení krvácení po tonzilektomii (graf 18):
- a) celková anestezie,
- b) místní anestezie.
18. Lokální či celková anestezie u tonzilektomie? 
Komentář:
Kabelka: Především u dětí v celkové anestezii. Jen drobné protrahované krvácení lze u spolupracujících dětí ošetřit na křesle v lokální anestezii aplikací tamponu s peroxidem vodíku.
Komínek: Viz předchozí komentář.
Pellant: Dle místa krvácení, intenzity, zkušeností operatéra a spolupráce nemocného. Ideální je snaha uspět při místní anestezii (zřejmě je míněna infiltrační anestezie), bez „traumatizace“ nemocného (při slizničním znecitlivění je možná zástava krvácení i na ošetřovně). Pokud toto nelze nebo se krvácení opakuje, pak celková anestezie. Stále zastávám názor, že tonzilektomii umí ten, kdo nejenom provede vlastní operaci, ale dokáže po sobě zastavit i krvácení (myšlenka je z dob, kdy se výkony prováděly především v místní anestezii). Prakticky všichni lékaři, které jsem měl možnosti chirurgicky vychovávat, tak začínali tonzilektomii v místní anestezii. Myslím si, že technika umrtvení a vypořádání se s dávivým reflexem se u mladých lékařů bohužel vytrácí, a tím narůstá odpor k výkonům v lokální anestezii. Uvědomuji si však, že toto je již překonané.
Šlapák: U dětských pacientů zásadně celková anestezie při chirurgické revizi.
DISKUSE
Na jednotlivých pracovištích České republiky počet adenotomií v průměru kolísá mezi 200 až 400 výkony za rok, počet tonzilektomií od 50 do 150 výkonů. Četnost výkonů závisí na řadě faktorů od medicínských (např. indikace k výkonu), po demografické (např. počet obyvatel, počet ORL pracovišť v daném regionu).
Oba hodnocené chirurgické výkony provádíme především v celkové anestezii s intubací, někdy je používána k adenotomii laryngeální maska. Většina adenotomií je prováděna za kontroly endoskopu, vzácně pomocí zrcátka, zcela výjimečně bez zrakové kontroly.
V roce 1999 Americká akademie ORL a chirurgie hlavy a krku doporučila provádět laboratorní vyšetření pouze, pokud je anamnestické podezření na krvácivý stav nebo jsou nejasné dědičné faktory (1). Scheckenbach a kol. konstatují na souboru 688 dětí s krvácením po AT nebo TE, které byly vyšetřeny pomocí dotazníku i laboratoří, že vyšetření APTT, protrombinového času a trombocytů neidentifikuje krvácivou chorobu, ani nepredikuje krvácení po operaci (12). Howells a kol. porovnali dvě skupiny dětí s TE, v první skupině 261 dětí s předoperačně provedenou laboratoří bylo pooperační krvácení u 5,2 % nemocných, naopak u 78 dětí bez předoperační laboratoře došlo ke krvácení ve 3,2 % (6). Z hlediska předoperačních vyšetření se pravděpodobně nacházíme v přechodném období, kdy většina pracovišť provádí laboratorní vyšetření a některá postupně zavádějí strukturovaný dotazník. Řádně použitý dotazník zachytí více poruch krevní srážlivosti než samotná laboratoř. V budoucnu předpokládáme četnější využití strukturovaného dotazníku, jelikož většina ORL pracovišť považuje za správné použití jedné z metod předoperačního vyšetření: laboratoř nebo dotazník. Způsob předoperačního vyšetření by měl vyplynout z konsenzu mezi ORL lékařem, pediatrem a anesteziologem v každé nemocnici.
Délka hospitalizace pravděpodobně závisí na zvyklostech pracoviště, většinou se jedná o třídenní pobyt u AT a pětidenní u TE. V budoucnu však nelze vyloučit určité změny ve smyslu zkrácení hospitalizace v důsledku možných opatření zdravotních pojišťoven.
U AT využíváme obvykle k výkonu kyretáž nosohltanu; shaverová či laserová chirurgie je výjimkou. U TE převažují studené nástroje v kombinaci s elektrokoagulací.
Volba histologického vyšetření adenoidních vegetací či patrových tonzil je pravděpodobně dána zvyky a možnostmi každého pracoviště.
Definice krvácení po AT a TE nejsou v literatuře zcela jednotné, např. jsou použita následující kritéria pro krvácení: pouze anamnestický údaj o krvácení, klinicky pozorované krvácení, dle množství krevní ztrát, znovupřijetí k hospitalizaci, revize na operačním sále. Z časového hlediska rozlišujeme krvácení primární do 24 hodin po operaci a sekundární, které se obvykle vyskytuje 5. až 10. den po operaci. Pokud dochází ke krvácení během 3. až 5. pooperačního dne, je třeba myslet na hemofilii. V souvislosti s krvácením po TE je uváděno 1 úmrtí na 20 000 operovaných.
Meta-analýzy prací uvádějí četnost krvácení po TE ve 2 až 7 %, existují však práce, které uvádějí větší rozptyl výskytu krvácení od 1 do 25 % (10). Sarny a kol. hodnotili u 407 pacientů po TE výskyt jakéhokoliv krvácení, který se vyskytoval u 24,6 %, ale jen 19,4 % nemocných bylo přijato zpět do nemocnice a na operačním sále bylo revidováno 4,7 %. Dále bylo zjištěno, že každý pátý nemocný s krvácením nebyl vyšetřen na stejném pracovišti, kde byl operován. Tedy je třeba konstatovat, že počty krvácení jsou mnohem vyšší než je uváděno v ORL statistikách (10).
V Německu bylo hodnoceno krvácení po AT a TE pomocí dotazníků v 720 nemocnicích, v průběhu dvou let bylo zjištěno 1069 krvácení. Skutečností je, že 20 % krvácení se objevuje až po týdnu. Bylo doporučeno informovat rodiče a děti o riziku krvácení a současně je řádně poučit jak postupovat v případě krvácení (4).
Naše dotazníkové šetření ukazuje na volbu různých technik stavění krvácení po AT a TE, které jsou jistě závislé na rozsahu a typu krvácení.
Literatura hodnotí vliv různých chirurgických technik na krvácení po AT a TE, uvedená problematika však není předmětem této práce (2, 3, 5, 8, 9, 11).
ZÁVĚR
V současné době je v České republice legislativně možné u dětských AT nebo TE použít při předoperačním vyšetření pro zjištění krvácivého stavu strukturovaný dotazník nebo laboratorní vyšetření. Dotazník ke zjištění poruchy krevní srážlivosti je dostačující u dětí před AT nebo TE s ASA 1 - 2 (tab. 2). Pediatrické vyšetření, předanestetické vyšetření a negativní dotazník umožňují provedení chirurgického výkonu. Laboratorní vyšetření srážlivosti, nebo event. hematologické vyšetření, jsou nutné v případě pozitivní rodinné či osobní anamnézy, pozitivní strukturovaný dotazník pak ke zjištění poruchy krevní srážlivosti dítěte ASA 3 a více nebo u obecné nejistoty stran krevní koagulace.
2. Doporučený postup u dětí ASA 1-2. 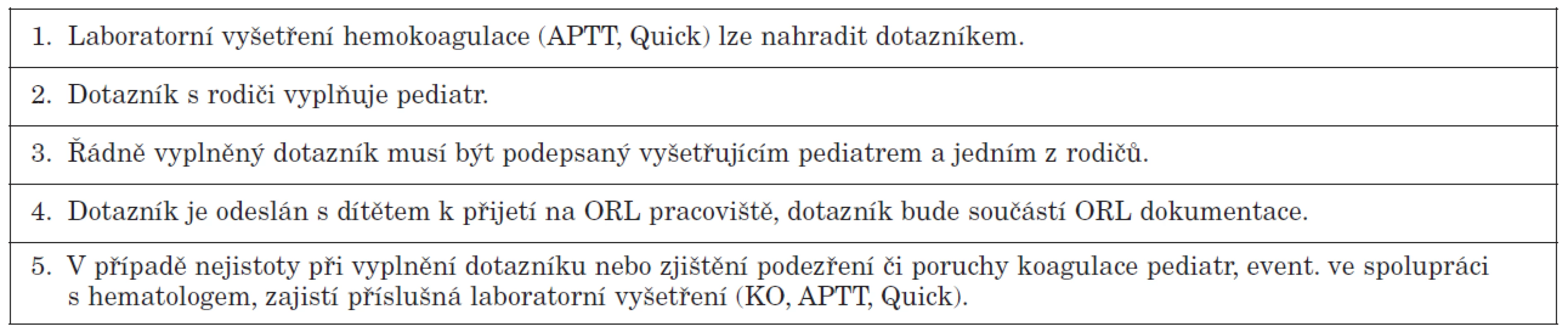
Strukturovaný dotazník ani laboratorní vyšetření nemohou jasně predikovat krvácení po operaci. Více než 20 % krvácení zvláště po TE se objevuje až po propuštění nemocného z lůžkového zařízení, proto je třeba věnovat pozornost řádnému poučení pacientů a rodičů. Mezi obvyklá doporučení po AT a TE patří: transport domů s doprovodem (řidič není doprovod), klidový režim, bez fyzické zátěže, měkká, nedráždivá strava, nekoupat v horké vodě, nechodit na přímé slunce, délka pracovní neschopnosti 1 až 2 týdny.
Poděkování všem ORL pracovištím, která zaslala vyplněný písemný dotazník.
Prof. MUDr. Viktor Chrobok, CSc., Ph.D.
Klinika ORL a chirurgie hlavy a krku FN
Sokolská 581
500 05 Hradec Králové
e-mail: chrobok@fnhk.cz
Sources
1. American Academy of Otolaryngology – Head and Neck Surgery. Clinical indicators compendium. Alexandria, VA; 1999. Report.
2. Amir, I., Belloso, A., Broomfield, S. J., Morar, P.: Return to theatre in secondary post-tonsillectomy haemorrhage: a comparison of coblation and dissection techniques. Eur. Arch. Otorhinolaryngol., 269, 2012, 2, s. 667-671.
3. Barr, G. D.: How to reduce diathermy in tonsillectomy: description of technique and analysis of results. Eur. Arch. Otorhinolaryngol., 264, 2007, s. 669-673.
4. Bidlingmaier, C., Olivieri, M., Stelter, K. et al: Postoperative bleeding in paediatric ENT surgery. Hämostaseologie, 30, 2010, Suppl 1, S108-S111.
5. Collison, P. J., Weiner, R.: Harmonic scalpel versus conventional tonsillectomy. Ear Nose Throat. J., 83, 2004, 10, s. 707-710.
6. Howells, R. C., Wax, M. K., Ramadan, H. H.: Value of preoperative prothrombin time/partial thromboplastin time as predictor of postoperative hemorrhage in pediatric patients undergoi ng tonsillectomy. Otolaryngol. Head Neck Surg., 117, 1997, s. 628-632.
7. Chrobok, V., Pellant, A., Janouch, J., Komínek, P., Kabelka, Z., Šlapák, I.: Problematika předoperačního vyšetření před adenotomií a tonzilektomií u dětí. Otorinolaryng. a Foniat. /Prague/, 58, 2009, 4, s. 232-236.
8. Krishna, P., LaPage, M. J., Hughes, L. F., Lin, S. Y.: Current practice patterns in tonsillectomy and perioperative care. Inter. J. Pediatr. Otorhinolaryngol., 68, 2004, s. 779-784.
9. Mösges, R., Hellmich, M., Allekotte, S. et al: Hemorrhage rate after coblation tonsillectomy: a meta-analysis of published trials. Eur. Arch. Otorhinolaryngol., 268, 2011, s. 807-816.
10. Sarny, S., Habermann, W., Ossimitz, G. et al.: Tonsilar haemorrhage and re-admission: a questionnaire based study. Eur. Arch. Otorhinolaryngol., 268, 2011, s. 1803-1807.
11. Sasaki, T., Tsunoda, K.: How I do it: chopsticks technique for hemostasis in tonsillectomy. Eur. Arch. Otorhinolaryngol., 268, 2011, s. 741-742.
12. Scheckenbach, K., Bier, H., Hoffmann, T. K. et al: Risiko von Blutungen nach Adenotomie und Tonsillektomie. HNO, 56, 2008, s. 312-320.
Labels
Audiology Paediatric ENT ENT (Otorhinolaryngology)
Article was published inOtorhinolaryngology and Phoniatrics

2012 Issue 2-
All articles in this issue
- Erythema Multiforme in ENT
- Present View of Adenotomy a Tonsillectomy in the Czech Republic (a questionnaire study)
- The Use of CT Navigation in Head Surgery
- Immediate Revision in Patients with Bilateral Recurrent Laryngeal Nerve Palsy after Operation of Thyroid Gland and Parathyroid Glands
- Questions Related to Implementation of Blanket Hearing Screening in Moravia-Silesia Region
- Helicobacter Pylori in Oropharyngeal/epipharyngeal Pathology and Pathogenesis in Relation to ORL Diseases
- Extranodal NK/T Cell Lymphoma, Nasal Type - an Unusual Cause of Unilateral Nasal Obstruction
- Posttreatment Evaluation of Direct Endoscopic Autofluorescence and Its Use in the Management of Laryngeal Cancer
- Otorhinolaryngology and Phoniatrics
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Erythema Multiforme in ENT
- Extranodal NK/T Cell Lymphoma, Nasal Type - an Unusual Cause of Unilateral Nasal Obstruction
- Present View of Adenotomy a Tonsillectomy in the Czech Republic (a questionnaire study)
- Immediate Revision in Patients with Bilateral Recurrent Laryngeal Nerve Palsy after Operation of Thyroid Gland and Parathyroid Glands
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career






