-
Medical journals
- Career
Parafaryngeální a retrofaryngeální absces u dětí
: P. Dytrych 1; Z. Kabelka 1; R. Katra 1; M. Marková 1; M. Kynčl 2; M. Jurovčík 1
: Klinika ušní, nosní, krční 2. LF UK a FN Motol, Praha Subkatedra dětské otorinolaryngologie IPVZ, Praha ; přednosta doc. MUDr. Z. Kabelka Klinika zobrazovacích metod 2. LF UK a FN Motol, Praha 1; přednosta doc. MUDr. M. Roček, CSc. 2
: Otorinolaryngol Foniatr, 58, 2009, No. 2, pp. 79-82.
: Original Article
Parafaryngeální (PFA) a retrofaryngeální absces (RFA) jsou relativně vzácné, ale závažné hluboké krční infekce, zatížené potenciálně významnou morbiditou a mortalitou. Přes primární tendenci evakuovat oblast abscesu zůstává možnost konzervativního přístupu v léčbě stále předmětem odborných úvah. V tříletém období 2005-2007 jsme ošetřovali 13 dětských pacientů s touto diagnózou. Podezření z klinického obrazu onemocnění bylo potvrzeno zobrazením ložiska zánětu magnetickou rezonancí či CT s použitím i.v. kontrastní látky. Čtyři děti s lézí menšího rozsahu a abscesem uloženým vysoko pod lební bází byly primárně a úspěšně léčeny pouze konzervativně. U 9 pacientů byla indikována chirurgická intervence. Z toho 6x prostřednictvím transorální incize a evakuace abscesu. U 3 pacientů byla transorální punkce negativní (bez aspirace hnisu). Z těchto 3 pacientů byli 2 vyléčeni konzervativně bez nutnosti další intervence, u 3. pacienta s mnohočetnými abscesy v parafaryngeálním, retrofaryngeálním a prevertebrálním prostoru byla provedena revize ze zevního přístupu. U 2 pacientů bylo v průběhu léčby nutné provést intraorální incizi téhož ložiska dvakrát. U všech pacientů došlo k definitivnímu zhojení. U 6 pacientů, kde došlo k vyléčení bez chirurgické evakuace abscesu, se jednalo o menší ložiska s mírnější klinickou symptomatologií. V souboru jsme nezaznamenali žádné pooperační komplikace, mortalita souboru byla nulová.
Klíčová slova:
parafaryngeální absces, retrofaryngeální absces.ÚVOD
Parafaryngeální prostor (laterofaryngeální) je rozprostřen po stranách hltanu od lební báze do výšky jazylky směrem k dolní čelisti a příušní žláze a do značné míry souvisí s prostorem retrofaryngeálním. Styloidním septem (processus styloideus a přilehlé svaly) je rozdělen na prestyloidní a retrostyloidní prostor. Prestyloidní prostor obsahuje tuk, lymfatické uzliny, arteria carotis externa a její větve, arteria pharyngea ascendens a žíly faryngeálního plexu. Z klinického hlediska je potřeba připomenout, že ventromediálně sousedí s patrovou mandlí a ventrokaudálně s oblastí submandibulární žlázy. Retrostyloidní prostor obsahuje arteria carotis interna, vena jugularis interna, IX.-XII. hlavový nerv, nervy sympatického systému a hluboké krční uzliny. Infekce se do parafaryngeálního prostoru šíří lymfatickými cévami při abscedující lymfangoitidě, per continuitatem při paratonzilárním abscesu nebo z infikovaných poranění laterální stěny hltanu, ústní spodiny, krčního jícnu. Parafaryngeální absces se zpravidla vyskytuje u starších dětí. Z klinických příznaků se vyskytují horečky (50%), dysfagie (100%), bolest v krku (100%), výrazná bolestivost postižené strany krku (62,5%), trismus (31%), schvácenost, třesavka, torticollis, ojediněle i dušnost (12). Lokálně lze palpovat bolestivý tuhý infiltrát pod a za dolní čelistí, někdy sbíhající podél velkých krčních cév. Možnými komplikacemi parafaryngeálního abscesu jsou především trombo-flebitida vena jugularis interna, šíření infekce podél velkých cév do mediastina - mediastinitida, vzácně pak krvácení z eroze velkých cév.
Retrofaryngeální prostor sahá od lební báze až k mediastinu. Obsahuje pojivovou tkáň a lymfatické uzliny. Z hlediska možného šíření infekce se dělí na 3 oblasti. 1. vlastní retrofaryngeální prostor mezi střední - viscerální - vrstvou hluboké krční fascie a jejím alárním listem, které se v úrovni C7/Th1 spojují, 2. nebezpečný prostor - kaudálně neohraničený prostor mezi alární a prevertebrální fascií a 3. prevertebrální prostor dorzálně od prevertebrální fascie k obratlovým tělům. Někteří autoři považují nebezpečný prostor za součást prostoru prevertebrálního. Nebezpečný prostor zasahuje kaudálně až k bránici, což umožňuje šíření infekce do mediastina. Vlastní prevertebrální prostor sahá až ke kostrči. V úrovni nosohltanu jsou fascie společně připojeny ve střední části ke kosti, proto vysoko uložené absesy jsou vždy lokalizovány laterálně. K infekci v retrofaryngeálním prostoru zpravidla dochází 2 způsoby. Nejčastěji jako komplikace retronazální anginy - jedná se o reaktivní lymfadenitidu nepárových uzlin v retrofaryngu mezi prevertebrální a hltanovou fascií ve výši C2 a C3 (Henleyho, Rouvierovy uzliny). Typicky se vyskytuje u dětí ve věku 6 měsíců až 6 let, jelikož po 5. roce Henleyho uzliny spontánně regredují. U starších dětí a dospělých se retrofaryngeální absces vyskytuje zpravidla po penetrujícím traumatu. Mezi příznaky retrofaryngeálního abscesu patří horečka (74%), bolest v krku (47%), dysfagie (38%), trismus (36%), odynofagie (17%), obtížné dýchání nosem, huhňavost (18%), dušnost (8%), porucha hybnosti krku – omezená extenze (45%), torticollis (5-36%), omezená flexe (12,5%), lokálně vyklenutí v mezofaryngu (2, 5, 10). Mezi možnými komplikacemi se uvádějí sufokace z komprese průdušnice, šíření infekce do mediastina, aspirační pneumonie, perikariditida, zánět pohrudnice, krvácení z eroze velkých cév.
METODIKA A VÝSLEDKY
Na Klinice ORL 2. LF UK a FN v Motole bylo v průběhu období let 2005-2007 léčeno 13 dětí s parafaryngeálním a/nebo retrofarygeálním abscesem. Jednalo se o 5 děvčat a 8 chlapců ve věku 1-12 let, v průměru 5,8 roku. U 7 pacientů byl diagnostikován parafaryngeální absces, u 4 pacientů retrofaryngeální absces, 2 pacienti vykazovali známky zánětlivého postižení v parafaryngeálním i retrofaryngeálním prostoru.
V zastoupení pohlaví u parafaryngeálních abscesů převažovali chlapci (3 dívky, 6 chlapců), v případě retrofarygeálních abscesů bylo zastoupení obou pohlaví rovnoměrné (3 chlapci, 3 dívky).
1. Retrofaryngeální absces vlevo (NMR). 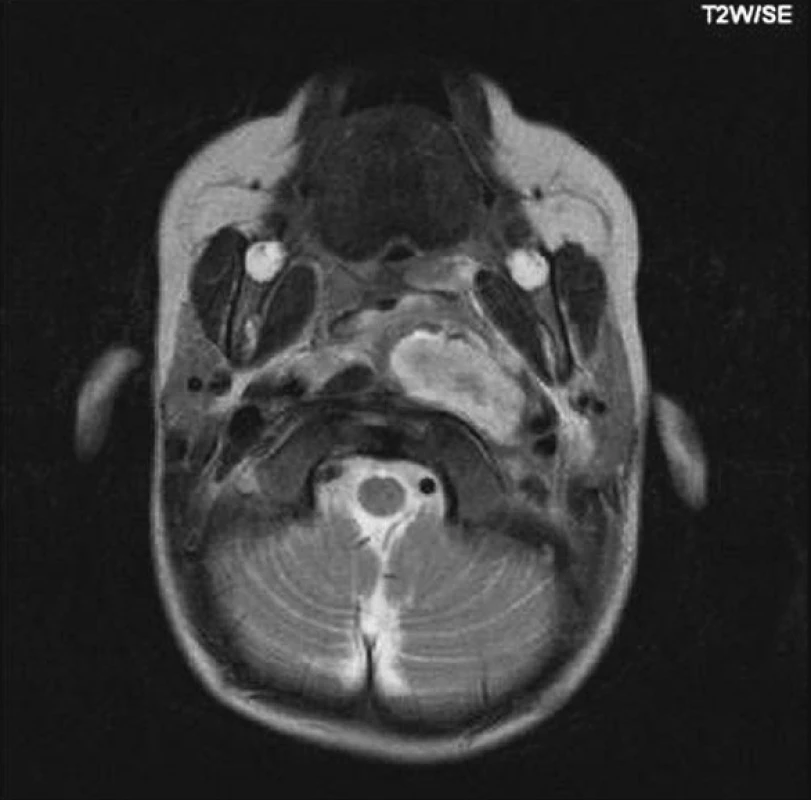
2. Parafaryngeální absces vlevo (NMR). 
Diagnostika abscesů byla u těchto pacientů založena zejména na magnetické rezonanci, u menšího počtu pacientů bylo primárně provedeno CT vyšetření s intravenózním podáním kontrastní látky či sonografie. Chirurgické intervenci běžně předchází vyšetření základních biochemických hodnot, zánětlivých a koagulačních parametrů.
Všichni pacienti byli léčeni intravenózně širokospektrými ATB. Jako lék první volby byl použit Clindamycin. Ke změně antibiotické terapie jsme přistoupili na základě výsledků kultivačních vyšetření. Čtyři pacienti (parafaryngeální absces u dvou, retrofaryngeální absces u jednoho dítěte a jednou s postižením obou prostorů) byli primárně indikováni a úspěšně léčeni pouze konzervativní terapií. Konzervativní přístup byl u těchto pacientů indikován vzhledem k malým rozměrům zobrazeného postižení a mírnějším klinickým příznakům zánětlivého onemocnění, případně pro rychlý ústup potíží po nasazení antibiotik. U jednoho z těchto pacientů ovlivnil rozhodování a vyčkávací postoj i faktor potenciální technické obtížnosti a rizika chirurgického výkonu vzhledem k lokalizaci kolekce (absces pod lební bází). U devíti pacientů (pětkrát parafaryngeální, tři retrofaryngeální postižení a jednou oba prostory) byla indikována chirurgická intervence v celkové anestezii. Z toho šestkrát byla provedena transorální incize a evakuace abscesu. Směr postupu vždy ověřujeme punkcí ložiska a aspirací. Pooperační dilatace vývodu z abscesové dutiny není u menších dětí snadná. U dvou pacientů bylo nutné pro opětovné naplnění ložiska intraorální incizi zopakovat. U 3 pacientů nebyl hnis punkcí vyklenutí v oblasti faryngu zastižen. Punkce byla vedena ve více směrech a velmi pravděpodobně byla negativní vzhledem k nevyzrálosti hnisavého procesu s minimální aspirovatelnou složkou v dané oblasti. Dvě děti byly léčeny dále pouze konzervativně (u obou se podle zobrazovacích vyšetření jednalo o menší ložiska). Třetí pacient měl kromě známek retrotonzilárního prosáknutí i výrazné zduření na krku. Vyšetření NMR ukázalo rozsáhlé postižení s obrazem nekróz a mnohočetnými ložisky v parafaryngeálním, retrofaryngeálním a prevetebrálním prostoru. Uvolnění značného množství hnisu bylo provedeno revizí ze zevního přístupu. Punkce i zevní přístup byly provedeny plánovitě v jedné době na základě lokálního nálezu, obrazu na NMR a celkového stavu dítěte.
Průměrná délka hospitalizace u parafaryngeálního abscesu byla 9,8 dne (5-16) při chirurgické terapii, 7,6 dne (7-9) u konzervativní terapie, u retrofaryngeálního abscesu 8 dní (4-10) při chirurgické terapii, 9 dní (9) u konzervativní terapie. U všech pacientů došlo k definitivnímu zhojení. V souboru jsme nezaznamenali žádné pooperační komplikace.
3. Abscesy v parafaryngeálním, retrofaryngeálním a prevertebrálním prostoru (NMR). 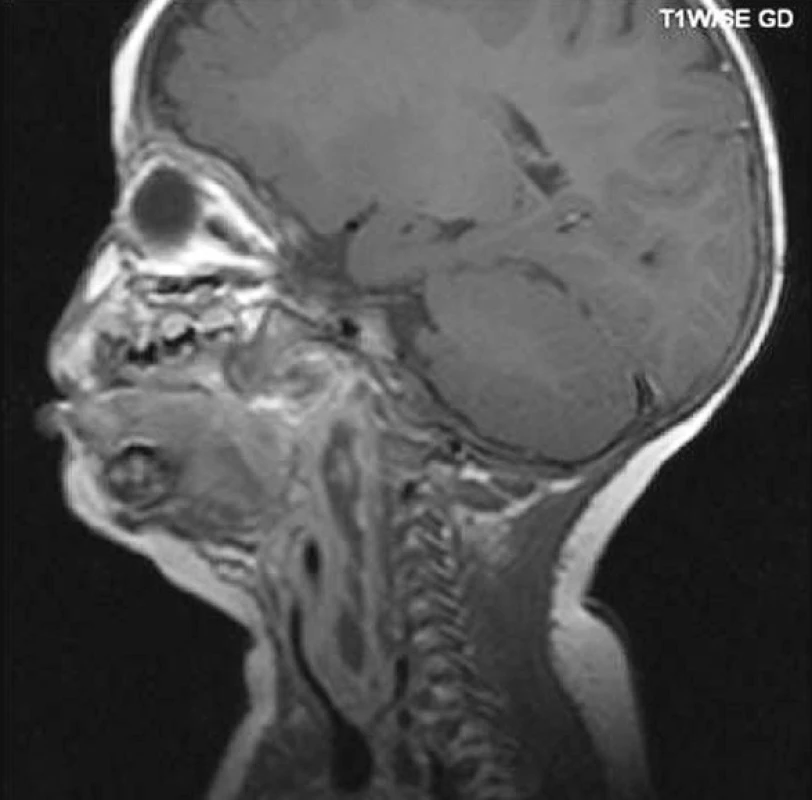
DISKUSE
V literatuře se uvádí obvyklý věk dítěte u retrofaryngeálního abscesu 6 měsíců až 6 let, parafaryngeální absces se vyskytuje u dětí starších (2, 10, 18). Taktéž není popisována predilekce pohlaví (2), což odpovídá našemu pozorování. Průměrná doba hospitalizace u konzervativní nebo chirurgické terapie je přibližně stejná, i naše údaje se shodují s čísly udávanými jinými autory (9).
Jako základní diagnostická metoda je uváděna v literatuře a většině studií CT s kontrastem, dále NMR. Někteří autoři doporučují jako základní vyšetřovací metodu i sonografické vyšetření v rukou zkušeného sonografisty (2), nicméně studie porovnávající CT, NMR a ultrazvukové vyšetření v diagnostice hlubokých krčních abscesů nejsou k dispozici. Na našem pracovišti dáváme přednost při podezření na hluboký krční absces jednoznačně NMR, u menších dětí s nutností vyšetření v celkové anestezii.
O aplikaci intravenózní antibiotické terapie panuje všeobecná shoda. Indikace a včasnost chirurgického přístupu v terapii zůstává stále předmětem odborné diskuse. Někteří autoři doporučují u většiny pacientů jako dostačující antibiotickou terapii a chirurgickou intervenci pak pouze u pacientů bez zřetelného klinického zlepšení (1, 5, 11). Řada autorů naopak doporučuje paušálně chirurgickou intervenci u všech pacientů (4, 7, 8, 13, 18). Vzhledem k limitaci diagnostiky pomocí CT vyšetření (senzitivita 85-90%, specificita 75-90%) (2, 3, 6, 8, 13, 15, 16) někteří autoři doporučují chirurgickou intervenci, i když CT neprokáže zřetelné abscesové ložisko a přetrvává klinické podezření na absces (8, 13, 18). Na našem pracovišti indikujeme chirurgickou intervenci při klinických známkách hnisavého procesu v oblasti faryngu a průkazu sytícího se abscesového ložiska na NMR či CT. Pokud není nález inflamace rozsáhlý, tekutinová složka (kolekce) minimální a dochází k promptnímu zlepšování při antibiotické terapii, lze podle našeho názoru postupovat konzervativně. Kontrolní NMR zobrazení indikujeme podle konkrétních okolností, obvykle s odstupem měsíce. Ve shodě s doporučením ostatních autorů provádíme u abscesů retrofaryngeálního a parafaryngeálního prostoru incizi transorálně, mediálně od velkých krčních cév, u parafaryngeálních abscesů, vyskytujících se laterálně od velkých krčních cév, volíme zevní přístup (2, 4). V diferenciální diagnóze je naprosto nezbytné odlišit vyklenutí parafaryngeálního prostoru aneurysmatem (pseudoaneurysmatem) velké cévy. Tam by měla incize fatální důsledky.
ZÁVĚR
Parafaryngeální a retrofaryngeální absces jsou relativně vzácné, ale závažné hluboké krční infekce s možností smrtelných komplikací. Základem léčby parafaryngeálního i retrofaryngeálního abscesu u dětí je intravenózní antibiotická terapie u většiny pacientů spojená s chirurgickým zákrokem. Za určitých okolností lze akceptovat konzervativní přístup, a to především u pacientů, kde je zjištěné ložisko malé a špatně dostupné, a tam, kde nebyla potvrzena kolikvace punkcí prostoru v několika směrech. V těchto případech je nezbytné pečlivé sledování lokálního nálezu, ústupu zánětlivých markerů a vývoje obrazu vyšetření ultrazvukem, včetně vyšetření průtoku v. jugularis interna, popřípadě opakováním NMR.
Práce byla podporována VZ MZO 000642036312.
MUDr. Petra Dytrych
Klinika ušní, nosní a krční 2. LF UK a FNM
V Úvalu 84
150 06 Praha 5
e-mail: petra.dytrych@seznam.cz
Sources
1. Al-Sabah, B., Bin Salleen, H., Hagr, A., Choi-Rosen, J., Manoukian, J. J.,,Tewfik, T. L.: Retropharyngeal abscess in children: 10 year study. Otolaryngol., 33, 2004, s. 352-355.
2. Berger, T. J..: Retropharyngeal abscess. 2006-03-28. Dostupný z www: http://www.emedicine.com/ped/topic2682.htm.
3. Boucher, C., Dorion, D., Fisch, C.: Retropharyngeal abscess. A clinical and radiologic correlation. Otolaryngol, 28, 1999, s. 134-137.
4. Choi, S. S., Vezina, L. G.,Grundfast, K. M.: Relative incidence and alternative approaches for surgical drainage of different types of deep neck abscesses in children, Arch. Otolaryngol Head Neck Surg., 12, 1997, s. 1271-1275.
5. Craig, F.W., Schunk, J.E.: Retropharyngeal abscess in children: clinical presentation, utility of imaging, and current management. Pediatrics, 6, 2003, s. 1394-1398.
6. Daya, H, Lo, S., Papsin, B. C., Zachariasova, A., Murray, H., Pirie, J., Laughlin, S., Blaser, S.: Retropharyngeal and parapharyngeal infections in children: the Toronto experience. Int. J. Pediatr. Otorhinolaryngol, 1, 2005, s. 81-86.
7. Hawkins, D. B., Austin J. R.: Abscesses of the neck in infants and young children. A review of 112 cases. Ann. Otol. Rhinol. Laryngol., 5, 1991, s. 361-365.
8. Hobbs, C. G. L., Pinder, D. K.: Parapharyngeal abscess: a diagnosis not to miss. Hospital Medicine, 2, 2003, s. 114-118.
9. Jeong - Hoon, O., Youngju, K., Chul Ho, K.: Parapharyngeal abscess: Comprehensive Management Protocol. ORL, 69, 2007, s. 37-42.
10. Komínek, P., Chrobok, V., Astl, J. a kolektiv: Záněty hltanu, Tobiáš, 2006, s. 245-250.
11. McClay, J. E., Murray, A. D., Booth, T.: Intravenous antibiotic therapy for deep neck abscesses defined by computed tomography. Arch. Otolaryngol. Head Neck Surg,, 11, 2003, s. 1207-1212.
12. Page, C., Biet, A., Zaatar, R., Strunski, V.: Parapharyngeal abscess: diagnosis and treatment. Eur Arch. Otorhinolaryngol., 265, 2008, s. 681-686.
13. Sichel, J. Y., Gomori, J. M., Saah, D., Elidan, J.: Parapharyngeal abscess in children: the role of CT for diagnosis and treatment. Int. J. Pediatr. Otorhinolaryngol., 5, 1996, s. 213-222.
14. Stárek, I. a kol.: Nádory parapharyngu, diagnostika a léčba. 1. vyd. Havlíčkův Brod, Tobiáš, 2006, s. 24.
15. Stone, M. E., Walner, D. L., Koch, B. L., Egelhoff, J. C., Myer, C. M.: Correlation between computed tomography and surgical findings in retropharyngeal inflammatory processes in children. Int. J. Pediatr. Otorhinolaryngol., 5, 1999, s. 121-125.
16. Vural, C., Gungor, A., Comerci, S.: Accuracy of computerized tomography in deep neck infections in the pediatric population. Am. J. Otolaryngol., 24, 2003, s. 143-148.
17. Zahraa, J. N., Al-Boukai, A. A.: Acute retropharyngeal abscesses in children. Saudi Med., 8, 2002, s. 899-903.
18. Zeleník, K., Komínek, P., Matoušek, P., Hladík, M.: Retrofaryngeální absces. Pediatr. pro praxi, 8, 2007, s. 389-390.
Labels
Audiology Paediatric ENT ENT (Otorhinolaryngology)
Article was published inOtorhinolaryngology and Phoniatrics

2009 Issue 2-
All articles in this issue
- Foreign Bodies in ORL Area in Children
- Parapharyngeal and Retropharyngeal Abscess in Children
- Radiofrequency Induced Tonsil Thermotherapy in Children
- Prognostic and Predictive Significance of Expression of EGFR, Her2/neu and Genetic Alterations in EGFR Signaling Pathway in Spinocellular Carcinoma of Head and Neck
- Oropharyngeal Presence of Helicobacter Pylori and Its Relation to Stomach Infection
- Incidence of Helicobacter Pylori in Nasal Lymphatic Tissues and its Possible Link to Adenoidal Vegetation
- Primary (spindle cell) Rhabdomyosarcoma of Submandibular Salivary Gland
- Cholesteatoma in Occipital-temporal Region
- Peripheral Facial Nerve Palsy on Otologic Manifestation of Wegeneręs Granulomatosis
- Otorhinolaryngology and Phoniatrics
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Parapharyngeal and Retropharyngeal Abscess in Children
- Foreign Bodies in ORL Area in Children
- Radiofrequency Induced Tonsil Thermotherapy in Children
- Incidence of Helicobacter Pylori in Nasal Lymphatic Tissues and its Possible Link to Adenoidal Vegetation
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

