-
Medical journals
- Career
Laparoskopická gastrická plikace v léčbě obezity a metabolických onemocněni: 10leté výsledky
Authors: Karin Doležalová; Petra Šrámková; Martin Fried
Authors‘ workplace: OB klinika – Centrum pro léčbu obezity a metabolických onemocnění, Praha
Published in: Čas. Lék. čes. 2020; 159: 144-146
Category: Original Articles
Overview
Laparoskopická gastrická plikace (LGCP) patří mezi novější metody léčby obezity. Jedná se o převážně restrikční typ výkonu, který nevyžaduje resekci žaludku ani jiné části zažívacího traktu nebo implantaci cizího tělesa a nezpůsobuje malabsorpci.
Předkládáme retrospektivní analýzu 10letých výsledků LGCP, které nemocní podstoupili v období 2009–2010. Sledovali jsme změny hmotnosti a BMI i vývoj některých komorbidit. Z celkového počtu 125 pacientů jsme po uplynulé dekádě získali data od 86,9 % (109 ze 125) sledovaných osob, 21,6 % tvořili muži. Věk pacientů při operaci činil 45,8 ± 10,9 let, vstupní hodnota BMI 42,1 ± 5,4 kg/m2. V průběhu 10 let pacienti snížili hmotnost průměrně o 10,2 kg a BMI o 5,2 kg/m2 (na 36,9 kg/m2).
Nejčastějšími komorbiditami obezity v naší kohortě byly hypertenze (51,2 %) a diabetes 2. typu (24,8 %). I s odstupem jednoho desetiletí od operace činil podíl diabetiků v remisi 3,2 % v porovnání se vstupními daty. Podíl diabetiků klesl na 21,6 %, u většiny diabetiků (54,8 %) se v průběhu let snížila antidiabetická medikace. Naopak beze změny byl výskyt hyperlipoproteinemie.
Reoperaci podstoupilo 16,8 % pacientů, většinou pro nedostatečnou redukci hmotnosti. Z toho 19 % (tj. 3,3 % z celkového počtu operovaných pacientů) se rozhodlo pro jiný typ výkonu než restrikční. V průběhu sledovaného období byla nulová mortalita a nevyskytly se urgentní reoperace.
Analýza ukázala, že LGCP je i v dlouhodobém horizontu efektivní a bezpečnou volbou pro úspěšnou léčbu obezity.
Klíčová slova:
bariatrie – plikace žaludku – hypertenze – diabetes 2 typu – opakovaná operace
ÚVOD
Současný způsob života negativně ovlivňuje jak fyzickou aktivitu, tak i výběr potravin a skladbu jídelníčku. Výsledkem je celosvětový nárůst prevalence obezity, který se stává výraznou zdravotní i socioekonomickou zátěží vyspělých a postupem doby i rozvojových zemí. V důsledku obezity a komorbidit s ní spojených se zvyšuje finanční zátěž zdravotních systémů a zároveň se zkracuje střední délka života obézní populace. Většina nemocných není schopna konzervativně a efektivně snížit tělesnou hmotnost a pokles dlouhodobě udržet. Chirurgická léčba obezity je nyní jedinou dlouhodobě účinnou metodou, která pacientům umožní významně a trvale zredukovat váhu. Výhoda bariatricko-metabolické chirurgie spočívá nejen v podstatném úbytku nadváhy, ale hlavně ve výrazném zlepšení či remisi komorbidit, jež jsou s obezitou spojeny (1–3).
Počty nemocných, kteří by profitovali z bariatricko-metabolické léčby, neustále rostou. V posledních 10 letech se v chirurgické léčbě obezity a metabolických onemocnění objevují nové trendy, které jsou založeny na co nejmenší invazivnosti, a přesto si léčba zachovává přiměřenou efektivitu a dlouhodobost účinku (4). Příkladem takové možnosti je LGCP. Jedná se o operaci především restrikčního typu, při které se velká křivina žaludku zavine do vnitřního prostoru žaludku (5–7). Konečný anatomický výsledek operace je podobný tubulizaci žaludku (sleeve gastrektomii/rukávové resekci), avšak u plikace je kapacita žaludku zmenšená masou jeho zavinuté stěny a k jejímu zmenšení není třeba nevratné odstranění části žaludku (obr. 1).
Image 1. Gastrická plikace (LGCP) 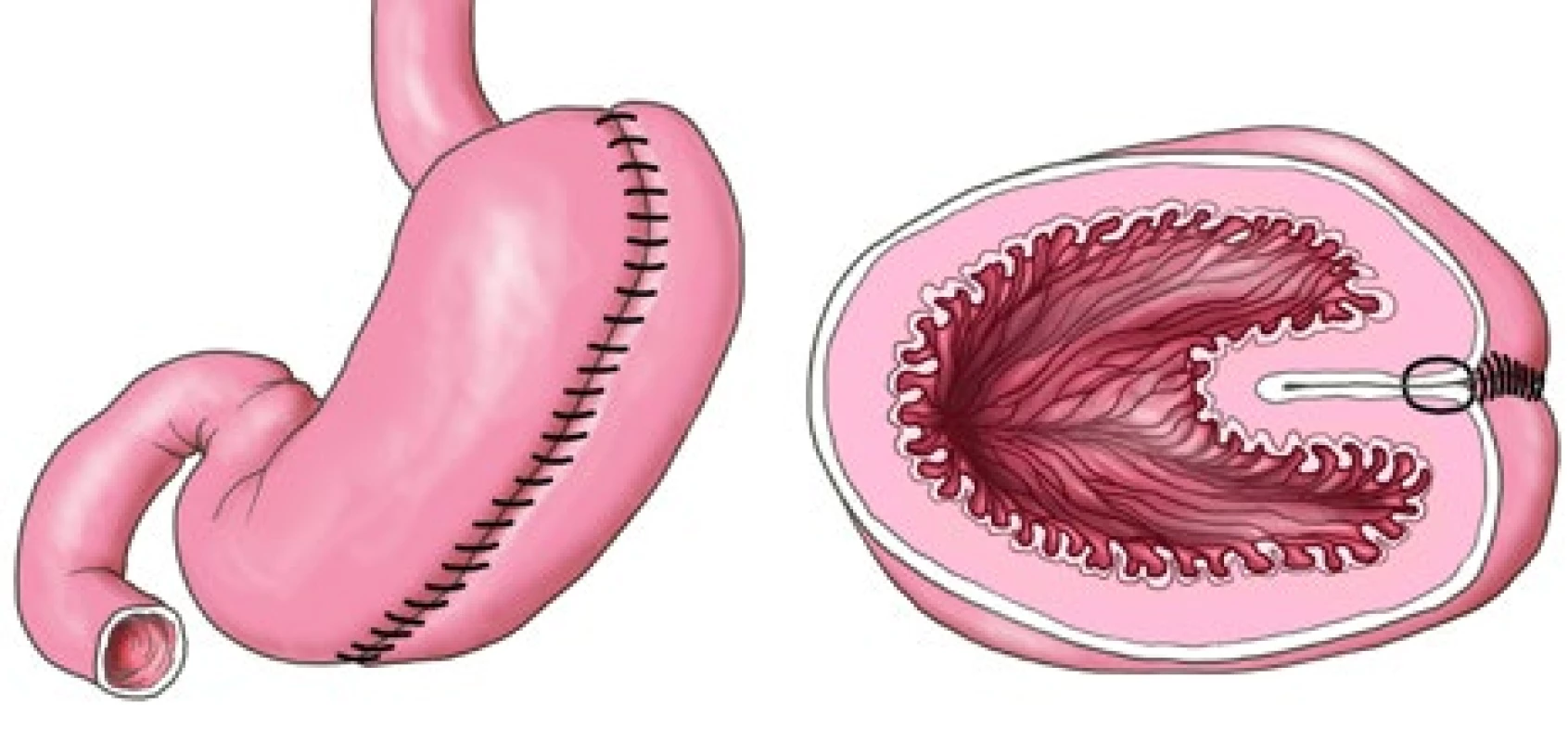
První plikace v České republice byly provedeny v OB klinice (Fried, Doležalová) v roce 2009 (8) a od té doby zde tento výkon podstoupilo více než 4000 pacientů (9). Podstatou LGCP je výrazné zmenšení objemu žaludku, cca o 70–80 %, což pacientům umožňuje přijímat výrazně menší objemy porcí bez následného pocitu hladu, respektive s přetrváváním pocitu sytosti. Vzhledem k tomu, že se jedná primárně o restrikční výkon, tzn. LGCP představuje operaci, která snižuje kapacitu žaludku, hraje významnou roli dobrá pooperační spolupráce nemocného ve smyslu změny způsobu a charakteru stravování. Z původní Wilkinsonovy laparotomické techniky gastrické plikace (70. léta 20. století) se vyvinul laparoskopický zákrok, který poprvé provedl v roce 2005 Talebpour (5, 10). LGCP je málo invazivní, potenciálně reverzibilní a váže se k ní minimální riziko komplikací (5–7, 10).
MATERIÁL A METODIKA
Retrospektivně jsme hodnotili údaje pacientů, kteří byli na našem pracovišti operováni v letech 2009–2010 a byli indikováni k LGCP. V uvedeném období jsme v rámci studie prováděli gastrické plikace s jednou nebo dvojí vrstvou linie sutury při zavinutí stěny žaludku. Zvolený způsob sutury neměl vliv na konečný objem žaludku po operaci. Frekvence kontrol byla následující: první měsíc po operaci, poté každé 3 měsíce v prvním roce a každého půl roku v dalších 2 letech; po 3 letech od operace byly domluveny kontroly 1–2× ročně, podle potřeby pacienta. Kontroly probíhaly na OB klinice, zejména u chirurgů a internistů.
VÝSLEDKY
V letech 2009–2010 podstoupilo na našem pracovišti gastrickou plikaci 125 pacientů. V průběhu prvních 5 let po operaci docházelo na pravidelné kontroly 86,9 % operovaných pacientů, 10 let po operaci bylo sledováno 77,6 % pacientů (97/125). Z celkového studijního souboru tvořili 21,6 % (27) muži a 78,4 % (98) ženy. Předoperačně činil průměrný věk pacientů 45,8 ± 10,9 roku, průměrná hmotnost 121,9 kg, průměrné BMI 42,1 ± 5,4 kg/m2. U 4 pacientů se jednalo o reoperaci po v minulosti implantované adjustabilní bandáži žaludku, která jim byla odstraněna (slippage, intolerance bandáže apod.), nikoli však pro neschopnost dodržovat opatření spojená s restrikcí po bandáži žaludku.
Nejčastější komorbiditou byla hypertenze (51,2 %, 64/125 pacientů), následovaná diabetem 2. typu (24,2 %, 31/125). Desetina (10,3 %) pacientů měla více než dvě komorbidity, nejčastěji se jednalo o kombinaci hypertenze, diabetes mellitus a hyperlipoproteinemie (13/125).
Nejvýraznější léčebný efekt gastrické plikace byl zaznamenán v prvních 2 letech od operace. Toto období bylo spojeno i s nejvyššími hmotnostními úbytky. I s odstupem 10 let od operace byl počet diabetiků v remisi nižší (o 3,2 %) v porovnání se vstupními daty. U většiny diabetiků (54,8 %, 17/31 pacientů) jsme zjistili výrazné snížení antidiabetické medikace. I nemocní, kteří byli předoperačně léčeni inzulinem, měli s 10letým odstupem od operace diabetes kompenzovaný při perorální léčbě, bez nutnosti terapie inzulinem či jeho analogy. Pokud se jedná o hypertoniky, výrazné snížení medikace bylo za 10 let od operace zaznamenáno u 50 % (32) pacientů s předoperační diagnózou hypertenze a u 12,5 % (8) přetrvávala remise hypertenze. U 14 % (9) nemocných bylo naopak nutné antihypertenzní medikaci zvýšit a u 7,8 % (5) byla hypertenze diagnostikována de novo.
U žádného z pacientů s předoperačně diagnostikovanou hyperlipoproteinemií nebylo na konci hodnoceného 10letého období prokázáno zlepšení, popřípadě remise této komorbidity. Obezita se coby chronické progredující onemocnění vyvíjí v čase. V souvislosti s progresí onemocnění se za 10 let od operace u téměř u čtvrtiny pacientů (23,2 %, 29/125) projevila nutnost navýšení medikace související s některou z komorbidit.
Signifikantní pokles BMI nastal v průběhu prvního roku po operaci – během 12 měsíců pacienti snížili jeho průměrnou hodnotu na 31,1 kg/m2. V průběhu následujících 12 měsíců následoval mírný vzestup BMI na 32 kg/m2. Poté následovala fáze plateau, patrná ve 3. a 4. roce po operaci. Od 5. pooperačního roku docházelo k pozvolnému přibývání hmotnosti. Koncem 5. pooperačního roku činila průměrná hodnota BMI 33 kg/m2 a 10. rok bylo zjištěno zvýšení BMI na 36,9 kg/m2.
Reoperaci pro přírůstek hmotnosti nebo zhoršení komorbidit podstoupilo v průběhu sledovaného 10letého období 16,8 % (21/125) pacientů. Většina reoperovaných se rozhodla pro zachování plikace žaludku (podstoupili tedy opakovanou plikaci, tzv. re-plikaci žaludku), a to zejména z důvodu spokojenosti s kvalitou života i s původní redukcí hmotnosti po LGCP. Re-plikace je technicky relativně jednoduchá operace, kdy u většiny reoperovaných stačí přidat do žaludeční stěny 1 či 2 linie sutury k dosažení opětovného dostatečného zahrnutí (invaginace) částečně dilatovaného žaludku. Dilatace bývá nejčastěji způsobena nedostatečným dodržováním doporučeného pooperačního režimu stravování. 4 pacienti podstoupili reoperaci na jiném pracovišti, u 2 pacientů byla zvolena sleeve gastrektomie a u 2 gastrický bypass. U námi sledovaných nemocných nastartovala re-plikace novou redukci hmotnosti.
Rovněž nárůst hmotnosti po plikaci souvisí nejčastěji s nedodržováním režimu. Pacienti při cílených dotazech přiznávali porušení dietních omezení, a to co do množství jednotlivých dávek, tak i v podobě relativně krátkých rozestupů mezi jídlem a pitím – pili při jídle nebo brzy (do půlhodiny) po jídle. Pacienti indikovaní na našem pracovišti k re-plikaci proto byli opakovaně edukováni, jak vypadá správný pooperační dietní režim, a zároveň se kladl důraz na edukaci ohledně žádoucích jídelních návyků jak v období před výkonem, tak i v průběhu pooperačních kontrol.
V případě LGCP obecně není v pooperačním období nutné doporučovat zvláštní substituci minerály či vitaminy, protože tento výkon nezpůsobuje jejich sníženou absorpci a ani nevede ke změně charakteru či frekvence a konzistence stolic. Občasná zácpa po operaci bývá způsobena nejčastěji snížením příjmu tekutin a potíže odezní po jeho opětovném navýšení. Vzhledem k anatomickým poměrům po gastrické plikaci (při plikaci žaludku se ponechává intaktní Hisův úhel, mající antirefluxní funkci, a také není porušena funkce dolního jícnového svěrače) nebyl zaznamenán zvýšený výskyt refluxní ezofagitidy de novo, jak tomu bývá u podobné operace – sleeve gastrektomie.
ZÁVĚR
10leté výsledky gastrické plikace potvrzují, že se jedná o bezpečnou a účinnou metodu, zatíženou jen nízkým výskytem peri - i pooperačních komplikací. Jde o metodu šetrnou, neboť u ní není nutná resekce žaludku ani jiné části zažívacího traktu (např. střeva).
Jak nově potvrdila konsenzuální klinická doporučení vycházející z evidence-based dat, která vydala Evropská asociace pro endoskopickou chirurgii (EAES – European Association for Endoscopic Surgery) a podpořily Evropská odnož Mezinárodní federace pro chirurgickou léčbu obezity (IFSO-EC – Internation Federation for the Surgery of Obesity and Metabolic Disorders-European Chapter) a Evropská asociace pro studium obezity (EASO – European Association for Study of Obesity) (3), při porovnání sleeve gastrektomie a gastrické plikace může být gastrektomie krátkodobě pooperačně účinnější než plikace, co se týká redukcí hmotnosti a zlepšení diabetu 2. typu, avšak ve střednědobém pooperačním období nebyl v terapeutické účinnosti zmíněných výkonů pozorován statisticky významný rozdíl. Naopak gastrická plikace vykazuje méně komplikací ve srovnání se sleeve gastrektomií (3).
Adresa pro korespondenci:
MUDr. Karin Doležalová
OB klinika – Centrum pro léčbu obezity a metabolických onemocnění
Pod Krejcárkem 975/2, 130 00 Praha 3
Tel.: 255 725 111
é-mail: karin.dolezalova@obklinika.cz
Sources
1. Ocon Breton J, Perez Naranjo S, Gimeno Laborda S et al. Effectiveness and complications of bariatric surgery in treatment of morbid obesity. Nutr Hosp 2005; 20 : 409–419.
2. Franco JV, Ruiz PA, Palermo M, Gagner M. Review of studies comparing three laparoscopic procedures in bariatric surgery: sleeve gastrectomy, Roux-en-Y gastric bypass and adjustable gastric banding. Obes Surg 2011; 21 : 1458–1468.
3. Di Lorenzo N, Antoniou SA, Batterham R et al. Clinical practice guidelines of the European Association for Endoscopic Surgery (EAES) on bariatric surgery: update 2020 endorsed by IFSO-EC, EASO and ESPCOP. Surg Endosc 2020; 34 : 2332–2358.
4. Scozzari G, Toppino M, Famiglietti F et al. 10-year follow-up of laparoscopic vertical banded gastroplasty: good results in selected patients. Ann Surg 2010; 252 : 831–839.
5. Talebpour M, Amoli BS. Laparoscopic total gastric vertical plication in morbid obesity. JLAST 2007, 17 : 793–798.
6. Ramos A, Galvao Neto M et al. Laparoscopic greater curvature plication: initial results of an alternative restrictive bariatric procedure. Obes Surg 2010; 20 : 913–918.
7. Brethauer SA, Harris JL, Kroh M, Schauer PR. Laparoscopic gastric plication for treatment of severe obesity. Surg Obes Relat Dis 2011; 7 : 15–22.
8. Hainer V. a kol. Základy klinické obezitologie. 2., přepracované a doplněné vydání. Grada, Praha, 2011.
9. Fried M, Doležalová K, Buchwald N et al. Laparoscopic greater curvature plication (LGCP) for the treatment of morbid obesity in a series of 244 patients. Obes Surg 2012; 22 : 1298–1307.
10. Talebpour M, Kalantar Motamedi SM, Talebpour A, Vahid H. Twelve year experience of laparoscopic gastric plication in morbid obesity: development of the technique ant patient outcomes. Ann Surg Innov Res 2012; 6 : 7.
Labels
Addictology Allergology and clinical immunology Angiology Audiology Clinical biochemistry Dermatology & STDs Paediatric gastroenterology Paediatric surgery Paediatric cardiology Paediatric neurology Paediatric ENT Paediatric psychiatry Paediatric rheumatology Diabetology Pharmacy Vascular surgery Pain management Dental Hygienist Gynaecology and obstetrics Plastic surgery Surgery Internal medicine Cardiology Paediatrics General practitioner for children and adolescents General practitioner for adults Urology
Article was published inJournal of Czech Physicians

-
All articles in this issue
- Adult obese patient in primary care
- Obesity in childhood and adolescence and what we can do with an obese child in a pediatric health care
- Psychologické aspekty obezity
- Medical nutrition therapy of obesity and its metabolic complications
- Role of dietitian in obese patients’ care
- Obesity treatment in patients both with and without diabetes: current options and perspectives
- Overview of developments in bariatric surgery in the Czech Republic and worldwide and new trends in bariatric-metabolic surgery
- Laparoscopic gastric plication in the treatment of obesity and metabolic disorders: 10-years results
- Tobacco dependence treatment in the Czech Republic: history, presence, and future
- Current possibilities of wound dressing with regard to pathophysiology of healing
- Úvodem
- Historie české obezitologie
- COVID-19 jako nemoc z povolání – stručná informace ke stavu v ČR
- 75 let 3. interní kliniky 1. lékařské fakulty UK a Všeobecné fakultní nemocnice v Praze
- Dvě výročí prof. MUDr. Jiřího Šonky, DrSc.
- Susumu Tonegawa (*1939)
- Odpověď na recenzi Davida Černého
- Cena J. E. Purkyně pro docentku Jarmilu Drábkovou
- Vzpomínka na Františka Kornalíka a jeho ženu Milenu
- Za docentem MUDr. Janem Kotrlíkem
- Zemřel prof. Petr Goetz
- Zemřela doc. Jana Vejlupková
- PŘEDNÁŠKOVÉ VEČERY SPOLKU ČESKÝCH LÉKAŘŮ V PRAZE (ZÁŘÍ – ŘÍJEN 2020)
- Journal of Czech Physicians
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Adult obese patient in primary care
- Obesity in childhood and adolescence and what we can do with an obese child in a pediatric health care
- Obesity treatment in patients both with and without diabetes: current options and perspectives
- Psychologické aspekty obezity
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

