-
Medical journals
- Career
Biliární ileus – diagnostická i terapeutická výzva
: Tomáš Paseka; Václav Jedlička; Jan Žák
: I. chirurgická klinika LF MU a Fakultní emocnice U sv. Anny v Brně
: Čas. Lék. čes. 2010; 149: 340-343
: Case Report
Biliární ileus jako komplikace cholelitiázy je významnou diagnostickou i terapeutickou výzvou. Jeho vývoj je často plíživý a indikace k operačnímu řešení je tak odkládána, což zvyšuje morbiditu i mortalitu pacientů. Terapeutickým principem je extrakce konkrementu z enterotomie. Diskutovanou otázkou je doplnění cholecystektomie a uzávěru píštěle v jedné době. V článku je prezentována pacientka s biliárním ileózním stavem léčeným operací v jedné době bez pooperačních komplikací. Dále je proveden rozbor literatury a výčet kladů i záporů obou metod. Autor uzavírá, že operace v jedné době je pro pacienty s nižším kardiovaskulárním rizikem akceptovatelná.
Klíčová slova:
biliární ileus, bilio-enterální píštěl, cholecystolitiáza, Bouveretův syndrom.Úvod
Biliární ileus je vzácnou komplikací cholecystolitiázy poprvé popsanou Bartolinem v roce 1654. Je způsobený žlučovým kamenem větších rozměrů, který vycestuje přes cholecysto-gastrickou, cholecysto-duodenální, méně často přes cholecysto-kolickou píštěl do gastrointestinálního traktu (GIT) a způsobí jeho obstrukci. Nejčastějším místem obstrukce jsou anatomicky predisponovaná zúžení, tedy pylorus a terminální ileum před bauhinskou chlopní. Samotná bilio-enterální píštěl je relativně vzácnou komplikací cholecystolitiázy, vyskytuje se dle různých zdrojů v 1–4 % případů (1). Ze všech různých příčin obstrukčního ileu připadá na biliární etiologii rovněž asi 1 % (2).
Onemocnění je důsledkem dlouhodobé přítomnosti cholelitiázy a mechanického tlaku konkrementu na okolní struktury. Vyskytuje se u starších pacientů a je spojeno s vysokou mortalitou i morbiditou. Pooperační morbidita pacientů s entero-biliárními píštělemi se podle různých zdrojů se pohybuje až kolem 50 %.
Klinický průběh může být velmi pestrý a znesnadňuje tak předoperační diagnózu. Bývá směsí obtíží způsobených jak primárně přítomností konkrementů ve žlučníku, tak obturujícího kamene vycestovalého píštělí do trávicího traktu. Průběh může být jak plíživý, tak méně často velmi rychlý a závisí na místě obstrukce. Nejčastěji se vyskytuje nauzea, zvracení a bolest v epigastriu, vzácněji se vyskytne hemateméza při erozi stěny konkrementem. Podle recentní rozsáhlé přehledové studie (3) se pouze jedna čtvrtina cholecysto-kolických píštělí manifestuje náhle akutním uzávěrem střevním – biliárním ileem. U ostatních nemocných je příčinou dlouhodobých průjmů, často spojených s elevací jaterních testů a cholecystolitiázou v anamnéze, nejčastěji u žen mezi 70. a 80. rokem věku. Je-li místo obstrukce v pyloru či bulbu duodena, je stav nazýván Bouveretův syndrom (4).
Jediným kauzálním řešením neprůchodnosti střevní způsobené obstrukcí žlučovým kamenem je chirurgický zásah – vyjmutí kamene z enterotomie nebo vzácněji endoskopicky. Potud se odborná literatura shoduje. Velkou kontroverzí zůstává, zda výkon enterotomií ukončit, nebo ještě provést cholecystektomii a uzávěr píštěle. Obě strategie mají své výhody i nevýhody.
Kazuistika
Osmdesátiletá pacientka léčena pouze pro hypertenzi, nebyla nikdy operována. Nekuřačka, nesteroidní antiflogistika nikdy nebrala.
Odeslána z interní ambulance, kam se dostavila pro několik dní trvající nevolnost, opakované zvracení obsahu až charakteru kávové sedliny. Před začátkem obtíží jedla řízek. Stolice od začátku obtíží nebyla, močí bez obtíží. Teploty neměla.
Fyzikální vyšetření
Oběhově stabilní pacientka, bez tachykardie. Břicho měkké, prohmatné, difuzně lehce palpačně citlivé, bez známek peritoneálního dráždění, bez hmatné rezistence. Peristaltika obleněna, ale slyšitelná, tapottement oboustranně negativní, per rectum v ampule hnědá stolice.
Laboratorní vyšetření
Erytrocyty 3,36 10E12/l, leukocyty 5,6 10E9/l, hemoglobin 122,0 g/l, hematokrit 0,355, trombocyty 233 10E9/l, glukóza 8,5 mmol/l, močovina 19,3 mmol/l, kreatinin 114 μmol/l, bilirubin celkový 26,7 μmol/l AST 0,39 μkat/l, ALT 0,28 μkat/l, ALP 1,38 μkat/l, GGT 0,22 μkat/l, AMS 1,42 μkat/l, AMS-pankreatická 0,32 μkat/l, C-reaktivní protein (CRP) 55,5 mg/l.
RTG břicha vstoje
Bez volného plynu, drobná hladinka v žaludečním fundu, meteorismus přiměřený s izolovanou nedistendovanou hladinkou terminálního ilea. Tračník naplněný stolicí.
Ultrazvuk břicha
Játra nezvětšená, homogenní struktury, přiměřené odrazivosti. Žlučové cesty nejsou dilatovány. Žlučník nedetekovatelný, v jeho lokalizaci je široký stín – jde o svraštělý žlučník s litiázou. Pankreas nezvětšen, homogenní. Obě ledviny normálního tvaru a velikosti, parenchym bez ložisek, duté systémy nejsou dilatovány. Slezina je normální. Močový měchýř není naplněn. Střevní kličky jsou širší, s tekutým obsahem a zachovanou peristaltikou. Volná tekutina v dutině břišní není.
Hospitalizace
Pacientka byla přijata na standardní oddělení. Zavedena infuzní terapie. Provedeno gastrofibroskopické vyšetření s nálezem gastrektazie s obsahem cca 3 l stagnačního obsahu. Po odstátí identifikována peptická léze v oblasti pyloru, bez známek krvácení.
Nasazena adekvátní léčba blokátory protonové pumpy, dekompresní nazogastrická sonda v následujících dnech odvádí snižující se množství stagnačního obsahu. Vázne odchod větrů a stolice i přes klyzmata a zavádění rektálních rourek. Na kontrolních RTG snímcích 1., 2., a 3. den hospitalizace dochází postupně k rozvoji hladinek v tenkých kličkách, i když v té době je ještě slyšitelná peristaltika bez odporových fenoménů (obr. 1). Ultrazvuk břicha 3. den hospitalizace prokazuje znovu svraštělý žlučník s litiázou, bez dilatace žlučových cest. Dilatace tenkých kliček s tekutým obsahem a zachovanou peristaltikou. 4. den hospitalizace nabývá odpad ze sondy biliárního charakteru, objevují se poslechově kovové zvuky. Pacientce navržena operační revize, se kterou po poučení souhlasí.
1. Ileus tenkých kliček způsobený obstrukcí kamenem 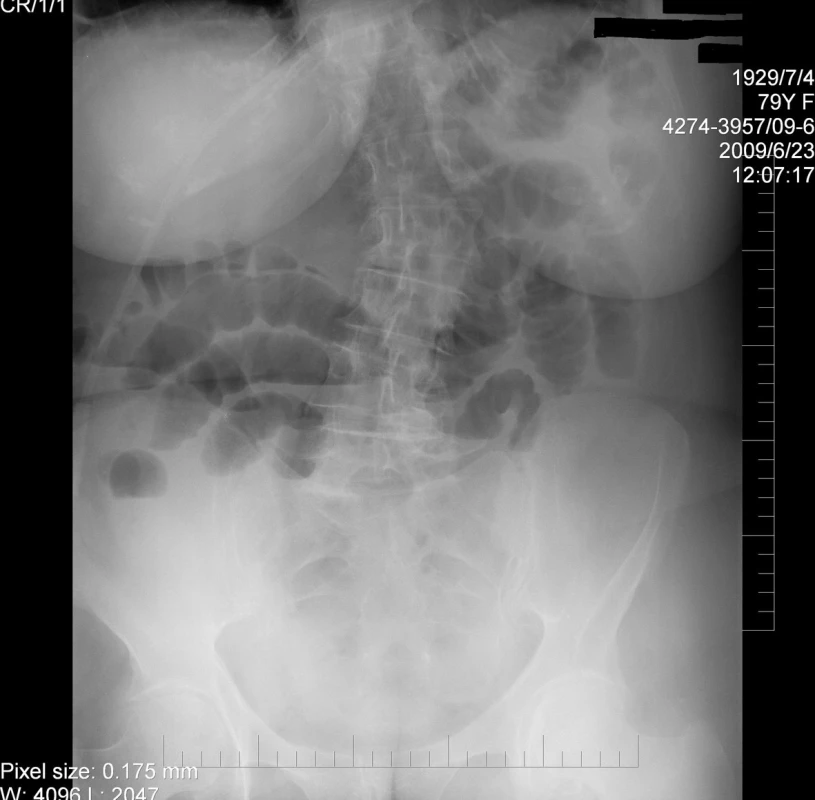
Peroperační nález
V dutině břišní nalézáme nevelké množství serózního výpotku. Tenké kličky jsou dilatovány, s tekutým obsahem. Asi 10 cm před bauhinskou chlopní nalézáme palpačně asi 3 cm velký žlučový kámen v luminu ilea. Provádíme enterotomii na ileu s extrakcí kamene (obr. 2), odsáváme asi 1000 ml obsahu tenkého střeva, následně enterotomii uzavíráme. Žlučník svraštělý, zanícený, ve srůstech, s četnými velkými kameny. Při preparaci izolujeme cholecysto-gastrickou píštěl (obr. 3). Provádíme cholecystektomii. Poté přešíváme gastrickou píštěl, která je situována na přední stěně prepyloricky. Doplňujeme apendektomii.
2. Žlučový kámen v lumen kličky tenkého střeva 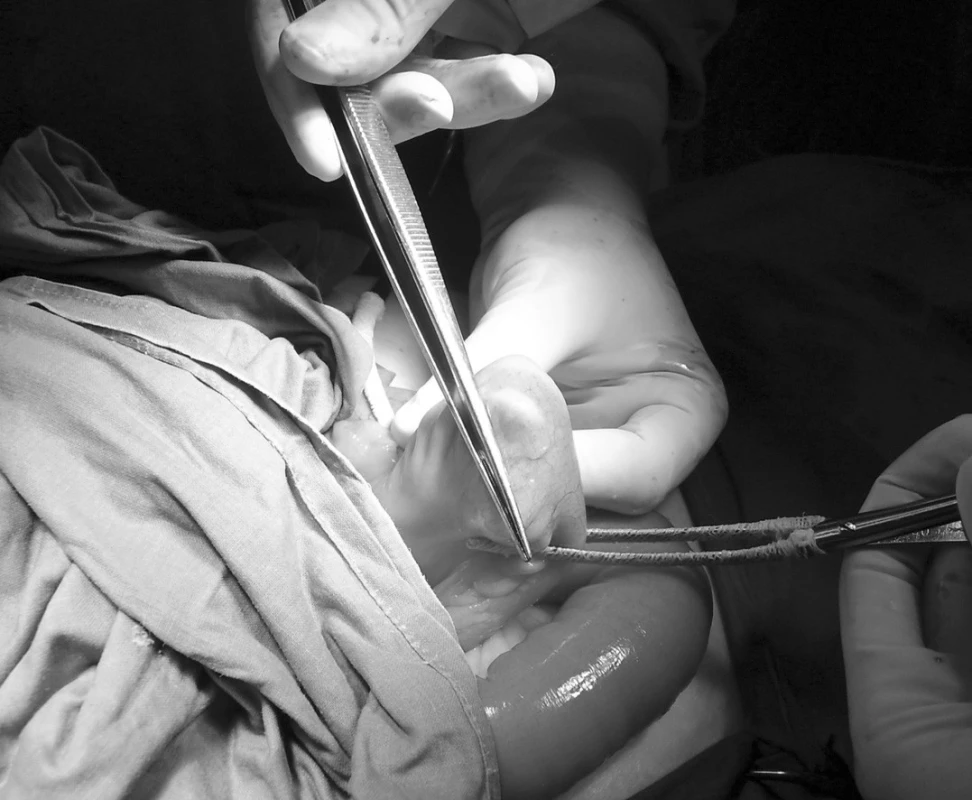
3. Pinzeta ukazuje ústí cholecystogastrické píštěle 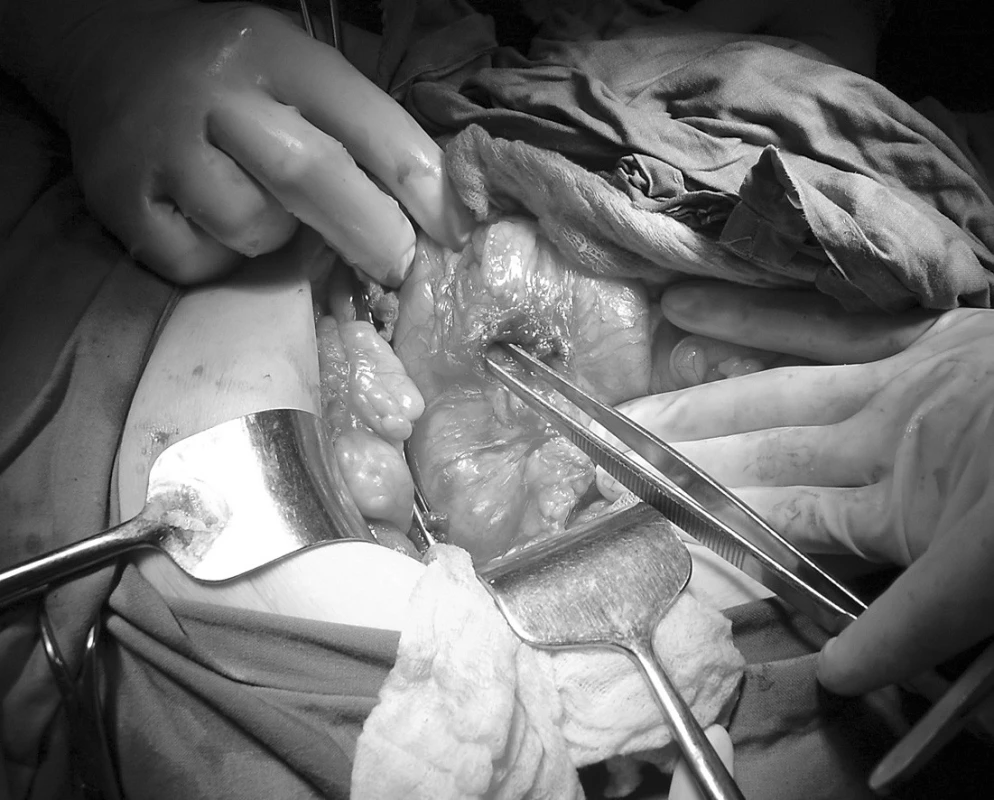
Pooperační průběh
Pooperační průběh je zcela bez komplikací, pacientka postupně zatížena žlučníkovou dietou, kterou dobře toleruje, rány se hojí per primam, opakovaně odchází hnědá stolice. Břišní drén extrahován 4. pooperační den. Pacientka v celkově dobrém stavu propuštěna do domácí péče 11. den hospitalizace.
Diskuze
Biliární ileus je velmi závažným stavem nezřídka ohrožující pacientův život. Má dvě zásadní úskalí, která mohou významně ovlivnit jeho prognózu. Jedná se o efektivitu předoperační diagnostiky a volbu chirurgické strategie. Nejdůležitější je na možnost biliárního ileu myslet. Diagnózu je nutné stanovit na základě kombinace anamnézy, klinického nálezu a pomocných vyšetřovacích metod. Zejména aerobilie či kontrastní konkrement na prostém snímku břicha spolu s hladinkami jsou důležitými znaky. V současnosti nejvýtěžnější metodou diagnostiky biliárního ileu je však CTbřicha. Dosahuje specificity a senzitivity až 100 %, resp. 93 %, nemá tedy falešně pozitivní výsledky a jen minimum falešně negativních (5). Na CT může být dokonce jedinou známkou píštěle právě aerobilie (6). Podezření na biliární ileus může být vysloveno i zkušeným sonografistou, senzitivita je však nízká (7).
Alternativou otevřeného přístupu je laparoskopická extrakce konkrementu (8, 9). První laparoskopická extrakce byla publikována v roce 1994 autory z Texasu (10). Podmínkou však je předoperační stanovení diagnózy. Kromě výše uvedeného terapeutického provedení GFS u vysokého ileu existuje i možnost evakuace koloskopické u konkrementů uvíznutých v tračníku (11). V pokročilém ileózním stavu z jiných příčin je však koloskopie riziková, proto je i zde nutnost přesné diagnostiky a metoda tak zůstává omezena pro minimum případů.
Zcela ojediněle byla popsána spontánní evakuace konkrementu per vias naturales (12). Autoři soudí, že u extrémně rizikových polymorbidních pacientů při konkrementu menším než 2,5 cm dle CT přichází v úvahu i konzervativní postup za pečlivého sledování polohy kamene.
Základní otázkou zůstává, zda odstranit pouze původ ileu – tedy kámen v trávicím traktu anebo v zároveň s tím ještě zrušit příčinu vycestování kamene do GIT – tedy cholecystektomii a suturu píštěle.
Metaanalýzy u skupiny s komplexní operací v jedné době (enterotomie + cholecystektomie + sutura píštěle) nacházejí vyšší mortalitu ve srovnání s pouhou enterotomií. U největší metaanalýzy (1001 případů) je to 16,6 % vs. 11,7 % (13). Jako vysvětlení toho faktu se nabízí delší operační čas a vyšší zátěž pacienta, který nezřídka vyššího věku a často polymorbidní. Na druhou stranu není tato skupina zatížena rizikem rekurence jak ileózního stavu, tak klasických biliárních obtíží, kterých je 5–10 % u skupiny s pouhou enterotomií. Příčiny úmrtí pacientů v obou skupinách jsou však často bez přímé souvislosti s operačním zákrokem, což je pochopitelné vzhledem k věkové skupině výskytu. Procento pacientů s biliárními obtížemi po pouhé enterotomii vyžadujících další intervenci osciluje kolem 11 % (14). Většina studií rezervuje operaci v jedné době pro méně rizikové pacienty v celkově dobrém stavu, pro něž prodloužení výkonu o několik desítek minut nepředstavuje výraznější kardiovaskulární riziko (15–18).
Existují i školy, které preferují jednodobou operaci jako metodu volby a pouhou enterotomii ponechávají pro pacienty komplikované buď celkovým stavem, anebo lokálním nálezem (19, 20).
I přes nulovou mortalitu a nesignifikantní rozdíly v morbiditě pouhou enterotomii doporučují autoři ze Singapuru (21). Stejný závěr je doporučen i v recentní monografii prof. P. Pafka (22).
Závěr
Základním kamenem úspěchu diagnostiky a léčby biliárního ileu je včasná diagnostika a individuální volba operační strategie. U starších, rizikových, polymorbidních pacientů je s ohledem na minimalizaci operační zátěže metodou volby pouhá enterotomie a extrakce obturujícího konkrementu. U pacientů s přiměřeným kardiovaskulárním rizikem a příznivým lokálním nálezem v oblasti žlučníku a žlučových cest je jednodobý výkon akceptovatelnou volbou.
Zkratky
- ALP – alkalická fosfatáza
- ALT – alaninaminotransferáza
- AMS – amyláza
- AST – aspartátaminotransferáza
- CRP – C-reaktivní protein
- GFS – gastrofibroskopie
- GGT – gamaglutamyltransferáza
- GIT – gastrointestinální trakt
Adresa pro korespondenci:
MUDr. Tomáš Paseka
I. chirurgická klinika LF MU
Fakultní nemocnice U sv. Anny
Pekařská 53, 656 91 Brno
e-mail: tomas.paseka@fnusa.cz
Sources
1. Okolicány R, Prochotský A, Skultéty J, Sekác J, Mifkovic A. Biliary ileus –2 potential complication of cholecystolithiasis. Rozhl Chir 2008; 87(11): 571–575.
2. Gasparrini M, Liverani A, Catracchia V, Conte S, Leonardo G, Marino G, Milillo A, Mari FS, Pezzatini M, Favi F. Gallstone ileus: a case report and review of the literature. Chir Ital 2008; 60(5): 755–759.
3. Costi R, Randone B, Violi V, Scatton O, Sarli L, Soubrane O, Dousset B, Montariol T. Cholecystocolonic fistula: facts and myths. A review of the 231 published cases. J Hepatobiliary Pancreat Surg 2009; 16(1): 8–18.
4. Šimůnek R, Bohatá S, Kala Z. Bouveret‘s syndrome – a rare case of proximal ileus of biliary etiology. Rozhl Chir 009; 88(3): 119–122.
5. Yu CY, Lin CC, Shyu RY, Hsieh CB, Wu HS, Tyan YS, Hwang JI, Liou CH, Chang WC, Chen CY. Related Articles, Value of CT in the diagnosis and management of gallstone ileus. World J Gastroenterol 2005; 11(14): 2142–2147.
6. Schiemann U, Dayyani V, Müller-Lisse UG, Siebeck M. Aerobilia as an initial sign of a cholecystoduodenal fistula – a case report. MMW Fortschr Med 2004; 146(35–36): 39–40.
7. Lakyová L, Radonak J, Vajó J, Toncr I, Kudlác M. Biliárny ileus – zriedkavá komplikácia cholecystolitiázy. Rozhl Chir 2007; 86(10): 526–532.
8. Owera A, Low J, Ammori BJ. Laparoscopic enterolithotomy for gallstone ileus. Surg Laparosc Endosc Percutan Tech 2008; 18(5): 450–452.
9. Guňková P, Dostalík J, Martínek L, Guňka I, Vávra P, Richter V, Mazur M. Biliární ileus – opomíjená příčina střevní obstrukce. Rozhl Chir 2007; 86(2): 103–105.
10. Franklin ME Jr, Dorman JP, Schuessler WW. Laparoscopic treatment of gallstone ileus: a case report and review of the literature. J Laparoendosc Surg 1994; 4(4): 265–272.
11. Murray EL, Collie M, Hamer-Hodges DW. Colonoscopic treatment of gallstone ileus. Endoscopy 2006; 38(2): 197.
12. Farooq A, Memon B, Memon MA. Resolution of gallstone ileus with spontaneous evacuation of gallstone. Emerg Radiol 2007; 14(6): 421–423.
13. Reisner RM, Cohen JR. Gallstone ileus: a review of 1001 reported cases. Am Surg 994; 60(6): 441–446.
14. Martínez Ramos D, Daroca José JM, Escrig Sos J, Paiva Coronel G, Alcalde Sánchez M, Salvador Sanchís JL. Gallstone ileus: management options and results on a series of 40 patients. Rev Esp Enferm Dig 2009; 101(2): 117–120, 121–124.
15. Ayantunde AA, Agrawal A. Gallstone ileus: diagnosis and management. World J Surg 2007; 31(6): 1292–1297.
16. Riaz N, Khan MR, Tayeb M. Gallstone ileus: retrospective review of a single centre‘s experience using two surgical procedures. Singapore Med J 2008; 49(8): 624–626.
17. Muthukumarasamy G, Venkata SP, Shaikh IA, Somani BK, Ravindran R. Gallstone ileus: surgical strategies and clinical outcome. J Dig Dis 2008; 9(3): 156–161.
18. Ravikumar R, Williams JG. The operative management of gallstone ileus. Ann R Coll Surg Engl 010; 92(4): 279–281.
19. Pavlidis TE, Atmatzidis KS, Papaziogas BT, Papaziogas TB. Management of gallstone ileus. J Hepatobiliary Pancreat Surg 2003; 10(4): 299–302.
20. Zuegel N, Hehl A, Lindemann F, Witte J. Advantages of one-stage repair in case of gallstone ileus. Hepatogastroenterology 1997; 44(13): 59–62.
21. Tan YM, Wong WK, Ooi LL. A comparison of two surgical strategies for the emergency treatment of gallstone ileus. Singapore Med J 2004; 45(2): 69–72.
22. Pafko P, et al. Náhlé příhody břišní – operační manuál. Praha: Grada Publishing 2006.
Labels
Addictology Allergology and clinical immunology Angiology Audiology Clinical biochemistry Dermatology & STDs Paediatric gastroenterology Paediatric surgery Paediatric cardiology Paediatric neurology Paediatric ENT Paediatric psychiatry Paediatric rheumatology Diabetology Pharmacy Vascular surgery Pain management Dental Hygienist
Article was published inJournal of Czech Physicians

-
All articles in this issue
- Postgenomic era, what comes after?
- Mast cells – a new view of the old acquaintances
- Ethanol and other psychoactive substances in fatal road traffic accidents in the Czech Republic in 2008
- Gallstone ileus – the diagnostic and therapeutic challenge
- Alterations in fatty acid composition of plasma and erythrocyte lipids in critically Ill patients during sepsis
- The prevalence of metabolic syndrome in women with polycystic ovary syndrome
- Journal of Czech Physicians
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Gallstone ileus – the diagnostic and therapeutic challenge
- Mast cells – a new view of the old acquaintances
- Alterations in fatty acid composition of plasma and erythrocyte lipids in critically Ill patients during sepsis
- The prevalence of metabolic syndrome in women with polycystic ovary syndrome
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

