-
Medical journals
- Career
Optimální cévní přístup k hemodialýze aneb co nám současná medicína nabízí
Authors: Ondřej Hloch 1; Jan Brož 1; Jan Masopust 1; Dana Mokrá 1; Martin Souček 1; Sabina Pálová 1; Karel Vik 2; Ondřej Pátek 1; Jiří Charvát 1
Authors‘ workplace: Interní klinika 2. LF UK a FN v Motole, Praha 1; Klinika kardiovaskulární chirurgie 2. LF UK a FN v Motole, Praha 2
Published in: Vnitř Lék 2023; 69(E-1): 15-18
Category: Review Articles
doi: https://doi.org/10.36290/vnl.2023.011Overview
Hemodialýza představuje pro pacienty s akutním i chronickým selháním funkce ledvin život zachraňující metodu. Tato léčba vyžaduje dostatečně kapacitní a bezpečný cévní přístup. Zajištění optimálního cévního přístupu je tak předpokladem a nedílnou součástí péče o tyto nemocné. Kromě běžně známých cévních přístupů, jako jsou netunelizovaný nebo tunelizovaný hemodialyzační katétr a AV fistule, jsou k dispozici i metody méně známé, jako je translumbální nebo přímo do pravé síně chirurgicky zavedený hemodialyzační katétr. Tyto alternativní přístupy jsou však pro některé pacienty jedinou, život zachraňující alternativou. Ambicí tohoto přehledového článku je nabídnout ucelený pohled na dostupné možnosti cévního přístupu, algoritmus jeho volby a řešení nejčastějších komplikací v klinické praxi.
Klíčová slova:
hemodialýza – katétr – cévní přístup – AV fistula
Úvod
Z posledních dat z roku 2021 České nefrologické společnosti vyplývá, že v České republice vyžaduje pravidelnou hemodialyzační (HD) léčbu 5945 pacientů, kteří navštěvují jedno z 114 dialyzačních středisek. Celkový počet hemoeliminačních výkonů dosáhl za rok 2021 čísla 887 592. V posledním roce pak bylo do chronického HD programu zařazeno 2175 nových pacientů (1). Tato početná skupina, do které ročně přibývají tisíce nových nemocných, vyžaduje dlouhodobý cévní přístup, který vyhovuje nárokům přístrojové hemodialýzy a současně zajišťuje pacientům co možná nejlepší kvalitu života. Tyto skutečnosti činí z problematiky hemodialyzačního cévního přístupu důležité téma ovlivňující délku života těchto nemocných.
Z hlediska časové naléhavosti a trvání hemoeliminace (Tab. 1) rozdělujeme indikační skupiny na akutní a dlouhodobou hemodialyzační péči. V rozhodovacím procesu jaký typ vstupu zvolit dále sehrává klíčovou roli individuální posouzení každého pacienta se zohledněním anatomických poměrů, rizika selhání vstupu, předpokládaná délka použití a v neposlední řadě i preference samotného nemocného. Toto rozhodnutí patří do rukou interdisciplinárního týmu nefrologa, radiologa, cévního chirurga a v případě vstupu akutního intenzivisty. Základním cévním přístupem pro akutní nemocniční hemodialýzu je netunelizovaný hemodialyzační katétr zavedený do centrálního žilního řečiště. Pokud je předpoklad, že potřeba eliminačních metod přesáhne dva týdny, je i v akutní péči vhodné zvolit rovnou hemodilyzační katétr tunelizovaný. Ten tak může být využit jak k hemodialýze akutní, tak u pacientů v následném chronickém HD programu. U dlouhodobé HD terapie je pak z pohledu bezpečnosti, četnosti komplikací i kvality života pacientů preferovaným přístupem arteriovenózní (A‑V) fistule ev A‑V graft (2). Při selhání výše uvedených metod s vyčerpáním standardních cévních struktur je ev. k dispozici translumbálně zavedený HD katétr a další raritní „rescue“ řešení.
Table 1. Volba typu cévního přístupu podle časového hlediska 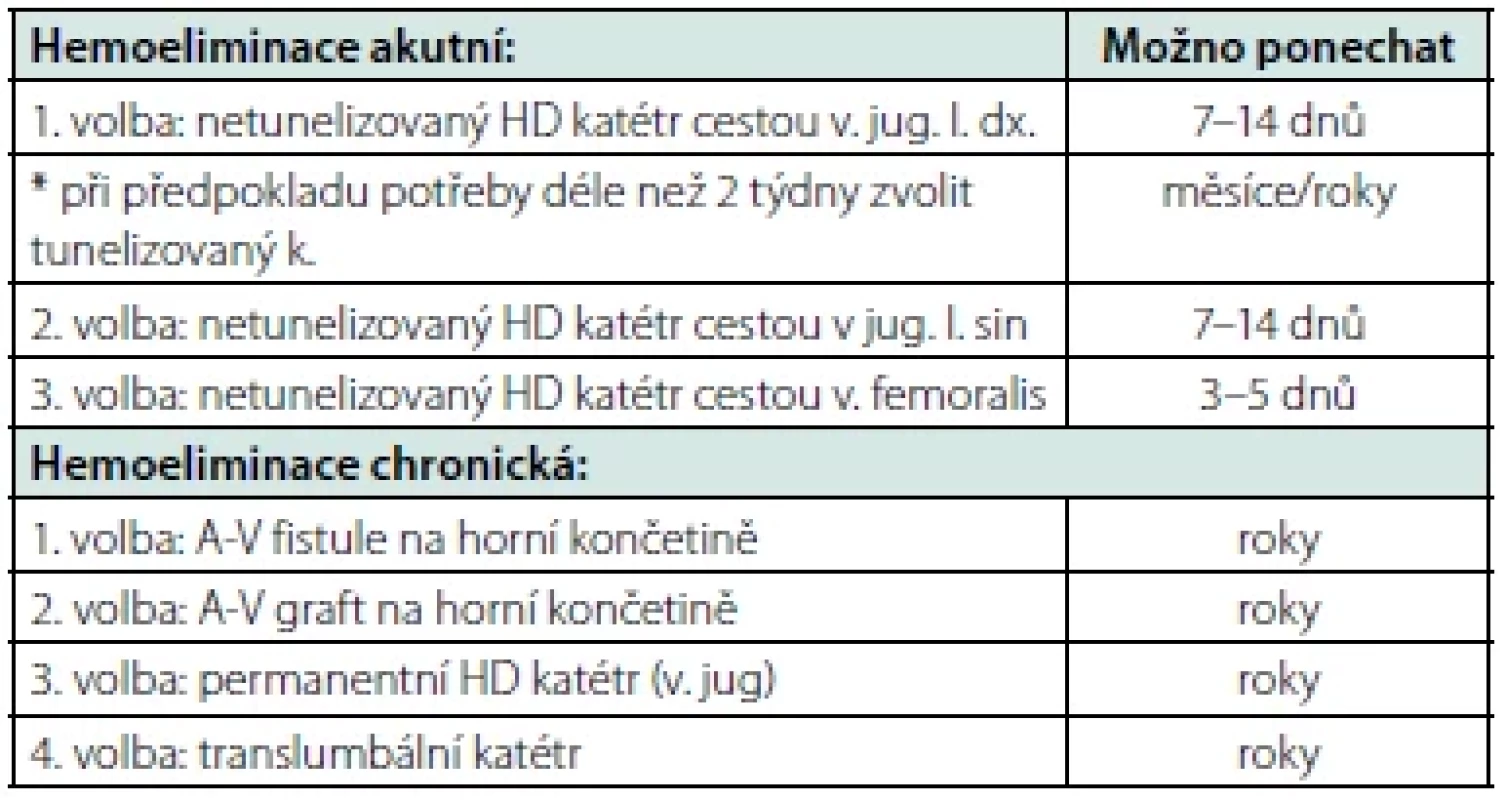
Netunelizovaný hemodialyzační katétr
Zavedení netunelizovaného HD katétru je preferováno v akutních situacích vyžadujících neodkladné zahájení eliminačních metod (akutní selhání ledvin, hyperkalemie, intoxikace atd.), a ten by neměl sloužit k chronické ani ambulantní hemodialyzační péči. Katétry se liší délkou, tvarem a počtem lumen. Většina je vyrobena z polyuretanu, který má tenší stěnu než dříve používaný silikon. Vhodná volba typu a délky netunelizovaného katétru je podrobně uvedena v tabulce 2. Katétr má obvykle dvě lumen se dvěma porty – červeným a modrý. Červeným „arteriálním“ se označuje port odebírající krev z těla, modrým „žilní“ pak slouží k jejímu návratu do pacienta. I přes toto označení jsou oba konce umístěny nedaleko sebe v centrálním žilním řečišti. Katétry mají průměr 12–14Fr (pro srovnání běžné centrální žilní katétry mají průměr 7–8,5Fr). V některých případech je kanyla vybavena ještě třetí cestou určenou k aplikaci infuzní terapie a parenterálních léků. Pokud touto zvláštní cestou katétr nedisponuje, je jeho používání rezervováno pouze k účelům hemodialyzačním. Technika zavedení se neliší od jiných centrálních žilních katétrů a využívá Seldingerovy metody po vodicím drátu, která se v dnešní době již neobejde bez přímé UZ navigace. Použití UZ se stává zlatým standardem a výrazně snižuje výskyt periprocedurálních komplikací (3). Ke kontrole správné polohy konce katétru v oblasti kavoatriální junkce můžeme využít EKG navigaci založenou na principu snímání intrakardiálního EKG, UZ nebo na řadě pracovišť stále využívanou skiaskopii. Při volbě cévy vhodné k zavedení katétru vycházíme ze snahy dosáhnout co největšího průtoku krve kanylou, a tím i objemu očištěné krve. Odpor kanyly závisí na její délce (čím delší, tím větší odpor), průměru a počtu ohybů, které odpor zvyšují. Z těchto důvodů je žílou první volby pravostranná vnitřní jugulární žíla. U levostranných žil je délka katétru o cca 5 cm delší a s dvojitým zakřivením kanyly snižují průtok krve kanylou a tím snižují efektivitu hemodialýzy (4). Levostranné zavedení katétru do v. jug. je ve srovnání s pravostranným spojeno s vyšším výskytem infekčních komplikací (0,50 vs. 0,27; p = 0,005) a dysfunkcí (0,25 vs. 0,11; p = 0,036) (5). Katétr ve v. femoralis je pak spojen se zvýšeným výskytem infekčních komplikací, které po dvou týdnech od zavedení dosahují více než dvojnásobku v porovnání s žílou jugulární (11 % vs. 5 %) (6). V. subclavia je pro hemodialyzační katétry nevhodná. Jedním z důvodů je omezená možnost přímé ultrazvukové navigace při kanylaci a dále vysoký výskyt trombotických a stenotických komplikací (15–50 %) (7). Zavedení katétru Seldingerovou metodou provádí v lokální anestezii v této činnosti erudovaný lékař za přísně sterilních kautel. Fixace katétru se dnes preferuje bezstehová. Netunelizovaný HD katétr slouží dominantně k přemostění období potřebného k obnově funkce ledvin nebo do zajištění vstupu dlouhodobého.
Table 2. Volba typu a délky netunelizovaného katétru podle místa zavedení 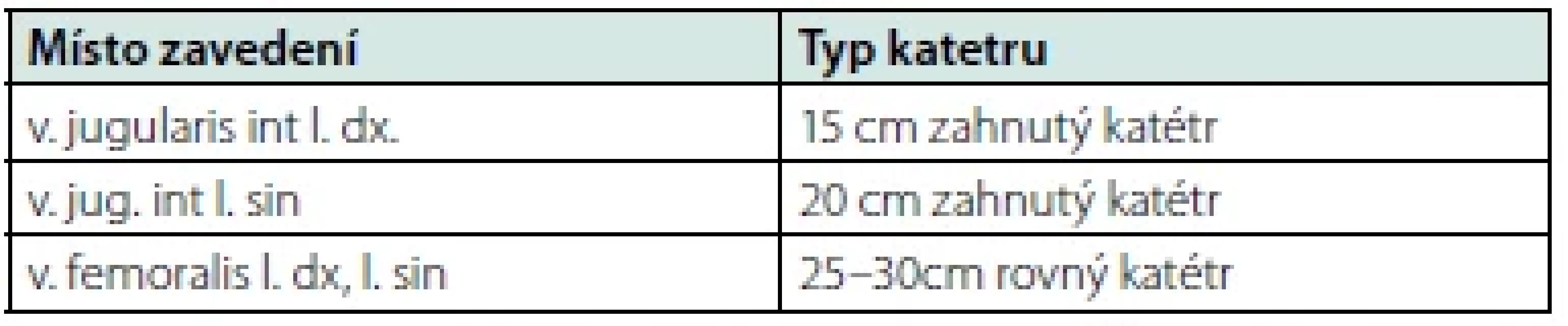
Tunelizovaný hemodialyzační katétr
Jedná se o centrální žilní HD katétr, který je konstrukčně uzpůsoben ke středně až dlouhodobému používání. Nejčastěji je využíván k překlenutí přechodného období, nezbytného pro založení AV fistule/graftu, nebo k dlouhodobé hemodialýze u pacientů s opakovaným selháním AV fistule/graftu, nebo jinou kontraindikací k jejich zavedení. Pro tunelizovaný HD katétr je první volbou stejně jako u katétru netunelizovaného v. jugularis interna vpravo. Katétr je vyroben z měkčího, poddajnějšího a méně traumatizujícího materiálu než katétr netunelizovaný, má obvykle průměr 15 Fr a je dlouhý nejčastěji 19 nebo 23 centimetrů. Jednotlivé typy katétru se liší intravaskulárním koncem, jehož tvar má vliv na míru recirkulace krve. Vzhledem k většímu průměru katétru je k zavedení do žíly nezbytná sada dilatátorů a roztrhovací sheet s chlopní. Větší průměr pak umožňuje dosáhnout vyšších průtoků krve a tím účinnější hemodialýzy. Zavádí se též za pomoci přímé UZ navigace a jeho poloha se upravuje skiaskopicky, čímž lze dosáhnout správné polohy katétru v 95–100 % případů (8). Ve srovnání s netunelizovaným HD katétrem je jeho část vedena v podkožním tunelu od místa vpichu do oblasti pod klíčkem, což snižuje riziko infekce. Nedílnou součástí katétru je dakronová manžeta umístěná v tunelu 1–2 cm od vyústění na kůži, do které vrůstá okolní vazivo a tvoří tím účinnou antibakteriální bariéru a ochranu před nechtěnou dislokací katétru. První použití tohoto typu katétru bylo publikováno již v roce 1986. Jde o typ vstupu dlouhodobého s délkou použitelnosti v horizontu měsíců až let. Jeho jednoletá životnost se v různých studiích pohybuje od 25–93 %. Ve srovnání s AV fistulí je nevýhodou část katétru vyčnívající nad úroveň kůže, která limituje pacienta v běžných každodenních činnostech a je náchylná k mechanickému poškození. Nejčastější příčinou selhání tunelizovaného katétru je jeho infekce s nutností odstranění (9). Mezi další komplikace patří okluze katétru nebo jeho dislokace (komplikace katétrů a jejich řešení viz tabulka 3).
Table 3. Komplikace cévních přístupů k hemoeliminaci a jejich řešení 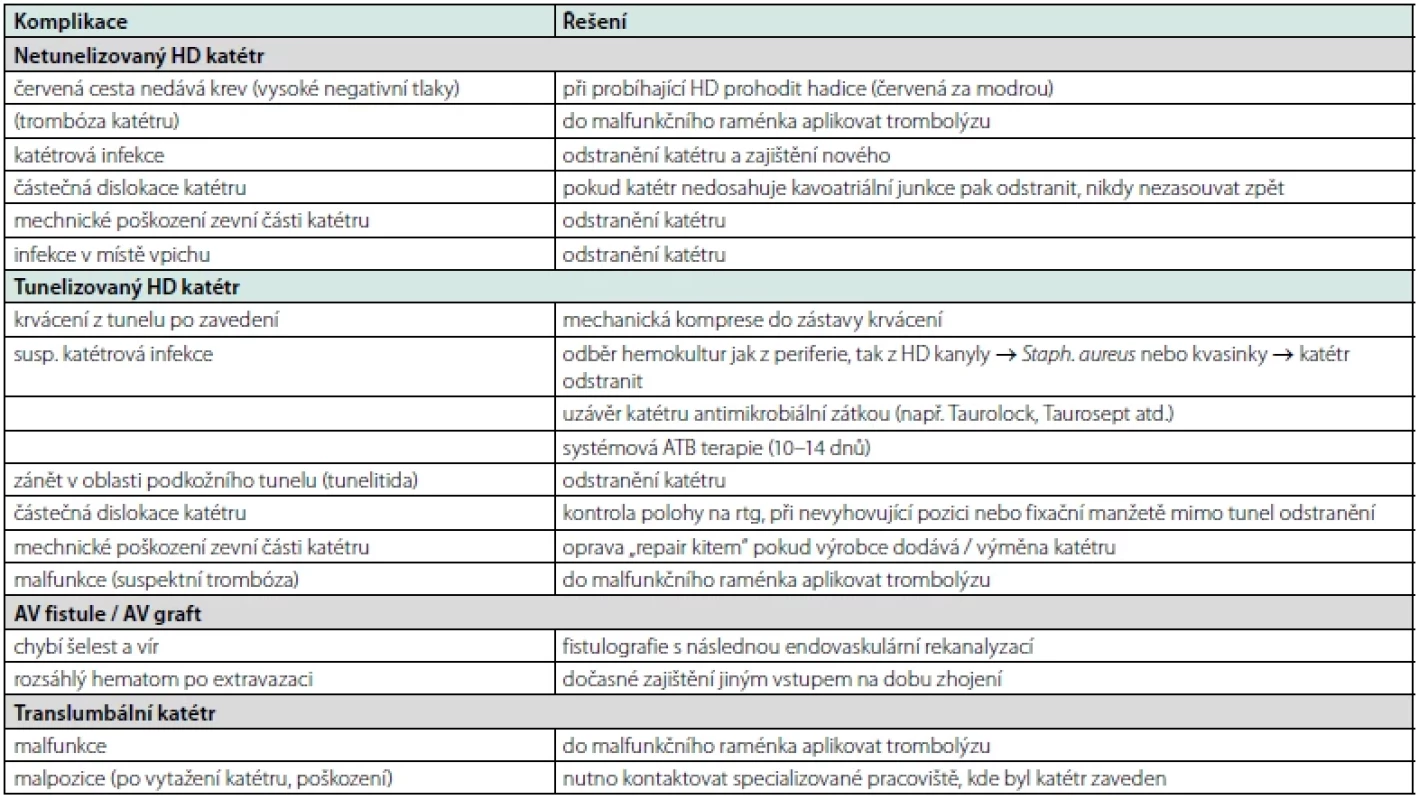
Arteriovenozní spojka (AV fistula)
AV fistula je záměrné spojení mezi nativní žílou a tepnou, typicky end to side. Představuje optimální cévní přístup pro většinu pacientů zařazených v chronickém HD programu. Ze všech zde uváděných typů cévních vstupů má nejnižší výskyt komplikací. Nejedná se o nový typ cévního přístupu, protože první AV fistula za účelem hemodialýzy byla vytvořena už v roce 1965 (10). Její vytvoření spadá nejčastěji do kompetencí cévního chirurga. Nově se můžeme setkat s jejím vytvořením i endovaskulárně intervenčním radiologem. Prvotním předpokladem vytvoření správně fungující AV fistuly je zhodnocení anatomických a funkčních poměrů na končetině. K tomu se využívá vaskulárního mapování pomocí ultrazvuku. Samotný výkon prováděný v lokální anestezii zahrnuje založení arteriovenózní spojky, a to co možná nejdistálněji na nedominantní horní končetině. Distální lokalizace je pro pacienta komfortnější a také ponechává proximálnější části cévního řečiště jako rezervu v případě selhání stávající AV fistule. Nejčastějším typem AV fistuly je radiocephalická spojka (napojení v. cephalica na a. radialis), mezi další pak patří brachiocephalická spojka (v. cephalica – a. brachialis) nebo brachiobaziální spojka (v. bazilica – a. brachialis).
Po napojení žíly na tepnu (end to side) dojde ke zvýšení intraluminálního tlaku a průtoku v dané žíle. Tyto hemodynamické změny vedou k dilataci žíly a zesílení její stěny – tzv. arteriolizaci žíly. Tento proces „vyzrávání“ žíly trvá přibližně 6 týdnů, po které není možné fistuli používat k hemodialýze. Po této adaptaci je žíla připravena k opakovanému použití, při kterém se zavádí vždy pouze na dobu eliminace hemodilyzační jehly. Funkčnost fistule lze ověřit palpačně přítomností hmatného víru a auskultačně detekovatelným šelestem. AV fistule je nejbezpečnějším hemodialyzačním přístupem s minimem infekčních komplikací. Její životnost se počítá v řádu let. Roční selhání AV fistule bylo v retrospektivní analýze více než 16 tisíc pacientů 27 %, u AV graftu pak 17 % (11). Tento rozdíl je způsoben vyšší mírou primárních selhání AV fistulí časně po zavedení. Při hodnocení průchodnosti po více než dvou letech od zavedení už byla průchodnost vyšší u AV fistulí, což potvrzuje jejich dominantní postavení mezi cévními přístupy k chronické hemodialýze. K nejčastějším komplikacím patří stenózy a trombotické postižení AV fistule vyžadující zprůchodnění intervenčním radiologem. Tomu lze předcházet správně nastaveným preventivním programem vyšetřování průtoku AV fistulí ultrazvukem. Tato vyšetření probíhají v intervalu od 2 týdnů do čtyř měsíců a umožňují indikovat pacienta k intervenci dříve, než dojde často k nezvratným změnám. Důležité je také dbát na absolutní zákaz měření tlaku krve na končetině s AV fistulí.
Arteriovenózní graft
AV graft je chirurgicky implantovaný cizorodý materiál (expandovaný polytetrafluorethylen) spojující tepnu a žílu. Podle anatomických poměrů má tato spojka tvar smyčky (spojení a. brachilis a v. brachialis/v. cephalica) nebo rovný (spojení a. radialis a v. cephalica). AV graft lze na rozdíl od AV fistule používat již za 2–3 týdny po vytvoření a odpadá období vyzrávání žíly typické pro AV fistule. AV grafty jsou v porovnání s AV fistulemi zatíženy vyšším rizikem steal fenoménu, trombotických a infekčních komplikací. S přihlédnutím k nižší četnosti primárního selhání tak představují vhodný typ vstupu zvláště u pacientů s předpokládanou délkou léčby do 2 let (pacienti vysokého věku, jiné závažné komorbidity limitující délku života). K nejčastějším komplikacím AV graftů patří infekční a trombotické.
Translumbální katétr
Translumbální centrální žilní katétr představuje bezpečnou alternativu cévního vstupu u pacientů s vyčerpanými klasickými cévními přístupy k hemodialýze. U těchto pacientů se stenózou nebo trombózou jugulárních a brachycefalických žil je jednou z posledních technických možností, jak zajistit přístup k hemodialýze. S tímto typem výkonu se můžeme setkat už od roku 1971. Úspěšnost zavedení dosahuje v dnešní době vysokých 97,4 %. Primární průchodnost tohoto katétru dosahuje 76,7 % za první rok a 39,5 % za 4 roky (12). To jsou hodnoty plně srovnatelné s permanentním HD katétrem. Výkon provádí intervenční radiolog, který pod skiaskopickou nebo CT kontrolou translumbálně kanyluje dolní dutou žílu. Tam je po vodiči zaveden katétr délky 55 cm s průměrem 14Fr a dakronovou manžetou. Výkon se provádí pod clonou širokospektrých ATB, které se aplikují po dobu 5 dnů. Četnost infekčních komplikací a neprůchodnosti katétru vztažené k 1000 dnům používání byla 0,25 a 0,11 u translumbálního katétru a 0,33 a 0,25 u standardního katétru cestou v. jugularis (12).
„Ultimum refugium přístupy“
Pokrok zvláště v oblasti intervenční radiologie umožňuje řešení i u stavů donedávna neřešitelných. Mezi tyto situace patří např. trombotické postižení brachiocephalických nebo jugulárních žil, neumožňující běžnou kanylaci v. jugularis. Systém Surfacer se zavede přes femorální žílu a naviguje se do výstupního bodu v pravé vnitřní jugulární žíle. Tento patentovaný přístup Inside‑Out dosahuje přístupu k okludované žíle, přes kterou je zaveden katétr do oblasti pravé síně (13).
Při vyčerpání výše uvedených variant cévního přístupu zbývají pouze chirurgické přístupy se zavedením katétru přímo do pravé síně, duté žíly nebo veny azygos. Tyto varianty jsou však zatíženy potřebou celkové anestezie a jsou provázeny vyšší četností komplikací a vyšší mortalitou. V metaanalýze zahrnující celkem 51 pacientů se zavedeným hemodialyzačním katétrem přímo do pravé síně byla mortalita 25 %. Nejčastějšími komplikacemi byla fibrilace komor, infarkt myokardu a cévní mozková příhoda (14).
Závěr
Problematika optimálního cévního přístupu pro hemodialýzu vyžaduje multidisciplinární přístup zohledňující anatomické poměry, komorbidity, prognózu a v neposlední řadě i přání pacienta. U hemodialyzačních žilních katétrů (tunelizovaných i netunelizovaných) je první volbou zavedení do pravé vnitřní jugulární žíly. Za nejvhodnější chronický cévní přístup je pak stále považována chirurgicky založená AV fistule na nedominantní horní končetině. Zlepšující se dostupnost a kvalita zdravotní péče prodlužuje výrazně pacientům s terminálním selháním ledvin život, a tím i čas závislosti na hemodialýze. Přibývá tak pacientů s „vyčerpanými“ možnostmi cévního vstupu, pro které existují záložní řešení typu translumbálního nebo přímo do pravé síně zavedeného hemodialyzačního katétru.
MUDr. Ondřej Hloch, Ph.D.
Interní klinika 2. LF UK a FN v Motole, Praha
ondrej.hloch@fnmotol.czCit. zkr: Vnitř Lék. 2023;69(1):E15-E18
Článek přijat redakcí: 5. 10. 2022
Článek přijat po recenzích: 20. 1. 2023
Sources
1.Statistická ročenka dialyzační léčby v České republice 2021. Česká nefrologická společnost; Dostupné z WWW: http://www.nefro.cz/media/1088/rocenka2021.pdf
2. Gorsane I, Chermiti M, Mechri E, Elloumi Z. Evolutive profile of hemodialysis vascular accesses Hemodialysis accesses. Tunis Med. 2021 Mai;99(5):575-581.
3. Franco‑Sadud R, Schnobrich D, Mathews BK et al. Recommendations on the Use of Ultrasound Guidance for Central and Peripheral Vascular Access in Adults: A Position Statement of the Society of Hospital Medicine. J Hosp Med. 2019 Sep 6;14:E1-E22.
4. Oliver MJ, Edwards LJ, Treleaven DJ et al. Randomized study of temporary hemodialysis catheters. Int J Artif Organs. 2002 Jan;25(1):40-4.
5. Engstrom BI, Horvath JJ, Stewart JK et al. Tunneled internal jugular hemodialysis catheters: impact of laterality and tip position on catheter dysfunction and infection rates. J Vasc Interv Radiol. 2013 Sep;24(9):1295-302.
6. Oliver MJ, Callery SM, Thorpe KE et al. Risk of bacteremia from temporary hemodialysis catheters by site of insertion and duration of use: a prospective study. Kidney Int. 2000 Dec;58(6):2543-5.
7. Hemodialysis Adequacy 2006 Work Group. Clinical practice guidelines for hemodialysis adequacy, update 2006. Am J Kidney, DiS. 2006 Jul;48 Suppl 1:S2-90.
8. McGee DC, Gould MK. Preventing complications of central venous catheterization. N Engl J Med. 2003 Mar 20;348(12):1123-33.
9. Szarnecka‑Sojda A, Jacheć W, Polewczyk M et al. Risk of Complications and Survival of Patients Dialyzed with Permanent Catheters. Medicina (Kaunas). 2019 Dec 19;56(1):2.
10. Brescia MJ, Cimino JE, Appel K et al. Chronic hemodialysis using venipuncture and a surgically created arteriovenous fistula. N Engl J Med. 1966 Nov 17;275(20):1089-92.
11. Woo K, Goldman DP, Romley JA. Early Failure of Dialysis Access among the Elderly in the Era of Fistula First. Clin J Am Soc Nephrol. 2015 Oct 7;10(10):1791-8.
12.Jonszta T., Czerný D et al. Translumbální hemodialyzační katétry. Ces Radiol 2019;73(4): 209 -219
13. Razavi MK, Peden EK, Sorial E et al. Efficacy and safety associated with the use of the Surfacer® Inside‑Out ® Access Catheter System: Results from a prospective, multicenter Food and Drug Administration‑approved Investigational Device Exemption study. J Vasc Access. 2021 Jan;22(1):141-146.
14. Philipponnet C, Aniort J, Pereira B et al. Systematic Review of Atrial Vascular Access for Dialysis Catheter. Kidney Int Rep. 2020 Apr 17;5(7):1000-1006.
Labels
Diabetology Endocrinology Internal medicine
Article was published inInternal Medicine

2023 Issue E-1
Most read in this issue- Optimal vascular access to hemodialysis, or what modern medicine offers us
- Ethical aspects in oncology
- Development of chronic venous disease
- Clinical microbiology and its role in current medicine
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

