-
Medical journals
- Career
Pohybová aktivita – svatý grál moderní medicíny?
Authors: Vladimír Tuka 1; Martina Daňková 2; Karel Riegel 2; Martin Matoulek 1,2
Authors‘ workplace: Centrum kardiovaskulární rehabilitace III. interní kliniky – kliniky endokrinologie a metabolizmu 1. LF UK a VFN v Praze 1; Obezitologické centrum III. interní kliniky – kliniky endokrinologie a metabolizmu 1. LF UK a VFN v Praze 2
Published in: Vnitř Lék 2017; 63(10): 729-736
Category: Reviews
Overview
Pohyb je základním atributem života. Nepřekvapí tedy, že návrat k pravidelné pohybové aktivitě představuje velmi účinný, a přitom levný prostředek v prevenci a léčbě většiny civilizačních chorob. I proto by měl vhodnou pohybovou aktivitu umět předepsat každý lékař. Minimální množství pohybové aktivity, které má již prokázané účinky v primární prevenci civilizačních onemocnění, je relativně nízké: 150 min pohybové aktivity střední intenzity nebo 75 min pohybové aktivity vysoké intenzity týdně nebo jejich kombinace. Nejjednodušším a velmi bezpečným způsobem pohybové aktivity je chůze (cílem je alespoň 10 000 kroků/den, resp. 6 000 kroků/den navíc nad běžné denní aktivity). Sofistikovanějším způsobem preskripce pohybové aktivity, který již vyžaduje provedení zátěžového vyšetření, je model FITT. Z pohybové aktivity profitují pacienti s rizikovými faktory aterosklerózy i s již manifestní aterosklerózou (pacienti s ischemickou chorobou srdeční, po cévní mozkové příhodě, s ischemickou chorobou dolních končetin), stejně jako pacienti s chronickým srdečním selháním. Pohyb pomáhá i pacientům s onemocněním plic (CHOPN, asthma bronchiale), s metabolickými chorobami (diabetes mellitus, obezita, osteroporóza), s revmatologickými onemocněními. Pravidelná pohybová aktivita zlepšuje kognitivní funkce, snižuje depresivitu a anxietu a pomáhá u osob závislých. V poslední době se ukazuje, že pohyb příznivě mění i střevní mikrobiom. Jedním z mechanizmů, které se podílejí na příznivém účinku pohybu, jsou tzv. faktory cvičení neboli myokiny. Pohybová aktivita, je-li správně dávkována, je levný a univerzální lék s minimem nežádoucích účinků. Navíc je to lék, který si každý nosíme s sebou – taková malá domácí lékárna.
Klíčová slova:
diabetes mellitus 2. typu – kardiovaskulární onemocnění – nádory – neuropsychiatrická onemocnění – pohybová aktivitaÚvod
Pohyb je jednou ze základních známek života. Lidský druh se vyvinul během desítek tisíc let jako pohybující se tvor, pro nějž byl pravidelný pohyb s měnlivou intenzitou zátěže součástí boje o přežití. V dnešní době je však až 60 % celosvětové populace nedostatečně pohybově aktivní. V České republice je nedostatečně pohybově aktivních 29 % populace (31 % mužů a 28 % žen), tj. každý třetí Čech [1]!
Nepřekvapí tedy, že návrat k pravidelné pohybové aktivitě (PA) představuje velmi účinný a přitom levný prostředek v prevenci a léčbě většiny civilizačních chorob [2]. V četných studiích se ukazuje, že schopnost organizmu dopravit kyslík k pracujícím svalům, tzv. kardiopulmonální zdatnost, je jedním z nejlepších prediktorů morbidity i mortality. Osoby, jejichž výkonnost při zátěžovém testu je > 10 metabolických ekvivalentů (MET), mají o 70 % nižší mortalitu než osoby s výkonností < 4 MET [3]. Přežití závisí více na zdatnosti než na hmotnosti. Pacienti s prediabetem a s normální hmotností, kteří ale mají menší zdatnost, mají o 70 % vyšší celkovou mortalitu a o 88 % vyšší kardiovaskulární mortalitu. Navíc, mezi skupinami s různou adipozitou (normální hmotností, nadváhou a obezitou), ale se srovnatelnou zdatností nejsou pozorovány rozdíly v mortalitě [4].
Tolerance zátěže není jen vrozená vlastnost organizmu, ale ovlivnitelný stav. I malé zvýšení množství času věnovaného pravidelnému pohybu přináší významné snížení rizika zdravotních komplikací, a to tím větší, čím je nižší výchozí fyzická zdatnost. Aktivním životním stylem lze částečně ovlivnit genetickou informaci. Ani tu si sice naši pacienti nevybírají, nicméně budou-li aktivní, můžou si prodloužit život bez ohledu na to, jaké geny zdědili [5]. Pohyb aktivuje tzv. epigenetické faktory, které mohou některé nepříznivé geny „umlčet“ [6].
Minimální množství PA, které má již prokázané účinky v primární prevenci civilizačních onemocnění, je relativně nízké: 150 min PA střední intenzity nebo 75 min PA vysoké intenzity týdně nebo jejich kombinace [2]. Je až zarážející, jak málo pozornosti je PA věnováno.
Může pohyb škodit? Každá PA je spojena s mírným vzestupem relativního rizika komplikací. Nicméně jak relativní, tak i absolutní riziko komplikací se s opakovaným cvičením výrazně snižuje [7]. V rizikové populaci pacientů po prodělaném infarktu myokardu, kteří se zúčastnili řízené PA v rámci kardiovaskulární rehabilitace, došlo k jedné závažné komplikaci (infarkt myokardu, komorová tachykardie, srdeční zástava) na 219 970 paciento-hodin cvičení a k jednomu úmrtí na 752 365 paciento-hodin [8]. V běžné zdravé populaci je riziko náhlé srdeční zástavy 1 : 1,5 milionů mužů a 1 : 36,5 milionu žen pro aktivity střední a vysoké intenzity.
Obecná doporučení pohybové aktivity
Doporučit vhodnou pohybovou aktivitu by měl umět každý lékař. Nejjednodušším a velmi bezpečným způsobem PA je „obyčejná“ chůze. Ta je vhodná pro téměř všechny skupiny pacientů. U zdravé populace v rámci primární prevence civilizačních chorob je cílovou hodnotou alespoň 10 000 kroků/den, resp. 6 000 kroků/den navíc nad běžné denní aktivity [9]. Pacienty, zejména ty s nízkou vstupní mírou PA, nenutíme ihned k plnému počtu kroků, ale počet kroků se snažíme progresivně zvyšovat a většinou jsme rádi za každé zvýšení počtu kroků. Adherenci k chůzi a počet kroků za den zvyšují krokoměry a akcelerometry, které mohou být jak zabudované v chytrém telefonu či hodinkách, tak jako samostatné přístroje. Energetický výdej při chůzi lze zvýšit o 15–20 % používáním Nordic Walking holí nebo chůzí do schodů. Zajímavou variantou pro některé pacienty může být venčení psa. Majitelé psů, kteří svého „miláčka“ musí pravidelně venčit, mají průměrně o 20 % vyšší počet kroků za den oproti svým vrstevníkům, kteří psa nemají, a to i během deštivých dnů [10].
Sofistikovanějším způsobem preskripce pohybové aktivity, který již vyžaduje provedení zátěžového vyšetření, je model FITT [11]. Jako jsme zvyklí psát recept na léky (indikace, účinná látka, jednotlivá dávka, opakování dávky, délka podávání), i PA předepisujeme. Pro zjednodušení používáme akronym FITT (F – frekvence, I – intenzita, T – typ, T – trvání; tab. 1). Samozřejmostí je respektování kontraindikací k PA, které jsou stejné jako pro zátěžová vyšetření.
Table 1. Preskripce pohybové aktivity – model FITT 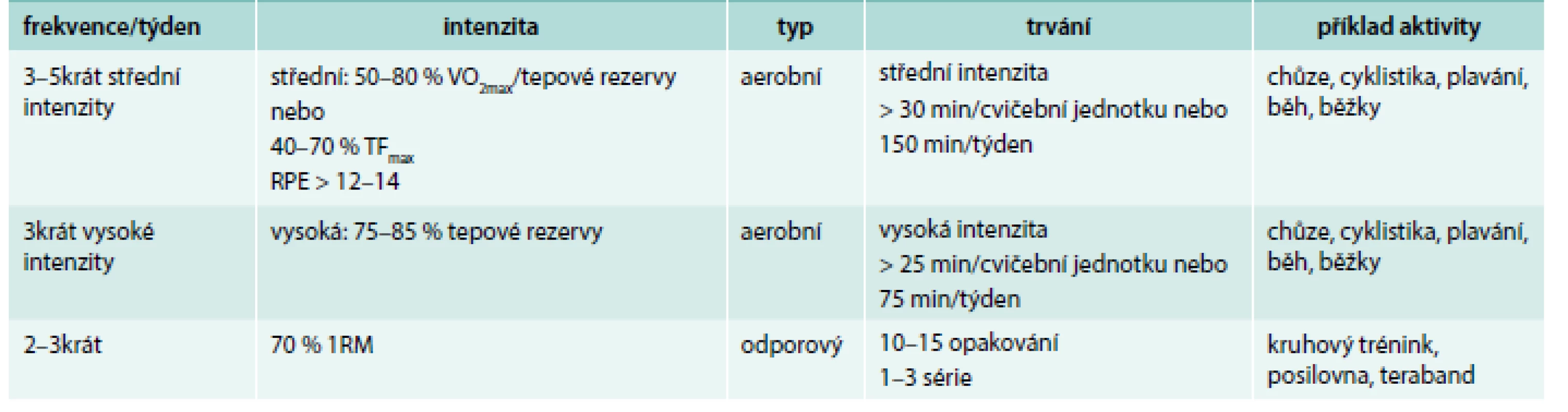
1RM – 1 repetition maximum VO2max – maximální spotřeba kyslíku RPE – rating of perceived exercion/subjektivně vnímaná intenzita zátěže Pro které obory medicíny máme data o prospěšnosti pohybové aktivity?
Pohybová aktivita je univerzální, účinná a levná léčebná modalita. Důkazů o prospěšnosti pohybu je mnoho. V následující části bychom krátce shrnuli jednotlivé oblasti medicíny, v nichž PA může pomáhat v prevenci i terapii.
Kardiologie
Z řízené pohybové aktivity jednoznačně profitují kardiologičtí pacienti. V případě kardiologických pacientů hovoříme o kardiovaskulární rehabilitaci (KVR). Vlastní PA začíná fází 1 již během hospitalizace po prodělané akutní koronární příhodě a je zaměřena na postupnou vertikalizaci a zabránění dekondice. Ambulantně by měla pokračovat fází 2, během níž pacienti docházejí 2–3krát týdně na řízený trénink; tato fáze trvá minimálně 3 měsíce. Následující fáze 3 a 4 mají za cíl stabilizaci nabyté zdatnosti. Takto vedené programy jsou v horizontu měsíců schopny příznivě ovlivnit rizikový profil pacientů i v současné době statinů, inhibitorů ACE a potentních protidestičkových léků. KVR dokáže snížit kardiovaskulární mortalitu o 26 % a riziko rehospitalizace o 18 % [12].
Z pravidelného tréninku mají výrazný benefitiI pacienti se srdečním selháním, kterým je často bohužel PA zakazována. Pravidelné cvičení zlepšuje rovnováhu autonomního nervového systému potlačením sympatické aktivity a zvýšením vagotonie, snižuje sarkopenii, zlepšuje vazomotoriku a snižuje endoteliální dysfunkci. Cvičení snižuje u pacientů se srdečním selháním mortalitu a snižuje počet hospitalizací a zejména zlepšuje kvalitu života. Cvičení se musí zahajovat nízkou intenzitou (např. rotoped na volnoběh) a jednotlivé cvičební jednotky jsou zpočátku krátké (někdy i v řádu minut). Postupně se intenzita i trvání jednotlivých cvičebních jednotek prodlužují [13].
Jsou-li u pacientů plánovány chirurgické výkony, včetně rozsáhlých kardiochirurgických, je výhodné, jsou-li v dobré kondici před výkonem. Adekvátně vedená předoperační PA vede u pacientů k vzestupu tolerance zátěže, ke snížení perioperačních komplikací a ke zrychlení rekonvalescence po výkonu [14].
PA je také základním kamenem léčby u pacientů s ischemickou chorobou dolních končetin. Řízený trénink má trvat minimálně 12 měsíců se cvičebními jednotkami minimálně 3krát týdně, které trvají 30–45 min. Využívá se zejména intervalový trénink chůzí, při němž se chůze zastavuje při intenzivní bolesti. Takto vedený trénink dokáže prodloužit bezbolestnou klaudikační vzdálenost o 106–177 % a celkovou klaudikační vzdálenost o 64–85 % [15].
Neurologie
K velmi důležitým prvkům léčby po cévní mozkové příhodě (CMP) patří vedle rehabilitace řízená PA. Řízená PA zlepšuje toleranci zátěže, brání sarkopenii, zlepšuje kvalitu života a snižuje riziko další CMP. Pokud se u pacientů po prodělané CMP uplatní multifaktoriální model redukce rizika (zdravá dieta, cvičení, aspirin, statin a kontrola krevního tlaku), lze dosáhnout redukce rizika následné CMP o 80 % [16]. Cvičení je třeba přizpůsobit funkčnímu stavu pacientů, často jsou využívány stroje, které pomáhají pacientům s držením rovnováhy (např. rotoped, rumpál).
S rozvojem stavu poznání o důležitosti nefarmaceutických přístupů v prevenci nebo oddálení výskytu kognitivních symptomů Alzheimerovy demence (AD) vzrůstá zájem odborníků o popsání role, kterou v tomto směru může zastávat PA [23]. Epidemiologický průzkum prokázal konzistentní vztah mezi vyšší mírou PA a sníženým rizikem rozvoje demence [24]. Metaanalýza 16 prospektivních epidemiologických studií zaměřených na výskyt neurodegenerativního onemocnění potvrdila, že větší míra angažovanosti v PA zaznamenaná na počátku měření byla po 3–30letém sledování doprovázena snížením rizika vzniku všech typů demence o 28 % a vzniku AD o 45 %, a to i po kontrole intervenujících proměnných [25]. Jelikož se zdá, že PA má konzistentní a robustní vliv na riziko vzniku AD, lze predikovat její možný vliv také na biomarkery související s poklesem kognitivních funkcí a AD, včetně in vivo neurozobrazovacích metod [23]. Několik neurozobrazovacích studií využilo epidemiologické perspektivy k posouzení asociací mezi PA a mentálním zdravím. Prokázaly, že větší objemy subjektivně udávané PA v mladším věku jsou provázány větším objemem kůry mozkové v pozdní dospělosti [26]. Ačkoliv pro ověření skutečného vlivu a potřebného množství PA pro redukci incidence AD bude zapotřebí řady dalších longitudinálních kontrolovaných studií na rozsáhlých souborech stárnoucí populace, dostupný přehled literatury potvrzuje:
- schopnost mozku udržet si přirozenou plasticitu v dostatečné míře až do pozdní dospělosti, čehož provozování PA může využít
- i relativně malý objem PA jako dostatečný pro zlepšení kognitivních funkcí a zvětšení velikosti i zlepšení funkce rozličných oblastí mozku
- nižší riziko AD a patologických symptomů souvisejících s AD ve spojitosti s větším objemem PA, a to i u jedinců s vyšší pravděpodobností rozvoje kognitivního narušení [23]
Psychiatrie
V běžné lékařské praxi jsou nejčastějšími psychiatrickými symptomy deprese a úzkost [27]. Deprese je vůdčí příčinou zneschopnění a na základě prediktivních odhadů by se do roku 2020 měla stát 2. největším přispěvatelem ke globálnímu zatížení nemocností [28]. Z hlediska úzkostných poruch jsou v klinické praxi nejčastějšími typy generalizovaná úzkostná porucha, panická porucha, sociální fobie a posttraumatická stresová porucha [29]. Z hlediska léčby existuje pro depresi a úzkost řada terapií s různou efektivitou. Ačkoliv se možnosti farmakologické léčby za posledních více než 20 let rozšířily, přibližně 30–60 % pacientů nedosáhne odpovědi na první předepsané antidepresivum a 15–33 % setrvá bez odpovědi i vůči opakovaným farmakologickým intervencím [30,31]. PA byla obecně doporučena k léčbě deprese a úzkosti již v minulosti. Vztah mezi subjektivně udávanou PA a depresivní symptomatologií byl analyzován např. v rámci epidemiologické follow-up studie pro první Národní výzkum zdraví a nutrice (NHANES I) na souboru 1 900 zdravých dobrovolníků ve věkovém rozpětí 25–77 let. Výzkum prokázal, že tělesná pasivita může být rizikovým faktorem pro rozvoj depresivní symptomatologie [32]. Vliv PA na redukci symptomů deprese a úzkosti následně prokázaly také novější výzkumné studie. Např. ve studii 19 288 jedinců [33] prokázali, že pravidelné cvičení je asociováno s nižší mírou deprese, úzkosti a neuroticizmu. Ačkoliv výzkumné studie potvrdily PA z hlediska léčby deprese jako vhodnou, je indikována poměrně zřídka. Směrnice Americké psychiatrické asociace (APA) udávají, že v léčbě deprese může být tělesné cvičení přínosné, ale není zatím považováno za léčebný postup první volby [34]. V porovnání s četnými výzkumy pozitivních účinků PA na depresi jsou úzkostné poruchy v tomto směru zkoumány méně [29]. Přesto několik studií prokázalo, že aerobní cvičení může být v redukci generalizované úzkosti stejně efektivní jako kognitivně behaviorální terapie [35].
Adiktologie – duševní poruchy vyvolané účinkem psychoaktivních látek vlivem škodlivého užívání nebo závislosti jsou v oblasti duševního zdraví častým problémem, roční prevalence se udává mezi 3,8–5,6 % [36]. Navzdory vzrůstající efektivitě psychofarmakologických a psychoterapeutických intervenčních strategií je míra relapsu vysoká a přináší s sebou potřebu doplňkových terapií, jež by mohly pomoci udržet abstinenci a cílit na tělesné obtíže spojené s užíváním látek [37]. Řada průřezových studií poukázala na negativní asociace mezi mírou tělesného cvičení a různými formami duševních poruch [38]. Současně vyšší míra PA byla asociována s nižším výskytem závislostí na alkoholu a nikotinu [39]. Jiná longitudinální studie poukázala na preventivní aspekt pravidelné PA vzhledem k intoxikaci alkoholem, obecným problémům spojeným s užíváním alkoholu a užívání drog [40]. PA může rovněž pomoci zmírnit tělesné obtíže, jež jsou u pacientů se závislostí na psychoaktivních látkách časté [41]. Z hlediska nikotinizmu se jako zásadní jeví moment, v němž je PA začleněna do programu odvykací léčby. Batra [42] ve své studii uvádí, že pokud se cvičební intervence překrývá s fází, v níž pacient přestává kouřit, může se cítit přetížen a reagovat negativně. Implementace tělesného cvičení několik týdnů před tzv. Dnem D (tj. dnem, od kterého si pacient již nezakouří) se zdá být vhodnější, neboť cvičení může posloužit jako nástroj ke snížení odvykacích symptomů a stavu bažení [37]. Z hlediska alkoholizmu existuje prozatím pouze omezené množství studií, jež by hovořily o efektivitě PA z dlouhodobé perspektivy. S určitou opatrností lze přesto při interpretaci výsledků tvrdit, že 3 [43] nebo 4 [44] týdny PA pod odbornou supervizí by k vyvolání signifikantních změn v prožívání úzkosti, deprese a prodloužení doby abstinence nemusely být dostačující. Dosavadní nedostatek výzkumných studií je hlavním úskalím rovněž při posuzování efektivity PA jako doplňkové terapie drogově závislých. Publikované studie v této oblasti vykazují četné metodologické nedostatky, jež znemožňují zobecnění získaných výsledků např. kvůli absenci kontrolních skupin respondentů [45]. Navzdory faktu, že různé formy PA tvoří součást téměř každého rehabilitačního programu pro léčbu závislostí, metodologicky přesvědčivé studie, jež by potvrzovaly dlouhodobý přínos PA s ohledem na bažení, abstinenci, relaps a další psychologické proměnné, prozatím prakticky absentují [37].
Pneumologie
Plicní rehabilitace zlepšuje toleranci zátěže, snižuje symptomatologii a zlepšuje kvalitu života. U pacientů s chronickou obstrukční plicní nemocí (CHOPN) je PA nezbytnou součástí léčby. Zlepšení symptomatologie u pacientů s CHOPN je dáno obnovením svalové síly respiračního svalstva a zlepšení tolerance zátěže, což snižuje nároky na vlastní respirační systém. Důležitou komponentou plicní rehabilitace je i specifický trénink expiračních a inspiračních svalů [17].
U pacientů s bronchiální hyperreaktivitou může PA vést k vyvolání bronchokonstrikce, což může vést u některých pacientů k omezování pohybu. Nicméně pravidelná PA vede k nižší incidenci astmatických záchvatů [18] a i astmatici mohou být vrcholovými sportovci, uveďme např. kajakáře Vavřince Hradilka nebo tenistku Petru Kvitovou.
Diabetologie
PA v léčbě diabetes mellitus (DM) 1. typu je známa již od starověku, kdy byla doporučována již při prvních známkách DM, ačkoliv se pochopitelně dlouhodobý efekt nedal očekávat. V novodobé historii je PA a její vliv na metabolizmus u diabetiků 1. typu popisován již od počátku objevu inzulinu v roce 1926 a dále v 60. letech minulého století, zatímco zmínky o PA u porušené glukózové tolerance, resp. u DM 2. typu až významně později, což je dáno postupným nárůstem prevalence DM 2. typu v rozvinutých zemích [19]. Od té doby existují desítky tisíc prací, které podporují a vysvětlují metabolické efekty PA na molekulární úrovni. O pozitivním efektu PA není tedy pochyb, nejasnosti zůstávají pouze v optimálním typu a zajištění kompliance s našimi doporučeními a v bezpečnosti diabetika při cvičení. O efektu PA rozhoduje nejen celkově vydaná energie, ale také její intenzita. Dokonce zpočátku velmi odmítaná PA o vysoké intenzitě může být velmi efektivní v ovlivnění inzulinové senzitivity [20], nicméně jako optimální se jeví kombinace aerobního a odporového tréninku [21]. Stejně tak diskuse o délce a frekvenci PA ukazuje, že je možná efektivnější rozložit PA do několika denních intervalů, což je ale z hlediska adherence a kompliance v praxi obtížně nedosažitelné. Nízká kompliance a adherence k pohybové aktivitě a nákladnost na individuálně řízenou PA jako součást managementu životního stylu prokázala ve srovnání s podáváním metforminu vyšší efektivitu na kompenzaci DM.
Pro preskripci PA u pacientů s DM je klíčová bezpečnost a rozhodnutí, zda je před plánovaným navýšením PA nezbytný či vhodný zátěžový test. K pacientovi s DM je třeba přistupovat jako k vysoce rizikovému. U diabetiků s dalšími přidruženými rizikovými faktory ischemické choroby srdeční by pak byla vhodná minimálně ergometrie, zvláště uvědomíme-li si, že neuropatie může maskovat stenokardie. Při preskripci je pak ještě nezbytné dát pozor na riziko hypoglykemií, které mohou nastat i více než 24 hod po ukončení PA.
Pro příznivý efekt PA je zcela rozhodující selfmonitoring a monitorace PA (např. pomocí krokoměrů, ale i změn glykemií) [22]. V budoucnu sníží využití moderních technologií (kontinuální monitoring glykemií s přenosem do mobilních telefonů) zcela jistě počet hypoglykemických příhod při pohybové aktivitě a skoro jistě zlepší adherenci k jejímu provozování.
Obezitologie
V léčbě obezity je PA nepochybně jednou ze základních metod léčby. Ačkoliv je zřejmé, že samotná PA vede k poklesu hmotnosti méně než redukční dieta, bez PA lze snižovat hmotnost jen krátkodobě. Pokud však za léčbu obezity považujeme i léčbu onemocnění souvisejících s nadváhou a obezitou, a tedy zlepšení prognózy, pak pravidelná PA ruku v ruce se zvýšením zdatnosti vede jednoznačně ke snížení morbidity a mortality, a to především na kardiovaskulární onemocnění [46]. Jednou z příčin obezity je i schopnost adaptovat se na dietu, a tedy snižovat klidový energetický výdej, což může být způsobeno ztrátou aktivní tělesné hmoty při navození negativní energetické bilance pouze dietou. Ovšem např. samotná přítomnost DM může vést k nižšímu efektu PA v souvislosti se snížením tzv. pozátěžové termogeneze [47]. I to může být jedním z důvodů, proč pacienti s obezitou, resp. DM častěji končí a považují PA za neefektivní. Analogicky reaguje vzestup β-hydroxybutyrátu (BOHB), který stoupá během aerobního tréninku jako marker ketogeneze v průběhu tréninku. Zvýšení BOHB v průběhu tréninku a těsně potom pak predikuje hmotnostní pokles v dlouhodobých programech s řízenou PA [48]. Dalším efektem aerobního tréninku může být snížení hladiny ghrellinu nebo GLP1, což může ovlivnit energetický příjem po PA [49].
S obezitou jsou spojené často deprese, které obézní lidé nezřídka „zajídají“. Je nepochybné, že PA snižuje nejen výskyt, příznivě ovlivňuje i průběh deprese jako nemoci (viz výše). Zdá se, že klíčem k ovlivnění depresivního ladění je celkový denní energetický výdej bez ohledu na typ a intenzitu PA [50]. Snížení depresivního ladění může velmi pomoci v další spolupráci s obézním pacientem, ale i k dřívějšímu vysazení antidepresivní terapie.
V posledních 30 letech se velmi rozvíjí bariatrická resp. metabolická chirurgie, která zcela mění pohled na léčbu obezity. Bariatrické operace vedou k významnému snížení mortality z kardiovaskulárních příčin, ale i mortality na nádorová onemocnění [51]. V praxi se ale ukazuje, že příliš rychlé snížení hmotnosti nemusí nutně vést u všech pacientů k očekávanému zlepšení kvality života. Může za to např. zhoršení bolestí pohybového aparátu, který je v pooperačním období zcela jinak zatěžován. Mění se pohybové vzorce a paradoxně se mohou zhoršit bolesti zad a nosných kloubu. Navíc při dynamických změnách poklesu hmotnosti o desítky kilogramů je u těchto osob zcela nefunkční hluboký stabilizační systém, a tím dochází k dalšímu zhoršování. Jedinou možností snížení bolestí je tedy pravidelná PA pod dohledem fyzioterapeuta a následně při stabilizaci hmotnosti a adaptaci na změny zatížení, ačkoliv se podávání analgetické terapie v průběhu prvních měsíců nevyhneme. PA je tedy velmi efektivní i při snižování hmotnosti. Ačkoliv vede k nižšímu poklesu oproti samotné dietě, vzhledem k dalším „vedlejším“ efektům má své nezastupitelné místo a její časté opomíjení je chybou.
Onkologie
Pravidelná PA je součástí prevence vzniku nádorového onemocnění. Cvičení je bezpečné během i po ukončení terapie nádorového onemocnění. Cvičení zlepšuje u pacientů s nádory (nejvíce dat pro nádory prsu, prostaty a hematologické malignity) toleranci zátěže, zvyšuje svalovou sílu, zlepšuje kvalitu života a snižuje únavu [57]. U pacientů s nádory prsu a prostaty nebo s metastázami do kostí je potřeba volit aktivity s ohledem na zvýšené riziko patologických fraktur.
Revmatologie
Vytrvalostní i odporový trénink vede i u zánětlivých revmatologických onemocnění k mírnému snížení skóre aktivity nemoci, k mírnému snížení zánětu (pokles rychlosti sedimentace erytrocytů, bez ovlivnění CRP) a dochází k příznivému ovlivnění symptomů [58].
Osteologie
PA je nezbytným předpokladem zdravé kosti. Cvičení zvyšuje kostní denzitu, objem a pevnost, což snižuje riziko fraktur, a současně vede k vyšší svalové síle a vyšší stabilitě, která snižuje riziko pádů [59]. U pacientů s osteoporózou volíme takovou PA, při níž dochází k mechanickému zatěžování kostí (např. chůze, běh), a odporový trénink zaměřený zejména na posílení posturálního svalstva.
Mikrobiom
Zejména v posledních letech se množí poznatky o střevním mikrobiomu a jeho unikátní roli ve zdraví člověka. Množství bakterií v lidském střevě mnohonásobně převyšuje celkový počet buněk lidského těla a již dávno není pouze tabuizovaným tématem spadajícím téměř do alternativní medicíny.
Existuje řada faktorů přímo ovlivňujících střevní osídlení každého z nás, jeho skladbu, rozmanitost i počet jednotlivých druhů, přičemž zejména rozmanitost střevního mikrobiomu je pro zachování stability a rovnováhy organizmu stěžejní. Většina prvků současného způsobu života však mikrobiom ovlivňuje v negativním smyslu. O souvislosti stravovacích návyků člověka a osídlením jeho střevní mikroflóry není pochyb, avšak vztahu mikrobiomu a pohybové aktivity doposud nebylo věnováno tolik pozornosti. Studie hovoří o určité ose mozek-střevo-mikrobiom, na které probíhá vzájemná výměna informací, a jejichž všechny články jsou ovlivnitelné i PA [55].
Recentní studie [56] poukazuje na pozitivní vliv PA na diverzitu střevního osídlení, propojuje tak mikrobiom ve vztahu ke stravě a současně i k PA. Z výsledků vyplývá, že sportovci (profesionální hráči ragby) měli v porovnání s oběma kontrolními skupinami (štíhlí jedinci s BMI < 25 a jedinci s BMI > 25) signifikantně vyšší fylogenetickou diverzitu střevního mikrobiomu a rovněž signifikantně vyšší diverzitu osídlení dle Shannonova a Simsonova indexu v porovnání se skupinou jedinců s nadváhou. Autoři upozorňují zejména na vyšší příjem bílkovin ve skupině sportovců (průměrně 2,36 g bílkovin/kg/den; jedinci s nízkým BMI 1,55 g bílkovin/kg/den; jedinci s nadváhou 1,1 g bílkovin/kg/den). Z dílčích výsledků studie je však rovněž patrný jasný trend ve výběru potravin. V porovnání s kontrolními skupinami sportovci volili jednoznačně zdravější a vhodnější potraviny, které se velmi pravděpodobně spolupodílejí na skladbě střevního mikrobiomu.
Lepší skladba střevního mikrobiomu bývá dávána do souvislosti s konzumací kvalitních polysacharidů, tedy i zdrojem vlákniny, u sportovců je příjem právě tohoto nutrientu problematický, jelikož bývá doporučováno sacharidy omezovat. Je tedy možné, že spíše než vyšším příjmem bílkovin by signifikantně lepší mikrobiální rozmanitost u hráčů ragby [56] mohla být dána právě adekvátním přísunem polysacharidů a vlákniny (prebiotik = potravy pro probiotika).
Ačkoliv sportovní výkon vyšší úrovně nerozlučně ústí v dietní odpověď ve smyslu úpravy stravovacích návyků, lze uvažovat některé možné mechanizmy, prostřednictvím kterých by pohybová aktivita sama o sobě mohla mikrobiom ovlivnit. Pravidelná pohybová aktivita zvyšuje tonus parasympatického nervového systému (n. vagus – mj. inervace střeva), a může tak nepřímo ovlivňovat složení střevního mikrobiomu. Cvičení může rovněž vést k supresi bazálních prozánětlivých cytokinů, a dále tak pozitivně ovlivňovat metabolický a imunitní profil organizmu [55].
Výčet jednotlivých skupin pacientů, kteří profitují z pravidelné PA a řízeného tréninku, přesahuje možnosti tohoto přehledu.
Interakce výživy a pohybové aktivity
Koordinace svalového pohybu vyžaduje dokonalou souhru celé řady dílčích pochodů a probíhajících dějů. Kvalita výživy velmi pravděpodobně ovlivní celkový podaný výkon, přesto však dosud nebylo dosaženo konsenzu o nejvhodnější dietě pro PA. K této skutečnosti přispívá mj. to, že do hry vstupuje celá řada parametrů [52]. Ideální dieta by měla sloužit jako energetický substrát během a jako doplnění energetických zásob po vynaloženém úsilí.
Výsledky studií naznačují, že i u netrénovaných osob by PA mírné intenzity mohla vést k navýšení klidového energetického výdeje (REE) po určitou dobu po výkonu. V recentní studii [53] navýšila PA nízké intenzity (o 64 ± 119 kcal) a vysoké intenzity (o 103 ± 137 kcal) REE až po dobu následujících 22 hod. Častou chybou pacientů při redukčním režimu je domněnka, že energii vydanou PA je nutné doplnit nebo že po cvičení mohou jíst za dva. Výše zmíněné navýšení o 64–103 kcal (268–431 kJ) však odpovídá přibližně jednomu menšímu jablku navíc.
Poměr utilizovaných základních živin se v průběhu zátěže mění, zejména v závislosti na její délce a intenzitě. Při krátkodobé zátěži na asi 25 % VO2max je hlavním energetickým substrátem tuk. Při zvyšování intenzity zátěže (kolem 65 % VO2max) je jeho zastoupení menší, ne však zanedbatelné. Při zátěži vysoké intenzity (85 % VO2max) je hlavním energetickým substrátem při krátkodobých zátěžích svalový glykogen. Při dlouhodobých (nad 1 hod) zátěžích i vysoké intenzity představuje utilizace tuku nezanedbatelné procento využívaných energetických substrátů. Deplece glykogenu ústí v ukončení zátěže a svalovou únavu [52]. VO2max je vyšší u trénovaných osob a utilizace substrátu je také ovlivnitelná zdatností sportovce. Trénovanější jedinci disponují vyšší úrovní β-oxidace, šetří zásoby glykogenu a délka zátěže je i při vysokých intenzitách prodloužena. VO2max však není ovlivněna příjmem sacharidů nebo tuků u žádného pohlaví.
Pokrm složený výhradně z bílkovin navodí výrazně vyšší úroveň postprandiální termogeneze (i na 25 % energetického obsahu jídla), což může vést ke zjednodušenému závěru o jasné prospěšnosti omezení sacharidů ve stravě. V rámci sportovní výživy se však nejedná o strategický tah. Správně složená strava pro sportovní výkon obsahuje nejen bílkoviny, ale i ostatní makronutrienty (tuky a zejména sacharidy). Sacharid, nikoli protein poskytuje energii pro PA a šetří tak aktivní tělesnou tkáň [54].
Objevují se i skromná data naznačující benefit suplementace antioxidačními látkami. Zajištění minimální hladiny substrátu může působit preventivně proti zátěžové intoleranci, vyšší přívod některých komponent potom umožňuje navýšit toleranci zátěže [52].
Mechanizmy působení pohybové aktivity
Jak je možné, že tak jednoduchá intervence jako pohyb, má tak dalekosáhlé účinky? Dlouho se hledal „faktor cvičení“. Prvním identifikovaným faktorem cvičení byl interleukin 6. V současné době již máme identifikováno těchto faktorů více. Jsou označeny jako „myokiny“ neboli cytokiny produkované myocyty. Mezi identifikované myokiny lze zařadit např. interleukiny – IL4, IL6, IL7, IL15, myostatin, LIF (leucemia inhibitory factor), BDNF (brain-derived neurotropic factor), IGF1 (insulin-like growth factor 1), FGF2 (fibroblastový růstový faktor 2), FGF21, FSTL1 (folistatin-related protein 1), irisin, EPO (erytropoetin) a BAIBA (β-aminoisobutyric acid). Myokiny ovlivňují všechny orgány a např. mezi myokiny a adipokiny probíhá čilá komunikace a vzájemné ovlivňování [60].
Závěr
Pohybová aktivita, je-li správně dávkována, je levný a univerzální lék s minimem nežádoucích účinků. Jeho indikace a preskripce patří do rukou všech lékařů, internistů zvlášť. A v komplikovaných případech je možno konzultovat specialisty – tělovýchovné lékaře. Navíc je to lék, který si každý nosíme s sebou – taková malá „domácí lékárna“.
Rádi bychom tímto poděkovali prof. Štěpánu Svačinovi za to, že umožnil vznik multioborového týmu, a tím nám všem umožnil navrátit pohybovou aktivitu do léčby nejen metabolických pacientů. Umožněním zapojení nutričních terapeutů a psychologů do rutinního léčebného procesu vytvořil nejen skutečný tým, ale především významně přispěl k efektivnější léčbě na III. interní klinice 1. LF UK a VFN v Praze.
MUDr. Vladimír Tuka, Ph.D.
Vladimir.tuka@vfn.cz
III. interní klinika 1. LF UK a
VFN v Praze
www.vfn.cz
Doručeno do redakce 9. 9. 2017
Přijato po recenzi 27. 9. 2017
Sources
1. Matoulek M, Svačina Š, Lajka J. Výskyt obezity a jejich komplikací v České republice. Vnitř Lék 2010; 56(10): 1019–1027.
2. Piepoli MF, Hoes AW, Agewall S et al. 2016 European Guidelines on cardiovascular disease prevention in clinical practice: The Sixth Joint Task Force of the European Society of Cardiology and Other Societies on Cardiovascular Disease Prevention in Clinical Practice (constituted by representatives of 10 societies and by invited experts)Developed with the special contribution of the European Association for Cardiovascular Prevention & Rehabilitation (EACPR). Eur Heart J 2016; 37(29): 2315–2381. Dostupné z DOI: <http://dx.doi.org/10.1093/eurheartj/ehw106>.
3. Kokkinos P, Myers J. Exercise and physical activity: clinical outcomes and applications. Circulation 2010; 122(16): 1637–1648. Dostupné z DOI: <http://dx.doi.org/10.1161/CIRCULATIONAHA.110>.
4. McAuley PA, Artero EG, Sui X et al. Fitness, fatness, and survival in adults with prediabetes. Diabetes Care 2014; 37(2): 529–536. Dostupné z DOI: <http://dx.doi.org/10.2337/dc13–1347>.
5. Khera AV, Emdin CA, Drake I et al. Genetic Risk, Adherence to a Healthy Lifestyle, and Coronary Disease. N Engl J Med 2016; 375(24): 2349–2358.
6. Ntanasis-Stathopoulos J, Tzanninis JG, Philippou A et al. Epigenetic regulation on gene expression induced by physical exercise. J Musculoskelet Neuronal Interact 2013; 13(2): 133–146.
7. Franklin BA. Preventing exercise-related cardiovascular events: is a medical examination more urgent for physical activity or inactivity? Circulation 2014; 129(10): 1081–1084. Dostupné z DOI: <http://dx.doi.org/10.1161/CIRCULATIONAHA.114.007641>.
8. Thompson PD, Franklin BA, Balady GJ et al. Exercise and acute cardiovascular events placing the risks into perspective: a scientific statement from the American Heart Association Council on Nutrition, Physical Activity, and Metabolism and the Council on Clinical Cardiology. Circulation 2007; 115(17): 2358–2368.
9. Tudor-Locke C, Craig CL, Aoyagi Y et al. How many steps/day are enough? For older adults and special populations. Int J Behav Nutr Phys Act 2011; 8 : 80. Dostupné z DOI: <http://dx.doi.org/10.1186/1479–5868–8-80>.
10. Wu YT, Luben R, Jones A. Dog ownership supports the maintenance of physical activity during poor weather in older English adults: cross-sectional results from the EPIC Norfolk cohort. J Epidemiol Community Health 2017. pii: jech-2017–208987. Dostupné z DOI: <http://dx.doi.org/10.1136/jech-2017–208987>.
11. Garber CE, Blissmer B, Deschenes MR et al. American College of Sports Medicine position stand. Quantity and quality of exercise for developing and maintaining cardiorespiratory, musculoskeletal, and neuromotor fitness in apparently healthy adults: guidance for prescribing exercise. Med Sci Sports Exerc 2011; 43(7): 1334–1359. Dostupné z DOI: <http://dx.doi.org/10.1249/MSS.0b013e318213fefb>.
12. Anderson L, Oldridge N, Thompson DR et al. Exercise-Based Cardiac Rehabilitation for Coronary Heart Disease: Cochrane Systematic Review and Meta-Analysis. J Am Coll Cardiol 2016; 67(1): 1–12. Dostupné z DOI: <http://dx.doi.org/10.1016/j.jacc.2015.10.044>.
13. Piepoli MF, Conraads V, Corra U et al. Exercise training in heart failure: from theory to practice. A consensus document of the Heart Failure Association and the European Association for Cardiovascular Prevention and Rehabilitation. Eur J Heart Fail 2011; 13(4): 347–357. Dostupné z DOI: <http://dx.doi.org/10.1093/eurjhf/hfr017>.
14. Hoogeboom TJ, Dronkers JJ, Hulzebos EH et al. Merits of exercise therapy before and after major surgery. Curr Opin Anaesthesiol 2014; 27(2): 161–166. Dostupné z DOI: <http://dx.doi.org/10.1097/ACO.0000000000000062>.
15. Bulmer AC, Coombes JS. Optimising exercise training in peripheral arterial disease. Sports Med 2004; 34(14): 983–1003.
16. Hackam DG, Spence JD. Combining Multiple Approaches for the Secondary Prevention of Vascular Events After Stroke. A Quantitative Modeling Study. Stroke.2007; 38(6): 1881–1885.
17. Neves LF, Reis MH, Plentz RD et al. Expiratory and expiratory plus inspiratory muscle training improves respiratory muscle strength in subjects with COPD: systematic review. Respir Care 2014; 59(9): 1381–1388. Dostupné z DOI: <http://dx.doi.org/10.4187/respcare.02793>.
18. Heikkinen SA, Quansah R, Jaakkola JJ et al. Effects of regular exercise on adult asthma. Eur J Epidemiol 2012; 27(6): 397–407. Dostupné z DOI: <http://dx.doi.org/10.1007/s10654–012–9684–8>.
19. Lipman RL, Raskin P, Love T et al. Glucose intolerance during decreased physical activity in man. Diabetes 1972; 21(2): 101–107.
20. Dunstan DW, Daly RM, Owen N et al. High-intensity resistance training improves glycemic control in older patients with type 2 diabetes. Diabetes Care 2002; 25(10): 1729–1736.
21. Church TS, Blair SN, Cocreham S et al. Effects of aerobic and resistance training on hemoglobin A1c levels in patients with type 2 diabetes: a randomized controlled trial. JAMA 2010; 304(20): 2253–2262. Dostupné z DOI: <http://dx.doi.org/10.1001/jama.2010.1710>.
22. Byrne H, Caulfield B, De Vito G. Effects of Self-directed Exercise Programmes on Individuals with Type 2 Diabetes Mellitus: A Systematic Review Evaluating Their Effect on HbA1c and Other Metabolic Outcomes, Physical Characteristics, Cardiorespiratory Fitness and Functional Outcomes. Sports Med 2017; 47(4): 717–733. Dostupné z DOI: <http://dx.doi.org/10.1007/s40279–016–0593-y>,
23. Erickson KI, Weinstein AM, Lopez OL. Physical activity, brain plasticity, and Alzheimer‘s disease. Arch Med Res 2012; 43(8): 615–621. Dostupné z DOI: <http://dx.doi.org/10.1016/j.arcmed.2012.09.008>.
24. Buchman AS, Boyle PA, Yu L et al. Total daily physical activity and the risk of AD and cognitive decline in older adults. Neurology 2012; 78(17): 1323–1329. Dostupné z DOI: <http://dx.doi.org/10.1212/WNL.0b013e3182535d35>.
25. Hamer M, Chida Y. Physical activity and risk of neurodegenerative disease: a systematic review of prospective evidence. Psychol Med 2009; 39(1): 3–11. Dostupné z DOI: <http://dx.doi.org/10.1017/S0033291708003681>.
26. Erickson KI, Raji CA, Lopez OL et al. Physical activity predicts gray matter volume in late adulthood: the Cardiovascular Health Study. Neurology 2010; 75(16): 1415–1422. Dostupné z DOI: <http://dx.doi.org/10.1212/WNL.0b013e3181f88359>.
27. Ormel J, Von Korff M, Ustun TB et al. Common mental disorders and disability across cultures. Results from the WHO Collaborative Study on Psychological Problems in General Health Care. JAMA 1994; 272(22): 1741–1748.
28. Lopez AD, Murray CC. The global burden of disease, 1990–2020. Nat Med 1998; 4(11): 1241–1243.
29. Carek PJ, Laibstain SE, Carek SM. Exercise for the treatment of depression and anxiety. Int J Psychiatry Med 2011; 41(1): 15–28.
30. Cain RA. Navigating the Sequenced Treatment Alternatives to Relieve Depression (STAR*D) study: practical outcomes and implications for depression treatment in primary care. Prim Care 2007; 34(3): 505–519.
31. Berlim MT, Fleck MP, Turecki G. Current trends in the assessment and somatic treatment of resistant/refractory major depression: an overview. Ann Med 2008; 40(2): 149–159. Dostupné z DOI: <http://dx.doi.org/10.1080/07853890701769728>.
32. Farmer ME, Locke BZ, Moscicki EK et al. Physical activity and depressive symptoms: the NHANES I Epidemiologic Follow-up Study. Am J Epidemiol 1988; 128(6): 1340–1351.
33. De Moor MH, Beem AL, Stubbe JH et al. Regular exercise, anxiety, depression and personality: a population-based study. Prev Med 2006; 42(4): 273–279.
34. [APA]. Practice Guideline for the Treatment of Patients with Major Depressive Disorder. 2nd ed. American Psychiatric Association: Washington, DC 2000.
35. McEntee DJ, Halgin RP. Cognitive Group Therapy and Aerobic Exercise in the Treatment of Anxiety. J College Stud Psychother 1999; 13(3): 37–55. Dostupné z DOI: <http://dx.doi.org/10.1300/J035v13n03_04>.
36. Wittchen HU, Jacobi F, Rehm J et al. The size and burden of mental disorders and other disorders of the brain in Europe 2010. Eur Neuropsychopharmacol 2011; 21(9): 655–679. Dostupné z DOI: <http://dx.doi.org/10.1016/j.euroneuro.2011.07.018>.
37. Zschucke E, Heinz A, Strohle A. Exercise and physical activity in the therapy of substance use disorders. Scientific World Journal 2012; 2012 : 901741. Dostupné z DOI: <http://dx.doi.org/10.1100/2012/901741>.
38. Goodwin RD. Association between physical activity and mental disorders among adults in the United States. Prev Med 2003; 36(6): 698–703.
39. Strohle A, Hofler M, Pfister H et al. Physical activity and prevalence and incidence of mental disorders in adolescents and young adults. Psychol Med 2007; 37(11): 1657–1666.
40. Korhonen T, Kujala UM, Rose RJ et al. Physical activity in adolescence as a predictor of alcohol and illicit drug use in early adulthood: a longitudinal population-based twin study. Twin Res Hum Genet 2009; 12(3): 261–268. Dostupné z DOI: <http://dx.doi.org/10.1375/twin.12.3.261>.
41. Lin WC, Zhang J, Leung GY et al. Chronic physical conditions in older adults with mental illness and/ or substance use disorders. J Am Geriatr Soc 2011; 59(10): 1913–1921. Dostupné z DOI: <http://dx.doi.org/10.1111/j.1532–5415.2011.03588.x>.
42. Batra A. Treatment of tobacco dependence. Dtsch Arztebl Int 2011; 108(33): 555–564. Dostupné z DOI: <http://dx.doi.org/10.3238/arztebl.2011.0555>.
43. Donaghy ME. The investigation of exercise as an adjunct to the treatment and rehabilitation of the problem drinker. University of Glasgow: Glasgow 1997. Dostupné z WWW: <http://theses.gla.ac.uk/id/eprint/3250>.
44. Palmer J, Vacc N, Epstein J. Adult inpatient alcoholics: physical exercise as a treatment intervention. J Stud Alcohol 1988; 49(5): 418–421.
45. Brown RA, Abrantes AM, Read JP et al. A Pilot Study of Aerobic Exercise as an Adjunctive Treatment for Drug Dependence. Ment Health Phys Act 2010; 3(1): 27–34.
46. Lee S, Kuk JL, Davidson LE et al. Exercise without weight loss is an effective strategy for obesity reduction in obese individuals with and without Type 2 diabetes. J Appl Physiol 2005; 99(3): 1220–1225.
47. Segal KR, Gutin B, Nyman AM et al. Thermic effect of food at rest, during exercise, and after exercise in lean and obese men of similar body weight. J Clin Invest 1985; 76(3): 1107–1112.
48. Matoulek M, Svobodova S, Vetrovska R et al. Post-exercise changes of beta hydroxybutyrate as a predictor of weight changes. Physiol Res 2014; 63(Suppl 2): S321-S325.
49. Martins C, Morgan LM, Bloom SR et al. Effects of exercise on gut peptides, energy intake and appetite. J Endocrinol 2007; 193(2): 251–258.
50. Dunn AL, Trivedi MH, Kampert JB et al. Exercise treatment for depression: efficacy and dose response. Am J Prev Med 2005; 28(1): 1–8.
51. Cardoso L, Rodrigues D, Gomes L et al. Short - and long-term mortality after bariatric surgery: A systematic review and meta-analysis. Diabetes Obes Metab 2017; 19(9): 1223–1232. Dostupné z DOI: <http://dx.doi.org/10.1111/dom.12922>.
52. Pendergast DR, Meksawan K, Limprasertkul A et al. Influence of exercise on nutritional requirements. Eur J Appl Physiol 2011; 111(3): 379–390. Dostupné z DOI: <http://dx.doi.org/10.1007/s00421–010–1710–5>.
53. Hunter GR, Moellering DR, Carter SJ et al. Potential Causes of Elevated REE following High-Intensity Exercise. Med Sci Sports Exerc 2017; Jul 21. Dostupné z DOI: <http://dx.doi.org/10.1249/MSS.0000000000001386>.
54. McArdle WD, Katch FI, Katch VL. Exercise physiology. 7th ed. Lippincott Williams and Wilkins: Baltimore 2010. ISBN 978–0781797818.
55. O‘Sullivan O, Cronin O, Clarke SF et al. Exercise and the microbiota. Gut Microbes 2015; 6(2): 131–136. Dostupné z DOI: <http://dx.doi.org/10.1080/19490976.2015.1011875>.
56. Clarke SF, Murphy EF, O‘Sullivan O et al. Exercise and associated dietary extremes impact on gut microbial diversity. Gut 2014; 63(12): 1913–1920. Dostupné z DOI: <http://dx.doi.org/10.1136/gutjnl-2013–306541>.
57. Schmitz KH, Courneya KS, Matthews C et al. American College of Sports Medicine roundtable on exercise guidelines for cancer survivors. Med Sci Sports Exerc 2010; 42(7): 1409–1426. Dostupné z DOI: <http://dx.doi.org/10.1249/MSS.0b013e3181e0c112>.
58. Sveaas SH, Smedslund G, Hagen KB et al. Effect of cardiorespiratory and strength exercises on disease activity in patients with inflammatory rheumatic diseases: a systematic review and meta-analysis. Br J Sports Med 2017; 51(14): 1065–1072. Dostupné z DOI: <http://dx.doi.org/10.1136/bjsports-2016–097149>.
59. Kemmler W, Haberle L, von Stengel S. Effects of exercise on fracture reduction in older adults: a systematic review and meta-analysis. Osteoporos Int 2013; 24(7): 1937–1950. Dostupné z DOI: <http://dx.doi.org/10.1007/s00198–012–2248–7>.
60. Stránská Z, Svačina Š. Myokiny – hormony svalové tkáně. Vnitř Lék 2015; 61(4): 365–368.
Labels
Diabetology Endocrinology Internal medicine
Article was published inInternal Medicine

2017 Issue 10-
All articles in this issue
- Adherence k léčbě non-vitamin K perorálními antikoagulancii u nevalvulární fibrilace síní: přehled literatury
- Chirurgická léčba aneuryzmatu aortálního kořene: srovnání Bentallovy operace a reimplantace aortální chlopně podle Davida
- Strategie léčby diabetu 2. typu při selhání léčby metforminem používané českými lékaři nebo v České republice
- Problematika sekundárnej osteoporózy pri deficite rastového hormónu v dospelosti
- Lze zlepšit komplianci pacientů k dlouhodobé terapii statiny?
- COSYREL – účinná fixní kombinace pro léčbu hypertenze, stabilní ICHS a srdečního selhání
- Přínos nových inhibitorů angiogeneze (bevacizumab a aflibercept) pro léčbu mnohočetné angiomatózy: kazuistika
- Endokrinní orbitopatie: aktuální pohled klinického endokrinologa
- Rychlejší aspart (Faster Insulin Aspart) – nový prandiální inzulinový analog
- Adaptační změny po střevní resekci
- Osteoartróza jako součást metabolického syndromu?
- Metabolický syndrom a postavení polypilu v prevenci jeho komplikací
- Diabetes mellitus a poruchy kognice z pohledu diabetologa
- Nové možnosti ovlivnění progrese diabetického onemocnění ledvin
- Pohybová aktivita – svatý grál moderní medicíny?
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- COSYREL – účinná fixní kombinace pro léčbu hypertenze, stabilní ICHS a srdečního selhání
- Chirurgická léčba aneuryzmatu aortálního kořene: srovnání Bentallovy operace a reimplantace aortální chlopně podle Davida
- Pohybová aktivita – svatý grál moderní medicíny?
- Endokrinní orbitopatie: aktuální pohled klinického endokrinologa
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

