-
Medical journals
- Career
Kůže – zrcadlo vnitřních nemocí
: Kateřina Jůzlová; Jana Hercogová
: Dermatovenerologická klinika 2. LF UK a Nemocnice Na Bulovce a Dermatovenerologická ambulance IKEM, Praha
: Vnitř Lék 2016; 62(7-8): 575-581
: Reviews
Znalost souvislosti kožních projevů a nemocí s interními chorobami může pomoci včasnému odhalení celkového onemocnění. Cílem sdělení je přehled kožních projevů gastrointestinálních onemocnění, nespecifických střevních zánětů a nádorů zažívacího traktu, a kožních změn u diabetes mellitus. Role dermatologa spočívá zejména v diagnostice dermatóz.
Klíčová slova:
diabetes mellitus – dermatózy – morbus Crohn – nádory gastrointestinálního traktu – idiopatické střevní záněty – ulcerózní kolitidaÚvod
Diagnostika vnitřních nemocí se, na rozdíl od diagnostiky chorob kožních, obvykle neobejde bez řady pomocných a laboratorních vyšetřovacích metod. Kouzlo diagnostického procesu v dermatologii je v jeho zdánlivé jednoduchosti, tj. v aspekci, eventuálně doplněné vyšetřením dermatoskopem a následné diferenciálně diagnostické rozvaze na základě objektivního kožního nálezu. Znalost souvislosti kožních projevů a nemocí s interními chorobami může pomoci včasnému odhalení celkového onemocnění. Přitom některé kožní změny mohou vnitřní nemoci předcházet, jiné se mohou manifestovat společně nebo být i nežádoucí reakcí na interní medikaci. Předložený souhrn se věnuje nemocem gastrointestinálního traktu a onemocnění diabetes mellitus.
Nespecifické kožní projevy interních nemocí
Změna barvy kůže
Ikterus je žlutavé zbarvení tkání, které je nejlépe patrné na kůži, sliznicích a sklérách vznikající ukládáním bilirubinu a jeho metabolitů.
Melanóza vzniká nadbytkem melaninu v melanosomech, klinicky se projevuje jako difuzní hnědá pigmentace při primární biliární cirhóze či chronickém jaterním selhání.
Cyanóza je namodralé zbarvení kůže a sliznic v důsledku vyššího obsahu deoxygenovaného hemoglobinu v krvi, klinicky se projeví při jeho vzestupu nad 50 g/l. Periferní typ se projevuje především akrálně – na konečcích prstů, na nose, rtech a uších. Tyto partie jsou chladné. Centrální typ je charakterizován teplými akry a namodralými sliznicemi. Mezi nejčastější příčiny tohoto typu patří vrozené srdeční vady s pravolevým zkratem, dále těžká pneumonie či CHOPN. Jinou příčinou centrální cyanózy pak může být přítomnost velkého množství methemoglobinu či hypoventilace.
Jako facies mitralis označujeme červenofialové zbarvení rtů a tváří u pacientů s mitrální stenózou.
Facies plethorica je označení švestkového zbarvení ušních boltců, nosu, tváří, sliznic spojivek, rtů i dutiny ústní. Vyskytuje se u pacientů s polycytemií.
Facies nephritica je bledý až šedý obličej, často i s prosáknutím víček u pacientů s chronickým selháním ledvin léčených hemodialýzou.
Palmární erytém může být fyziologickým nálezem u některých žen, dále bývá přítomný v graviditě, při hepatopatiích, při hypertyreóze, při srdečním selhání či při revmatoidní artritidě.
Pavoučkové névy bývají přítomny především u pacientů s jaterní cirhózou, dále v graviditě, při revmatoidní artritidě či sklerodermii.
Třískovité hemoragie jsou longitudinální hemoragie nehtového lůžka, které bývají přítomny u pacientů s bakteriální endokarditidou, mitrální stenózou, vaskulitidou či glomerulonefritidou.
Pruritus
Svědění je nepříjemně vnímaný pocit vyvolávající nutkání ke škrábání. Jedná se o příznak nejen mnohých dermatóz, ale také může souviset s četnými interními chorobami. Mezi tyto interní nemoci patří především hepatobiliární choroby a chronické selhání ledvin. Pruritus bývá většinou generalizovaný a na kůži nacházíme sekundární změny v důsledku škrábání.
Xerosis cutis
Suchá kůže bývá přítomna u pacientů podstupujících dialýzu především v místě nad extenzory.
Otoky
Otok tkáně vzniká v důsledku zvýšeného úniku a hromadění tekutiny v mimocévním prostoru. Podle vyvolávající příčiny rozlišujeme otok venostatický, hypoalbuminemický, zánětlivý a lymfedém. Z jiného hlediska lze otoky dělit na lokalizované a generalizované. Generalizované otoky mohou být projevem kardiálního, hepatálního, renálního či endokrinního onemocnění. Hypoproteinemické otoky vznikají především u onemocnění ledvin a jaterních nemocí. Mezi příčiny lokalizovaného otoku patří především onemocnění žilního systému, jako je trombóza hlubokých žil či tromboflebitida.
Kůže a nemoci trávicího traktu
Kožní projevy idiopatických střevních zánětů
Crohnova nemoc (CN) a ulcerózní kolitida (UK) patří mezi idiopatické střevní záněty (ISZ), které se mohou manifestovat také kožními projevy. Kožní projevy CN patří mezi nejčastější extraintestinální projevy této choroby, vyskytují se až u 22–44 % pacientů a mohou předcházet o několik měsíců až let střevní obtíže. U CN se na kůži mohou vyskytovat specifické změny, které mají stejný histopatologický obraz. Jedná se o nekazeifikující granulomy z obrovských buněk s lymfocytárními perivaskulárními infiltráty. Rozlišujeme metastatickou, orální a perianální formu.
Dále se u pacientů s CN a UK vyskytují tzv. reaktivní změny, které mají odlišný histopatologický obraz než gastrointestinální projevy. Do této skupiny chorob patří erythema nodosum, pyoderma gangrenosum, pyostomatitis vegetans, aftózní stomatitida, Sweetův syndrom, kožní forma polyarteritis nodosa, vaskulitida či epidermolysis bullosa acquisita. Další kožní projevy u pacientů s CN a UK jsou označované jako asociované. Do této skupiny chorob se řadí vitiligo, psoriáza, ekzém, paličkovité prsty a acrodermatitis enteropathica.
Specifické kožní změny
Za metastatickou formu CN je považováno rozšíření granulomatózního zánětu mimo gastrointestinální oblast. V klinickém obraze se objevují plaky, noduly a ulcerace predilekčně na končetinách a v intertriginózních oblastech. Za orální formu CN je považováno rozšíření granulomatózního zánětu do dutiny ústní. Projevuje se otoky rtů, dásní, sliznice. Perianálně se vyskytují fisury, fistuly, dále se mohou v této oblasti objevit přilehlé výrůstky, tzv. strážné hrbolky („skin tag“), které jsou obvykle klasifikovány do 2 skupin. Do 1. skupiny řadíme nebolestivé, široce vyvýšené hrboly, solitární či mnohočetné, jemné nebo tvrdé, zmiňované jako „elephant ears“. Do 2. skupiny se řadí bolestivé edematózní léze, často tvrdé, cyanotické, vycházející z anální fisury, vředu či hemoroidu.
Reaktivní změny
Erythema nodosum (EN) je charakterizované vznikem bolestivých podkožních nodulů vyskytujících se nejčastěji na bércích. U více než třetiny nemocných je etiologie EN nejasná. Vyskytuje se u 4–6 % pacientů s nespecifickými kožními záněty, častěji u CN než u UK. Dále se může objevit u pacientů se sarkoidózou, s infekčním onemocněním, u pacientů užívajících hormonální antikoncepci, sulfonamidy, penicilin, anti-TNF preparáty aj. Většinou bývají postiženy ženy mladšího a středního věku.
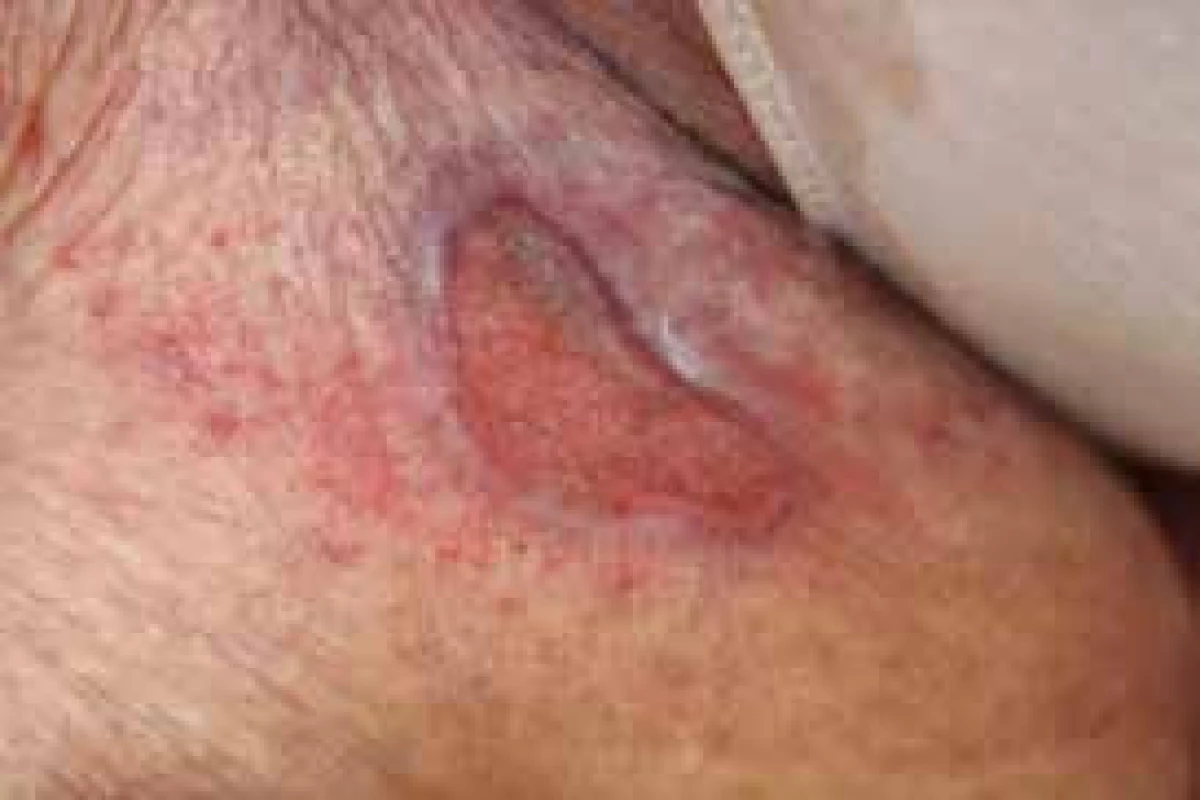
Pyoderma gangrenosum (PG), obr. 1, je vzácná ulcerózní dermatóza s chronickým průběhem, která bývá sdružena se systémovými chorobami. Nejčastěji se vyskytuje u pacientů léčících se s UK a CN. Mezi další asociované gastrointestinální choroby patří divertikulóza, polypóza, karcinom střev, vředy žaludku a duodena. Je řazena mezi neutrofilní dermatózy. Častěji se vyskytuje u pacientů starších 40 let. Nejdříve se na kůži objeví pustuly a noduly, které postupně splývají a tvoří plošně se šířící ulcerace. Predilekční lokalizace bývá na dolních končetinách, ale může vzniknout na kterémkoliv místě kožního povrchu. U většiny pacientů je nutná systémová léčba kortikosteroidy, eventuálně dalšími imunosupresivy, jako jsou azatioprin, dapson, kolchicin, cyclosporin, klofazimin. Lokálně bývají využívány prostředky pro hojení ran, např. hydrokoloidní obvazy či antibiotická externa.
Pyostomatitis vegetans (PV) je vzácné onemocnění sliznice dutiny ústní charakterizované vznikem pustul a ulcerací. Bývá považována za slizniční formu pyoderma gangrenosum. V literatuře bylo publikováno asi 40 případů, které byly vždy popsány u pacientů s ISZ. PV může často předcházet vzniku UK. Častěji se vyskytuje u žen všech věkových skupin. V lokální léčbě se využívají antiseptické ústní vody a kortikosteroidy, systémová léčba odpovídá terapii ISZ.
Aftózní stomatitida (AS) je poměrné časté onemocnění dutiny ústní. Může se jednat o idiopatické onemocnění, ale také o chorobu vyskytující se u systémových nemocí jsou nespecifické střevní záněty (CN a UC), systémový lupus erythematosus, HIV infekce, m. Behçet, reaktivní artritida aj. Poněkud kontroverzně se někdy za příčinu aftózní stomatitidy považuje nedostatek vitaminu B12, folátů či železa. Projevuje se vznikem silně bolestivých ulcerací lokalizovaných v nerohovějících partiích ústní sliznice. Afta se hojí spontánně během 5–10 dnů, u části pacientů může recidivovat. Ke zmírnění příznaků AS se používají lokálně aplikované kortikosteroidy, lokální anestetika nebo lokálně aplikovaný takrolimus. Při nutnosti systémové terapie lze užít kolchicin, dapson či talidomid.
Sweetův syndrom je vzácné onemocnění, které je řazeno díky svému histologickému obrazu mezi neutrofilní dermatózy. Většinou se vyskytuje u pacientů s myeloproliferativním onemocněním, dále u některých nádorových a systémových chorob. Někdy může být vyvolán léky. Nejčastěji se objevuje při akutní exacerbaci UK. Jedná se o akutní onemocnění, které se projevuje teplotami, cefaleou, artralgiemi, na kůži se objevují červené tuhé papuly, noduly, někdy i vezikuly či pustuly, které bolí a pálí. Kožní projevy mohou být lokalizované v obličeji, krku, na trupu i končetinách. V léčbě se využívá především prednison a antipyretika.
Choroby v důsledku malabsorpce a malnutrice
Samostatnou skupinu doprovázející gastrointestinální nemoci tvoří choroby vznikající v důsledku malabsorpce a malnutrice.
Při protrahovaných průjmech může dojít k deficienci zinku, která se může na kůži manifestovat jako acrodermatitis enteropathica. Periorificiálně a akrálně bývají přítomny mokvající ložiska, vezikuly, pustuly až krusty, které mohou připomínat projevy psoriázy. Do klinického obrazu této choroby dále patří alopecie, paronychium či průjem.
Při nedostatku vitaminu B3 (niacinu) může dojít k rozvoji pelagry, která je charakterizovaná vznikem červených až hnědofialových makul v solární lokalizaci v místech mechanické iritace, následně může dojít až ke vzniku bul a deskvamací.
Vzácněji se může objevit i kwashiorkor. Toto onemocnění vzniká z nedostatku bílkovin, na kůži se mohou objevit v místě tření hyperpigmentace, hypopigmentace, vezikuly až buly či eroze.
Imunitně zprostředkované choroby
Další skupina onemocnění, tzv. imunitně zprostředkované choroby, zahrnuje dermatitis herpetiformis Duhring, Henochovu-Schönleinovu purpuru či Degosovu nemoc, u kterých dochází k postižení gastrointestinálního traktu i kůže. Nově se do této skupiny může řadit i psoriáza.
Dermatitis herpetiformis Duhring
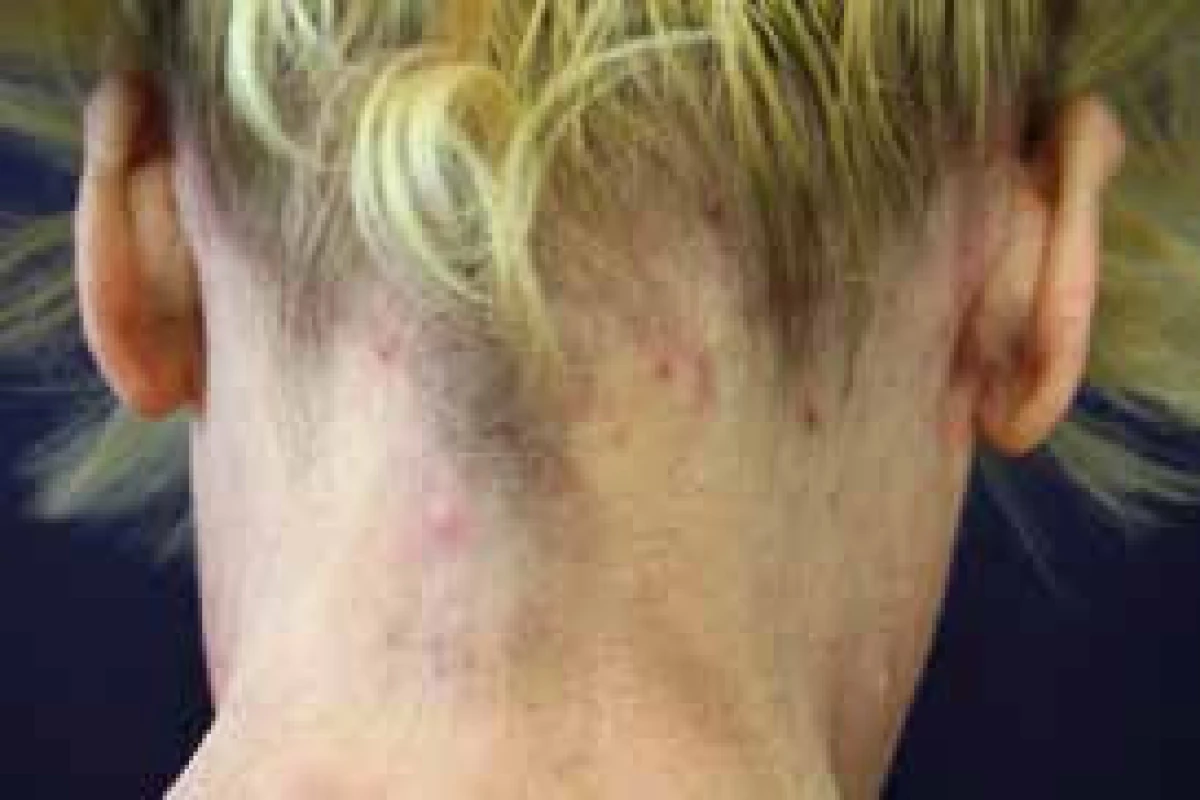
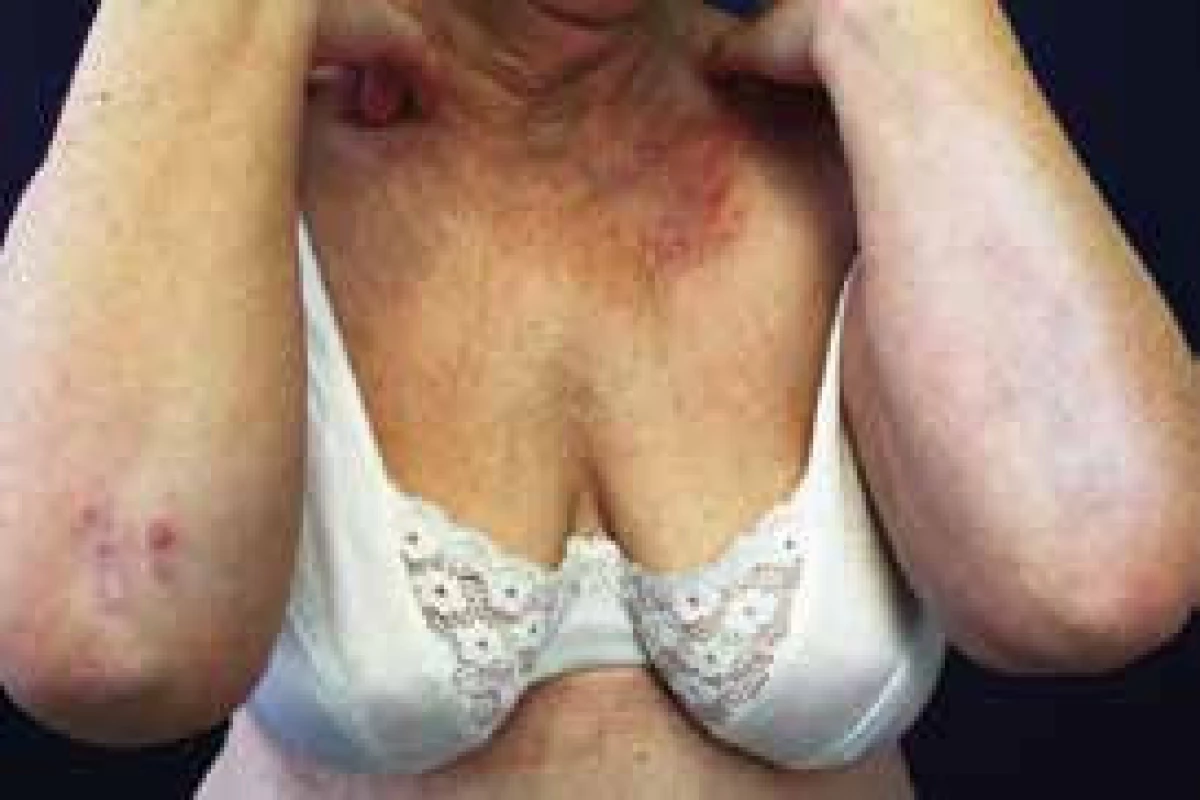
Dermatitis herpetiformis Duhring (DH), obr. 2 a 3, je zánětlivé a silně svědivé kožní onemocnění, které popsal L. A. Duhring v roce 1884. V současné době je DH považována za kožní projev celiakie, obě tyto choroby jsou asociované s HLA DQ2 (80–90 %) nebo HLA DQ8 (10–20 %) na chromozomu 6. Incidence DH u pacientů s celiakií činí asi 25 %. U pacientů s celiakií bývá patrná výraznější atrofie klků duodena než u pacientů s DH. Gastrointestinální obtíže jsou způsobeny přecitlivělostí na gluten, jehož hlavní antigenní součástí je gliadin, který po vazbě na HLA receptory enterocytů stimuluje autoimunitní reakci. V případě DH je hlavní autoantigen epidermální transglutamináza, proti níž se tvoří autoprotilátky a ukládají se ve vrcholcích papil koria.
V klinickém obraze dominují herpetiformně uspořádané papuly a vezikuly na zarudlé spodině. Vzhledem k úpornému pruritu dochází často k exkoriacím a vzniku krust. Léze bývají symetricky uspořádané predilekčně v oblasti nad extenzory. Diagnostika DH je založena na klinickém obraze a histopatologickém vyšetření vzorku kůže pomocí přímé imunofluorescence. V séru nacházíme IgA protilátky proti endomysiu, gliadinu, tkáňové transglutamináze. Dalším nálezem bývá eozinofilie v krevním obraze, někdy též anémie. Základem úspěšné léčby DH je dodržování bezlepkové diety. Zatímco u celiakie dochází k rychlému zlepšení gastrointestinálních příznaků, kožní obtíže po zahájení bezlepkové diety ustupují výrazně pomaleji, průměrně kolem 2 let, proto je vhodné zahájení celkové léčby dapsonem, jehož efekt u DH nastupuje velice rychle. V případě intolerance dapsonu je možné užít sulfasalazin, antihistaminika 3. generace nebo silné lokální kortikosteroidy.
Henochova-Schönleinova purpura
Henochova-Schönleinova purpura (HSP) je leukocytoklastická vaskulitida malých cév s IgA depozity v jejich stěnách. Do klinického obrazu HSP patří symetrická palpovatelná purpura nejčastěji na dolních končetinách, artralgie, artritida, nefritida a gastrointestinální obtíže jako jsou kolikovité bolesti, zácpa nebo průjem, okultní i manifestní krvácení a vzácněji perforace střeva. Toto onemocnění postihuje hlavně děti, často po prodělané infekci β-hemolytickým streptokokem.
Degosova nemoc
Degosova nemoc je extrémně vzácná vaskulopatie středně velkých a malých tepen a žil gastrointestinálního traktu, kůže a centrální nervové soustavy. Jedná se okluzivní angiopatii, která způsobuje infarkt tkáně. Toto onemocnění má 2 varianty, v případě kožního postižení je to tzv. benigní atrofická papulóza, ovšem při systémovém postižení může být tato nemoc letální a je nazývána maligní atrofická papulóza. Na kůži jsou patrné červené nebo růžové papuly, které se hojí typickou jizvou s porcelánově bílým atrofickým centrem. Při okraji papul je možné pozorovat teleangiektázie.
Psoriasis vulgaris
V posledních letech se stále častěji zvažuje souvislost idiopatických střevních zánětů či celiakie a psoriázy. I v nedávno skončené studii našich 189 českých pacientů s lupénkou a 378 kontrol byly nalezeny signifikantní rozdíly v počtu leukocytů, hladinách celkové bílkoviny, IgA protilátek proti transglutamináze a p-ANCA. Proto by měli být nemocní s psoriázou pravidelně vyšetřováni na tato onemocnění.
Dermatózy v oblasti stomie
Mezi nejčastější kožní onemocnění vyskytující se v oblasti stomie bývá kontaktní iritační dermatitida, která vzniká v důsledku iritace kůže močí nebo stolicí. Dále se zde objevují kožní choroby již dříve u pacienta přítomné (psoriáza, atopická dermatitida či seboroická dermatitida). Často bývá oblast okolo stomie kolonizována bakteriemi, kvasinkami, dermytofyty, eventuálně viry. Vzácněji se může vyskytovat kontaktní alergická dermatitida. V oblasti stomie se může objevit PG.
Kožní projevy při nádorových onemocnění GIT
Lynchův syndrom (LS) je autozomálně dominantní onemocnění, které vzniká v důsledku mutace mismatchrepair genů MLH1, MSH2, MSH6 a PMS2. Tento syndrom se projevuje mnoha malignitami, nejčastěji to bývá kolorektální karcinom. Muirův-Torreho syndrom (MTS) je variantou LS, zvláště při MTS se na kůži může vyskytovat sebaceózní adenom, sebaceózní epiteliom a keratoakantom.
Familiární adenomatózní polypóza (FAP) je autozomálně dominantní onemocnění způsobené mutací genu APC lokalizovaném na chromozomu q21–q22. Variantou FAP je Gardnerův syndrom charakterizovaný mnohočetnými gastrointestinální adenomatózní polypy, zubními abnormalitami a kožními projevy jako jsou epidermoidní cysty, lipomy a desmoidní tumory.
Peutzův-Jeghersův syndrom (PJS) je autozomálně dominantní onemocnění způsobené mutací STK11 genu na chromozomu 19p13.3 charakterizované mukokutánními pigmentacemi a mnohočetnými polypy tenkého i tlustého střeva, které mají tendenci malignizovat. Jedná se o seskupení melanotických makul velikosti 1–5 mm, které předchází gastrointestinální obtíže. Pigmentace bývají okolo úst, na rtech, na jazyku, na patře, v okolí nosních dírek, očí, na prstech, na rukou, na nohou a v perianální oblasti.
Cowdenův syndrom (CS) je autozomálně dominantní onemocnění způsobené mutací tumor supresorového genu lokalizovaném na chromozomu 10q22–23. Do obrazu CS patří mnohočetné hamartomy s vysokým rizikem benigních a maligních tumorů štítné žlázy, prsu a endometria. U pacientů s CS se mohou vyskytovat mukokutánní léze (papilomy rtů a sliznic, trichilemomy, akrální keratóza kůže, lipomy, fibromy, sebaceózní hyperplazie, xantomy, hemangiomy).
Juvenilní polypóza je autozomálně dominantní choroba, která se projevuje mnohočetnými polypy v gastrointestinálním traktu. Na kůži se u některých pacientů může objevit hereditární hemoragické teleangiektázie (Oslerova-Renduova choroba).
Mezi kožní projevy gastrointestinálních tumorů patří acanthosis nigricans maligna, keratosis seborrhoica erruptiva, Bazexův syndrom, glukagonový syndrom, Plummerův-Vinsonův syndrom, karcinoidní syndrom, dermatomyozitida a paraneoplastický pemfigus. Pro tyto nemoci je typické současné postižení kůže a vzniku primárního tumoru v gastrointestinálním traktu, nejsou součástí dědičných syndromů. Dermatolog může hrát klíčovou roli v diagnostice primárního tumoru GIT.
Do skupiny genodermatóz postihujících gastrointestinální trakt i kůži patří syndrom Heřmanského-Pudláka (HPS), pseudoxanthoma elasticum, Ehlersův-Danlosův syndrom a hereditární hemoragická teleangiektázie. Jedná se o choroby, které se projevují krvácením do gastrointestinálního traktu a do kůže.
Kožní projevy diabetes mellitus
Diabetes mellitus (DM) patří mezi nejčastější endokrinní onemocnění, které postihuje asi 7,2 % populace ČR. Kožní projevy se mohou projevit jako první příznak DM nebo se mohou objevit kdykoliv v průběhu nemoci. U diabetiků 2. typu (DM2T) se častěji vyskytují kožní infekce, kdežto u diabetiků 1. typu (DM1T) se častěji projevuje autoimunitními kožními chorobami.
Kožní neinfekční choroby asociované s DM
Bullae diabeticorum
Jsou charakterizované náhlým spontánním vznikem jedné či více bul nejčastěji na prstech, nártu nebo na bérci asi u 0,5 % nemocných s DM1T, častěji u mužů. Vzniká především u nemocných s dlouhodobě špatně kompenzovaným diabetem. Poruchy taktilního, algického a tepelného vnímání diabetické kůže způsobují častou traumatizaci kožního povrchu vedoucí ke tvorbě bul. Tendence k jejich vzniku je navíc podmíněna větší rigiditou kolagenu a keratinu při glykosylaci v rámci chronické hyperglykemie. Buly obvykle vznikají na místech s vyšším rizikem mechanického poškození. Komplikací hojení může být superinfekce. Léčba spočívá v punci buly a aplikaci antiseptického přípravku.
Diabetická dermopatie
Diabetická dermopatie je nejčastějším kožním projevem u pacientů s diabetem. Postihuje asi 30–60 % diabetiků. Nejedná se však o specifický projev diabetu, vyskytuje až u 20 % zdravé populace. Častěji postihuje muže. Klinicky jsou pretibiálně přítomny malé, ostře ohraničené atrofické makuly či papuly hnědé barvy. Probíhá zcela bez příznaků. Hojí se spontánně v průběhu asi 1–2 let a zanechává atrofické hypopigmentace.
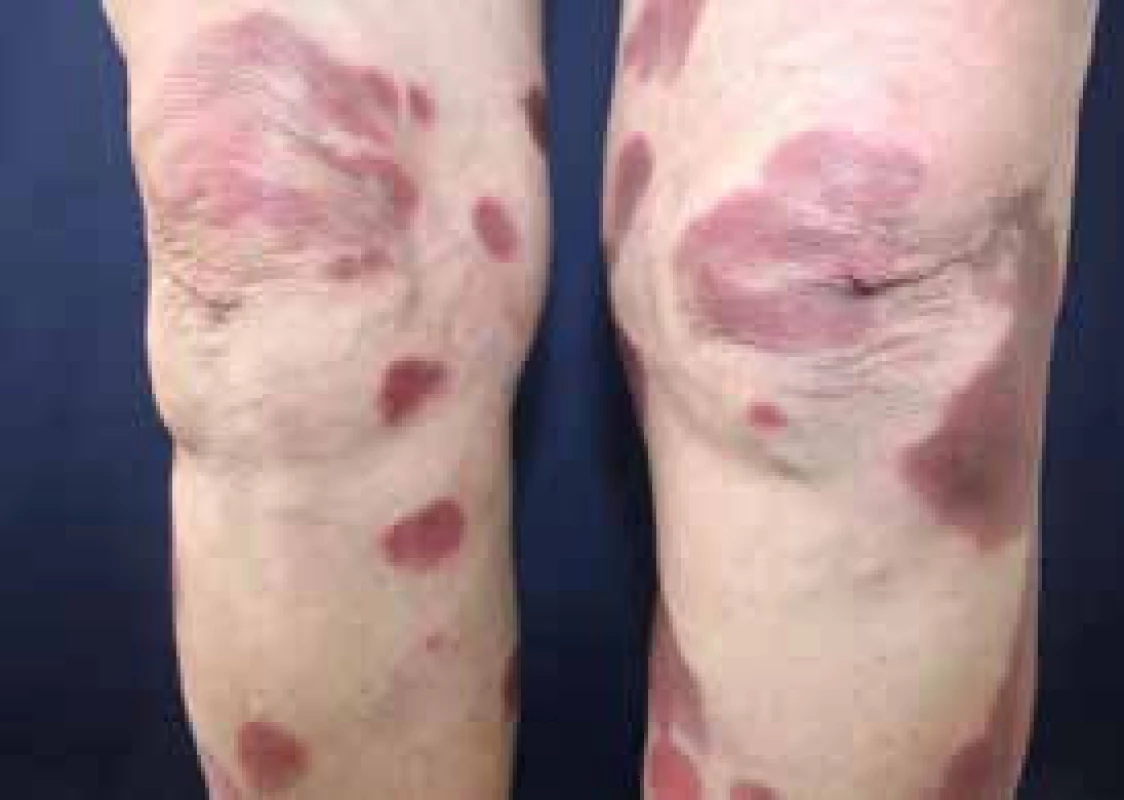
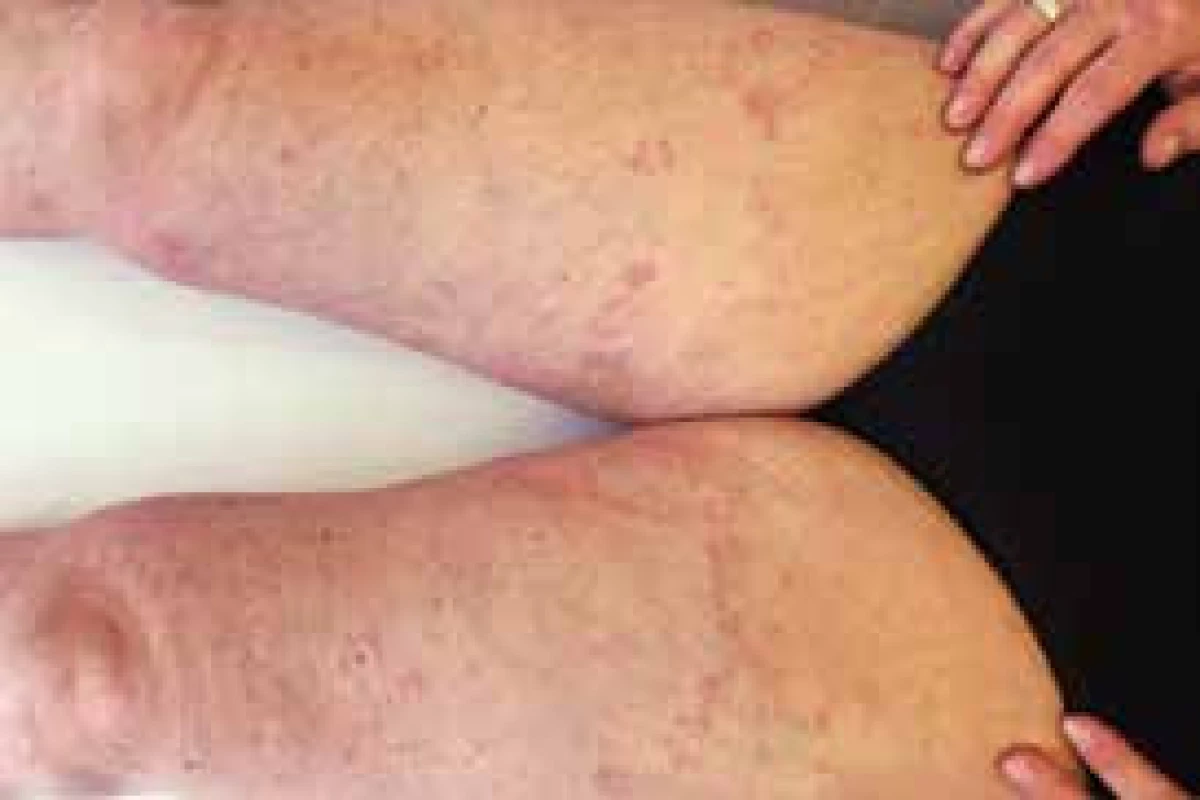
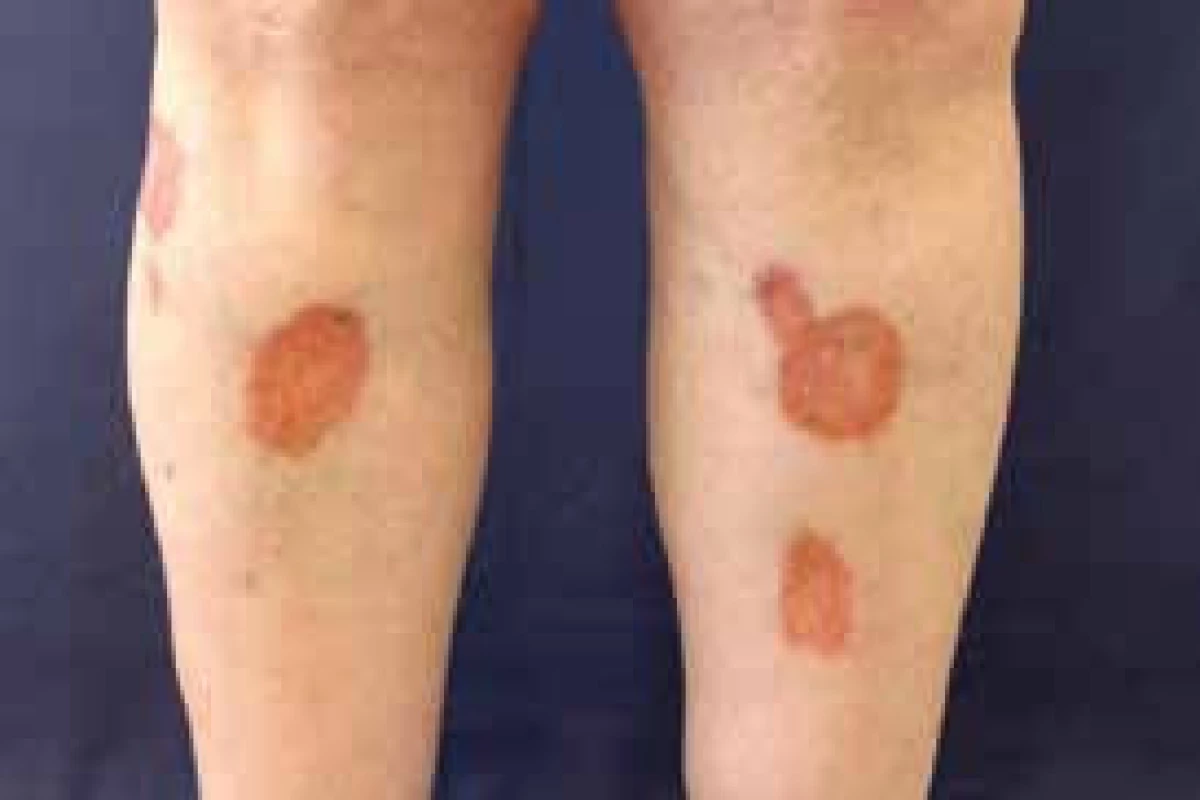
Necrobiosis lipoidica diabeticorum (NLD)
Jedná se o granulomatózní onemocnění, charakterizované ostře ohraničenými červenohnědými až fialovými plaky s centrální atrofií a teleangiektáziemi nejčastěji se vyskytujícími na bércích. Asi u třetiny lézí dochází k ulceraci. Etiopatogeneze je neznámá, u 15–65 % pacientů byla prokázána souvislost s diabetem. U diabetiků s NLD byla prokázaná periferní neuropatie, retinopatie a omezená hybnost kloubů. Pouze u 0,03 % diabetiků se objevuje NLD. Ženy jsou postiženy 3krát častěji než muži (obr. 4, 5 a 6). Léčba není příliš efektivní. Kompenzace diabetu nevede ke zlepšení lokálního nálezu. V průběhu let může dojít ke spontánní remisi. V časné zánětlivé fázi se doporučuje lokální aplikace silných kortikosteroidů v okluzi nebo lze aplikovat kortikosteroidy intralezionálně do okrajů. Z celkových preparátů je možné podat kortikosteroidy, antiagregancia, pentoxyfilin, nikotinamid. Z dalších možností pak připadá v úvahu mykofenolátmofetil, cyklosporin, anti-TNF inhibitory, talidomid či fotochemoterapie (PUVA).
Granuloma annulare (GA)
Je chronické granulomatózní onemocnění, typické tvorbou tužších papul až nodulů s centrální atrofií a mírně navalitými okraji. Tato anulární ložiska se vyskytují především na dorzech horních a dolních končetin. Diseminovaná forma se častěji vyskytuje u diabetiků s projevy kdekoliv na těle, nejčastěji na hrudníku. GA může často předcházet diabetu. Etiopatogeneze nemoci není známa. Průběh nemoci je většinou asymptomatický, někdy si pacienti stěžují na pruritus či pálení v místě projevů. GA může trvat i několik let a až v 75 % spontánně regreduje. V léčbě se používají topické kortikosteroidy, v případě diseminovaných projevů je možné celkové podání kortikosteroidů, izotretinoinu, dapsonu či antimalarik. Jinou možností je fotochemoterapie (PUVA).
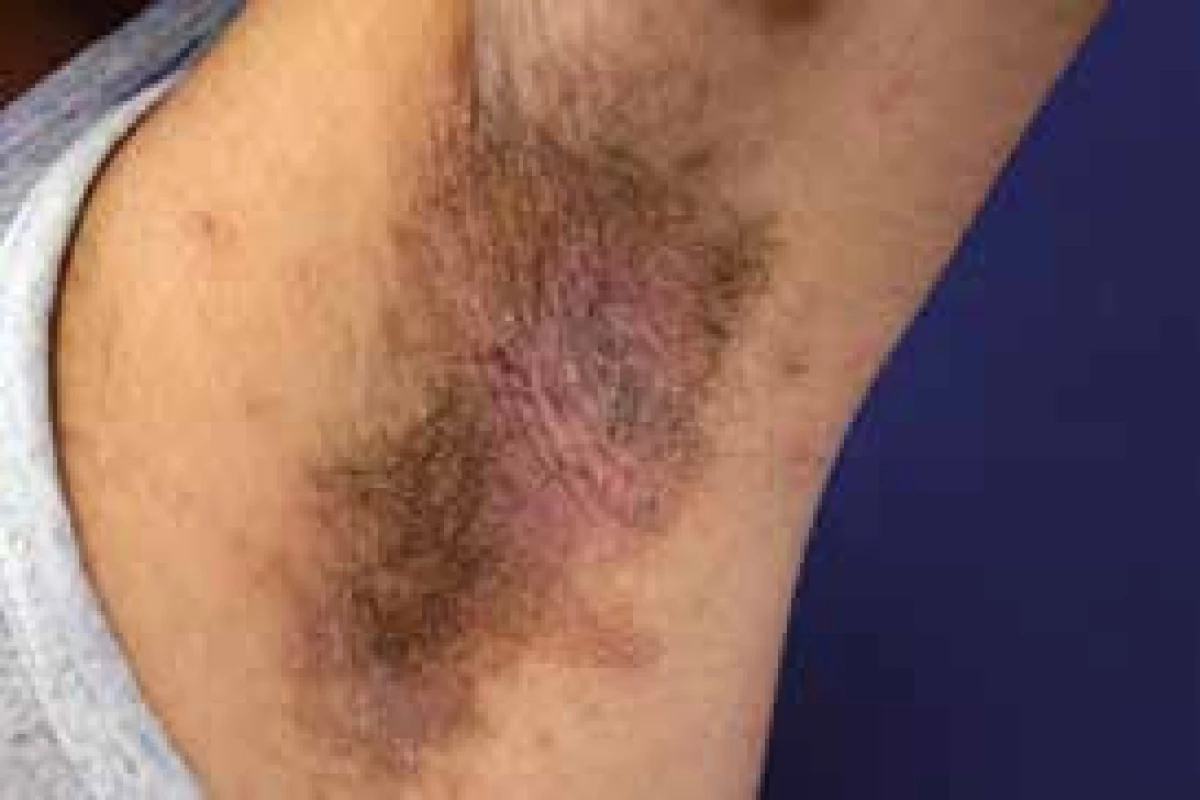
Acanthosis nigricans (AN)
AN (obr. 7) je popisována jako šedohnědé plošné hyperkeratotické postižení kůže, vyskytující se typicky intertriginózně a axilárně, méně často akrálně (nos, uši, palmoplantárně). V etiopatogenezi se uvažuje o genetické predispozici a zvýšené citlivosti kůže na hyperinzulinemii. Při hyperinzulinemii se inzulin váže k receptorům inzulinu podobnému růstovému faktoru a podporuje proliferaci keratinocytů a fibroblastů. V souvislosti s diabetem hovoříme o benigní acanthosis nigricans. AN může být také prognostickým ukazatelem rozvoje DM2T. AN může být dále přítomna také u osob s akromegalií, hyperprolaktinemií, Cushingovým či hyperandrogenním syndromem. Redukce váhy je základním předpokladem úspěšné léčby. Dále se doporučují topické retinoidy, keratolytika či analoga vitaminu D.
Scleredema adultorum
Jedná se o onemocnění charakterizované zduřením a ztluštěním kůže horní poloviny těla vyskytující se asi u 2,5–14 % nemocných. Častěji jsou postiženi obézní muži nad 40 let s DM2T. Onemocnění může probíhat asymptomaticky nebo se objevuje bolest zad a krku. V léčbě se využívá pulzní aplikace kortikosteroidů, metotrexát, UVB fototerapie, fotochemoterapie (PUVA), avšak jednoznačně účinná terapie neexistuje.
Syndrom voskové kůže a tuhých kloubů
Jedná se o ztluštění kůže vznikající v důsledku zvýšené akumulace kolagenu. V etiopatogenezi se podílí pravděpodobně genetické faktory a inzulinem navozená glykozylace kolagenu způsobující jeho rigiditu, obtížnou degradaci a nadměrnou akumulaci. Jako cheiroartropatii označujeme stav, při němž dochází ke ztluštění kůže omezující pohyblivost ruky u diabetiků. Kůže je tuhá, vosková s periartikulárním ztluštěním. V případě postižení kůže na dorzech prstů i celé ruky pak hovoříme o diabetické sklerodaktylii. Předpokladem úspěšné terapie je především kompenzace diabetu, která může vést až ke spontánní regresi. Jinak se doporučuje rehabilitace a fyzikální terapie.
Perforující dermatózy
Jedná se o vzácné choroby charakterizované transepidermální eliminací degenerovaných kolagenních a elastických vláken. Tyto nemoci se vyskytují u diabetiků (především s diabetickou nefropatií), dále u jedinců s renální insuficiencí a u hemodialyzovaných pacientů. Mohou být přítomny u DM1T i DM2T. Pro klinický obraz jsou typické papuly až noduly s centrálním hyperkeratotickým čepem na trupu a končetinách, někdy mohou svědit. Může být přítomen Koebnerův fenomén. Léčba je svízelná, místně se aplikují kortikoidy, retinoidy či keratolytika. Z dalších léčebných možností připadá UVB fototerapie či kryoterapie projevů.
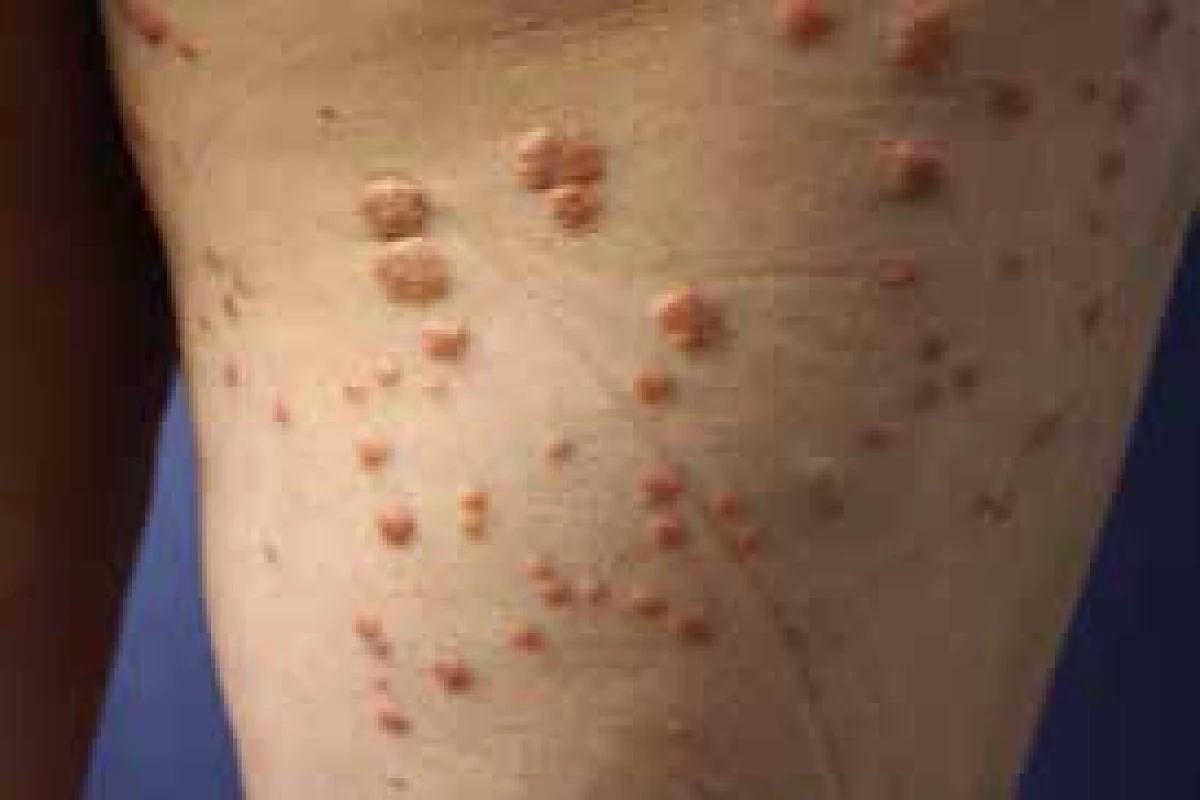
Xanthomatosis diabeticorum
Jedná se o eruptivní výsev xantomů u diabetiků s poruchou metabolizmu lipidů. V důsledku nedostatečné funkce lipoproteinové lipázy vzniká zvýšená hladina triacylglecerolů v krvi a na kůži se vytvářejí mnohočetné nažloutlé, hráškovité, ohraničené útvary, ve kterých se hromadí tukové látky. Nejčastější lokalizace je na hýždích a na končetinách nad extenzory. Pacienti si mohou stěžovat na pruritus či bolest. Xantomy spontánně regredují po kompenzaci diabetu a metabolismu lipidů (obr. 8).
Verukózní kožní léze v terénu diabetické neuropatie jsou hyperkeratotické léze s bradavičnatým povrchem objevující se na nohou diabetiků v místech s porušenou citlivostí. Na etiopatogenezi se podílí mnoho faktorů jako tlak či tření vedoucí k chronické stimulaci a vzniku pseudoepiteliomatózní hyperplazie epidermis. Základem úspěšné léčby je odlehčení, vhodná obuv, aplikace keratolytických mastí a místních kortikoidů.
Onychodystrofie u diabetiků vzniká v důsledku zhoršené periferní cirkulace a neuropatie a projevuje se především ztluštěním a deformitami nehtu. V terénu onychodystrofie pak často dochází k mykotické superinfekci.
Rubeosis facei se vyskytuje asi u 3–5 % diabetiků. Jedná se kožní komplikaci vznikající v důsledku mikroangiopatie, která se manifestuje záchvatovitým zarudnutím obličeje. Léčba není nutná, nezbytná je kompenzace diabetu, která vede k odeznění zarudnutí.
Periungvální teleangiektázie se projevují erytémem nehtových valů s dilatovanými kapilárami viditelnými pouhým okem. Vyskytují se u 49 % pacientů s diabetem. Léčba není nutná.
Syndrom diabetické nohy patří mezi závažné pozdní komplikace DM. Postihuje asi 5–10 % diabetiků. Jedná se o ulcerace nohy distálně od kotníku, spojené s neuropatií a různým stupněm ischemie a infekce. Může být komplikován gangrénou a vést k amputaci. Předpokladem úspěšné terapie je kompenzace diabetu, stavu výživy, hladiny cholesterolu a hypertenze. Dále je nezbytná dobrá obuv, ortopedické pomůcky k odlehčení, léčba případné ischemie a infekce. Někdy je nezbytné chirurgické řešení a místní léčba antiseptickými přípravky a prostředky moderního hojení ran.
Kožní infekce asociované s DM
Infekce u diabetiků mívají protrahovaný průběh s častými recidivami.
Mezi nejčastější patogeny u diabetiků patří Candida albicans. Kvasinkové infekce mohou být časným indikátorem dosud nepoznaného diabetu a u diabetiků se vyskytují 4–6krát častěji než u běžné populace. Častěji se vyskytují u žen a starších pacientů se špatně kompenzovaným diabetem. Mezi projevy kvasinkové infekce patří orální kandidóza, angulární stomatitida, vulvovaginitida, balanopostitida, intertriginózní kandidóza, paronychium, onychomykóza a interdigitální kandidóza typicky lokalizovaná ve 3. meziprstí. Předpokladem úspěšného zvládnutí infekce je především kompenzace diabetu. Z dermatofytických infekcí se vykytuje většinou tinea pedis, onychomycosis a tinea inguinalis způsobené patogeny rodu Trichophyton a Epidermophyton.
Častou bakteriální kožní infekcí je erytrazma způsobené Corynebacterium minutissium. Dále se u diabetiků vyskytují povrchové i hluboké pyodermie jako impetigo, folikulitida, furunkulóza, karbunkl, ektyma, flegmóna a erysipel. U diabetiků se objevuje častěji bulózní forma erysipelu a v průběhu infekce dochází k dekompenzaci diabetu.
Závěr
Kožní manifestace vnitřních chorob je velmi rozmanitá, jednotlivé kožní projevy mají různou etiopatogenezi. Jejich diagnostika může být obtížná i pro dermatologa, neboť řada dermatóz patří mezi vzácné nemoci. Navíc se s novými léčebnými možnostmi, zejména díky cílené biologické léčbě, potkávají specialisté různých oborů nad novými problémy, často vedlejšími nežádoucími účinky terapie. Mezioborová spolupráce je proto základem péče o naše společné pacienty. V případě kožních projevů vnitřních nemocí to platí dvojnásob. Hlavní role dermatologa je v diagnostice těchto projevů.
MUDr. Kateřina Jůzlová, Ph.D.
katerina.juzlova@gmail.com
Dermatovenerologická klinika 2. LF UK a Nemocnice Na Bulovce, Praha
www.bulovka.cz
Doručeno do redakce 4. 8. 2016
Přijato po recenzi 9. 8. 2016
Sources
1. Jůzlová K, Votrubová J, Fialová J et al. Kožní projevy gastrointestinálních chorob. Postgraduální medicína 2013; 15(Pril 3): 34–37.
2. Goldsmith L, Katz S, Gilchrest B et al. Fitzpatrick‘s Dermatology in General Medicine. 2 Voll. 8th ed. McGraw Hill Education: 2012.ISBN 978–0071669047.
3. Cetkovská P, Pizinger K, Štork J. Kožní změny u interních onemocnění. Grada: Praha 2010. ISBN 978–80–247–1004–4.
4. Bolognia JL, Jorizzo JL, Rapini RP. Dermatology. 3rd ed. Saunders: 2012. ISBN 978–0723435716.
5. Fialová J, Vojáčková N, Stránská J et al. Kožní projevy Crohnovy choroby. Čes Dermatoven 2012; 2(3): 168–172.
6. Shah KR, Boland CR, Patel M et al. Cutaneous manifestations of gastrointestinal disease: part I. J Am Acad Dermatol 2013; 68(2): 189.e1–21; quiz 210. Dostupné z DOI: <http://dx.doi.org/10.1016/j.jaad.2012.10.037>.
7. Thrash B, Patel M, Shah KR et al. Cutaneous manifestations of gastrointestinal disease: part II. J Am Acad Dermatol 2013; 68(2): 211.e1–33; quiz 244–6. Dostupné z DOI: <http://dx.doi.org/10.1016/j.jaad.2012.10.036>.
8. Juzlova K, Votrubova J, Dzambova M et al. Gastrointestinal comorbidities in patients with psoriasis in the Czech Republic: The results of 189 patients with psoriasis and 378 controls. Biomed Pap Med Fac Univ Palacky Olomouc Czech Repub 2016; 160(1): 100–105.
9. Tecilazich F, Kafanas A, Veves A. Cutaneous alterations in diabetes mellitus. Wounds 2011; 23(7): 192–203.
10. Duff M, Demidova O, Blackburn S et al. Cutaneous manifestations of diabetes mellitus. Clin Diabetes 2015; 33(1): 40–48.
11. Hotta E, Asai J, Okuzawa Y et al. Verrucous lesions arising in lymphedema and diabetic neuropathy: Elephantiasis nostras verrucosa or verrucous skin lesions on the feet of patients with diabetic neuropathy? J Dermatol 2016; 43(3): 329–331.
12. Demirkesen C. Skin Manifestations of Endocrine Diseases. Turk Patoloji Derg 2015; 31(Suppl 1): 145–154.
13. Lonser RR, Nieman L, Oldfield EH. Cushing‘s disease: pathobiology, diagnosis, and management. J Neurosurg 2016; 15 : 1–14. Dostupné z DOI: <http://10.3171/2016.1.JNS152119>.
14. Jůzlová K. Kožní projevy gastrointestinálních a endokrinních onemocnění. In: Hercogová J. Dermatologie a venerologie. Mladá fronta: Praha. V tisku.
Labels
Diabetology Endocrinology Internal medicine
Article was published inInternal Medicine

2016 Issue 7-8-
All articles in this issue
- Estimating the prevalence of potential drug interactions in patients treated with 5 and more drugs in the Czech Republic and Slovac Repuplic
-
Autoimmune insulitis in patients with type 2 diabetes mellitus
A randomized clinical trial in hospitalized patients - Clinical contribution of new basal analogue insulin
- Changes in nutritional recommendations for a healthy population and their influence on a diabetic diet
- Impaired hypoglycemia awareness in diabetes mellitus
- Treatment of liver cirrhosis – actually possibility of ambulant internist
- Hypoglycemia as a symptom of cancer in adults
- Sepsis – how to recognize and what to focus on – back to basics in the light of the new definition
- The skin – a mirror of internal diseases
- The effect of antidiabetic treatment on the bone of patients with type 2 diabetes
- The benefit of urgent endoscopic retrograde cholangiopancreatography for the therapy of acute pancreatitis
- Type 2 diabetes mellitus and heart failure
- The differential diagnosis of pleural effusions
- Adverse effects of biological therapy in rheumatology
-
Possibilities of influencing cardiovascular risk in type 2 diabetes mellitus by antidiabetic treatment
Lowering of cardiovascular risk in treatment with liraglutide – Results of the LEADER - Methanol: the threat of intoxication is still there
- Diabetic retinopathy: pathogenesis and therapeutic implications
- The difference and ratio between serum concentrations of natrium and chlorides in patients with hyponatremia
- Systolic blood pressure targets
- Clinical significance of natriuretic peptides in the differential diagnosis of dyspnea
- Heart failure with preserved ejection fraction
- A near future of treatment of dyslipidemia in type 2 diabetics
- Glucagon antagonists open a new way in treatment of type 2 diabetes Mellitus
- Breviary of diabetes education for internist
- Prevention and therapy of sarcopenia in the ageing
- Granulomatosis with polyangiitis manifested as diabetes insipidus
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Treatment of liver cirrhosis – actually possibility of ambulant internist
- Sepsis – how to recognize and what to focus on – back to basics in the light of the new definition
- The skin – a mirror of internal diseases
- Prevention and therapy of sarcopenia in the ageing
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career