-
Medical journals
- Career
Septický šok v dôsledku infekčnej endokarditídy stimulačného systému implantabilného kardioverter defibrilátora
Authors: I. Porubčinová 1; Š. Porubčin 2; B. Stančák 3; M. Beňa 1; F. Sabol 1
Authors‘ workplace: Klinika srdcovej chirurgie, VUSCH a. s., Košice, prednosta MUDr. F. Sabol 1; Klinika infektológie a cestovnej medicíny, UNLP, Košice, prednosta prof. MUDr. I. Schréter, CSc. 2; Klinika kardiológie – arytmologické oddelenie VUSCH a. s., Košice, prednosta doc. B. Stančák, CSc. . 3
Published in: Vnitř Lék 2012; 58(1): 58-61
Category: Case Reports
Overview
Prezentujeme prípad 60-ročnej pacientky hospitalizovanej na Klinike infektológie a cestovnej medicíny LF UPJŠ a UN L. Pasteura Košice s podozrením na akútnu gastroenteritídu. Pre známky septického šoku bola pacienta umiestnená na jednotku intenzívnej starostlivosti, kde jej bol promptne implementovaný balíček včasnej liečby sepsy do jednej hodiny od prijatia, s následne identifikovaným origom infekcie: infekčnou endokarditídou stimulačných elektród a trikuspidálnej chlopne. Stabilizovanej a afebrilnej pacientke bol následne stimulačný systém komplexne explantovaný na arytmologickom oddelení Východoslovenského ústavu srdcových a cievnych chorôb Košice. Uvedeným prípadom chceme upozorniť na často atypický priebeh závažného ochorenia a na nutnosť včasného rozpoznania ťažkej sepsy, keďže iba včasná liečba môže pozitívne ovplyvniť mortalitu.
Kľúčové slová:
sepsa – infekčná endokarditída – implantabilný kardioverter defibrilátorÚvod
Implantabilný kadioverter defibrilátor (ICD) je prístroj podobný kardiostimulátorom, avšak s väčšou hmotnosťou a objemom (90 g a 40 cm3). Disponuje schopnosťou stimulovať, detekovať malígne arytmie a v prípade potreby aplikovať defibrilačný výboj. Indikovaný je v primárnej a sekundárnej prevencii náhlej srdcovej smrti, nakoľko až v 80 % náhlej smrti je príčinným faktorom práve malígna komorová arytmia. V prípade, že je ICD združený s prístrojom na resynchronizačnú liečbu, je indikáciou jeho implantácie zlepšenie kvality života u pacientov so srdcovým zlyhávaním, mechanizmom synchronizácie srdcových sťahov [1].
S narastajúcim počtom indikácií implantácií ICD narastá počet infekcií s incidenciou 1,9 prípadov na 1 000 implantácií ročne, čo dáva odvahu tvrdiť, že tieto infekcie sa stávajú epidémiou 21. storočia [2].
Rozlišujeme 2 krajné varianty infekcií v dôsledku implantácie ICD, a síce infekcie kapsy a infekcie stimulačného systému. Infekcie kapsy sú častejšie, s 90% podielom na týchto infekciách. Klinicky sa prejavujú lokálnou bolestivosťou, fluktuáciou, erytémom a edémom. Laboratórny nález je chudobný až nemý. Infekcie stimulačného systému sú zriedkavejšie – s 10% participátom, avšak sú spojené s alteráciou celkového stavu, so známkami syndrómu systémovej zápalovej odpovede (SIRS) a sepsy [3].
Najčastejším etiologickým agens je Stafylococcus aureus (80 %), agresívny spúšťač sepsy s veľkou afinitou k arteficiálnym povrchom, producent biofilmov veľmi odolných na prienik antibiotík.
Častými cestami šírenia týchto infekcií je lokálna kontaminácia kapsy so šírením per continuitatem povrchom elektród a hematogénnym rozsevom zo vzdialeného infekčného fokusu [4].
Diagnostika je postavená na 2 hlavných pilieroch:
- včasný odber kultivačného materiálu – opakovaný odber aerobných a anaeróbnych hemokultúr s odstupom 1 hodiny z periférnej žily,
- transezofageálne ECHO (TEE) s vyššou senzitivitou a špecificitou v porovnaní s transtorakálnym ECHO-m (TTE) – až 98% senzitivita detekcie vegetácií [5,6].
Liečba pozostáva z promptnej, prolongovanej parenterálnej antibiotickej (ATB) liečby a komplexnej explantácie implantovaného systému [7].
Popis prípadu
60-ročná pacientka s dilatačnou kardiomyopátiou a intraventrikulárnou asynchroniou bola prijatá na arytmologické oddelenie Kliniky kardiológie VUSCH za účelom implantácie ICD s cieľom zaistiť primárnu prevenciu náhlej srdcovej smrti a zlepšiť systolickú funkciu srdca resynchronizáciou. V priebehu výkonu dochádza počas implantácie ľavokomorovej elektródy cestou sinus coronarius k opakovanej dislokácií tejto elektródy samotným pohybom srdca a je preto pristúpené k torakoskopickej implantácií epikardiálnej ľavokomorovej elektródy (obr. 1). Ďalší priebeh hospitalizácie prebehol bez komplikácií, pacientku so zlepšenou ejekčnou frakciou z 25 % na 40 % prepúšťame do starostlivosti rajónneho kardiológa.
Image 1. Torakoskopicky implantovaná ľavokomorová epikardiálna elektróda. 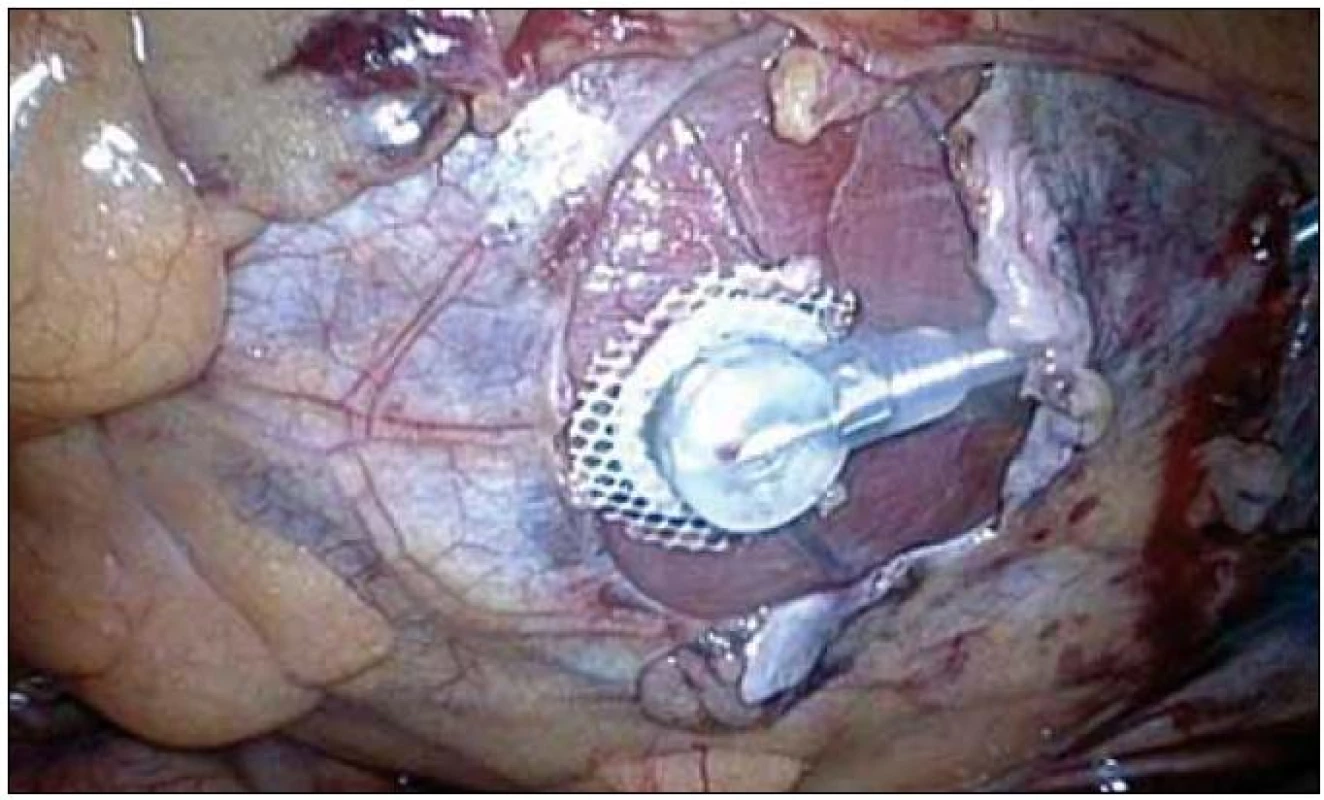
S latenciou 3 týždňov je pacientka opätovne rehospitalizovaná s infekciou kapsy a kultivačným dôkazom zlatého stafylokoka (obr. 2 a 3). Pacientke je poskytnutá kauzálna parenterálna ATB liečba potencovaným penicilínom s chirurgickým debridementom kapsy. Afebrilnú pacientku po 14 dňoch liečby prepúšťame opätovne do ambulantnej starostlivosti.
Image 2. Infekcia kapsy ICD s erytémom, dehiscenciou a hnisavou secernáciou. 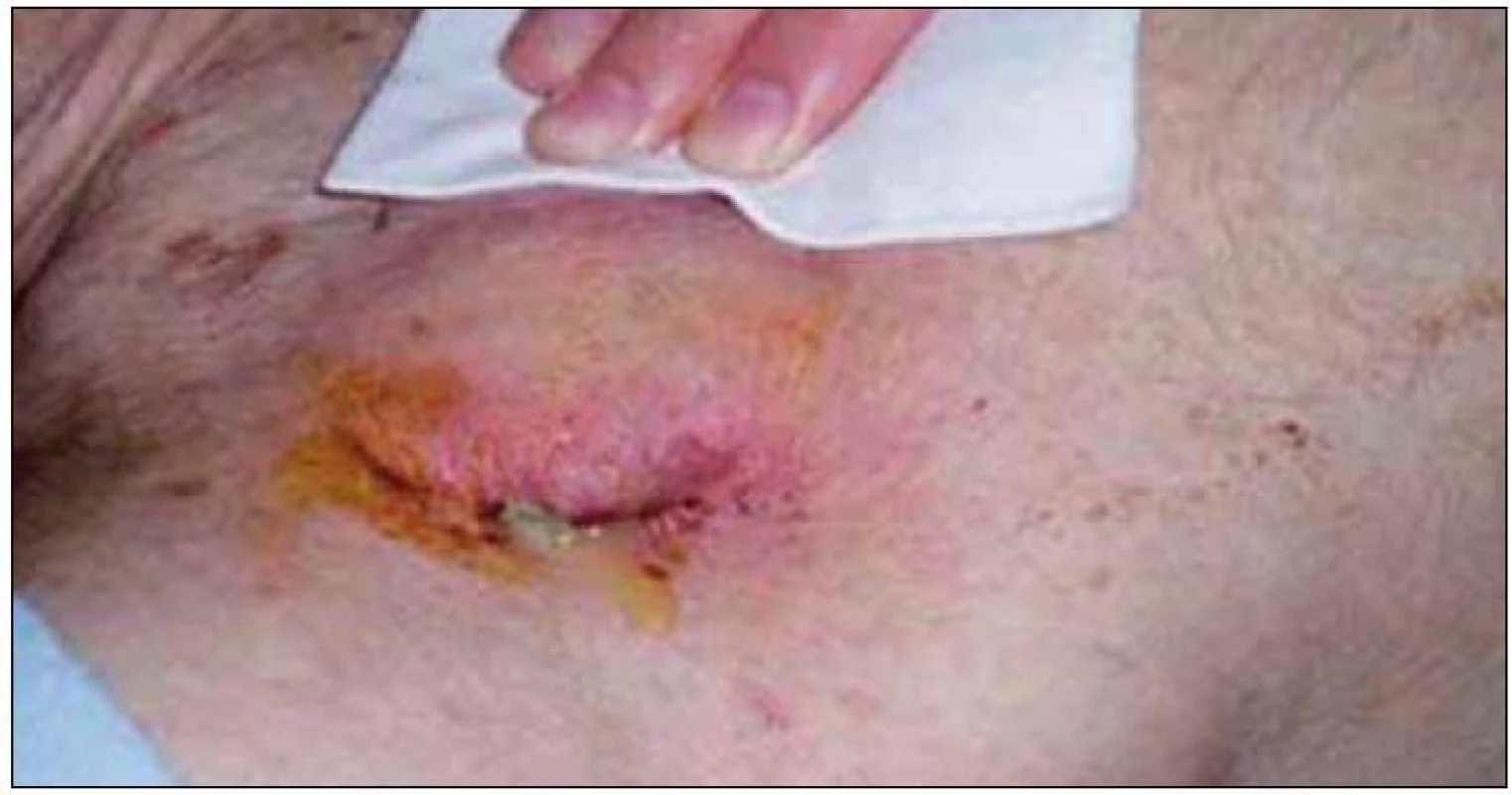
Image 3. Mikroskopický nález <em>Staphylococcus aureus</em>. 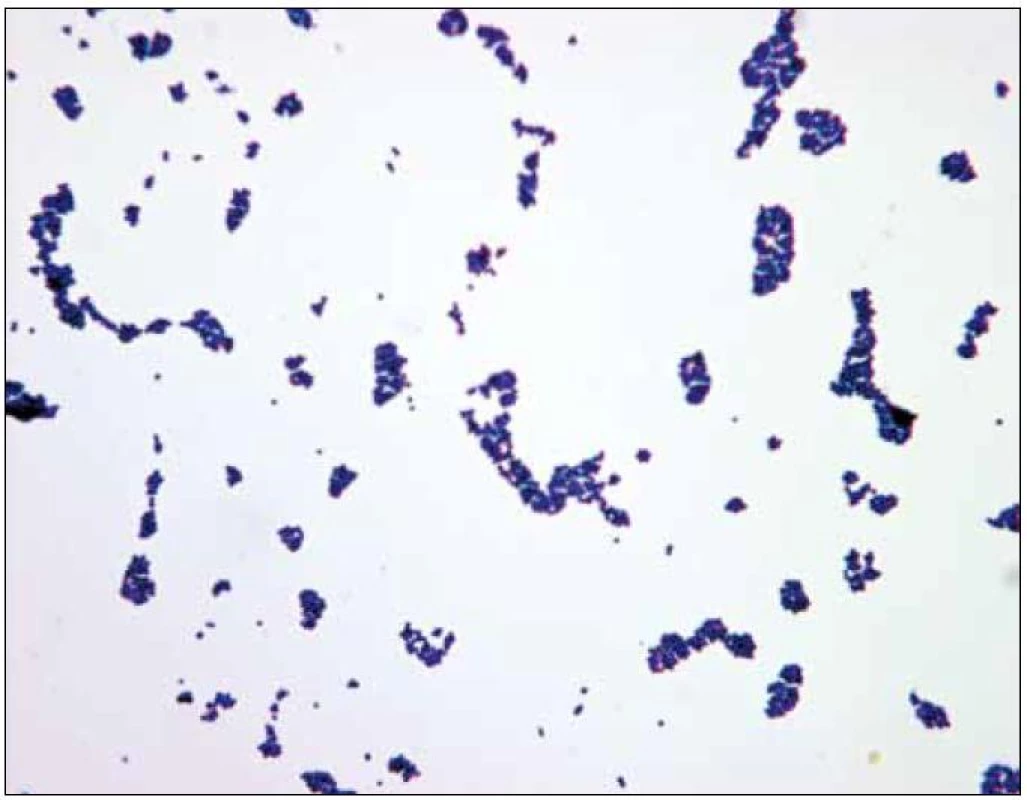
O mesiac je pacientka prijatá na Kliniku infektológie a cestovnej medicíny pre 4 dni trvajúce febrility s profúznymi hnačkami a vracaním.
Pre laboratórne (Hb 8,8 g/l, Htk 0,26, leu 4 × 109/l, Tr 43 × 109/l, CRP 296 mg/l, PCT 85 ng/l, kreatinín 514 μmol/l, urea 22 μmol/l, bilirubín 213,6 mmol/l, AST 1,17 μkat/l, GMT 1,17 μkat/l, laktát 2,9 mmol/l) a klinické známky počínajúceho septického šoku bola pacienta urýchlene umiestnená na JIS, kde jej bol promptne implementovaný balíček včasnej liečby sepsy, vrátane empirického podania antibiotík (cetotaxime, ciprofloxacin) – to všetko do jednej hodiny od prijatia (obr. 4). Následne, v rámci „early goal directed therapy“ (schéma 1), boli pacientke realizované vyšetrenia za účelom identifikácie origa infekcie. Realizovaným RTG vyšetrením hrudníka (obr. 5) a komplexným USG vyšetrením abdomenu nebol zdroj infekcie nájdený. Až TTE vyslovilo podozrenie na infekčnú endokarditídu stimulačných elektród v pravých oddieloch srdca, čo definitívne potvrdzuje TEE (obr. 6 a 7). Medzi tým boli prijaté aj 2 pozitívne hemokultúry s kultivačným nálezom Staphylococcus aureus, na základe čoho bola empirická liečba nahradená cielenou liečbou infekčnej endokarditídy (oxacilín, gentamicin a rifampicin) (graf 1).
Schéma 1. Early goal directed therapy. Čerpané z [10]. ![Schéma 1. Early goal directed therapy. Čerpané z [10].](https://pl-master.mdcdn.cz/media/image/f929c65495defa45493355e7bb75a930.png?version=1537797729)
Image 5. Dilatácia srdca, ICD so stimulačnými elektródami. 
Image 6. Vegetácia septálneho cípu trikuspidálnej chlopne. 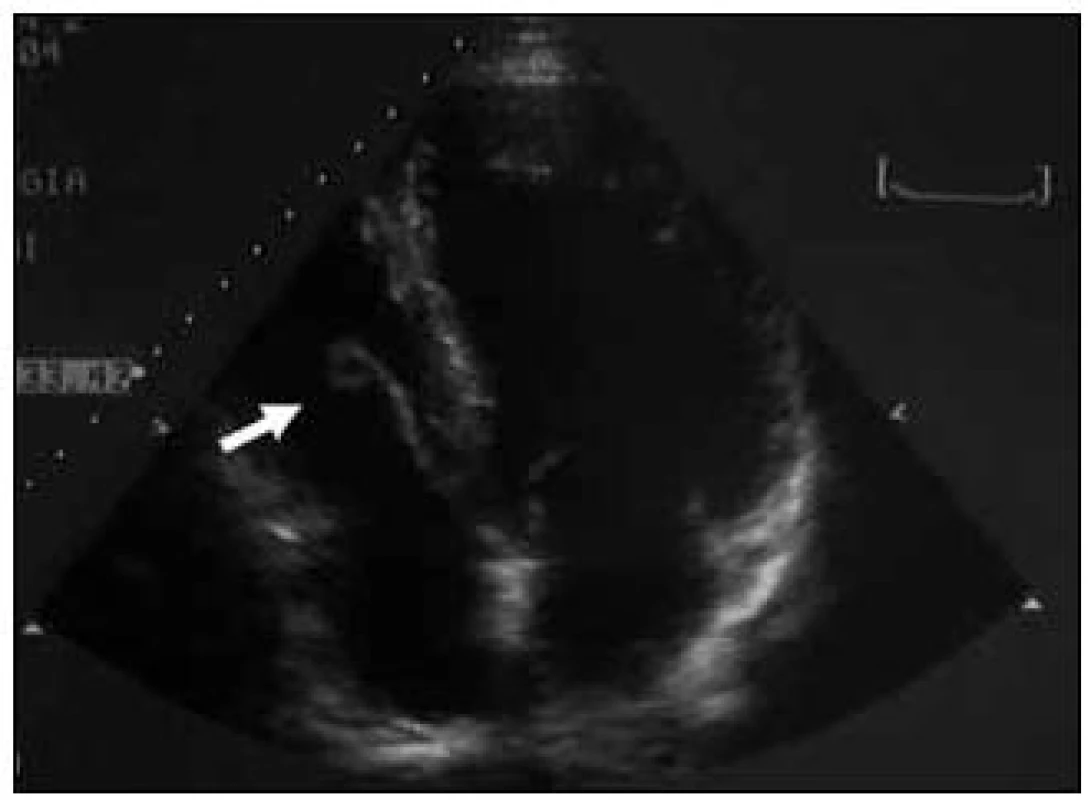
Image 7. Vegetácia na stimulačnej elektróde v pravých oddieloch srdca. 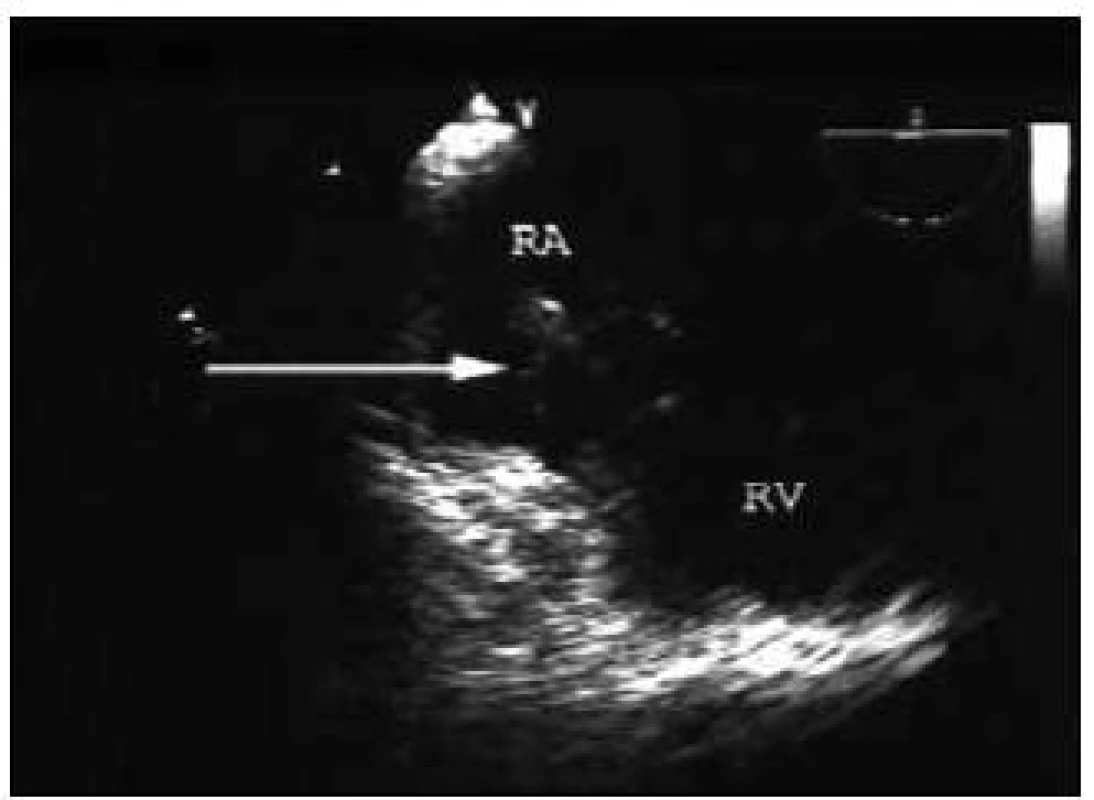
Graph 1. Laboratórne parametre. ↓ PCT > 30 % na 2. deň ―> efektívna empirická ATB liečba ―> dobrá prognóza. 
Pacientka bola preložená na arytmologické oddelenie VUSCH, kde po ATB preliečení bola afebrilnej pacientke vykonaná explantácia prístroja ICD a infikovaných elektród (obr. 8).
Image 8. Explantované infikované elektródy s vegetáciami. 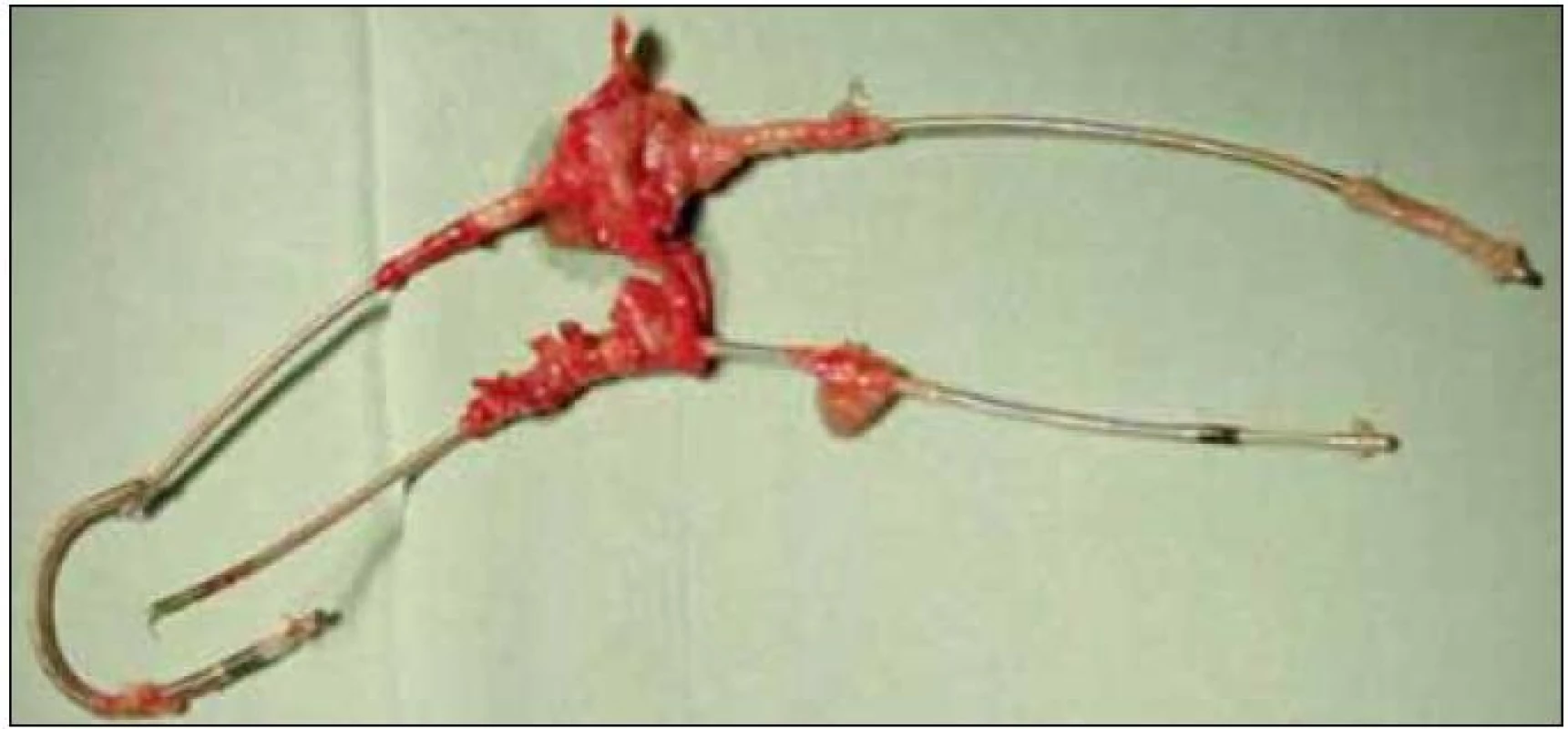
Diskusia
Pri známkach infekcie u pacientov s anamnézou implantácie cudzích materiálov by mal byť ihneď prvým „podozrivým“ patogénom Staphylococcus aureus ako najčastejší etiologický agens infekcií implantabilných systémov. Navyše implantácia ICD systému sa javí ako viac riziková z hľadiska rozvoja infekcie ako implantácia systému kardiostimulačného [2].
V prípade prijatia našej pacientky na Kliniku infektológie bol tento anamnestický údaj v prvých okamihoch hospitalizácie nedostupný pre alteráciu vedomia dehydratovanej a septickej pacientky.
Nosným pilierom prevencie vzniku závažných infekčných komplikácií po implantácií ICD je potreba rýchlej a komplexnej explantácie implantovaného systému už pri infekcii kapsy. Perzistujúca infekcia totiž vedie k novým relapsom infekcie až infekčnej endokarditíde, čo potvrdzuje aj prípad našej pacientky [8].
Navyše je perzistujúca infekcia zaťažená až 66% mortalitným rizikom, oproti 13 % v prípade včasnej explantácie [9]. Naša pacientka našťastie prežila vďaka včasnému podchyteniu rozbiehajúcej sa sepsy rukami infektológa.
Záver
Schopnosť rozpoznať a riešiť septický stav by mala byť vlastná nielen intenzivistom, nakoľko váhanie, nevedomosť čí iniciácia prekladu na iné oddelenie nesie so sebou ohromné riziko oneskorenia s fatálnymi následkami. Preto „v storočí infekčných epidémií“ je nevyhnutné, aby všetci lekári slúžiaci na JIS svojich oddelení aktívne ovládali princípy „bundle of early goal directed therapy“... máme 6 hodín [10]. Uplatnenie týchto princípov v praxi totiž redukuje sepsou podmienenú mortalitu o 46 %, redukuje dĺžku pobytu v nemocnici o 5 dní a znižuje cenu hospitalizácie pacienta o 5 882 US dolárov [11,12].
MUDr. Ingrid Porubčinová
www.vusch.sk
e-mail: iporubcin@gmail.com
Doručeno do redakce: 6. 2. 2011
Přijato po recenzi: 28. 4. 2011
Sources
1. Ellenbogen KA, Kay NG, Lau CP et al. Clinical cardiac pacing, defibrillation, and resynchronization therapy. 4th ed. Philadelphia: Saunders 2007.
2. Uslan DZ, Sohail MR, St Sauver JL et al. Permanent pacemaker and implantable cardioverter defibrillator infection: a population-based study. Arch Intern Med 2007; 167 : 669–675.
3. Cacoub P, Leprince P, Nataf P et al. Pacemaker infective endocarditis. J Cardiol 1998; 82 : 480–484.
4. Sohail MR, Uslan DZ, Khan AH et al. Infective endocarditis complicating permanent pacemaker and implantable cardioverter-defibrillator infection. Mayo Clin Proc 2008; 83 : 46–53.
5. Habib G, Hoen B, Tornos P et al. Guidelines on the prevention, diagnosis, and treatment of infective endocarditis (new version 2009): the Task Force on the Prevention, Diagnosis, and Treatment of Infective Endocarditis of the European Society of Cardiology (ESC). Endorsed by the European Society of Clinical Microbiology and Infectious Diseases (ESCMID) and the International Society of Chemotherapy (ISC) for Infection and Cancer. Eur Heart J 2009; 30 : 2369–2413.
6. Otto CH. The practice of clinical echocardiography. 3rd ed. Philadelphia: Saunders 2007 : 502–511.
7. Dumont E, Camus C, Victor F et al. Suspected pacemaker or defibrillator transvenous lead infection. Prospective assessment of a TEE-guided therapeutic strategy. Eur Heart J 2003; 24 : 1779–1787.
8. Villamil Cajoto I, Rodríguez Framil M, Van den Eynde Collado A et al. Permanent transvenous pacemaker infections: An analysis of 59 cases. Eur J Intern Med 2007; 18 : 484–488.
9. Vlašínová J. Cardiac device-related infection – a new epidemic? Cor Vasa 2010; 52 : 62–66.
10. Rivers E, Nguyen B, Havstad S et al. EGDT in the treatment of severe sepsis and septic shock. N Engl J Med 2001; 345 : 1368–1377.
11. Rivers EP, Coba V, Whitmill M. Early goal-directed therapy in severe sepsis and septic shock: a contemporary review of the literature. Curr Opin Anesthesiol 2008; 21 : 128–140.
12. Shorr AF, Micek ST, Jackson WL Jr et al. Economic implications of an evidence-based sepsis protocol: can we improve outcomes and lower costs? Crit Care Med 2007; 35 : 1257–1262.
Labels
Diabetology Endocrinology Internal medicine
Article was published inInternal Medicine

2012 Issue 1-
All articles in this issue
- Význam globálnej kontraktilnej rezervy u pacientov s resynchronizačnou liečbou
- Podrobná studie o polypech tlustého střeva
- Endokrinné zmeny pri chorobách pečene
- Běžné, standardizované a doporučené postupy v diagnostice a monitorování paroxysmální noční hemoglobinurie průtokovou cytometrií
- Nemoc z ukládání lehkých řetězců imunoglobulinu (light chain deposition disease)
- Způsoby hodnocení krevní perfuze tkání pomocí intersticiální mikrodialýzy – přehled současných znalostí
- Hyponatriémia pri syndróme neprimeranej sekrécie vazopresínu (SIADH) – možnosti liečby
- Doporučený postup k posouzení kardiovaskulárního rizika a prevenci kardiovaskulárních onemocnění a diabetes mellitus 2. typu u žen se syndromem polycystických ovarií
- Septický šok v dôsledku infekčnej endokarditídy stimulačného systému implantabilného kardioverter defibrilátora
- Lenalidomid indukoval léčebnou odpověď u pacienta s agresivní multisystémovou formou histiocytózy z Langerhansových buněk (LCH), rezistentní ke 2-chlorodeoxyadenosinu a časně relabující po vysokodávkované chemoterapii BEAM s autologní transplantací kmenových hemopoetických buněk
- Hyponatrémia – komplikácia liečby karbamazepínom
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Endokrinné zmeny pri chorobách pečene
- Hyponatriémia pri syndróme neprimeranej sekrécie vazopresínu (SIADH) – možnosti liečby
- Podrobná studie o polypech tlustého střeva
- Hyponatrémia – komplikácia liečby karbamazepínom
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career


